การเลี้ยงลูกด้วยนมแม่ (Breastfeeding)
เฟื่องลดา ทองประเสริฐ
ความสำคัญของการเลี้ยงลูกด้วยนมแม่
การเลี้ยงลูกด้วยนมแม่เป็นการให้ทุกสิ่งทุกอย่างที่ดีที่สุดที่แม่คนหนึ่งพึงจะให้ลูกได้ การเลี้ยงลูกด้วยนมแม่จะส่งเสริมการเจริญเติบโตและพัฒนาของร่างกาย สมอง สติปัญญา อารมณ์ และจิตใจ นอกจากจะเป็นการให้อาหารที่มีประโยชน์มากที่สุดแก่ลูกแล้ว การเลี้ยงลูกด้วยนมแม่ยังเป็นการให้ความรักความผูกพันระหว่างแม่กับลูก เป็นรากฐานของการพัฒนาจิตใจที่ดีต่อไปในอนาคต
ประโยชน์ของนมแม่ต่อลูก
- ลดโอกาสเจ็บป่วยหรือเสียชีวิตจากโรคติดเชื้อต่างๆ เช่น ท้องเสีย, สำไส้อักเสบ, ปอดบวม, หูชั้นกลางอักเสบ, เยื่อหุ้มสมองอักเสบ, ทางเดินปัสสาวะอักเสบ นอกจากนี้ยังลดอุบัติการณ์ของการเจ็บป่วยด้วยโรคภูมิแพ้, เบาหวานชนิดที่ 1, ลำไส้อักเสบเรื้อรัง และ Sudden Infant Death Syndrome (SIDS)
- ส่งเสริมการพัฒนาด้านการเรียนรู้และอารมณ์ โดยวางรากฐานให้มีทั้งวุฒิอารมณ์ (E.Q.), วุฒิคุณธรรม (M.Q.), วุฒิความอดทนอดกลั้น (A.Q.) และส่งเสริมให้มีสุขภาพจิตที่ดี
- มีสารอาหารที่มีประโยชน์ต่อทารกดังนี้ (ตารางที่ 2)
สารที่เกี่ยวข้องกับการปกป้องร่างกาย
- สารที่เกี่ยวกับภูมิคุ้มกัน เช่น immunoglobulins, white blood cell, lactoferrin, lysozyme, protective lipids, oligosaccharides
- สารที่เกี่ยวกับ maturation เช่น growth factor: epidermal growth factor, nerve growth factor, insulin-like growth factor, transforming growth factor, cytokines, immunomodulator
- สารช่วยระบบการย่อยและฮอร์โมนต่างๆ เช่น Bile Salt Stimulated Lipase (BSSL), เอนไซม์และฮอร์โมนต่างๆ
สารอาหาร
- สารอาหารกลุ่มให้พลังงาน ได้แก่ คาร์โบไฮเดรต, ไขมัน และโปรตีน
- สารอาหารกลุ่มที่ไม่ให้พลังงาน ได้แก่ วิตามิน และเกลือแร่
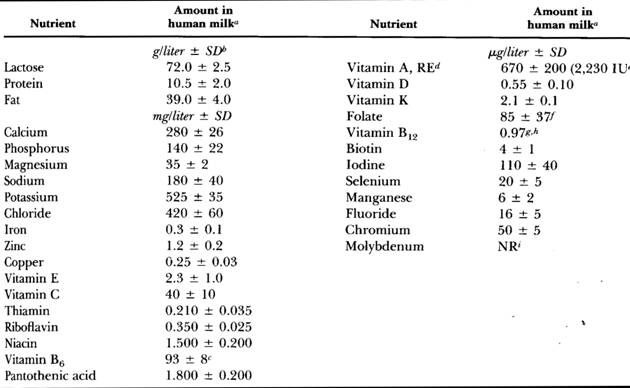
ตารางที่ 2 แสดงสารอาหารที่พบในนมแม่ (mature human milk) (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
ประโยชน์ของนมแม่ต่อมารดา
- ลดอุบัติการณ์การเกิดมะเร็งเต้านม
- ลดอุบัติการณ์การเกิดมะเร็งเยื่อบุโพรงมดลูก
- ลดอุบัติการณ์การเกิดมะเร็งรังไข่
- ลดโอกาสการตกเลือดหลังคลอด (รูปที่ 4)
- ช่วยในการคุมกำเนิด (รูปที่ 5)
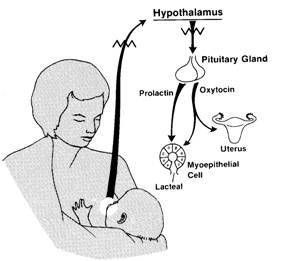
รูปที่ 4 แสดงกลไกการหดรัดตัวของมดลูกเพื่อป้องกันการตกเลือดหลังคลอดจากการเลี้ยงลูกด้วยนมแม่ (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
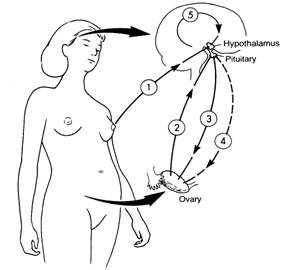
รูปที่ 5 แสดงกลไกการช่วยในการคุมกำเนิดจากการเลี้ยงลูกด้วยนมแม่ โดยเมื่อลูกดูดนมแม่จะส่งสัญญาณไปกระตุ้นสมองส่วน hypothalamus ส่งผลยับยั้งการหลั่งของฮอร์โมน prolactin inhibiting factor (PIF) ทำให้ระดับฮอร์โมน prolactin ในกระแสเลือดสูงขึ้น มีผลยับยั้งการตกไข่ของรังไข่ (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
กายวิภาคของเต้านม
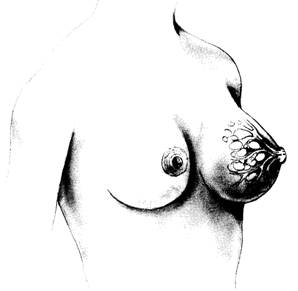
รูปที่ 6 แสดงลักษณะของเต้านมและหัวนมปกติ และแสดงภาพภายในของต่อมน้ำนมและท่อน้ำนม (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
หัวนมและลานหัวนม (nipple and areolar)
หัวนมมีรูปร่างคล้ายกรวยเล็กๆ มีความยาวประมาณ 1 เซนติเมตร หัวนมจะมีขนาดเล็กใหญ่ไม่เท่ากัน มีลักษณะนุ่มและสามารถลู่ไปตามรูปปากของเด็กได้ ภายในหัวนมจะมีท่อน้ำนม (lactiferous duct) ประมาณ 15 – 20 ท่อ
ลานหัวนมคือบริเวณผิวหนังสีคล้ำเป็นวงกลมล้อมรอบหัวนม มีเส้นผ่าศูนย์กลางประมาณ 1.5 – 2.5 เซนติเมตร ผิวหนังบริเวณลานหัวนมมีตุ่มนูนเรียกว่า Montgomery’s tubercle เกิดจาก sebaceous glands ที่มีขนาดใหญ่ขึ้นและมีรูเปิดที่ผิว ทำหน้าที่สร้างสารที่เป็นไขมันออกมาเคลือบผิวหนังบริเวณหัวนมและลานหัวนมไม่ให้แห้ง
ขณะตั้งครรภ์ผิวหนังบริเวณหัวนมและลานหัวนมจะมีสีเข้มขึ้นและไม่จางไปภายหลังคลอด ในชั้นผิวหนังของหัวนมและลานหัวนมจะมีกล้ามเนื้อชนิด smooth muscle เรียงประสานกันเป็นแนวรัศมีออกไปจากหัวนมและเป็นวงกลมล้อมรอบท่อน้ำนม (รูปที่ 7) เมื่อกระตุ้นหัวนมและลานหัวนม กล้ามเนื้อเหล่านี้จะหดรัดตัวทำให้หัวนมหดเล็กลงและยื่นยาวออก (รูปที่ 8)
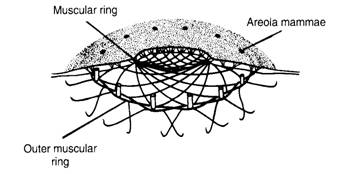
รูปที่ 7 แสดงการเรียงตัวของ smooth muscle ของหัวนมและลานหัวนม (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
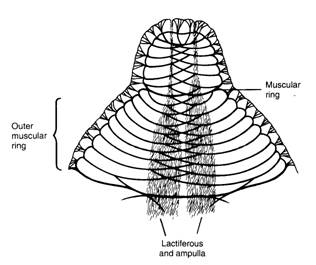
รูปที่ 8 แสดงการหดรัดตัวของ smooth muscle ทำให้หัวนมยื่นนูนออกมา (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
เต้านม (breast)
เต้านมประกอบด้วยต่อมน้ำนม (alveolar) และท่อน้ำนม (duct) รวมตัวกันเป็น lobe แต่ละ lobe แยกจากกันโดยมี connective tissue เป็นผนังกั้น (septum) และมีหลอดเลือด ท่อน้ำเหลือง และเส้นประสาททอดอยู่ใน septum แต่ละ lobe จะแบ่งย่อยเป็น lobule ประมาณ 20 – 30 lobule ภายใน lobule จะประกอบด้วย lactiferous duct ที่แตกแขนงออกเป็น ductule เล็กๆ ส่วนปลายจะพองออกเป็นกระเปาะเรียกว่า alveoli แต่ละ lobe จะมี alveoli ย่อยประมาณ 10 – 100 alveoli ดังแสดงในรูปที่ 9 ภายใน alveolus แต่ละอันจะประกอบด้วยเซลล์ 2 ชั้น ชั้นในคือ alveolar cells ทำหน้าที่สร้างน้ำนมเมื่อได้รับการกระตุ้นจากฮอร์โมนโปรแลคติน (prolactin) ชั้นนอกคือ myoepithelial cells เป็นเซลล์กล้ามเนื้อเรียงตัวประสานกันรอบ alveolus ทำหน้าที่หดตัวบีบไล่น้ำนมไปตามท่อเมื่อได้รับการกระตุ้นจากฮอร์โมนออกซิโตซิน (oxytocin)
น้ำนมที่สร้างภายใน alveolar cells จะมารวมอยู่ภายในกระเปาะของ alveolus เมื่อ myoepithelial cells หดตัวจะบีบไล่น้ำนมใน alveolus ให้ไหลไปตาม ductule และไปรวมกันที่ lactiferous duct ซึ่งจะไปเปิดที่หัวนม ส่วนของท่อที่ทอดผ่านบริเวณใต้ลานหัวนมจะพองออกเป็นกระเปาะเรียกว่า lactiferous sinus ทำหน้าที่เป็นที่พักเก็บน้ำนม จากนั้นท่อจะมีขนาดเล็กลงและเปิดออกที่ปลายหัวนมประมาณ 15 – 20 ท่อ
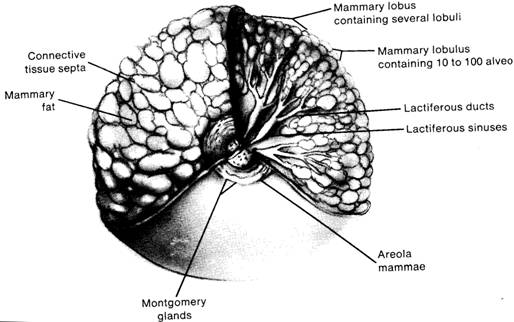
รูปที่ 9 แสดงลักษณะภายในเต้านมให้เห็นถึง mammary fat และ duct system (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
ท่อน้ำนมและต่อมน้ำนมจะมีปริมาณแตกต่างกันในแต่ละบุคคล โดยทั่วไปจำนวนท่อและต่อมน้ำนมจะมีมากที่สุดในวัยเจริญพันธุ์และมีการเจริญเติบโตเต็มที่เพื่อทำหน้าที่เตรียมสร้างน้ำนมในขณะตั้งครรภ์และให้นมลูก อย่างไรก็ตามในหญิงทั่วไปทั้งขนาดและส่วนปรกอบโครงสร้างเต้านมจะไม่เกี่ยวกับความสำเร็จในการสร้างและหลั่งน้ำนม หญิงทุกคนสามารถเลี้ยงลูกด้วยตนเองได้สำเร็จถ้ามีความมุ่งมั่นและทำอย่างถูกวิธี
ฮอร์โมนกับการเจริญเติบโตของเต้านม
Mammogenesis
คือการพัฒนาการสร้างเต้านมซึ่งเริ่มตั้งแต่ยังเป็นทารกในครรภ์มารดา โดยการกระตุ้นของฮอร์โมนที่สำคัญได้แก่ estrogen, progesterone และ prolactin ที่ผ่านจากมารดาไปสู่ทารกผ่านทางรกและสายสะดือ หลังคลอดเมื่อเข้าสู่วัยเจริญพันธุ์ รังไข่จะสร้างฮอร์โมนที่มีผลต่อการเจริญเติบโตของเต้านมคือ estrogen มีผลต่อการเจริญเติบโตของระบบท่อน้ำนม และ progesterone มีผลต่อการเจริญเติบโตของระบบต่อมน้ำนม (รูปที่ 10) นอกจากนี้เต้านมจะมีการสะสมของไขมันและเนื้อเยื่อเกี่ยวพันเพิ่มมากขึ้น ทำให้เต้านมมีรูปร่างสวยงาม นุ่มและมีขนาดใหญ่ขึ้น
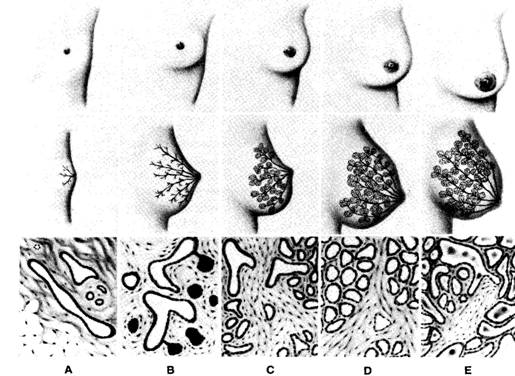
รูปที่ 10 แสดงพัฒนาการของเต้านมตั้งแต่ทารกจนถึงระยะให้นม A, B, C: แสดงการพัฒนาของ ductal system และ lobular-alveolar system อย่างค่อยเป็นค่อยไปตั้งแต่วัยทารกจนถึงวัยสาว D: แสดงการพัฒนาของ ductal system และ lobular-alveolar system ในระยะตั้งครรภ์ โดยต่อมน้ำนมจะเริ่มสร้างน้ำนมในช่วงใกล้คลอด แต่ยังไม่มีการหลั่งน้ำนม E: แสดงการพัฒนาของ ductal system และ lobular-alveolar system ในระยะหลังคลอด โดยต่อมน้ำนมจะสร้างน้ำนม และหลั่งน้ำนมเข้าสู่ท่อน้ำนม (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
เมื่อมีการตั้งครรภ์รกจะสร้างฮอร์โมนที่สำคัญได้แก่ estrogen, progesterone, human placental lactogen (hPL) และ prolactin เพื่อกระตุ้นเต้านมให้มีการเจริญเติบโตเพิ่มขึ้นทั้งส่วนของท่อน้ำนมและต่อมน้ำนมเพื่อเตรียมพร้อมในการสร้างและหลั่งน้ำนม อย่างไรก็ตามในระยะตั้งครรภ์ยังไม่มีการสร้างน้ำนมเนื่องจากอิทธิพลของฮอร์โมน estrogen และ progesterone ที่มีระดับสูงจะยับยั้งกระบวนการสร้างน้ำนม (lactogenesis) จากฮอร์โมน prolactin ไว้ดังแสดงในรูปที่ 11
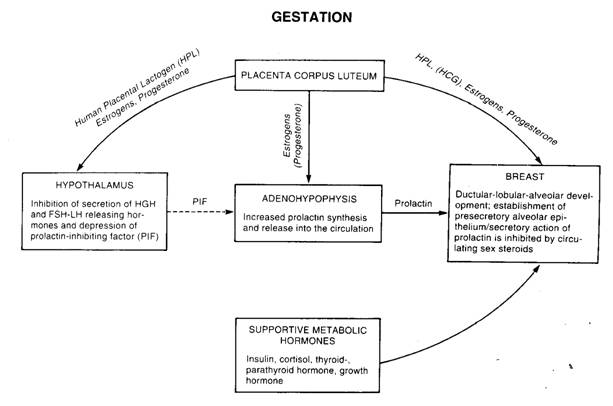
รูปที่ 11 แสดงการเปลี่ยนแปลงของฮอร์โมนต่าง ๆ ในระยะตั้งครรภ์ที่เตรียมเต้านมในการสร้างน้ำนม (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
Lactogenesis
คือการสร้างน้ำนม เกิดขึ้นเมื่อฮอร์โมน estrogen และ progesterone ลดระดับลงทันทีหลังคลอดรก ทำให้ prolactin ไม่ถูกยับยั้งสามารถออกฤทธิ์กระตุ้นการสร้างน้ำนมได้ถึงแม้ว่าระดับของ prolactin จะลดลงเช่นเดียวกัน แต่ถ้าให้ลูกดูดนมจะกระตุ้นการสร้าง prolactin จากต่อมใต้สมองส่วนหน้าให้เพิ่มขึ้นทุกครั้งที่มีการดูดนมและลดลงหลังลูกหยุดดูดนม หากไม่มีการกระตุ้นจากการดูดนมของลูก prolactin จะกลับมาสู่ระดับปกติภายใน 3 เดือนหลังคลอด
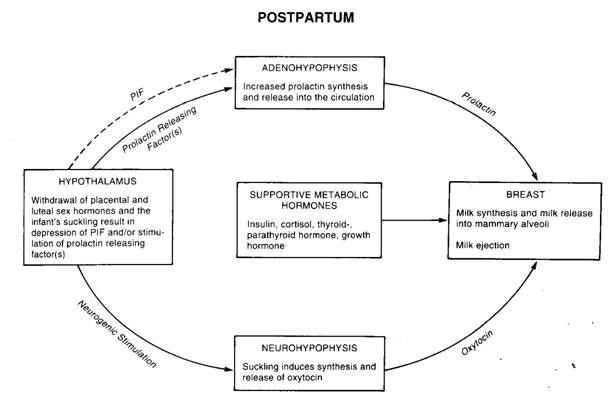
รูปที่ 12 แสดงการเปลี่ยนแปลงของฮอร์โมนต่าง ๆ ในระยะหลังคลอดเพื่อกระตุ้นเต้านมในการสร้างน้ำนม (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
Galactogenesis
คือการคงสภาพให้มีน้ำนมอยู่ตลอดไป โดยอาศัยการดูดนมของลูกกระตุ้นปลายประสาทที่หัวนมและลานหัวนมส่งกระแสไปตามไขสันหลังสู่สมองส่วน hypothalamus ทำให้เกิดการกระตุ้นต่อมใต้สมองส่วนหน้า (pituitary gland; anterior lobe) หลั่ง prolactin เข้าสู่กระแสเลือดไปกระตุ้นเต้านมส่วนของ alveolar cell ให้สร้างน้ำนม (prolactin reflex) ขณะดูดนมพบว่าฮอร์โมน prolactin จะเพิ่มระดับสูงขึ้นอย่างรวดเร็วและสูงที่สุดประมาณ 30 นาทีหลังจากลูกหยุดดูดนม ซึ่งจะมีผลให้มีการสร้างน้ำนมเพื่อเก็บไว้ในมื้อต่อไป ฮอร์โมน prolactin ในกระแสเลือดจะค่อยๆ ลดระดับลงจนถึง baseline ประมาณ 3 ชั่วโมงหลังหยุดดูดนมดังแสดงในรูปที่ 13 ดังนั้นต้องให้ลูกดูดกระตุ้นบ่อยๆ และสม่ำเสมอเพื่อให้มีฮอร์โมนในกระแสเลือดสูงตลอดเวลาเพื่อกระตุ้นการสร้างน้ำนมให้พอเพียงกับความต้องการของลูก
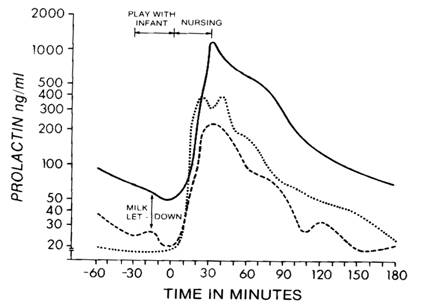
รูปที่ 13 แสดงการเปลี่ยนแปลงของระดับฮอร์โมน prolactin ในระยะก่อนให้นมลูก ระหว่างให้นมลูก และระยะหลังให้นมลูก โดยระดับฮอร์โมน prolactin จะเพิ่มขึ้นสัมพันธ์กับการดูดนมของลูก แต่จะไม่เปลี่ยนแปลงจากการเล่นกับลูก (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
Milk ejection reflex
คือขบวนการหลั่งน้ำนม เมื่อลูกดูดนมทำให้ปลายประสาทที่หัวนมและลานหัวนมถูกกระตุ้นส่งกระแสไปยัง hypothalamus กระตุ้นต่อมใต้สมองส่วนหลัง (pituitary gland; posterior lobe) ให้มีการสร้างฮอร์โมน oxytocin เข้าสู่กระแสเลือดไปยังเต้านมกระตุ้น myoepithelial cells ให้หดรัดตัวบีบไล่น้ำนมออกจากทุกๆ alveolus ให้ไหลผ่านท่อน้ำนมออกมา (oxytocin reflex) เข้าสู่ปากลูก การหลั่งของ oxytocin ขึ้นอยู่กับการกระตุ้นประสาทสัมผัสทั้งห้าด้วย เช่น เมื่อได้ยินเสียงลูกร้องหรือมองเห็นลูกจะเกิดการกระตุ้นการหลั่ง oxytocin ทำให้น้ำนมไหลได้ แต่หากมีความเจ็บปวด หรือกังวลใจจะยับยั้งการหลั่ง oxytocin ทำให้น้ำนมไม่ไหลได้แม้จะให้ลูกดูดนมอย่างถูกต้องก็ตาม
กลไกในการดูดนม
การดูดนมของลูกจะเริ่มจากการกระตุ้น rooting reflex โดยการใช้หัวนมสัมผัสที่ริมฝีปากทารก ทารกจะอ้าปากและลิ้นจะเคลื่อนออกมา เมื่อลูกอ้าปากเต็มที่แม่จะต้องเคลื่อนศรีษะลูกให้เข้าหาหัวนมทันทีก่อนที่ลูกจะหุบปากลงเพื่อให้ลูกสามารถอมหัวนมได้ลึกเต็มที่ถึงลานหัวนม (latch on) เมื่อลูกอมหัวนมและลานหัวนมได้ดีแล้ว เหงือกจะอยู่บริเวณลานหัวนม ลิ้นจะอยู่ใต้ลานหัวนมซึ่งเป็นตำแหน่งของ lactiferous sinus และกดลานหัวนมแนบกับเพดานปาก หัวนมจะกระตุ้น sucking reflex ที่เพดานปาก ลูกจะเริ่มดูดนม แรงดูดจะดึงหัวนมและลานหัวนมลึกเข้าไปในปากเกิดเป็นหัวนมใหม่ขึ้นมาเรียกว่า teat ขณะดูดนมจะเกิดการเคลื่อนที่ของลิ้นเป็นลูกคลื่นจากการหดตัวของกล้ามเนื้อจากปลายลิ้นไปสู่โคนลิ้น คลื่นที่ปลายลิ้นจะกด lactiferous sinus กับเพดานปากไล่น้ำนมให้ไหลผ่าน lactiferous duct คลื่นที่โคนลิ้นจะรีดไล่น้ำนมจาก lactiferous duct ที่ปลายหัวนมเข้าสู่ปากลูก (รูปที่ 14) ในเวลาเดียวกันก็จะกระตุ้น oxytocin reflex ช่วยให้น้ำนมจาก alveoli ถูกขับออกมายัง lactiferous sinus รอให้ลูกดูดครั้งต่อๆ ไป
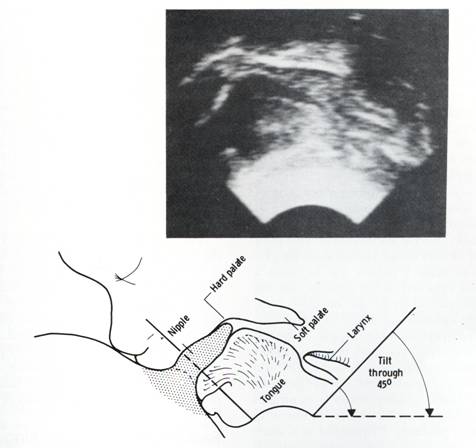
รูปที่ 14 แสดงภาพคลื่นเสียงความถี่สูงและภาพวาดของการดูดนมของทารก (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
สารยับยั้งการสร้างน้ำนม
การสร้างน้ำนมจะถูกควบคุมจากปัจจัยภายในเต้านมเองด้วย ในน้ำนมมีสารโปรตีนที่ยับยั้งการสร้างน้ำนม (inhibitor) อยู่ด้วย หากเต้านมที่มีน้ำนมปริมาณมากเหลือค้างอยู่สารยับยั้งการสร้างน้ำนมจะไปยับยั้ง alveolar cell ไม่ให้สร้างน้ำนมอีก เป็นการช่วยป้องกันอันตรายที่จะเกิดขึ้นกับเต้านมถ้าน้ำนมยังคงสร้างเรื่อยๆ แต่ถ้าหากมีการบีบน้ำนมออกจากเต้าอย่างสม่ำเสมอ สารยับยั้งการสร้างน้ำนมจะถูกขับออกไปด้วยทำให้เต้านมสามารถสร้างน้ำนมได้ต่อไปเรื่อยๆ
แนวทางการปฏิบัติเพื่อความสำเร็จในการเลี้ยงลูกด้วยนมแม่ในโรงพยาบาล
อาศัยการปฏิบัติตามบันได 10 ขั้นสู่ความสำเร็จของการเลี้ยงลูกด้วยนมแม่ (Ten steps to Successful Breastfeeding) ขององค์การอนามัยโลก (WHO) และองค์การทุนเพื่อเด็กแห่งสหประชาชาติ (UNICEF) ซึ่งกำหนดขั้นตอนในการปฏิบัติงานของโรงพยาบาลทั่วโลกไว้ดังนี้
- มีนโยบายการเลี้ยงลูกด้วยนมแม่เป็นลายลักษณ์อักษรที่สื่อสารกับบุคลากรทางการแพทย์และสาธารณสุขทุกคนได้เป็นประจำ
- ฝึกอบรมบุคลากรทางการแพทย์และสาธารณสุขทุกคนให้มีทักษะที่จะนำนโยบายนี้ไปปฏิบัติ
- ชี้แจงให้หญิงตั้งครรภ์ทุกคนทราบถึงประโยชน์และวิธีการเลี้ยงลูกด้วยนมแม่
- ช่วยแม่เริ่มให้ลูกดูดนมภายใน 30 นาทีแรกหลังคลอด
- แสดงให้แม่รู้วิธีเลี้ยงลูกด้วยนมแม่และวิธีทำให้น้ำนมยังคงมีปริมาณพอเพียงแม้ว่าแม่และลูกจะต้องแยกกัน
- อย่าให้น้ำ นมผสม หรืออาหารอื่นแก่ทารกแรกคลอดนอกจากนมแม่ เว้นแต่จะมีข้อบ่งชี้ทางการแพทย์
- ให้แม่และลูกอยู่ในห้องเดียวกันตลอด 24 ชั่วโมง
- สนับสนุนให้ลูกได้ดูดนมแม่ทุกครั้งที่ลูกต้องการ
- อย่าให้ลูกดูดหัวนมยาง หัวนมหลอก หรือหัวนมปลอม
10. ส่งเสริมให้มีการจัดตั้งกลุ่มสนับสนุนการเลี้ยงลูกด้วยนมแม่ และส่งแม่ไปติดต่อกลุ่มดังกล่าวเมื่อออกจากโรงพยาบาลหรือคลินิก
ระยะก่อนคลอด
- ให้ความรู้ที่ถูกต้องเรื่องการเลี้ยงลูกด้วยนมแม่แก่หญิงตั้งครรภ์
- ผลดีของการเลี้ยงลูกด้วยนมแม่ต่อทั้งแม่และลูก
- กายวิภาค การทำงานของเต้านม กลไกการดูดนม รวมทั้งวิธีการกระตุ้นให้เต้านมสร้างและหลั่งน้ำนมให้น้ำนมมาเร็ว มามาก และมานานตามต้องการ
- ขั้นตอนการให้นมแม่ที่ถูกวิธี
- ให้ความรู้เรื่องอาหารที่มีประโยชน์ต่อแม่ในระหว่างตั้งครรภ์และให้นมลูก
- วิธีการบีบเก็บน้ำนมให้ลูกเมื่อแม่ต้องกลับไปทำงาน
- ตรวจเลือดเพื่อค้นหาโรคต่างๆ ที่จะมีผลกระทบต่อการเลี้ยงลูกด้วยนมแม่ เช่น การติดเชื้อ HIV
- ตรวจหาความผิดปกติของเต้านม หัวนม และลานหัวนม และแก้ไขความผิดปกตินั้นๆ
- ดูแลให้ได้รับการฝากครรภ์อย่างเหมาะสม เพื่อให้มารดาและทารกมีสุขภาพสมบูรณ์แข็งแรงที่สุด
- จัดกิจกรรมเสริมความรู้ความเข้าใจให้หญิงตั้งครรภ์และบุคคลในครอบครัว เช่น สามี ปู่ ย่า ตา ยาย เป็นต้น ให้เห็นความสำคัญของการเลี้ยงลูกด้วยนมแม่
ระยะคลอด
- หลีกเลี่ยงการใช้ยาระงับปวดในกลุ่มมอร์ฟีนให้น้อยที่สุด เนื่องจากทำให้แม่ง่วงนอน และอาจทำให้ลูกมีปัญหาด้านการหายใจ เป็นอุปสรรคต่อการกระตุ้นให้ลูกดูดนมหลังคลอด
- หลีกเลี่ยงการใช้หัตถการช่วยคลอด การผ่าตัดคลอด และป้องกันไม่ให้เกิดการตกเลือดหลังคลอด หรือการเสียเลือดระหว่างการคลอดมากจนเกินไป เนื่องจากจะทำให้แม่อ่อนเพลีย และลูกต้องได้รับการดูแลเป็นพิเศษจากกุมารแพทย์ ทำให้ต้องแยกแม่แยกลูก
- นำลูกมาวางบนอกแม่ให้เร็วที่สุด (early bonding) โดยให้ผิวหนังของแม่กับลูกสัมผัสกัน (skin to skin contact) และใช้ผ้าอุ่นคลุมด้านหลังของตัวเด็กไว้เพื่อป้องกันการสูญเสียความร้อนของตัวทารก จะทำให้ลูกได้รับเชื้อที่เป็น normal flora จากแม่ และนำไปสร้างภูมิต้านทานการติดเชื้อต่อไป นอกจากนี้ยังช่วยกระตุ้นความเป็นแม่ (mothering the mother) ทำให้เกิดความรักความผูกพันระหว่างแม่กับลูก
- กระตุ้นให้ลูกดูดนมแม่ให้เร็วที่สุด หรือภายใน 30 นาทีแรกหลังคลอด (early suckling) จะช่วยให้ฮอร์โมน prolactin เริ่มทำงานในการสร้างน้ำนม ทำให้น้ำนมมาเร็ว นอกจากนี้ยังกระตุ้นการหลั่งฮอร์โมน oxytocin ช่วยในการหดรัดตัวของมดลูก เป็นการป้องกันการตกเลือดหลังคลอด
- ควรให้แม่และลูกอยู่ใกล้ชิดกันให้มากที่สุดตั้งแต่ภายหลังคลอด ไม่ควรแยกแม่แยกลูกหากไม่มีความจำเป็นในการที่จะต้องให้ความดูแลแม่หรือลูกเป็นพิเศษ
ระยะหลังคลอด
- จัดให้แม่และลูกได้อยู่ด้วยกันภายหลังคลอด (rooming-in) เพื่อทำให้แม่สามารถให้นมลูกได้บ่อยเท่าที่ลูกต้องการ
- หลีกเลี่ยงการใช้ยาที่จะมีผลต่อการให้นมลูกให้มากที่สุด
- ให้แม่ล้างมือด้วยสบู่และน้ำให้สะอาด และเช็ดให้แห้งก่อนให้นมลูกทุกครั้ง
- จัดท่าในการให้นมให้เหมาะสมและสะดวกสบายในการให้นมแม่ โดยยึดหลักการให้ศีรษะลูกสูงกว่าก้นเล็กน้อย ปากลูกอยู่ระดับเดียวกับหัวนมแม่ ตะแคงศีรษะและลำตัวลูกจนหน้าท้องลูกแนบกับหน้าท้องแม่ อาจใช้หมอนช่วยรองแขนแม่และรองตัวลูก ท่าที่ใช้บ่อยมีดังต่อไปนี้
a) Cradle position (รูปที่ 15)
อุ้มลูกด้วยแขนข้างเดียวกับเต้านมข้างที่จะให้ลูกดูด ฝ่ามือประคองลำตัวและก้นลูกไว้ ศีรษะลูกอยู่ตรงข้อพับข้อศอกแม่
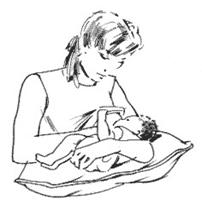
รูปที่ 15 แสดงท่าในการให้นมลูกแบบ cradle position (ที่มา www.toronto.ca/health/breastfeeding)
b) Cross cradle position (รูปที่ 16)
อุ้มลูกด้วยแขนข้างตรงกันข้ามกับเต้านมข้างที่จะให้ลูกดูด ฝ่ามือประคองต้นคอและท้ายทอยลูก ก้นลูกอยู่ตรงข้อพับข้อศอกแม่
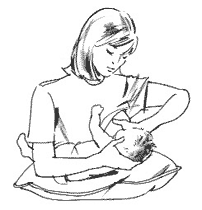
รูปที่ 16 แสดงท่าในการให้นมลูกแบบ cross cradle position (ที่มา www.toronto.ca/health/breastfeeding)
c) Football (clutch) hold position (รูปที่ 17)
อุ้มลูกด้วยแขนข้างเดียวกับเต้านมข้างที่จะให้ลูกดูดโดยให้ลำตัวลูกอยู่ใต้รักแร้ ปลายเท้าลูกชี้ไปทางด้านหลังของแม่ ฝ่ามือประคองต้นคอและท้ายทอยลูก

รูปที่ 17 แสดงท่าในการให้นมลูกแบบ football position (ที่มา www.toronto.ca/health/breastfeeding)
d) Lying down position (รูปที่ 18)
แม่และลูกนอนตะแคงตัวเข้าหากัน โดยให้แม่นอนศีรษะสูงกว่าลำตัวเล็กน้อย อุ้มลูกด้วยแขนข้างเดียวกับเต้านมข้างที่จะให้ลูกดูดฝ่ามือประคองลำตัวและก้นลูกไว้ ศีรษะลูกอยู่ตรงข้อพับข้อศอกแม่

รูปที่ 18 แสดงท่าในการให้นมลูกแบบ lying down position (ที่มา www.toronto.ca/health/breastfeeding)
5. การจับเต้านมเพื่อเอาหัวนมเข้าปากลูก มีหลายวิธีดังต่อไปนี้
a) C-hold (รูปที่ 19)
นิ้วหัวแม่มืออยู่ด้านบนเหนือขอบนอกของลานหัวนม อีก 4 นิ้วที่เหลือประคองใต้เต้านม
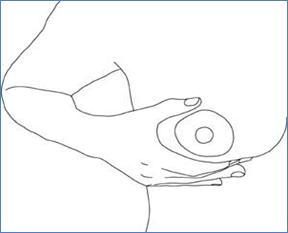
รูปที่ 19 แสดงการจับเต้านมเพื่อเอาหัวนมเข้าปากลูกแบบ C-hold (ที่มา www.lalecheleague.org)
b) U-hold (รูปที่ 20)
นิ้วหัวแม่มืออยู่ด้านข้างนอกลานหัวนม ประคองเต้านมให้อยู่บนฝ่ามือระหว่างนิ้วหัวแม่มือและนิ้วทั้ง 4
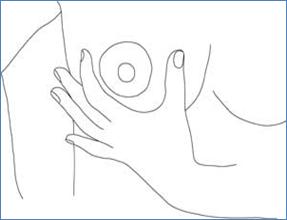
รูปที่ 20 แสดงการจับเต้านมเพื่อเอาหัวนมเข้าปากลูกแบบ U-hold (ที่มา www.lalecheleague.org)
c) V-hold (รูปที่ 21)
นิ้วชี้อยู่ด้านบนเหนือขอบนอกของลานหัวนม นิ้วกลางอยู่ด้านล่างนอกลานหัวนม นิ้วที่เหลือช่วยประคองเต้านมไว้
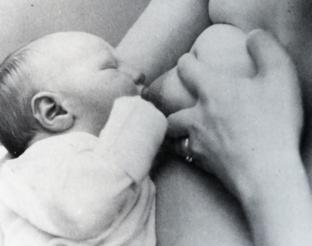
รูปที่ 21 แสดงการจับเต้านมเพื่อเอาหัวนมเข้าปากลูกแบบ V-hold (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
6. ช่วยลูกอมหัวนม (latch on) ให้ถูกต้องดังแสดงในรูปที่ 22 โดยใช้หัวนมสัมผัสที่ริมฝีปากลูกเบาๆ จะกระตุ้นให้เกิด rooting reflex ลูกจะหันหน้าเข้าหาเต้านมแม่และอ้าปากกว้าง แม่จะต้องรีบเคลื่อนศีรษะลูกและเต้านมเข้าหากันให้เร็วที่สุด สอดหัวนมเข้าปากลูกให้ลึกถึงลานหัวนมโดยลิ้นของลูกจะยื่นออกมาเหนือเหงือกล่างและอยู่ใต้ลานหัวนมแม่ เหงือกบนกดอยู่บนลานหัวนมแม่ ริมฝีปากแยกและบานออกแนบไปกับเต้านมแม่ จมูก แก้ม และคางแนบสัมผัสไปกับเต้านมแม่
7. การเอาหัวนมออกจากปากลูกให้ใช้นิ้วมือที่สะอาดสอดเข้ามุมปากระหว่างเหงือกลูก ค่อยๆ ดึงหัวนมออกจากปากลูกอย่างนุ่มนวล
8. ให้ลูกดูดนมบ่อยตามต้องการประมาณ 8 – 12 ครั้งต่อวัน หรือดูดทุก 2 – 3 ชั่วโมง
9. ให้ลูกดูดนมจากเต้านมทั้งสองข้างโดยดูดให้เกลี้ยงเต้าเพื่อให้ได้น้ำนมทั้งส่วนหน้า (fore-milk) และส่วนหลัง (hind-milk) การให้ดูดนมมื้อต่อไปให้เริ่มดูดข้างที่ดูดค้างไว้ในมื้อก่อน ให้ดูดข้างละไม่นานเกิน 15 นาที หากลูกยังไม่อิ่มให้สลับข้างไปมา
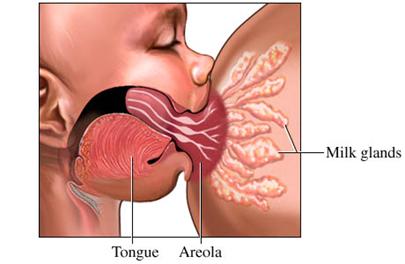
รูปที่ 22 แสดงการ latch on ที่ถูกต้อง โดยอมหัวนมลึกถึงลานหัวนมโดยลิ้นของลูกจะยื่นออกมาเหนือเหงือกล่างและอยู่ใต้ลานหัวนมแม่ เหงือกบนกดอยู่บนลานหัวนมแม่ ริมฝีปากแยกและบานออกแนบไปกับเต้านมแม่ (ที่มา: www.health.yahoo.com)
10. ให้ลูกดูดนมให้อิ่มในแต่ละมื้อ ถ้าหลับนานเกินต้องปลุกกระตุ้นให้ดูดนม อาการที่แสดงว่าลูกได้รับน้ำนมพอเพียงคือ หลังดูดนมอิ่มลูกจะนอนหลับนานประมาณ 2 – 3 ชั่วโมง ปัสสาวะวันละ 8 – 10 ครั้ง อุจจาระวันละ 4 – 8 ครั้งและมีลักษณะอ่อนนุ่ม น้ำหนักขึ้นตามเกณฑ์ปกติ (ยกเว้นในสัปดาห์แรกที่น้ำหนักทารกจะลดลงได้ไม่เกิน 10% ของน้ำหนักตัวแรกคลอด)
11. ไม่ให้น้ำ นมผสม หรืออาหารอื่นแก่ลูก เพราะจะทำให้ลูกอิ่มและไม่อยากดูดนมแม่อีก
12. ไม่ให้ลูกดูดหัวนมยาง หรือหัวนมหลอก เนื่องจากกลไกการดูดหัวนมยางแตกต่างจากการดูดหัวนมแม่ (รูปที่ 23) จะทำให้ลูกเกิดความสับสนในการดูดนมแม่ (nipple confusion) หากมีความจำเป็นที่ไม่สามารถให้ลูกดูดนมแม่ได้ ให้ป้อนน้ำนมจากถ้วยแทน (cup feeding)
13. แนะนำวิธีการบีบน้ำนมด้วยมือ การเก็บน้ำนม และการเลี้ยงลูกด้วยนมแม่เมื่อแม่จำเป็นต้องกลับไปทำงาน โดยให้แม่สามารถปฏิบัติได้จริงก่อนกลับบ้าน
14. แนะนำให้แม่ได้รับอาหารที่มีประโยชน์ครบ 5 หมู่และได้รับน้ำอย่างเพียงพอ
15. กระตุ้นให้ครอบครัวมีส่วนร่วมในการช่วยเหลือ เป็นกำลังใจให้แม่เลี้ยงลูกได้สำเร็จ เพื่อลดความเครียดและให้แม่ได้มีเวลาพักผ่อน ผ่อนคลาย ไม่เป็นกังวลมากเกินไป ซึ่งจะเป็นอุปสรรคต่อการสร้างและหลั่งน้ำนม
16. แนะนำวิธีป้องกันและแก้ไขปัญหาในการเลี้ยงลูกด้วยนมแม่ที่อาจเกิดขึ้นได้
17. แนะนำบุคคลหรือสถานที่ที่พร้อมจะให้คำปรึกษาตลอด 24 ชั่วโมงหลังจากแม่และลูกกลับบ้านแล้ว
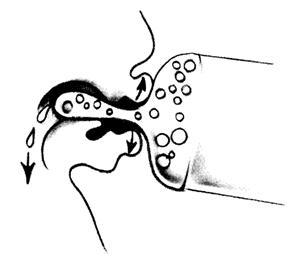
รูปที่ 23 แสดงกลไกการดูดจุกนมยาง น้ำนมจะไหลเข้าปากลูกโดยไม่ต้องอาศัยแรงดูดและไม่มีการเคลื่อนไหลของลิ้น (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
แนวทางปฏิบัติเมื่อแม่ต้องไปทำงานนอกบ้าน
- ให้ลูกดูดนมแม่ทันทีที่แม่ตื่นนอน และ/หรือ ก่อนไปทำงาน (ถ้าลูกไม่ได้ดูดในมื้อเช้า หรือดูดเหลือค้างเต้าให้บีบน้ำนมเก็บไว้)
- เมื่ออยู่ในที่ทำงาน ให้บีบน้ำนมเก็บทุก 3 ชั่วโมง หรือขึ้นอยู่กับปริมาณน้ำนมที่ลูกต้องการ เนื่องจากถ้าบีบเก็บน้ำนมบ่อยๆ น้ำนมจะยังคงสร้างในปริมาณที่มากกว่าการบีบเก็บน้ำนมน้อยครั้ง โดยแต่ละครั้งให้บีบน้ำนมให้เกลี้ยงเต้า และไม่ควรบีบน้ำนมภายใน 3 ชั่วโมงก่อนจะกลับถึงบ้าน
- เก็บน้ำนมที่บีบได้ไว้ในตู้เย็น หรือแช่กระติกน้ำแข็งไว้ในที่ทำงานและระหว่างทางกลับบ้าน เมื่อกลับถึงบ้านให้เก็บในตู้เย็นทันที
- เมื่อแม่ต้องมาทำงาน ให้ผู้ดูแลลูกป้อนน้ำนมด้วยถ้วย (หรือด้วยขวดนมหากทารกปฏิเสธการป้อนน้ำนมด้วยถ้วย และทารกอายุมากกว่า 1 เดือนขึ้นไป) ตามตารางเวลาที่กำหนดไว้ โดยหลีกเลี่ยงการป้อนนมในมื้อที่แม่ใกล้จะกลับถึงบ้าน เนื่องจากลูกจะอิ่มจนไม่อยากดูดนมจากเต้าแม่
- ช่วงที่แม่อยู่บ้านให้ลูกดูดนมอย่างสม่ำเสมอเพื่อกระตุ้นให้น้ำนมยังคงสร้างอย่างพอเพียง
การบีบเก็บน้ำนม
การบีบเก็บน้ำนมมี 2 วิธี ได้แก่ การบีบเก็บน้ำนมด้วยมือ และการบีบเก็บน้ำนมโดยใช้เครื่องปั๊มน้ำนม ดังรายละเอียดต่อไปนี้
การบีบเก็บน้ำนมด้วยมือ
- ล้างมือด้วยสบู่และน้ำสะอาดและเช็ดให้แห้ง
- ประคบเต้านมด้วยผ้าชุบน้ำอุ่นจัดนานประมาณ 1 – 3 นาที อาจนวดคลึงเต้านมร่วมด้วยเพื่อกระตุ้นการหลั่งน้ำนม
- เช็ดหัวนมและลานหัวนมให้สะอาดด้วยน้ำต้มสุกอุ่น
- วางปลายนิ้วมือและนิ้วชี้ของมือข้างที่ถนัดที่ขอบนอกของลานหัวนมในตำแหน่งตรงข้ามกัน และเปลี่ยนตำแหน่งไปรอบๆ ลานหัวนม
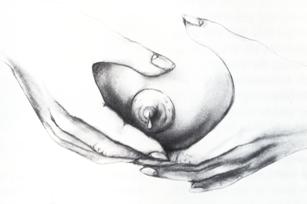
รูปที่ 24 แสดงตำแหน่งการวางมือเพื่อบีบน้ำนม (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
- กดนิ้วทั้งสองเข้าหาหน้าอกและบีบเข้าหากันเบาๆ เป็นจังหวะ (รูปที่ 25) ห้ามรีดหรือเค้นเต้านมและหัวนม
- บีบน้ำนมทิ้ง 2 – 3 หยดก่อนที่จะเก็บน้ำนมในภาชนะสะอาดที่เตรียมไว้
- บีบน้ำนมสลับข้างกันไปมาข้างละ 5 – 10 นาทีจนกว่าจะเกลี้ยงเต้า โดยปกติจะใช้เวลาประมาณ 20 – 30 นาทีขึ้นอยู่กับปริมาณน้ำนมในแต่ละมื้อ
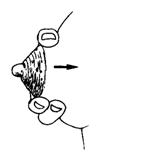
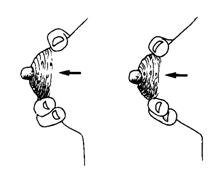
รูปที่ 25 แสดงการกดนิ้วเข้าหาหน้าอกและบีบเข้าหากันเบา ๆ เป็นจังหวะโดยเคลื่อนนิ้วหัวแม่มือมาทางด้านหน้าเล็กน้อยแต่ไม่เลยลานหัวนม (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
การบีบเก็บน้ำนมด้วยเครื่องปั๊มนม
ปัจจุบันมีเครื่องปั๊มนมหลากหลายชนิดวางจำหน่ายในท้องตลาด มีทั้งชนิดปั๊มด้วยแรงมือ ใช้แบตเตอรี่ หรือใช้ไฟฟ้า บางเครื่องสามารถปั๊มนมได้ 2 ข้างพร้อมกัน วิธีการบีบเก็บน้ำนมด้วยเครื่องปั๊มนมมีขั้นตอนเช่นเดียวกันกับการบีบเก็บน้ำนมด้วยมือ แต่การใช้เครื่องอาจแตกต่างกันไปตามชนิดและรุ่นของเครื่องปั๊มนั้นๆ
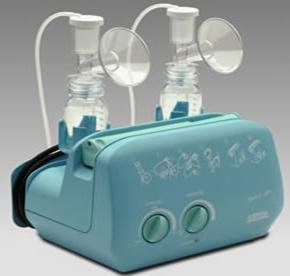
รูปที่ 26 แสดงตัวอย่างเครื่องปั๊มนมแบบใช้ไฟฟ้า และสามารถปั๊มนม ได้สองข้างพร้อมกัน (ที่มา: www.quickmedical.com)
การเก็บน้ำนม
ภาชนะที่ใช้เก็บน้ำนมควรเป็นภาชนะที่เป็นแก้ว หรือพลาสติกแข็ง สามารถทำให้ปราศจากเชื้อได้ (อาจใช้วิธีต้มในน้ำเดือด หรือนึ่งนานอย่างน้อย 5 – 10 นาที) เมื่อบีบน้ำนมได้ในแต่ละครั้ง ควรแบ่งเก็บในถุงเก็บน้ำนม (รูปที่ 27) ขวดนม หรือภาชนะเก็บน้ำนมที่มีฝาปิด เขียนป้ายชื่อ วัน เวลา และปริมาณน้ำนมที่แบ่งเก็บติดไว้ โดยแบ่งเก็บในปริมาณที่เพียงพอกับปริมาณที่ต้องป้อนลูกในแต่ละมื้อ การเก็บน้ำนมในตู้เย็นควรเก็บไว้ในบริเวณที่เย็นที่สุดใต้ช่องแช่แข็งด้านในหรือตรงกลางของชั้นวาง หรือเก็บในช่องแช่แข็ง ไม่ควรเก็บที่ประตูตู้เย็นเนื่องจากความเย็นไม่คงที่ ระยะเวลาที่สามารถเก็บน้ำนมได้ขึ้นอยู่กับอุณหภูมิของตู้เย็นดังแสดงในตารางที่ 3
|
สถานที่เก็บ |
อุณหภูมิ |
ระยะเวลาเก็บ |
| อุณหภูมิห้อง | > 25 oc | 1 ชั่วโมง |
| < 25 oc | 4 ชั่วโมง | |
| ตู้เย็น 1 ประตู, ช่องธรรมดา | 4 oc | 48 ชั่วโมง |
| ตู้เย็น 2 ประตู, ช่องแช่แข็ง | – 14 oc | 3 เดือน |
| ตู้แช่แข็งชนิดพิเศษ | – 20 oc | 6 เดือน |
ตารางที่ 3 แสดงระยะเวลาการเก็บน้ำนมในสถานที่เก็บและอุณหภูมิต่าง ๆ (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
รูปที่ 27 แสดงตัวอย่างถุงเก็บน้ำนม (ที่มา: www.breastfeedingthai.com)
การนำเอาน้ำนมที่แช่แข็งไว้ออกมาใช้จะต้องทำให้ละลายโดยนำออกมาเก็บไว้ในช่องธรรมดาของตู้เย็นประมาณ 1 คืน จากนั้นนำออกจากตู้เย็นทิ้งไว้ที่อุณหภูมิห้อง หรือแช่ในน้ำอุ่น ไม่ควรแช่ในน้ำร้อน ต้ม หรือ อุ่นด้วยไมโครเวฟ เนื่องจากโปรตีนในน้ำนมจะถูกทำลาย น้ำนมที่ละลายแล้วควรใช้ป้อนทารกภายใน 4 ชั่วโมง หรือเก็บไว้ในตู้เย็นช่องธรรมดาได้ไม่เกิน 24 ชั่วโมง และไม่ควรนำน้ำนมที่ละลายแล้วกลับไปแช่แข็งอีก
การป้อนน้ำนมด้วยถ้วย (cup feeding)
การป้อนน้ำนมด้วยถ้วย เป็นการป้องกันไม่ให้ทารกสับสนระหว่างการดูดนมจากเต้านมแม่กับการดูดนมจากขวดนม (nipple confusion) ใช้ในกรณีที่แม่ไม่สามารถให้ลูกดูดนมจากเต้าได้ เช่น เมื่อแม่ต้องออกไปทำงานนอกบ้าน แม่มีปัญหาหัวนมบอด หัวนมแตก ลูกเจ็บป่วยต้องแยกจากแม่ หรือในกรณีที่จำเป็นต้องใช้นมผสมเลี้ยงลูกชั่วคราวและต้องการให้ลูกสามารถดูดนมจากเต้านมแม่ได้อีก เช่นแม่ยังไม่มีน้ำนม หรือได้รับยาบางอย่างที่จำเป็นต้องงดให้นมลูก วิธีการป้อนน้ำนมด้วยถ้วยมีดังต่อไปนี้
- เตรียมถ้วยแก้วหรือพลาสติกแข็งใสขนาดเล็ก ที่นำไปผ่านขบวนการทำให้ปราศจากเชื้อแล้ว เทน้ำนมใส่ถ้วยประมาณครึ่งถ้วย
- ให้ผู้ดูแลนั่งในท่าที่สบาย อุ้มลูกนั่งบนตัก ใช้มือข้างที่ไม่ถนัดประคองศีรษะลูกให้อยู่ในท่ากึ่งนั่งกึ่งนอนเอียงประมาณ 45 องศา
- วางขอบถ้วยบริเวณริมฝีปากล่างของลูก เอียงถ้วยให้ระดับน้ำนมปริ่มอยู่ที่ขอบถ้วยตลอดเวลา ลูกจะใช้ลิ้นยื่นออกมาไล้นมที่ขอบถ้วยและดูดกลืนด้วยตัวเอง
- ไม่ควรเทนมเข้าปากลูก เพราะอาจทำให้สำลักได้

รูปที่ 28 แสดงการป้อนน้ำนมด้วยถ้วย (ที่มา: www.athagan.members.atlantic.net)
หากมีปัญหาที่ผู้ดูแลไม่สามารถป้อนน้ำนมด้วยถ้วยได้ อาจให้ทารกดูดนมจากขวดนมและใช้จุกนมยางแทนได้ แต่ต้องเริ่มหลังจากที่ทารกดูดนมแม่ได้ดีแล้ว โดยมากควรเริ่มหลังจากทารกอายุได้ 1 – 2 เดือนไปแล้ว เนื่องจากทารกจะมีความพึงพอใจในการดูดนมจากเต้านมแม่มากกว่าจึงไม่ติดการดูดจากจุกนมยาง และสามารถดูดนมได้ทั้งจากเต้านมแม่และขวดนม
ปัญหาที่พบบ่อย
หัวนมสั้น (short nipple) หัวนมบอด (flat nipple) หัวนมบุ๋ม (inverted nipple)
โดยทั่วไปหัวนมจะมีความยาวประมาณ 1 เซนติเมตร หากหัวนมสั้นมากเช่นสั้นกว่า 0.5 เซนติเมตร แบนราบ หรือบุ๋มลึกลงไป อาจทำให้ทารกดูดนมได้ยาก วิธีทดสอบหัวนมทำได้โดยให้ผู้ตรวจใช้นิ้วชี้และนิ้วหัวแม่มือวางที่ขอบลานหัวนม กดนิ้วลงที่ขอบลานหัวนมเล็กน้อยแล้วรูดไปตามหัวนม ถ้าหัวนมยื่นยาวออกมามากกว่า 0.5 – 1 เซนติเมตร แสดงว่าปกติ
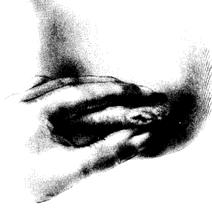
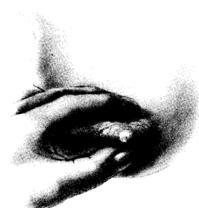
รูปที่ 29 แสดงวิธีการทดสอบหัวนม A) หัวนมปกติจะยื่นยาวออกเมื่อกดนิ้วลงที่ขอบลานหัวนม B) หัวนมที่แบนหรือบุ๋มจะยุบลงไปในผิวหนังเมื่อกดนิ้วลงที่ขอบลานหัวนม (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
หากพบว่าหัวนมสั้นกว่าปกติ หัวนมบอด หรือหัวนมบุ๋ม จะมีวิธีแก้ไขดังนี้
1 Hoffmann exercise
เป็นการบริหารกล้ามเนื้อของหัวนมและลานหัวนมโดยไม่ใช้อุปกรณ์ ทำได้โดยวางนิ้วหัวแม่มือ 2 ข้างชิดโคนหัวนมในแนวตรงกันข้ามกัน ดึงหัวนมให้ยื่นออกเบาๆ เปลี่ยนตำแหน่งของนิ้วมือไปรอบๆ หัวนม อาจทำร่วมกับ nipple rolling คือการใช้นิ้วหัวแม่มือและนิ้วชี้จับที่โคนหัวนมแล้วยกขึ้น ปั่นหัวนมเบาๆ ควรทำข้างละประมาณ 30 ครั้งต่อวัน
2. Nipple puller
เป็นอุปกรณ์ช่วยแก้ไขหัวนมสั้น โดยใช้มือบีบกระเปาะยางพร้อมกับวางขอบแก้วครอบหัวนมจนชิดลานหัวนม ปล่อยมือที่บีบกระเปาะยางจะทำให้เกิดภาวะสูญญากาศขึ้นภายใน (negative pressure) หัวนมจะถูกดึงยืดออกมา ทำข้างละ 5 – 10 นาทีต่อวัน อาจใช้หลอดฉีดยา (syringe) ขนาด 20 ซีซี ตัดส่วนปลายแหลมออก ถอดแกนพลาสติกด้านในแล้วใส่กลับด้าน ใช้ปลายด้านที่ไม่ถูกตัดวางครอบหัวนม จากนั้นดึงแกนพลาสติกเพื่อให้เกิด negative pressure

รูปที่ 30 แสดง nipple puller (ขวา) และหลอดฉีดยาตัดปลาย (ซ้าย)
3. ปทุมแก้ว (breast cup)
ปทุมแก้วทำด้วยพลาสติกใส 2 ฝาประกบกัน ฝาบนมีรูเล็กๆ ที่ขอบเพื่อระบายอากาศ ฝาล่างมีรูใหญ่ตรงกลางให้สอดหัวนมเข้าไป วิธีใช้ให้ครอบปทุมแก้วบนหัวนมและใส่เสื้อชั้นในทับไว้ในเวลากลางวัน ปทุมแก้วจะช่วยดึงให้หัวนมยื่นยาวออก นอกจากนี้ปทุมแก้วยังช่วยนวดลานหัวนมให้นุ่ม ช่วยแก้ไขภาวะลานหัวนมแข็ง (hard areola) ทำให้ทารกสามารถดูดนมได้ง่ายขึ้น (รูปที่ 31 และ 32)

รูปที่ 31 แสดงปทุมแก้ว (breast cup)
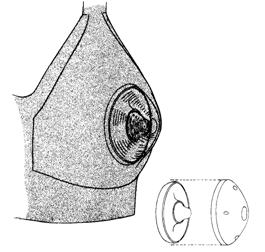
รูปที่ 32 แสดงการใส่ปทุมแก้วไว้ในเสื้อชั้นในเพื่อทำให้หัวนมยื่นยาวออกมา (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
หัวนมเจ็บ (sore nipple) หัวนมแตก (cracked nipple)
คือการถลอกเป็นแผลหรือมีรอยแตกที่หัวนม (รูปที่ 33) สาเหตุอาจเกิดจากการทำความสะอาดหัวนมที่ไม่ถูกวิธี ทารกอมหัวนมไม่ถูกต้อง หรือมีการติดเชื้อราเช่น candida albicans ร่วมด้วย วิธีป้องกันคือให้ทารกอมหัวนมให้ถูกต้องโดยอมให้ลึกถึงลานหัวนม ไม่ควรทำความสะอาดหัวนมด้วยสบู่หรือน้ำยาอื่นใดนอกจากน้ำสะอาดและเช็ดให้แห้งทุกครั้ง หรือใช้น้ำนมแม่ทาบริเวณหัวนมหลังจากให้นมลูกและปล่อยให้แห้งเอง หากพบว่ามีการติดเชื้อราอาจใช้ยาฆ่าเชื้อราชนิดทารักษา เช่น nystatin, clotrimazole, miconazole หรือ gentian violet หากอาการรุนแรงมากหรือเชื้อดื้อยาให้รักษาด้วย fluconazole ชนิดรับประทาน หากพบว่ามีเชื้อราในปากลูกควรรักษาไปพร้อมกันด้วย หากมีอาการเจ็บมากระหว่างให้ลูกดูดนม อาจใช้ nipple shield ใส่เพื่อป้องกันไม่ให้ปากลูกสัมผัสกับหัวนม (รูปที่ 34)
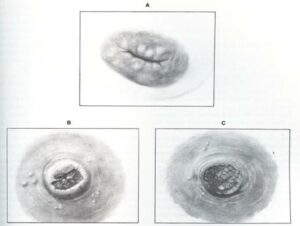
รูปที่ 33 แสดงลักษณะของหัวนมแตกชนิดต่าง ๆ (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)

รูปที่ 34 แสดง nipple shield ใช้ครอบหัวนมที่แตกป้องกันการเจ็บขณะลูกดูดนม (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
เต้านมคัด (breast engorgement)
คือการที่น้ำนมคั่งค้างอยู่ภายในเต้านมมากเกินไป ร่วมกับมีการขยายของหลอดเลือดดำและท่อน้ำเหลือง เต้านมจะมีขนาดใหญ่ บวมตึง กดเจ็บทั่วๆ เต้านม มักจะเป็นทั้งสองข้างและอาจพบมีไข้ได้แต่ไม่สูงมากและเป็นไม่นาน สาเหตุเกิดจากน้ำนมสร้างมากเกินไปโดยที่ไม่สามารถระบายออกได้ทัน หรือการระบายน้ำนมออกจากเต้าได้ไม่ดีพอ เช่นลูกดูดนมไม่ถูกวิธี ดูดไม่บ่อย ได้รับนมผสม หรือเจ็บป่วยไม่สามารถดูดนมได้ วิธีป้องกันคือให้ทารกดูดนมให้ถูกต้องและดูดบ่อยสม่ำเสมอ หลีกเลี่ยงการใช้นมผสมหรือน้ำเลี้ยงทารก หากทารกไม่สามารถดูดนมได้ให้บีบน้ำนมออกเป็นระยะเพื่อไม่ให้น้ำนมคั่งค้างและต่อมน้ำนมสามารถสร้างน้ำนมใหม่ได้อย่างต่อเนื่อง หากเต้านมคัดมากจนลูกไม่สามารถดูดได้ มีวิธีแก้ไขดังนี้คือ
- ประคบเต้านมด้วยผ้าชุบน้ำอุ่นจัด 3 – 5 นาทีก่อนให้ลูกดูดนม
- หากเต้านมคัดมากจะทำให้หัวนมสั้นลง ลานนมตึง ลูกจะอมหัวนมไม่ติด ก่อนให้ลูกดูดนมให้บีบน้ำนมออกเล็กน้อยหรือจนลานหัวนมนิ่ม ลูกจะดูดนมได้ง่ายขึ้น
- เน้นย้ำให้ลูกดูดนมให้ถูกวิธี สม่ำเสมอ และดูดให้เกลี้ยงเต้า หากยังมีน้ำนมค้างอยู่อาจบีบทิ้งหรือบีบเก็บไว้ในช่องแช่แข็ง
- หลังให้นมลูก ประคบเต้านมด้วยผ้าชุบน้ำเย็นเพื่อลดอาการบวมของเต้านม
- หากมีอาการปวดมาก ให้รับประทานยาแก้ปวดเช่น acetaminophen หรือ ibuprofen ได้ตามความเหมาะสม
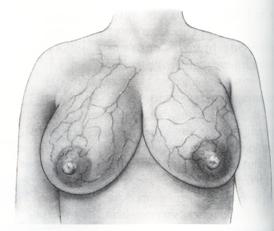
รูปที่ 35 แสดงลักษณะของเต้านมคัด (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
ท่อน้ำนมอุดตัน (blocked duct)
คือการที่ท่อน้ำนมบางส่วนอุดตันจากน้ำนมที่ข้นมากเกินไป ทำให้น้ำนมที่สร้างใหม่ไม่สามารถระบายออกจากต่อมน้ำนมได้ ทำให้เต้านมมีลักษณะเป็นก้อนแข็งเป็นบางตำแหน่ง กดเจ็บแต่ไม่มีลักษณะของการอักเสบ เกิดจากสาเหตุหลายประการเช่น ลูกดูดนมไม่เกลี้ยงเต้า ดูดนมข้างเดียว หรือท่อน้ำนมถูกกดทับจากเสื้อชั้นในรัดแน่นเกินไป มีวิธีแก้ไขดังนี้คือ
- ประคบเต้านมด้วยผ้าชุบน้ำอุ่นจัด 3 – 5 นาทีก่อนให้ลูกดูดนม
- ให้ลูกดูดนมข้างที่มีท่อน้ำนมอุดตันก่อน แรงดูดของลูกจะทำให้น้ำนมที่ข้นหลุดออกจากท่อน้ำนม
- ระหว่างที่ลูกดูดนมให้นวดเต้านมบริเวณที่เป็นก้อนแข็ง โดยนวดไปตามท่อน้ำนมที่ทอดเข้าสู่หัวนม
- เน้นย้ำให้ลูกดูดนมให้ถูกวิธี สม่ำเสมอ และดูดให้เกลี้ยงเต้า
เต้านมอักเสบ (mastitis)
คือการอักเสบ บวมแดงร้อนของเต้านม เป็นก้อนแข็ง กดเจ็บ มักจะเป็นข้างเดียวและเป็นบางตำแหน่ง แม่จะมีไข้สูงนานหากไม่ได้รับการรักษา สาเหตุเกิดจากหัวนมแตก ท่อน้ำนมอุดตันหรือเต้านมคัดที่ไม่ได้รับการแก้ไขทำให้เกิดการอักเสบขึ้น อาจมีการติดเชื้อร่วมด้วยหรือไม่ก็ได้ เชื้อที่พบว่าเป็นสาเหตุเช่น staphylococcus aureus, streptococcus species เป็นต้น
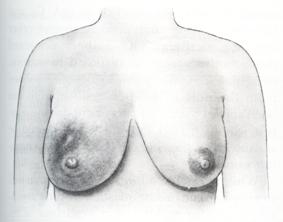
รูปที่ 36 แสดงลักษณะของเต้านมอักเสบ (ที่มา: Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.)
วิธีการป้องกันคือการวินิจฉัยและรักษาสาเหตุดังกล่าวข้างต้นให้ทันท่วงทีก่อนที่จะเกิดการอักเสบขึ้น หากมีการอักเสบของเต้านมแล้วให้รักษาดังนี้
- ประคบเต้านมด้วยผ้าชุบน้ำอุ่นจัด 3 – 5 นาทีก่อนให้ลูกดูดนม
- ให้ลูกดูดนมข้างที่มีการอักเสบก่อน เพื่อไม่ให้น้ำนมคั่งมากเกินไป แต่หากมีอาการเจ็บมากให้ดูดข้างที่ดีก่อน เมื่อน้ำนมไหลดีแล้วจึงเปลี่ยนมาดูดข้างที่อักเสบ
- หากยังมีน้ำนมค้างอยู่ให้บีบทิ้งหรือบีบเก็บไว้ในช่องแช่แข็งจนเกลี้ยงเต้า
- หากมีอาการปวดมาก ให้รับประทานยาแก้ปวดเช่น acetaminophen หรือ ibuprofen ได้ตามความเหมาะสม
- ให้ยาปฏิชีวนะ เช่น dicloxacillin, cloxacillin, cephalexin หรือ erythromycin (ในกรณีที่แพ้ยากลุ่ม penicillin) ทาน 1 – 2 สัปดาห์
เต้านมเป็นฝี (breast abscess)
คือภาวะเต้านมอักเสบที่มีก้อนฝีหนองอยู่ภายใน เกิดต่อเนื่องมาจากภาวะเต้านมอักเสบที่ไม่ได้รับการรักษา การดูแลรักษาคล้ายกับการรักษาเต้านมอักเสบดังกล่าวข้างต้น ร่วมกับการระบายหนองออกโดยการใช้เข็มเจาะดูด (needle aspiration) หรือใช้มีดกรีดระบายหนอง (incision and drainage) ไม่จำเป็นต้องงดให้ลูกนมจากเต้านมข้างนั้น ยกเว้นมีอาการเจ็บมากหรือตำแหน่งแผลที่กรีดรบกวนการดูดนมของลูก แต่อย่างไรก็ตามควรบีบน้ำนมออกไม่ให้น้ำนมคั่งค้าง และให้ลูกดูดนมจากเต้านมข้างที่ปกติอย่างสม่ำเสมอ
ปริมาณน้ำนมน้อย
หากพบภายในสัปดาห์แรกหลังคลอดถือว่าเป็นภาวะปกติ เนื่องจากน้ำนมจะเริ่มสร้างเต็มที่ใช้เวลาประมาณ 2 – 7 วันแตกต่างกันในแต่ละคน และในช่วงนี้ทารกยังไม่ต้องการปริมาณน้ำนมมากนักนอกจากต้องการเพียง colostrums ปริมาณเล็กน้อยเท่านั้น แต่หากพบในระยะต่อมาหลังจากให้นมแม่ไประยะหนึ่งแล้ว เกิดได้จากหลายสาเหตุดังต่อไปนี้
- ทารกดูดนมช้า ดูดไม่ถูกวิธี ดูดไม่บ่อย ดูดไม่เกลี้ยงเต้า
- ทารกได้รับนมผสม น้ำ หรืออาหารอื่น
- ทารกเจ็บป่วย
- แม่มีปัญหาทางจิตใจ มีความกังวล เครียด
- แม่มีปัญหาทางกาย มีโรคประจำตัว อ่อนเพลีย หรือเสียเลือดมากจากการคลอด
- แม่ได้รับสารอาหารและน้ำที่ไม่พอเพียงต่อการสร้างน้ำนม
- แม่ได้รับยาบางอย่างเช่น ยาคุมกำเนิดชนิดฮอร์โมนรวม, บุหรี่ หรือสารเสพติดอื่นๆ
การปฏิบัติเพื่อให้มีน้ำนมพอเพียงควรค้นหาสาเหตุ และดูแลรักษาไปตามสาเหตุนั้นๆ และอาจใช้สารบำรุงน้ำนม (galactogogue) ซึ่งอาจอยู่ในรูปของยาบำรุงน้ำนม หรือสมุนไพร ช่วยเพิ่มปริมาณน้ำนมควบคู่ไปกับการให้ลูกดูดนมอย่างถูกวิธี
ยาบำรุงน้ำนม
- Domperidone (motilium, mirax)
ออกฤทธิ์โดยไปยับยั้งการทำงานของ dopamine (dopamine antagonist) ซึ่งมีฤทธิ์ลดการหลั่งของ prolactin จากต่อมใต้สมองส่วนหน้า (anterior pituitary gland) ทำให้เพิ่มการหลั่งของ prolactin กระตุ้นการสร้างน้ำนมให้เพิ่มขึ้น โดยจะเริ่มเห็นผลภายใน 2 – 4 วัน และจะได้ผลสูงสุดเมื่อใช้ยาต่อเนื่องนาน 3 – 4 สัปดาห์ หากปริมาณน้ำนมมามากแล้วอาจค่อยๆ ลดขนาดยาลง
ขนาดที่ใช้ 20 mg (2 tabs) oral qid หรือ 30 mg (3 tabs) oral tid
ผลข้างเคียง พบน้อยมาก อาจมีอาการปวดศีรษะ, ปวดท้อง, ปากแห้ง, กระหายน้ำ เป็นต้น ไม่พบผลข้างเคียงในลูก
- Metoclopramide (plasil)
ออกฤทธิ์เป็น dopamine antagonist โดยจะเริ่มเห็นผลภายใน 2 – 4 วันเช่นเดียวกับ domperidone แต่พบผลข้างเคียงมากกว่าซึ่งสัมพันธ์กับขนาดยาและระยะเวลาที่ได้รับยา โดยทั่วไปไม่แนะนำให้นานเกิน 4 สัปดาห์
ขนาดที่ใช้ 10 mg (1 tab) oral tid หรือ qid
ผลข้างเคียง มี extrapyramidal effect, อาจมีอาการซึมเศร้าได้
สมุนไพรบำรุงน้ำนม
สมุนไพรไทยหลายชนิดเชื่อว่ามีฤทธิ์บำรุงน้ำนม บางชนิดอาจมีฤทธิ์กระตุ้นการสร้างน้ำนมโดยตรง บางชนิดมีฤทธิ์ทางอ้อมโดยทำให้เจริญอาหาร การไหลเวียนของเลือดดีขึ้น หรือมีผลทางจิตใจ ตัวอย่างพืชผักสมุนไพรที่ใช้บำรุงน้ำนมหญิงหลังคลอดเช่น ใบกระเพรา, กุยช่าย, กล้วยน้ำว้า, หัวปลี, มะละกอ, ฟักทอง, ผักชีลาว, ขิง เป็นต้น สามารถนำมาประกอบอาหารเช่น แกงเลียง, ไก่ผัดขิง, กุยช่ายผัดตับ, แกงฟักทอง หรือ น้ำขิงร้อนๆ จะช่วยเพิ่มปริมาณน้ำนมได้ไม่มากก็น้อย นอกจากสารบำรุงน้ำนมดังกล่าวแล้ว หญิงให้นมบุตรควรได้รับสารอาหารที่มีประโยชน์ พอเพียงกับการสร้างน้ำนม และส่งผลให้น้ำนมมีคุณภาพด้วย
อาหารสำหรับหญิงให้นมลูก
หญิงให้นมลูกมีความต้องการพลังงานเพิ่มขึ้นอีก 500 กิโลแคลอรี ต้องการโปรตีนเพิ่มขึ้นอีก 15 กรัม และต้องการสารอาหารอื่นเช่น วิตามินเอ, วิตามินบี 1, วิตามินบี 2, ไนอาซิน, วิตามินซี, โฟเลท และไอโอดีน เพิ่มขึ้น โดยทั่วไปควรรับประทานอาหารให้ครบ 5 หมู่ และดื่มน้ำอย่างน้อยวันละ 8 – 12 แก้ว
ตัวอย่างอาหารที่หญิงให้นมลูกควรได้รับใน 1 วัน
- อาหารกลุ่มข้าว, แป้ง 9 ทัพพี
- อาหารกลุ่มผัก 7 ทัพพี
- อาหารกลุ่มผลไม้ 7 ส่วน
- อาหารกลุ่มเนื้อสัตว์ 12 ช้อนกินข้าว
- อาหารกลุ่มนมและผลิตภัณฑ์นม 3 แก้ว
- อาหารกลุ่มไขมัน 5 ช้อนชา
ตัวอย่างอาหารที่หญิงให้นมลูกควรได้รับใน 1 มื้อ (หากทาน 3 มื้อต่อวัน)
- อาหารกลุ่มข้าว, แป้ง 3 ทัพพี
- อาหารกลุ่มผัก 2 – 3 ทัพพี
- อาหารกลุ่มผลไม้ 2 – 3 ส่วน
- อาหารกลุ่มเนื้อสัตว์ 4 ช้อนกินข้าว
- อาหารกลุ่มนมและผลิตภัณฑ์นม 1 แก้ว
- อาหารกลุ่มไขมัน 1 – 2 ช้อนชา
หมายเหตุ
ข้าว 1 ทัพพี เท่ากับ ข้าวสวย 1 ทัพพี
ข้าวเหนียว ½ ทัพพี
ขนมจีน 1 ทัพพี
ขนมปัง 1 แผ่น
ผัก 1 ทัพพี เท่ากับ ผักบุ้งสุก 1 ทัพพี
ผักคะน้าสุก 1 ทัพพี
ฟักทองสุก 1 ทัพพี
ผลไม้ 1 ส่วน เท่ากับ กล้วยน้ำว้า 1 ผล
ส้มเขียวหวาน 1 ผล
มะละกอสุก 6 – 8 ชิ้นคำ
สับปะรด 6 – 8 ชิ้นคำ
เนื้อสัตว์ 1 ช้อนกินข้าว เท่ากับ เนื้อ, หมู, ไก่ 1 ช้อนกินข้าว
ปลา 1 ช้อนกินข้าว
ไข่ ½ ฟอง
เต้าหู้หลอด 6 ช้อนกินข้าว
นม 1 แก้ว เท่ากับ นมสด 1 กล่อง
ปลาเล็กปลาน้อย2 ช้อนกินข้าว
ปลากระป๋อง 2 ชิ้น
เต้าหู้แข็ง ½ ก้อน
ไขมัน เท่ากับ น้ำมันพืช, กะทิ, เนยเทียม ฯลฯ
(ได้รับจากการปรุงอาหารตามปกติ เช่นอาหารประเภทผัด ทอด หรือ แกงกะทิ เป็นต้น)
ข้อห้ามในการเลี้ยงลูกด้วยนมแม่
- แม่ติดเชื้อ HIV
- แม่ติดเชื้อ CMV
- แม่ติดเชื้อ Herpes ที่เต้านม
- แม่ติดเชื้อ TB และยังไม่ได้รักษา
- แม่ที่ใช้สารเสพติด
- ทารกเป็นโรค galactosemia
ยาที่ห้ามใช้ในหญิงเลี้ยงลูกด้วยนมแม่
- Bromocriptine
- Cocaine
- Cyclophosphamide
- Cyclosporine
- Doxorubicin
- Lithium
- Methotrexate
- Phencyclidine
- Phenindione
- Radioactive iodide and other radiolabeled elements
เอกสารอ้างอิง
- Lawrence RA. Breastfeeding; A guide for the medical profession. 4th ed. St.Louis: Mosby, 1994.
- ศ.คลินิก พญ.วิบูลพรรณ ฐิตะดิลก, รศ.พญ.มานี ปิยะอนันต์, พญ.ยุพยง แห่งเชาวนิช. คู่มือการเลี้ยงลูกด้วยนมแม่ สำหรับแพทย์ประจำบ้านสาขาสูตินรีเวชวิทยา. กรุงเทพฯ: ราชวิทยาลัยสูตินรีแพทย์แห่งประเทศไทย และชมรมส่งเสริมการเลี้ยงลูกด้วยนมแม่, 2548.
- สำนักส่งเสริมสุขภาพ กรมอนามัย กระทรวงสาธารณสุข. เอกสารประกอบการอบรม เรื่องการเลี้ยงลูกด้วยนมแม่. กรุงเทพฯ: โรงพิมพ์ชุมนุมสหกรณ์การเกษตรแห่งประเทศไทย จำกัด, 2546.

