ทารกตายในครรภ์ (fetal death)
รศ.พญ.สุชยา ลือวรรณ
ความหมาย (1)
ทารกตายในครรภ์ (fetal death) ตาม World Health Organization หมายถึงการตายของทารกก่อนคลอด โดยไม่คำนึงถึงอายุครรภ์ แบ่งเป็น
- Early fetal death ตายก่อน 20 สัปดาห์
- Intermediate fetal death ตายระหว่าง 20-28 สัปดาห์
- Late fetal death ตายตั้งแต่ 28 สัปดาห์ขึ้นไป
ในประเทศกำลังพัฒนา จะหมายถึงการตายของทารกในครรภ์ ตั้งแต่อายุครรภ์ 28 สัปดาห์ขึ้นไปหรือน้ำหนักทารกตั้งแต่ 1000 กรัม ซึ่งก็คือ late fetal death แต่ในประเทศทางตะวันตกมักจะถือเอาที่อายุครรภ์ 20-22 สัปดาห์ (หรือน้ำหนักทารกตั้งแต่ 500 กรัม หรือความยาว 25 ซม. ขึ้นไป) ในขณะที่ The United States National Center for Health Statistics ถือเกณฑ์ทารกตายในครรภ์ที่อายุครรภ์ตั้งแต่ 20 สัปดาห์ หรือน้ำหนักตั้งแต่ 350 กรัม ขึ้นไป แต่อย่างไรก็ดีสำหรับประเทศไทยให้ถือตามเกณฑ์ของ WHO เป็นหลัก(1-2)
ทารกตายคลอด (stillbirth) อาจใช้แทนคำว่า dead fetus in utero (DFU) ก็ได้ หมายถึง ทารกเมื่อคลอดแล้วไม่มีอาการแสดงของการมีชีวิต ได้แก่ ไม่มีการหายใจเอง ไม่มีการเต้นของหัวใจ และไม่มีการเคลื่อนไหว อาจรวมถึงทารกที่คลอดออกมาถึงตายทันทีด้วย แบ่งเป็น
- Fetal death in utero ตายก่อนเจ็บครรภ์คลอด
- Intrapartum fetal death ตายในระยะคลอด
อุบัติการณ์
อัตราทารกตายในครรภ์มีแนวโน้มลดลงเรื่อย ๆ จากรายงานของ WHO ระหว่างปี 1995-2005 อยู่ที่ 6.2 ต่อทารกรอดมีชีพ 1000 คน ซึ่งส่วนใหญ่ลดลงในช่วงอายุครรภ์อายุ 28 สัปดาห์ขึ้นไป แต่ในรายที่น้อยกว่า 28 สัปดาห์ไม่มีการเปลี่ยนแปลง ทั้งนี้อัตราการตายจะต่ำลงในประเทศที่พัฒนาแล้ว คือ น้อยกว่าร้อยละ 1 ส่วนประเทศที่กำลังพัฒนาจะพบมากกว่านี้ จากรายงานปี 2010 ของ โรงพยาบาลมหาราชนครเชียงใหม่พบอัตราทารกตายคลอดประมาณร้อยละ 1(3) ซึ่งการตายของทารกในครรภ์มีความแปรปรวนขึ้นกับหลาย ๆ ปัจจัย จาการศึกษาพบว่าปัจจัยเสี่ยงที่สำคัญได้แก่ เชื้อชาติ non-Hispanic black race ครรภ์แรก สตรีตั้งครรภ์อายุมาก และอ้วน นอกจากนี้ยังอาจสัมพันธ์กับเศรษฐสถานะ สูบบุหรี่ สุรา การใช้สารเสพติดอื่น ๆ จำนวนทารกในครรภ์ ซึ่งอัตราตายสูงขึ้นในครรภ์แฝด รวมถึงโรคทางอายุรกรรมที่พบร่วมด้วย เช่น เบาหวาน พบว่าความเสี่ยงที่จะมีทารกเสียชีวิตในครรภ์เพิ่มสูงขึ้น 2-5 เท่า และความดันโลหิตสูงเป็นต้น
สาเหตุการตาย(1,4)
แบ่งเป็น 3 กลุ่ม
1.สาเหตุจากทารกในครรภ์ ร้อยละ 25-40
- ความผิดปกติทางโครโมโซม พบร้อยละ 8-13 สาเหตุส่วนใหญ่เป็น monosomy X , trisomy 21,18 และ 13
- ความพิการแต่กำเนิด ร้อยละ 15-20 จะมีความผิดปกติที่รุนแรงและเห็นได้ชัด เช่น neural tube defect, complex heart disease เป็นต้น
- สาเหตุอื่นๆ เช่น คลอดก่อนกำหนด birth asphyxia ภาวะโตช้าในครรภ์ชนิดรุนแรง ทารกบวมน้ำ การติดเชื้อในครรภ์ เช่น viruses, bacteria, protozoa
2.สาเหตุจากรก
- ภาวะรกลอกตัวก่อนกำหนด การติดเชื้อในโพรงมดลูก อาจเป็น chorioamnionitis TORCH ภาวะเส้นเลือดอุดกั้นในสายสะดือ (umbilical cord thrombosis) การเกาะของสายสะดือที่ผิดปกติ เช่น velamentous cord insertion หรือ vasa previa
- สายสะดือผิดปกติ เช่น knot หรือ entanglement ซึ่งพบได้ร้อยละ 30
3.สาเหตุจากมารดา
- อายุมากกว่า 35 ปี ซึ่งเพิ่มความเสี่ยงต่อภาวะแทรกซ้อนต่าง ๆ
- โรคทางอายุรกรรม เช่น เบาหวาน ความดันโลหิตสูง โรคไตชนิดรุนแรง โรคต่อมธัยรอยด์ Thrombophilias หรือAntiphospholipid syndrome โรคอ้วน โรคติดเชื้อต่างๆ เป็นต้น
- ภาวะทางสูติกรรม เช่น คลอดก่อนกำหนด ปัญหาระหว่างรอคลอด อาจเกิดภาวะทารกคับขัน(fetal distress) การคลอดติดขัด เสียเลือดมากก่อนคลอดหรือระหว่างคลอด มดลูกแตก รกลอกตัวก่อนกำหนด ตั้งครรภ์เลยกำหนด เป็นต้น
- ภาวะอื่นๆ เช่น ยาหรือสารเสพติด บุหรี่ เป็นต้น
4.ไม่ทราบสาเหตุ
การวินิจฉัย
อาการและอาการแสดง
1. ประวัติ
- เด็กไม่ดิ้น
- น้ำหนักลด เต้านมขนาดเล็กลง
- มีเลือดหรือน้ำออกทางช่องคลอด
2. การตรวจร่างกาย
- ขนาดมดลูกไม่โตขึ้นจากการตรวจเป็นระยะ ๆ
- ฟังไม่ได้ยินเสียงหัวใจทารก
- คลำการเคลื่อนไหวของทารกไม่ได้
- การตรวจภายใน ในกรณีที่ปากมดลูกเปิดแล้ว อาจคลำได้ว่ากะโหลกศีรษะยุบ
การตรวจค้นเพิ่มเติมและการวินิจฉัย(1,5)
การวินิจฉัยภาวะทารกตายในครรภ์ เดิมอาศัยแต่ประวัติ และการตรวจร่างกายที่พบว่าอาการที่แสดงถึงการตั้งครรภ์หรือเด็กมีชีวิต ลดลงหรือหายไป ซึ่งอาการเหล่านี้มักปรากฏชัดในช่วงหลังของการตั้งครรภ์ฉะนั้นการวินิจฉัยภาวะนี้ในช่วงแรกของการตั้งครรภ์ค่อนข้างยากและช้า อาจหลังทารกตายเป็นเวลาหลายวันหรือหลายสัปดาห์ การตรวจเพิ่มเติมได้แก่
1.การตรวจด้วยคลื่นเสียงความถี่สูง : ลักษณะปรากฏที่เกิดจากทารกตายในครรภ์มีดังต่อไปนี้
ช่วงแรกของการตั้งครรภ์ (ไตรมาสแรก)
- ถุงการตั้งครรภ์ขนาดใหญ่ แต่ไม่มีตัวอ่อน (Empty sac) เช่น การตรวจทางหน้าท้องพบถุงการตั้งครรภ์มีเส้นผ่าศูนย์กลางเกิน 2.5 ซม.แล้วไม่พบตัวอ่อน หรือเกิน 2 ซม.แล้วไม่พบ yolk sac หรือการตรวจทางช่องคลอดพบถุงการตั้งครรภ์เกิน 1.7 ซม. ไม่เห็นตัวอ่อน หรือเกิน 1.3 ซม. ไม่เห็น yolk sac เป็นต้น
- ลักษณะสนับสนุนอื่น ๆ ด้วย เช่น ถุงการตั้งครรภ์ผิดรูปร่าง บิดเบี้ยวไปมาก ความเข้มของ chorio-decidual reaction อ่อนลง บางลง หรือดูขาดเป็นช่วง ๆในรายที่ไม่แน่ใจ เมื่อตรวจซ้ำใน 1 สัปดาห์ แล้วไม่พบการเปลี่ยนแปลง แสดงว่าน่าจะมีภาวะทารกตายในครรภ์
- ในรายที่อายุครรภ์มากพอที่เห็นตัวเด็กชัดเจนแล้ว ถ้า CRL ขนาด 5 มม. แล้วยังไม่เห็นการเต้นของหัวใจทารก จึงให้การวินิจฉัยทารกตายในครรภ์
ช่วงหลังของการตั้งครรภ์
- การวินิจฉัยที่แน่นอนที่สุด คือไม่เห็นการเคลื่อนไหวของหัวใจ หรือหลอดเลือดแดงใหญ่ ซึ่งควรเห็นหลัง อายุ 6-7 สัปดาห์
- หลักฐานอื่น ๆ ที่ช่วยสนับสนุน ได้แก่ ไม่เห็นการเคลื่อนไหวของร่างกายทารก กะโหลกศีรษะทารกแยกเป็น 2 ส่วน เนื่องจาก outer และ inner table ของกระดูกแยกออกจากกัน กะโหลกศีรษะยุบ ผิดรูปร่าง กระดูกกะโหลกศีรษะซ้อนกัน น้ำคร่ำน้อยลง หรือแทบไม่มีเลย น้ำคั่งในเนื้อเยื่อไขมัน ทำให้หนังศีรษะหนาขึ้น อาจพบบวมน้ำทั่วร่างกายหรือมีน้ำในช่องปอด ช่องท้อง(hydrops)
การตรวจด้วยคลื่นเสียงความถี่สูงนี้ นอกจากสามารถวินิจฉัยถึงภาวะทารกตายยังอาจบอกสาเหตุการตายของทารกได้ เช่น ความผิดปกติของรูปร่างแต่กำเนิด บอกถึงภาวะอื่นที่อาจวินิจฉัยผิดเป็นทารกตายในครรภ์ เช่น การตั้งครรภ์ไข่ปลาอุก เนื้องอกในอุ้งเชิงกรานและช่วยทำนายถึงภาวะเสี่ยงต่ออันตรายของทารกในครรภ์ สรุปว่าในปัจจุบันนี้ถือว่าการวินิจฉัยทารกตายในครรภ์ เชื่อถือมากที่สุดและทำบ่อยที่สุด โดยอาศัยการตรวจด้วยคลื่นเสียงความถี่สูง(4)
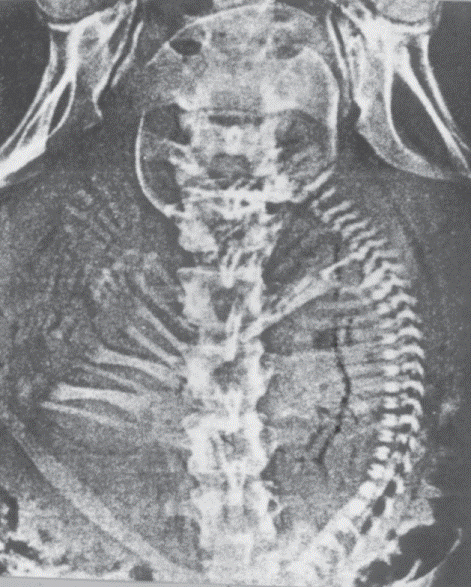
รูปที่ 1 ภาพรังสีท้องของมารดาซึ่งมีทารกตายในครรภ์ แสดงให้เห็นแก๊ซในเส้นเลือดใหญ่ และหัวใจของทารก มีการยุบลงและเหลื่อมล้ำกันของกระดูกกระโหลกศีรษะ (Spalding’s sign) และยังมี halo เล็ก ๆ อยู่รอบ ๆ กะโหลกอีกด้วย
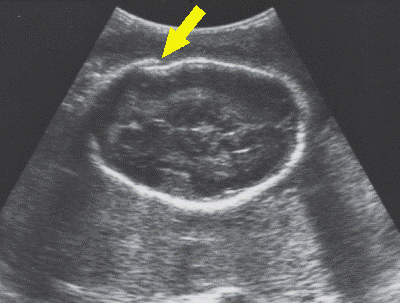
รูปที่ 2 ภาพคลื่นเสียงความถี่สูง แสดงการเหลื่อมกันของกระดูกกระโหลก (Spalding’s sign)
2.การถ่ายภาพรังสีบริเวณท้องของมารดา ซึ่งปัจจุบันไม่ค่อยได้ใช้ในการวินิจฉัยแล้ว เช่น
- Spalding’s sign เกิดจากการซ้อนกันของกระดูกกะโหลกของทารกหลังเสียชีวิต แต่อาจพบได้ในเด็กปกติที่ศีรษะกดกับกระดูกเชิงกรานมารดาในระยะเจ็บท้อง (molding) หรือภาวะน้ำคร่ำน้อย
- การเห็นแก๊สในทารกพบฟองอากาศในหัวใจ หลอดเลือดใหญ่ (aorta, vena cava) สายสะดือ ตับ และในช่องท้องของทารก หลังจากทารกตายแล้วไม่น้อยกว่า 2-3 วัน
- กระดูกไขสันหลังหักงอเป็นมุม (abnormal angulation)
3.เทคนิคอื่น ๆตรวจหา FHS ไม่ได้จากการติด fetal monitoring ทั้งจาก external และ internal monitor ระดับของ Amniotic fluid creatine kinase ที่สูงผิดปกติ
ภาวะแทรกซ้อน
ภาวะแทรกซ้อนทางมารดาที่สำคัญ ได้แก่
- ภาวะทางจิตใจผิดปกติ มีความรู้สึกสูญเสีย หมดกำลังใจ อาจจะกลายเป็นโรคจิตประสาท
- ความผิดปกติในการแข็งตัวของเลือด : ถ้าทารกตายในครรภ์นานก็จะเกิดปัญหาความผิดปกติในการแข็งตัวของเลือดได้ (consumptive coagulopathy) หรือ Disseminated intravascular coagulation(DIC) ซึ่งพบประมาณร้อยละ 25 ของผู้ป่วยที่ทารกตายในครรภ์หลัง 1 เดือนไปแล้ว (missed abortion หรือ retained dead fetus in utero)
- ทารกอาจจะแข็งกลายเป็นหิน (Lithopedian) ไม่คลอด โพรงมดลูกเสียหาย ตั้งครรภ์ต่อไม่ได้
- เพิ่มหัตถการในการยุติการตั้งครรภ์ในบางกรณีที่ตายค้างอยู่นานและติดเหนียวแน่นในโพรงมดลูก
การรักษา
แบ่งเป็น
- การทำให้การตั้งครรภ์สิ้นสุดลง
- การดูแลหลังคลอด
- การวางแผนหาสาเหตุและให้การดูแลครรภ์ครั้งต่อไป
การทำให้การตั้งครรภ์สิ้นสุด (1,5) มีหลายวิธีได้แก่
1. Conservative หรือ expectant การรอให้เจ็บครรภ์คลอดเองเป็นวิธีง่ายที่สุด ซึ่งส่วนใหญ่แล้ว (ร้อยละ 75) มักจะเจ็บครรภ์คลอดเองหลังทารกตายภายใน 2 สัปดาห์ ในรายที่เกินสัปดาห์ควรทดสอบการแข็งตัวของเลือดด้วย และระดับของ fibrinogen อย่างน้อยทุกสัปดาห์ ถ้าพบว่าผิดปกติ หรือ fibrinogenน้อยกว่าร้อยละ 100 มก. ควรทำให้การตั้งครรภ์สิ้นสุดลง
2. ชักนำการคลอดด้วยยา (labor induction)
- ให้ oxytocin หยดเข้าหลอดเลือดดำจะได้ผลถ้าปากมดลูกเปิด 2-3 ซม. และบางอย่างน้อยร้อยละ 50 จะได้ผลดียิ่งขึ้นเมื่อเจาะถุงน้ำคร่ำให้แตกก่อน ให้ oxytocin 20 หน่วย ใน 5 % D/W 1000 มล. หรืออาจให้แบบ high concentration of oxytocin โดยให้ oxytocin 10 หน่วยใน 5 % D/NSS 500 มล.หยดเข้าหลอดเลือดดำด้วยอัตรา 15-20 หยด/นาที เพิ่ม oxytocin 10 หน่วยทุกครึ่งชั่วโมง จนกว่าจะเริ่มมีการหดตัวของมดลูกแล้วก็ไม่เพิ่มต่อไปอีก
- Prostaglandins มีหลายตัว เช่น PGE2, PGF2 และ synthetic analog ต่าง ๆ เป็น potent uterine stimulant ที่ได้รับความนิยมสูงในปัจจุบันคือ PGE2 และ misoprostol (ดูรายละเอียดในบทการชักนำให้เจ็บครรภ์)
- Mifpristone (RU 486) เช่นรับประทานขนาด 200-600 มก.ร่วมกับเหน็บพรอสตาแกลนดินส์ทางช่องคลอด ในกรณีอายุครรภ์น้อย ๆ เช่นไม่เกิน 7 สัปดาห์ นอกจากนั้นอาจรับประทานก่อนการขูดมดลูกจะช่วยให้ปากมดลูกนุ่มง่ายต่อการขยาย
3. หัตถการเพื่อยุติการตั้งครรภ์ (surgical induction)
- เครื่องดูดสุญญากาศ (manual vacuum extraction) : ทำได้ง่าย ใช้ยาชาเฉพาะที่ ขยายปากมดลูกและใช้เครื่องดูดสุญญากาศ หลีกเลี่ยงการทำในรายขนาดของมดลูกโต เช่น ใช้เฉพาะไตรมาสแรก ระวังภาวะแทรกซ้อนที่อาจพบได้คือ ขูดมดลูกไม่หมด มดลูกทะลุ ติดเชื้อ
รูปที่ 3 เครื่องดูดสูญญากาศ และ canula ขนาดต่าง ๆ
(ที่มา http://abortioneers.blogspot.com/2010/05/ipas-you-pas-we-all-pas-for.html)
- ถ่างขยายปากมดลูก และขูดมดลูก (dilatation และ curettage; D/C) หรือ คีบชิ้นเนื้อการตั้งครรภ์ออก(dilatation และ evacuation; D/E) ในรายที่ปากมดลูกปิดอยู่ จะต้องค่อย ๆ ขยายปากมดลูกด้วย Hegar dilator หรือบางท่านใช้ laminaria tent ใส่ไว้ในปากมดลูก จะช่วยให้ปากมดลูกขยายออกได้ และใช้ sharp curettage เพื่อขูดเอาชิ้นเนื้ออกมา ผู้ป่วยอาจจะรู้สึกเจ็บปวดมากกว่าการใช้ suction ขนาดมดลูกโตไม่ควรโตเกินกว่า 12 สัปดาห์ แต่ถ้าอายุครรภ์มากกว่า 12 สัปดาห์ จนถึง 20 สัปดาห์ อาจคีบชิ้นเนื้ออกมาแทน ภาวะแทรกซ้อนที่อาจพบได้คือ ขูดไม่หมด มดลูกทะลุ ติดเชื้อ
- Amnioinfusion
1 ) Hypertonic saline solution :
ขนาดยา : 20 % hypertonic saline solution จำนวน 150-200 มล. ฉีดเข้าถุงน้ำคร่ำ หลังจากดูดน้ำคร่ำออกมาเป็นจำนวนเท่า ๆ กับที่ต้องการใส่เข้าไป
ข้อดี : ไม่แพง มีใช้ได้ทุกแห่ง เวลาที่ใช้เร็วกว่าการใช้น้ำยายูเรีย
ข้อบ่งห้าม : โรคไต โรคหัวใจ
ภาวะแทรกซ้อน :
-
- บางรายอาจมีการลดลงของเกล็ดเลือด fibrinogen และ factor V หรือเกิด DIC
- ถ้าฉีดเข้าเส้นเลือดจะทำให้เกิดเลือดจางอย่างมาก หัวใจวาย และอาจตายจาก hypernatremia ฉะนั้นถ้าผู้ป่วยบ่นปวดศีรษะขณะฉีด hypertonic saline ต้องหยุดฉีด และให้น้ำตาลกลูโคส 5% ฉีดเข้าหลอดเลือดดำ
- ถ้าฉีดเข้ากล้ามเนื้อมดลูก ทำให้กล้ามเนื้อเน่า จนถึงกับต้องตัดมดลูกออกได้
2) Hyperosmolar urea :
ใช้ urea 80 gm. ในน้ำตาลกลูโคส 5 % หรือน้ำกลั่น 150-200 มล. มีผลดีต่อคนไข้ที่มีภาวะแทรกซ้อนทางไตและหัวใจ
ข้อดี : ปลอดภัย ราคาถูกถ้าใช้ร่วมกับพรอสตาแกลนดินส์จะช่วยลดขนาดพรอสตาแกลนดินส์ลง
ข้อเสีย : ถ้าใช้ยูเรียอย่างเดียวจะมีอัตราล้มเหลวสูง จึงควรให้ oxytocin ร่วมด้วย
- Hysterotomy หรือ cesarean section : เลือกใช้ในกรณีมีข้อบ่งชี้ทางสูติศาสตร์อื่น ๆ เช่น รกเกาะต่ำ หรือผ่าตัดทำคลอดมาก่อน หรือมีข้อบ่งชี้รีบด่วนในการจะเอาทารกออกมา เป็นต้น
4. Condom-balloon technique ได้นำมาใช้เพื่อทำให้การตั้งครรภ์สิ้นสุดลงในไตรมาสที่สอง ระหว่าง 14-24 สัปดาห์ของการตั้งครรภ์ เทคนิคนี้เป็นวิธีการที่ใช้บ่อยที่สุดสำหรับยุติการตั้งครรภ์ของทารกตายในครรภ์ในไตรมาสที่สองในโรงพยาบาลมหาราชนครเชียงใหม่ในช่วงปี 2525-2535 ปัจจุบันยังมีการใช้อยู่ โดยเฉพาะในรายที่ล้มเหลวจากการใช้ พรอสตาแกลนดินส์
วิธี ใช้ถุงยางอนามัยสวมกับ urethral catheter และผูกที่ส่วนปลาย catheter หลังจากที่ทำให้ปราศจากเชื้อแล้ว จะนำ condom balloon นี้สอดผ่านทางรูปากมดลูก และฉีดบอลลูนด้วยน้ำเกลือในปริมาณ 100-400 มล.แล้วแต่ขนาดของมดลูก แล้วปล่อยให้มีการเจ็บครรภ์เกิดขึ้นเองใน 2-48 ชั่วโมง (ปกติแล้ว 6-10 ชั่วโมง) และเสริมด้วย oxytocin เทคนิคนี้กระตุ้นเจ็บครรภ์โดยการกระตุ้นให้มีการแยกชั้นของเยื่อหุ้มเด็กกับ decidua ซึ่งเชื่อว่าจะกระตุ้นให้เกิดการหลั่งพรอสตาแกลนดินส์เฉพาะที่ขึ้น
ข้อดี: ประสิทธิภาพสูง ทำให้สิ้นสุดครรภ์ของรายทารกตายในครรภ์ได้ร้อยละ 90 ภาวะแทรกซ้อนน้อย ราคาถูก
ข้อเสีย: เสี่ยงต่อการติดเชื้อโดยทฤษฎี ใช้เวลานานในการชักนำให้เกิดการเจ็บครรภ์
ข้อบ่งห้าม: การติดเชื้อบริเวณปากมดลูก ถุงน้ำแตก รกเกาะต่ำ
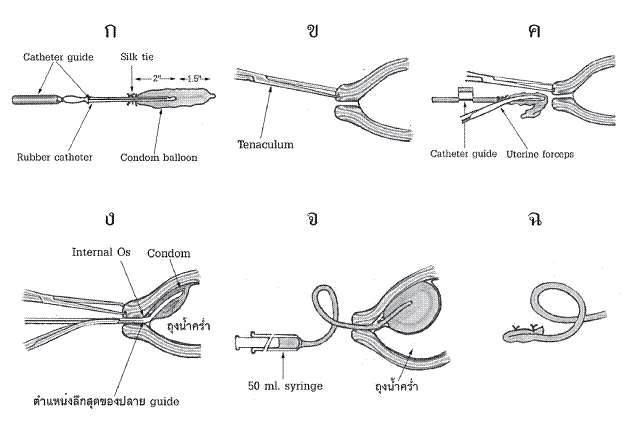
รูปที่ 4 เทคนิคในการเตรียมและใส่ condom balloon
โดยระหว่างการยุติการตั้งครรภ์ควรให้ยาระงับปวด บรรเทาอาการเจ็บปวดให้มากที่สุด ถ้าเป็นการเร่งคลอดหลีกเลี่ยงการเกิดรกค้างโดยไม่จำเป็น เช่น ไม่ดึงสายสะดือแรงจนขาด เป็นต้น
การจะเลือกใช้วิธีใดในการทำให้การตั้งครรภ์สิ้นสุดนั้นขึ้นอยู่กับ
- สภาพสุขภาพของมารดา
- ประสบการณ์และความชำนาญของแพทย์
- ขนาดของมดลูกและอายุครรภ์
อัตราตายของมารดา แม้จะพบอัตราการตายของมารดาน้อย แต่ก็ควรจะระมัดระวังป้องกัน โดย
- ควรจะพยายามเอาชิ้นส่วนของทารกออกให้หมด
- ถ้ามีภาวะตกเลือด เช่น จากมดลูกทะลุ ก็ควรรักษาอย่างเหมาะสม อาจให้เลือดหรือสารน้ำทดแทนอย่างพอดี ไม่มากเกินไปจนเกิด volume overload
- ป้องกันการติดเชื้อโดยให้ยาปฏิชีวนะ
การตรวจทางห้องปฏิบัติการ
สตรีที่ทารกตายในครรภ์ควรทดสอบการแข็งตัวของเลือด ก่อนทำให้การตั้งครรภ์สิ้นสุดลง เพราะอาการแสดงของการบกพร่องมักมีเล็กน้อย และอาการแสดงแรกอาจเป็นการตกเลือดหลังการตั้งครรภ์สิ้นสุดลง
- การตรวจนับเม็ดเลือดและเกร็ดเลือด
Blood smear ในพวกนี้จะเห็น burr’s or fragmented RBC.
เกล็ดเลือดต่ำลง แต่มักจะไม่มาก แม้ fibrinogen จะต่ำลงมาก
- ระดับ fibrinogen ถ้าต่ำกว่า 100 มก./ดล. เลือดจะแข็งตัวช้า
- ระดับ FDP ถ้าเพิ่มขึ้นแสดงถึงสภาพ active fibrinolysis เนื่องจาก primary fibrinolysis นั้นพบน้อยมากฉะนั้นถ้า FDP >10 g/ml เป็นการแสดงถึงสภาพ secondary fibrinolysis ที่ตอบสนองต่อ intravascular coagulation
- PT, PTT, TT และ bleeding time ที่นานขึ้น
การดูแลรักษา(1,5)
การรักษาผู้ป่วยที่มี DIC จากทารกตายในครรภ์นั้นขึ้นอยู่กับ
– สภาวะ hemostatic compensation ของผู้ป่วยในขณะนั้น
– ผู้ป่วยอยู่ในระยะเจ็บครรภ์คลอดหรือไม่
1. ถ้าผู้ป่วย compensate ได้ดี โอกาสเสี่ยงต่อ hemostatic failure ก็น้อย ควรจะคลอดทารกให้เร็วที่สุด เพื่อกำจัดต้นกำเนิดของ thromboplastin
2. ถ้าผู้ป่วยอยู่ในสภาพ decompensated DIC จุดประสงค์ของการรักษาเพื่อลดการเสี่ยงต่อการมีเลือดออก โดยพยายามทำให้ปัจจัยการแข็งตัวกลับเข้าสู่ปกติก่อนที่จะเริ่มมีการคลอดเกิดขึ้นโดย
– ให้ heparin ในกรณีที่ผู้ป่วยยังไม่อยู่ในระยะคลอด
– ให้องค์ประกอบของเลือดทดแทนปัจจัยการแข็งตัวที่เสียไป ในกรณีที่ผู้ป่วยอยู่ในระยะคลอด
การตรวจค้นคว้าเพื่อหาสาเหตุการตายของทารก (1)
เป็นสิ่งจำเป็นที่เราจะต้องหาสาเหตุ เพื่อจะได้ให้คำปรึกษาแก่ครอบครัวผู้ป่วย และบอกได้ถึงโอกาสเสี่ยงที่จะเกิดซ้ำ รวมทั้งวางแผนการรักษาในครรภ์ต่อไป เพราะส่วนหนึ่งของสาเหตุการตายบางรายยังคงมีอยู่ติดตัวมารดาเป็นความเสี่ยงที่มีไปทุกครรภ์ เช่น มารดาที่เป็นเบาหวาน โรคหัวใจ เป็นต้น
การตรวจค้นหาสาเหตุประกอบด้วย
1. ซักประวัติของมารดาและประวัติระหว่างมีครรภ์ ดังรายละเอียดของสาเหตุที่กล่าวไว้ข้างต้น
- ภาวะแทรกซ้อน และความเจ็บป่วยของมารดา เช่น เบาหวาน ธัยรอยด์ ภูมิคุ้มกันบกพร่อง ความดันโลหิตสูง หัวใจและหลอดเลือด cholestasis ในระหว่างตั้งครรภ์ หรือ การบาดเจ็บต่าง ๆ
- ไข้ โรคติดเชื้อระหว่างตั้งครรภ์ โรคหลอดเลือดอุดกั้น(Thromboembolic disorder)
- ยาที่ได้รับ
- ความผิดปกติของมดลูก
- ความผิดปกติที่ตรวจพบจากคลื่นเสียงความถี่สูงเช่น การเคลื่อนไหวและท่าของทารก ปริมาณน้ำคร่ำ เป็นต้น
- ประวัติของครอบครัว โรค ความผิดปกติต่าง ๆ
2. ตรวจศพทารกอย่างละเอียด
รวมทั้งถ่ายรูปทั้งด้านหน้า ด้านข้าง และถ่ายขยายบริเวณที่ผิดปกติการถ่ายภาพรังสีอาจต้องเลือกทำในบางราย เช่น กรณี short limbs เพราะอาจช่วยวินิจฉัย bone dysplasia ฯลฯ
การตรวจศพทารก ควรตรวจอย่างละเอียด ความพิการเดี่ยว ๆ หรือหลายอย่าง ซึ่งถ้าเป็นความพิการหลาย ๆ อย่างรวมกันก็ดูว่าลักษณะเข้ากับกลุ่มอาการอะไรหรือไม่ ที่สำคัญในกรณี Potter’s syndrome ซึ่งเป็นผลของภาวะน้ำคร่ำน้อย ทารกพวกนี้อาจมีความพิการแต่กำเนิดที่ไม่เกี่ยวข้องกับเรื่องน้ำคร่ำน้อยร่วมด้วย ซึ่งควรจะบอกให้ได้ นอกจากนั้นความพิการเล็กน้อย เช่น club foot, rocker bottom ก็สำคัญในการช่วยวินิจฉัยบางกลุ่มอาการ เช่น simian line ใน down syndrome เป็นต้น
3. ตรวจโครโมโซม
ควรทำในกรณีที่มีลักษณะชวนให้สงสัยผิดปกติ หรือรูปวิปริตเนื่องจากความผิดปกติของโครโมโซม พบได้ร้อยละ 5-10 ของการตายคลอดและถ้ามีความพิการโดยกำเนิดร่วมด้วยก็ยังมีโอกาสพบความผิดปกติทางโครโมโซมได้สูงขึ้น โครโมโซมอาจตรวจได้จากเลือดที่เก็บจากหัวใจ และเนื้อเยื่อต่าง ๆ เช่น ผิวหนัง ปอด กระบังลม chorion
4. สืบค้นหลังคลอด
– ทั้งผ่าศพตรวจ ตัดชิ้นเนื้อของทารก หรือจากรก โดยตัดชิ้นเนื้อรก ขนาด 1 x 1 ซม. ใต้ต่อตำแหน่งที่สายสะดือเกาะ ตัดสายสะดือส่งตรวจให้มีความยาวประมาณ 1.5 ซม.
– บางกรณีอาจต้องเพาะเชื้อหาสาเหตุจากการติดเชื้อต่าง ๆ ทั้งจากเลือดหรือสารคัดหลั่ง หรือ จากเยื่อหุ้มรก เป็นต้น
– ทำ fibroblast culture ในกรณีสงสัยโรคทางเมตาบอลิซึม เป็นต้น
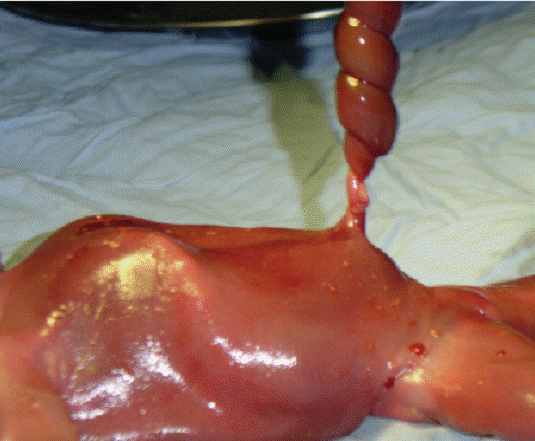
รูปที่ 5 ตัวอย่างการตรวจหลังคลอดพบสาเหตุการเสียชีวิตที่เกิดจากเส้นเลือดสายสะดือบิดจนขัดขวางการไหลเวียนเลือด เนื่องจากการขาด wharton jelly เฉพาะที่ (furcate placenta)
ตารางที่ 1 แนวทางการตรวจหาสาเหตุภาวะทารกตายในครรภ์(1)
{tabulizer:style[gr.alterora.elemental_1_green.css]}
| สตรีตั้งครรภ์ | ทารก | รกและสายสะดือ |
|
|
|
การดูแลหลังคลอด
- ควรมีทีมบุคลากรทางการแพทย์เข้าไปให้คำปรึกษาแนะนำอย่างเหมาะสม ให้การดูแลประคับประคองสภาวะจิตใจของสตรีตั้งครรภ์ สามีและญาติ เฝ้าระวังปัญหาทางจิตเวช เช่น ภาวะซึมเศร้า หลังยุติการตั้งครรภ์ถ้าผู้ป่วยอยากเห็นบุตร ควรให้ผู้ป่วยได้ดูซึ่งอาจจะลดอาการโศกเศร้าได้บ้าง ในบางกรณีอาจต้องให้แยกไม่อยู่ในหอผู้ป่วยหลังคลอด
- ถ้าอาการปกติ ไม่มีภาวะแทรกซ้อนสามารถให้กลับได้ ใน 6-24 ชั่วโมงหลังคลอด
- ช่วยยังยั้งการหลั่งน้ำนม เช่น ควรรัดเต้านมให้แน่นๆ ด้วยผ้ารัดหน้าอกหรือใส่ยกทรงคับ ๆ ไม่ควรดูดน้ำนมออกเ ใช้กระเป๋าน้ำแข็งประคบเพื่อลดอาการปวด หรือใช้ร่วมกับยายับยั้งการหลั่งน้ำนม ได้แก่ bromocriptine (ชื่อทางการค้า Parodel หรือ Cycloset ) ทำหน้าที่ยับยั้งการหลั่งฮอร์โมนโปรแลคติน โดยให้ 2.5 มก.วันละ 2 ครั้งพร้อมมื้ออาหาร นาน 3-5 วัน
- นัดตรวจติดตามใน 2- 6 สัปดาห์ แล้วแต่กรณี เพื่อติดตามอาการ แจ้งผลการตรวจหาสาเหตุและวางแผนการมีบุตรคนต่อไป
การวางแผนหาสาเหตุและให้การดูแลครรภ์ครั้งต่อไป(6)
ในรายที่มีประวัติทารกเสียชีวิตในครรภ์ทั้งที่ทราบและไม่ทราบสาเหตุ จัดเป็นครรภ์เสี่ยงสูงที่ต้องให้การดูแลอย่างเหมาะสมเพื่อป้องกันการกลับเป็นซ้ำ
การให้คำปรึกษาก่อนตั้งครรภ์และเมื่อมาฝากครรภ์ครั้งแรก
ซักประวัติโรคทางอายุรกรรมและสูติกรรมที่สำคัญสืบค้นสาเหตุทารกตายในครรภ์ครั้งก่อน และ ประเมินโอกาสกลับเป็นซ้ำโดยทั่วไปในครรภ์ความเสี่ยงต่ำที่มีทารกตายในครรภ์ โอกาสกลับเป็นซ้ำในช่วงหลัง 20 สัปดาห์ คิดเป็น 7.8-10.5 ต่อ 1000 ซึ่งส่วนใหญ่เกิดก่อน 37 สัปดาห์ โอกาสเกิดซ้ำหลัง 37 สัปดาห์พบว่าต่ำมาก คิดเป็น 1.8 ต่อ 1000 ในรายที่ มีประวัติตั้งครรภ์และคลอดทารกที่มีภาวะโตช้าในครรภ์โดยเฉพาะอย่างยิ่งอายุครรภ์น้อยกว่า 32 สัปดาห์ พบว่า โอกาสเกิดทารกตายในครรภ์จะสูงมากถึง 21.8 ต่อ 1000 หรือสูงเป็นสองเท่าเมื่อเทียบกับรายที่มีประวัติทารกตายในครรภ์ ในรายที่เป็นความผิดปกติของโครโมโซม ควรให้คำปรึกษาทางพันธุกรรมตรวจหาโรคกลุ่ม thrombophilia เช่น Antiphospholipid antibodies ในรายที่สงสัยนอกจากนั้นควรตรวจคัดกรองเบาหวานลดน้ำหนักก่อนตั้งครรภ์ในสตรีอ้วน ดูแลสุขภาพทั่วไปให้ดี งดการดื่มสุรา สูบบุหรี่และสารเสพติดอื่น ๆ ถ้ามีโรคประจำตัวควรปรึกษาแพทย์ เพื่อประเมินและปรับยาก่อนการตั้งครรภ์ หรือ เมื่อตั้งครรภ์แล้ว
การดูแลขณะตั้งครรภ์
ไตรมาสที่ 1 และ 2
- ตรวจคลื่นเสียงความถี่สูงเพื่อยืนยันอายุครรภ์ และการตั้งครรภ์ปกติในโพรงมดลูกตั้งครั้งแรก
- ตรวจคัดกรองโครโมโซมผิดปกติ ด้วยคลื่นเสียงความถี่สูงวัดความหนาของน้ำที่สะสมบริเวณต้นคอ หรือ nuchal translucency และตรวจมาร์กเกอร์อื่น ๆ ช่วง 11-14 สัปดาห์ และ ทำอีกครั้งในช่วง 18-20 สัปดาห์เพื่อดูความสมบูรณ์ของทารกในครรภ์
- ตรวจเลือดดูระดับสารชีวเคมีในมารดา (Serum marker) เพื่อคัดกรองกลุ่มอาการดาวน์และโครโมโซมผิดปกติชนิดอื่น ๆ (ไตรมาสแรก 10-14 สัปดาห์ และ ไตรมาสที่ 2 14-20 สัปดาห์)
ไตรมาสที่ 3
- ตรวจคลื่นเสียงความถี่สูงเพื่อประเมินการเจริญเติบโตของทารกในครรภ์หลัง 28 สัปดาห์
- ตรวจสุขภาพทารกในครรภ์ โดยการสอนนับลูกดิ้นตั้งแต่ 28 สัปดาห์ ร่วมกับ Nonstress test โดยเริ่มที่ 32 สัปดาห์ หรือ 1-2 สัปดาห์ก่อนช่วงอายุครรภ์ที่เคยมีทารกตายในครรภ์ทั้งนี้อาจมีผลทำให้อัตราการคลอดก่อนกำหนดที่อายุครรภ์ 34-36 สัปดาห์เพิ่มมากขึ้น จากผลบวกลวงของการตรวจติดตามสุขภาพทารกในครรภ์
การคลอด
อาจพิจารณายุติการตั้งครรภ์ เมื่อ 39 สัปดาห์ หรือก่อนหน้านั้น ทั้งนี้ขึ้นกับข้อบ่งชี้และความเหมาะสม
ครรภ์แฝด
ทารกตายในครรภ์แฝดคนเดียว พบไม่บ่อยเพียงร้อยละ 0.5-6.8 มีการตายของเด็กคนหนึ่งไปก่อน มักพบในแฝดไข่ใบเดียวกัน (monozygotic twin) ซึ่งภาวะนี้จะทำให้อัตราเสี่ยงต่อการตายของทารกอีกคนเพิ่มขึ้นเนื่องจาก
- 1.ทารกที่มีชีวิตอยู่ก็เผชิญต่อสภาวะแวดล้อม
- 2.ทารกที่มีชีวิตอยู่อาจได้รับสารพิษจากทารกที่ตายแล้วมาตามเส้นเลือด เช่น thromboplastin ทำให้มีผลเสีย และเกิดอันตรายต่าง ๆ ตามมา เช่น renal cortical necrosis หรือ multicystic encephalomalaciaเป็นต้น
- 3.แม่อาจเกิด DIC หลังทารกคนแรกเสียชีวิต
การดูแลรักษา
- ถ้าครรภ์ครบกำหนดหรือก่อนกำหนดแต่ lung maturity แล้ว ก็พิจารณาให้คลอดได้
- ถ้าเป็นช่วงต้น ๆ ของการตั้งครรภ์ ก็ต้องพยายามหาสาเหตุของการตาย ถ้าคิดว่าทารกที่รอดอยู่มีอัตราเสี่ยงสูงก็พิจารณาให้คลอด ถ้าคิดว่าอัตราเสี่ยงไม่สูงนักควรหา zygosity (ดูบทครรภ์แฝด) ถ้าเป็น dichorion จะไม่เกิด vascular anastomosis อาจปล่อยให้ตั้งครรภ์ต่อ แต่ต้องระวังเรื่อง ความผิดปกติในการแข็งตัวของเลือดในมารดาเช่นเดียวกัน
เอกสารอ้างอิง
- ACOG Practice Bulletin No. 102: management of stillbirth. Obstet Gynecol 2009;113:748.
- Cunningham FG, Leveno KJ, Bloom SL, Hauth JC, Rouse DJ, Spong CY. Williams Obstetrics 23rd ed. McGraw-Hill : New York, 2010:226.
- สถิติประจำปี 2533-2554: Maternal-fetal medicine หน่วยเวชศาสตร์มารดาและทารก ภาควิชาสูติศาสตร์และนรีเวชวิทยา คณะแพทยศาสตร์ มหาวิทยาลัยเชียงใหม่ 2554
- Flenady V, Froen JF, Pinar H, Torabi R, Saastad E, Guyon G, et al. An evaluation of classification systems for stillbirth. BMC Pregnancy Childbirth 2009;9:24.
- Silver RM, Heuser CC. Stillbirth workup and delivery management. Clin Obstet Gynecol 2010;53:681.
- Robson SJ, Leader LR. Management of subsequent pregnancy after an unexplained stillbirth. J Perinatol 2010;30:305.

