ภาวะสายสะดือโผล่ย้อย
Umbilical Cord Prolapse
รศ.พญ.เฟื่องลดา ทองประเสริฐ
ภาควิชาสูติศาสตร์และนรีเวชวิทยา
คณะแพทยศาสตร์ มหาวิทยาลัยเชียงใหม่
Umbilical cord prolapse หมายถึง ภาวะที่สายสะดืออยู่ต่ำกว่าส่วนนำของทารกหลังจากการแตกของถุงน้ำคร่ำ โดยอาจโผล่ย้อยเข้ามาในปากมดลูก ช่องคลอด หรือโผล่พ้นปากช่องคลอด พบอุบัติการณ์ประมาณ 1.7 ต่อ 1,000 การคลอดมีชีพ1 เป็นภาวะที่พบได้ไม่บ่อยแต่ถือเป็นภาวะฉุกเฉินทางสูติศาสตร์ที่สำคัญ เนื่องจากอาจส่งผลให้ทารกเสียชีวิตหรือทุพพลภาพได้จากการที่ส่วนนำของทารกกดทับสายสะดือจนทำให้ทารกขาดออกซิเจน
ปัจจัยเสี่ยง
ภาวะสายสะดือโผล่ย้อยมักเกิดขึ้นโดยมีความสัมพันธ์กับปัจจัยเสี่ยงสำคัญ 2 ประการ ดังนี้
- ส่วนนำของทารกไม่อยู่ในอุ้งเชิงกรานอย่างเต็มที่ (unengagement / partial engagement) เช่น
- ทารกท่าก้น ท่าขวาง ท่าเฉียง หรือท่าไม่เสถียร (unstable lie)
- ทารกท่าหัวที่ส่วนนำไม่ลงอุ้งเชิงกราน (unengaged head)
- ทารกคลอดก่อนกำหนด (prematurity) หรือน้ำหนักน้อย (low birth weight)
- ครรภ์แฝด โดยเฉพาะอย่างยิ่งทารกคนที่สอง (second twin)
- ครรภ์แฝดน้ำ (polyhydramnios)
- การทำหัตถการทางสูติศาสตร์ที่อาจดันส่วนนำขึ้นพ้นอุ้งเชิงกราน (disengagement) เช่น
- การเจาะถุงน้ำคร่ำ (artificial rupture of membranes) โดยเฉพาะอย่างยิ่งในรายที่ส่วนนำไม่ลงอุ้งเชิงกราน หรือการใช้นิ้วดันส่วนนำทารกขึ้นระหว่างการเจาะถุงน้ำ
ดังนั้นก่อนทำการเจาะถุงน้ำคร่ำในทุกกรณีไม่ว่าจะมีปัจจัยเสี่ยงต่อภาวะสายสะดือโผล่ย้อยหรือไม่ ต้องตรวจภายในจนแน่ใจเสมอว่าคลำไม่ได้สายสะดืออยู่ต่ำกว่าส่วนนำของทารก ไม่ดันส่วนนำให้ลอยขึ้นเหนือเชิงกราน และให้ความระมัดระวังเป็นพิเศษในกรณีครรภ์แฝดน้ำ หรือรายที่มีปัจจัยเสี่ยง
-
- การหมุนเปลี่ยนท่าทารกในครรภ์ (external cephalic version หรือ internal podalic version)
- การใส่เครื่องมือเข้าไปในโพรงมดลูก เช่น การเร่งคลอดด้วย balloon catheter, การติด internal scalp electrode เพื่อประเมินสุขภาพทารกระหว่างคลอด หรือการใส่ intrauterine pressure catheter เพื่อวัดความดันภายในโพรงมดลูก
การวินิจฉัย
อาการแสดงและการวินิจฉัยภาวะสายสะดือโผล่ย้อย ได้แก่
-
- หัวใจทารกเต้นช้า เช่น severe bradycardia, prolonged deceleration, variable deceleration โดยมักเกิดขึ้นแบบฉับพลันหลังถุงน้ำคร่ำแตก
- คลำพบสายสะดือจากการตรวจภายใน หรือเห็นสายสะดือโผล่พ้นปากช่องคลอดออกมาดังแสดงในรูปที่ 6-1 หากทารกยังมีชีวิตจะคลำได้ชีพจรทารกเต้นเป็นจังหวะ
- การตรวจคลื่นเสียงความถี่สูง อาจทำในรายที่มีปัจจัยเสี่ยงเพื่อช่วยในการวินิจฉัยภาวะสายสะดืออยู่ต่ำกว่าส่วนนำของทารก (funic presentation) ก่อนที่ถุงน้ำคร่ำจะแตก ดังแสดงในรูปที่ 6-2 เพื่อเพิ่มความระมัดระวังในการเจาะถุงน้ำคร่ำ หรือไม่ปล่อยให้ถุงน้ำคร่ำแตกเอง
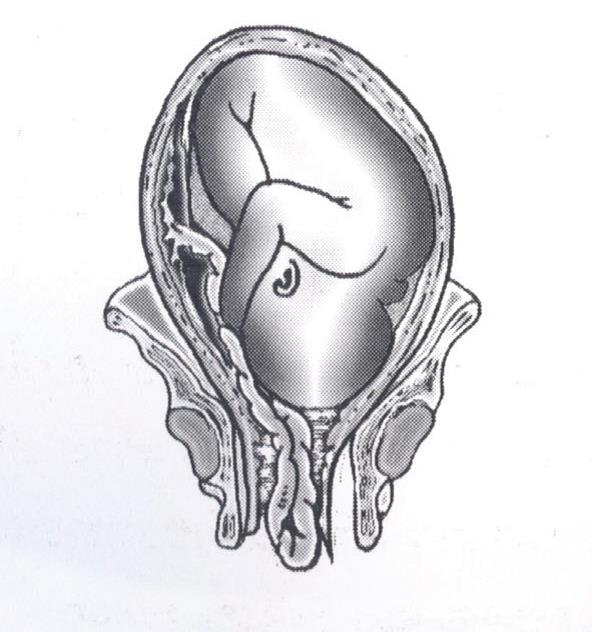
รูปที่ 6-1 สายสะดือทารกโผล่ย้อยผ่านปากมดลูกลงมาในช่องคลอด (ที่มา: สุชยา ลือวรรณ. สายสะดือย้อย. ใน: ธีระ ทองสง, บรรณาธิการ. สูติศาสตร์ เรียบเรียงครั้งที่ 5. กรุงเทพฯ: บริษัทลักษมีรุ่ง; 2555: หน้า 378.)
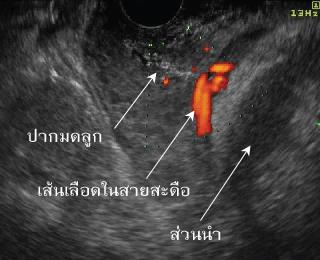
รูปที่ 6-2 ภาพคลื่นเสียงความถี่สูง color Doppler ผ่านทางช่องคลอด พบสายสะดือทารกโผล่อยู่ต่ำกว่าส่วนนำของทารก (ที่มา: สุชยา ลือวรรณ. สายสะดือย้อย. ใน: ธีระ ทองสง, บรรณาธิการ. สูติศาสตร์ เรียบเรียงครั้งที่ 5. กรุงเทพฯ: บริษัทลักษมีรุ่ง; 2555: หน้า 379.)
การดูแลรักษาภาวะสายสะดือโผล่ย้อย
การดูแลรักษาควรคำนึงถึงอายุครรภ์หรือสภาวะของทารกในครรภ์ การเปิดของปากมดลูก และความพร้อมของทีมแพทย์ ตามลำดับ โดยสรุปได้ดังนี้
ทารกอายุครรภ์น้อย หรือเสียชีวิตแล้ว
-
- ให้คลอดทางช่องคลอด
ทารกอายุครรภ์เลี้ยงรอด ปากมดลูกเปิดหมด
ท่าศีรษะ
-
- ให้คลอดทางช่องคลอด โดย vacuum extraction 2
ท่าก้น
-
- ให้คลอดทางช่องคลอด โดย breech extraction (เฉพาะผู้มีประสบการณ์) หรือ
- ผ่าตัดคลอดฉุกเฉิน
ท่าขวาง
-
- ผ่าตัดคลอดฉุกเฉิน
ทารกอายุครรภ์เลี้ยงรอด ปากมดลูกยังเปิดไม่หมด
-
- ผ่าตัดคลอดฉุกเฉิน
การดูแลภาวะสายสะดือโผล่ย้อยขณะรอผ่าตัดคลอด
- ขอความช่วยเหลือเพื่อเตรียมผ่าตัดฉุกเฉิน เช่น สูติแพทย์ วิสัญญีแพทย์ กุมารแพทย์ พยาบาล ห้องผ่าตัด
- ให้น้ำเกลือ ให้ออกซิเจน
- ป้องกันไม่ให้ส่วนนำกดสายสะดือด้วยวิธีการดังต่อไปนี้ (อาจทำวิธีใดวิธีหนึ่ง หรือทำร่วมกันหลายวิธี)
-
- ใช้มือในช่องคลอดดันส่วนนำทารกไว้ไม่ให้กดสายสะดือ (manual elevation of the presenting part) ไม่แนะนำให้พยายามดันสายสะดือกลับเข้าไปในโพรงมดลูก เนื่องจากอาจทำให้เกิดการหดเกร็งของหลอดเลือด ทำให้ทารกขาดออกซิเจนมากยิ่งขึ้น 3
- จัดท่ามารดาให้นอนในท่าก้นสูง (placing patient in Trendelenburg position) คือ การนอนหงายราบบนเตียงที่เอียงลาด 45 องศา โดยด้านศีรษะต่ำกว่าเท้า อาจประยุกต์ใช้หมอนหรือหม้อนอน (bed pan) รองก้น หรือให้นอนท่า knee-chest position (นอนคว่ำโดยวางเข่าสองข้างและหน้าอกบนเตียง)
- เติมน้ำในกระเพาะปัสสาวะ (bladder filling) โดยเติมน้ำเกลือประมาณ 500 มิลลิลิตร ผ่านทางสายสวนปัสสาวะและหนีบสายไว้เพื่อให้กระเพาะปัสสาวะช่วยดันส่วนนำไม่ให้กดสายสะดือทารก ปล่อยให้ปัสสาวะลงถุงเมื่อพร้อมจะลงมีด4
- ป้องกันไม่ให้มดลูกหดรัดตัว ด้วยการให้ยายับยั้งการหดรัดตัวของมดลูก เช่น terbutaline 0.25 มิลลิกรัม (½ amp) ฉีดเข้าชั้นใต้ผิวหนัง (subcutaneous) หรือฉีดเข้าหลอดเลือดดำ 4 หรือหยุดให้ยากระตุ้นมดลูก เช่น oxytocin ในกรณีได้รับยาอยู่
- ในกรณีที่สายสะดือโผล่ย้อยออกมานอกปากช่องคลอด และจำเป็นต้องส่งต่อผู้ป่วย อาจพิจารณาใช้มือจัดสายสะดือให้อยู่ในช่องคลอดด้วยความนุ่มนวล หรือใช้ผ้าก๊อซชุบน้ำอุ่นห่อหุ้มสายสะดือไว้เพื่อไม่ให้ถูกอากาศเย็น
เอกสารอ้างอิง
1. Gibbons C, O’Herlihy C, Murphy JF. Umbilical cord prolapse–changing patterns and improved outcomes: a retrospective cohort study. Bjog. 2014;121:1705-8.
2. Panter KR, Hannah ME. Umbilical cord prolapse: so far so good? Lancet. 1996;347:74.
3. Carlin A, Alfirevic Z. Intrapartum fetal emergencies. Semin Fetal Neonatal Med. 2006;11:150-7.
4. Katz Z, Shoham Z, Lancet M, Blickstein I, Mogilner BM, Zalel Y. Management of labor with umbilical cord prolapse: a 5-year study. Obstet Gynecol. 1988;72:278-81.

