ภาวะตกเลือดหลังคลอด
Postpartum Hemorrhage
รศ.พญ.เกษมศรี ศรีสุพรรณดิฐ
ภาควิชาสูติศาสตร์และนรีเวชวิทยา
คณะแพทยศาสตร์ มหาวิทยาลัยเชียงใหม่
ภาวะตกเลือดหลังคลอด โดยทั่วไปหมายถึง การเสียเลือดในช่วง 24 ชั่วโมงแรกหลังการคลอด ซึ่งคำนิยามของการตกเลือดที่ผ่านมาตั้งแต่อดีตใช้เกณฑ์ปริมาณเลือดที่เสียมากกว่า 500 มิลลิลิตร หลังการคลอดทางช่องคลอด หรือมากกว่า 1,000 มิลลิลิตร หลังการผ่าตัดคลอด 1 แต่ในปี ค.ศ. 2017 ทางองค์กรหลักทางสูติศาสตร์ของสหรัฐอเมริกา (The American College of Obstetricians and Gynecologists: ACOG) ได้ให้คำนิยามของการตกเลือดหลังคลอดใหม่เป็นการเสียเลือดตั้งแต่ 1,000 มิลลิลิตร ขึ้นไปภายใน 24 ชั่วโมง หลังการคลอดหรือการเสียเลือดจนทำให้เกิดอาการหรืออาการแสดงของสารน้ำในร่างกายไม่เพียงพอ 2 อย่างไรก็ตามในทางปฏิบัติ องค์กรทางสูติศาสตร์อื่น ๆ และแม้แต่เวชปฏิบัติในประเทศไทยยังไม่ได้เปลี่ยนแปลงมากนักเกี่ยวกับเกณฑ์ปริมาณเลือดที่ใช้ในการวินิจฉัยภาวะตกเลือดหลังคลอด เนื่องจากแม้การใช้คำนิยามใหม่จะช่วยให้การวินิจฉัยภาวะนี้มีความถูกต้องมากขึ้น แต่อาจส่งผลเสียให้การดูแลรักษาช้ากว่าที่ควรจะเป็นได้เช่นกัน เนื่องจากโดยธรรมชาตินั้นการคะเนปริมาณการเสียเลือดนั้นมักจะต่ำกว่าความเป็นจริงเสมอ จึงจำเป็นต้องอาศัยทักษะทางคลินิกในการประเมินระดับความรุนแรง โดยทั่วไปอาการและอาการแสดงของการเสียเลือดมักจะยังไม่แสดงออกจนกว่าจะเสียเลือดมากกว่าร้อยละ 15 ของปริมาณเลือดทั้งหมดในร่างกาย หรือประมาณ 1,000 มิลลิลิตร ดังนั้นจึงควรระลึกไว้เสมอว่าเมื่อใดที่สตรีตั้งครรภ์เริ่มมีอาการที่ชัดเจนของการเสียเลือด เช่น ชีพจรเร็ว ความดันเลือดต่ำ กระสับกระส่าย แสดงว่ามีการเสียเลือดไปเป็นปริมาณมากแล้ว และต้องทำการแก้ไขให้ทันท่วงที
แนวทางการป้องกันภาวะตกเลือดหลังคลอด
1. ระยะตั้งครรภ์ และระยะคลอด
-
- แก้ไขภาวะซีดก่อนคลอด (ถ้ามี)
- หลีกเลี่ยงหรือรักษาปัจจัยเสี่ยง และให้การเฝ้าระวังเป็นพิเศษ ซึ่งปัจจัยเสี่ยงต่อการเกิดภาวะตกเลือดหลังคลอดที่มีหลักฐานการศึกษายืนยัน ได้แก่ 3 ภาวะรกค้าง การติดขัดในระยะที่หนึ่งหรือระยะที่สองของการคลอด ภาวะรกติดแน่น การฉีกขาดของช่องทางคลอด การใช้สูติศาสตร์หัตถการช่วยคลอด ทารกมีขนาดใหญ่มากกว่า 4,000 กรัม มารดามีภาวะครรภ์เป็นพิษ การชักนำการคลอด รกเกาะต่ำ เคยมีประวัติตกเลือดหลังคลอดมาก่อน เป็นต้น
- ส่งตรวจ CBC และ blood grouping and cross matching โดยเฉพาะกลุ่มความเสี่ยงสูง
- เปิดหลอดเลือดสำหรับน้ำเกลือพร้อมไว้ตั้งแต่ระยะแรกของการคลอด โดยใช้ขนาดเข็มเบอร์ 18 เป็นอย่างน้อย
- เตรียมทีม ได้แก่ สูติแพทย์ วิสัญญีแพทย์ ธนาคารเลือด หรือเตรียมการส่งตัวเพื่อคลอดในสถานที่ที่มีความพร้อม
2. ระยะที่สามของการคลอด
-
- โดยทั่วไปแนะนำให้มีการทำ active management of third stage of labor ทุกรายไม่ว่าจะมีปัจจัยเสี่ยงหรือไม่ เนื่องจากมีหลักฐานยืนยันว่าสามารถลดปริมาณเลือดที่เสียภายหลังการคลอดและลดอุบัติการณ์ของภาวะตกเลือดหลังคลอดได้ อย่างไรก็ตามอาจมีผลข้างเคียงบ้างเล็กน้อยจากยากลุ่ม uterotonic agent ที่ผู้ป่วยได้รับ หรือผลเสียในกรณีที่มีการทำ early cord clamping ซึ่งผลดีและผลเสียเหล่านี้ควรอธิบายให้สตรีตั้งครรภ์ได้รับทราบเช่นกัน 4 ซึ่งกระบวนการทำ active management of third stage of labor ประกอบด้วย 2-5
- ให้ uterotonic agent เพื่อป้องกันการตกเลือด
เป็นส่วนสำคัญที่สุดและควรให้แก่สตรีตั้งครรภ์ทุกราย โดยช่วงเวลาที่เหมาะสมคือให้ยาภายในเวลา 1 นาทีหลังจากทารกคลอด ซึ่งในทางปฏิบัติมักให้ขณะที่ไหล่หน้าของทารกคลอดแล้ว เพื่อมั่นใจว่าไม่มีภาวะคลอดติดไหล่เกิดขึ้น
ยาที่แนะนำให้ใช้คือ oxytocin เพราะมีประสิทธิภาพสูงและผลข้างเคียงน้อย รวมทั้งเก็บรักษาได้ง่าย โดยขนาดยาที่ให้อาจเป็นการฉีดเข้ากล้าม 10 ยูนิต หรือการผสม 10-40 ยูนิต ในน้ำเกลือ (LRS หรือ 0.9% NSS) 1,000 มิลลิลิตร หยดต่อเนื่องเข้าทางหลอดเลือดดำด้วยอัตรา 100-150 มิลลิลิตรต่อชั่วโมง และสามารถให้ต่อเนื่องไปได้ประมาณ 2 ชั่วโมงหลังคลอด หรือจนกว่าน้ำเกลือหมด
ในกรณีที่ไม่มียา oxytocin อาจพิจารณาใช้ยาอื่นได้เช่นกัน เช่น กลุ่ม ergot alkaloid เช่น methyl ergonovine 0.2 มิลลิกรัม ฉีดเข้ากล้าม แต่ควรระมัดระวังเรื่องผลข้างเคียงและข้อห้ามใช้ในผู้ป่วยความดันเลือดสูงหรือมีปัญหาโรคหัวใจ
- ทำคลอดรกด้วยวิธี controlled cord traction ดังแสดงในรูปที่ 9-1 แต่ในกรณีที่ผู้ทำคลอดไม่เชี่ยวชาญในหัตถการดังกล่าว ต้องระมัดระวังภาวะแทรกซ้อนที่เกิดจากการทำคลอดรกไม่ถูกวิธี เช่น มดลูกปลิ้น เป็นต้น และเมื่อรกคลอดแล้วควรทำการตรวจรกอย่างละเอียดทันที เพื่อค้นหาภาวะชิ้นส่วนของรกค้างในโพรงมดลูกและแก้ไขได้โดยเร็ว
- ในอดีตมีคำแนะนำให้ทำการ clamp สายสะดือทารกโดยเร็ว (early cord clamping) คือภายใน 1 นาทีหลังทารกคลอด เพื่อช่วยลดการเสียเลือดของมารดา แต่ปัจจุบันพบว่าการยืดเวลาเริ่ม clamp สายสะดือทารกออกไป (delay cord clamping) โดยเริ่ม clamp หลังจาก 1 นาทีที่ทารกคลอด จะเป็นผลดีต่อทารกมากกว่า ดังนั้นในกรณีที่ทารกคลอดครบกำหนดและสภาพร่างกายแข็งแรง ไม่ต้องการการกู้ชีพที่ซับซ้อน จึงแนะนำให้ delay cord clamping มากกว่า
- ตรวจสอบการฉีกขาดของช่องทางคลอดอย่างละเอียด แม้ไม่ได้มีการตัดฝีเย็บก็ตาม และในกรณีที่ใช้หัตถการช่วยคลอด ควรตรวจสอบการฉีกขาดของปากมดลูกด้วย
- ภายหลังรกคลอดครบ ให้ทำการนวดมดลูกเป็นระยะเพื่อให้แข็งตัว และคลำมดลูกเพื่อตรวจสอบการแข็งตัวทุก 15 นาทีใน 2 ชั่วโมงแรก และนวดซ้ำตามความจำเป็น
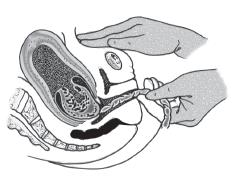
รูปที่ 9-1 การทำ controlled cord traction โดยจับสายสะดือใกล้ฝีเย็บโดยอาจใช้ sponge forceps หรือ clamp หนีบสายสะดือและจับดึงให้ตึงเล็กน้อย รอจนมดลูกหดรัดตัวดีแล้วดึงสายสะดือลงอย่างนุ่มนวล ขณะที่มืออีกข้างวางเหนือกระดูกหัวเหน่า คอยดันมดลูกไม่ให้เคลื่อนตามลงมา (counteraction) ซึ่งห้ามทำการดึงสายสะดือด้วยมือเพียงข้างเดียวและมืออีกข้างไม่ทำการดันมดลูกไว้เป็นอันขาด มิเช่นนั้นจะเกิดมดลูกปลิ้นได้ ในขณะดึงสายสะดือสามารถให้มารดาช่วยเบ่งด้วยได้ ถ้ารกไม่เคลื่อนตามขณะดึง 30-40 วินาที ให้หยุดและทำใหม่ในการหดรัดตัวครั้งต่อไป (ที่มา: สุชยา ลือวรรณ และ ธีระ ทองสง. การดูแลระยะคลอดและการช่วยคลอด. ใน: ธีระ ทองสง, บรรณาธิการ. สูติศาสตร์ เรียบเรียงครั้งที่ 5. กรุงเทพ: บริษัทลักษมีรุ่ง; 2555. หน้า 160.)
แนวทางการดูแลรักษาภาวะตกเลือดหลังคลอด
ขั้นตอนที่ 1: การประเมินและรักษาขั้นต้น
- การกู้ชีพเบื้องต้น
- เปิดหลอดเลือดดำเพิ่มอีกหนึ่งเส้นเพื่อให้น้ำเกลือ โดยแทงด้วยเข็มเบอร์ใหญ่ เช่น เข็มเบอร์ 18 เป็นอย่างน้อย
- ให้น้ำเกลือชนิด crystalloid (LRS หรือ 0.9% NSS) ในอัตรา 3 ต่อ 1 ของปริมาณการเสียเลือด
- ให้ออกซิเจน
- ตรวจติดตามสัญญาณชีพ
- ใส่สายสวนปัสสาวะ และติดตามปริมาณปัสสาวะ ซึ่งควรมีปัสสาวะออกอย่างน้อย 30 มิลลิลิตรต่อชั่วโมง
- ข้อสังเกตคือ เมื่อได้รับรายงานว่ามีผู้ป่วยตกเลือดหลังคลอด สิ่งที่ควรทำเป็นอันดับแรก ๆ คือการคลำมดลูกและตรวจสอบการแข็งตัวของมดลูกเสมอ เนื่องจากเป็นสาเหตุของภาวะตกเลือดหลังคลอดที่พบบ่อยที่สุด และการนวดมดลูกเพื่อให้หดรัดตัวได้ดีสามารถทำได้ง่ายและทำไปพร้องกับการดูแลและสั่งการในขั้นอื่น ๆ ได้ นอกจากนี้มดลูกจะมีการตอบสนองที่ค่อนข้างเร็วต่อการนวด ซึ่งถ้าสาเหตุของภาวะตกเลือดเกิดจากมดลูกหดรัดตัวได้ไม่ดีจริง ๆ การนวดมดลูกจะช่วยบรรเทาอาการตกเลือดของผู้ป่วยได้ นอกจากนี้ถ้าเป็นไปได้อาจส่งทีมผู้ดูแลทำการติดต่อหรือพูดคุยกับญาติของสตรีตั้งครรภ์คร่าว ๆ ถึงปัญหาที่เกิดขึ้นและสิ่งที่กำลังให้การรักษาอยู่โดยเฉพาะกรณีที่ประเมินแล้วว่าอาการเสียเลือดค่อนข้างรุนแรง
- การตรวจทางห้องปฏิบัติการ
- CBC
- PT and PTT
- Blood grouping and cross matching ตามปริมาณการเสียเลือด ดังแสดงในตารางที่ 9-1
- ถ้าการแข็งตัวของเลือดผิดปกติ ให้ตรวจ fibrinogen, D-dimer, blood smear เพิ่มเติม
ตารางที่ 9-1 ชนิดและส่วนประกอบของผลิตภัณฑ์เลือด 1
| ชนิดของเลือด (มิลลิลิตร) | องค์ประกอบ | ผลที่ได้รับ (ต่อ 1 ยูนิต) |
| PRC (240) | RBCs, WBCs, plasma | เพิ่ม Hct ร้อยละ 3,
เพิ่ม Hb 1 กรัมต่อเดซิลิตร |
| Platelets (50) | Platelets, RBCs, WBCs, plasma | เพิ่ม platelet count 5,000-10,000 เซลล์ ต่อลูกบาศก์มิลลิเมตร |
| FFP (250) | Fibrinogen, antithrombin III, factors V, VIII | เพิ่ม fibrinogen 10 มิลลิกรัมต่อเดซิลิตร |
| Cryoprecipitate (40) | Fibrinogen, factors VIII, XIII, von Willebrand factor | เพิ่ม fibrinogen 10 มิลลิกรัมต่อเดซิลิตร |
3. การประเมินหาสาเหตุของภาวะตกเลือด โดยใช้หลัก 4T’s (Tone, Tissue, Trauma, Thrombin)
- การหดรัดตัวของมดลูก (uterine tone)
- การตรวจรก (placental tissue)
- บาดเจ็บของช่องทางคลอดและแยกภาวะมดลูกแตก (genital tract trauma)
- การแข็งตัวของเลือดผิดปกติ (abnormal thrombin clotting time)
ขั้นตอนที่ 2: การดูแลรักษาตามสาเหตุหลัก (4T’s)
- การหดรัดตัวของมดลูกไม่ดี (uterine atony)
- นวดคลึงมดลูก
- ล้วงก้อนเลือดในช่องคลอด
- ให้ยาช่วยการหดรัดตัวมดลูก ดังแสดงในตารางที่ 9-2 โดยแนะนำให้ oxytocin เป็นลำดับแรก และ/หรือ methylergonovine ซึ่งสามารถประเมินการตอบสนองโดยเร็วภายใน 10-20 นาที แต่ควรระมัดระวังเรื่องผลข้างเคียงและข้อห้ามใช้ของยา methylergonovine ถ้าไม่ได้ผลอาจให้ยากลุ่ม prostaglandins เช่น sulprostone และ/หรือ misoprostol
ตารางที่ 9-2 ชนิดของยาช่วยการหดรัดตัวมดลูก 1
| ชนิดของยา | ขนาดและวิธีการให้ | ความถี่ | ข้อควรระวัง |
| Oxytocin 10 ยูนิตต่อมิลลิลิตร | ฉีดเข้าหลอดเลือดดำ:10-40 ยูนิตในน้ำเกลือ 1 ลิตร
ฉีดเข้ากล้าม: 10 ยูนิต |
หยดต่อเนื่อง | หลีกเลี่ยงการฉีดเข้าหลอดเลือดโดยตรงอย่างรวดเร็วเพราะทำให้ความดันเลือดต่ำ |
| Methylergonovine (Methergin, Expogin)
0.2 มิลลิกรัมต่อมิลลิลิตร |
0.2 มิลลิกรัม ฉีดเข้ากล้าม หรือ ฉีดเข้าหลอดเลือดดำ ช้า ๆ | ทุก 2-4 ชั่วโมง | หลีกเลี่ยงกรณีความดันเลือดสูง |
| Sulprostone (Nalador) 500 ไมโครกรัมต่อหลอด | ฉีดเข้ากล้าม: 500 ไมโครกรัม ฉีดเข้าหลอดเลือดดำ: 500 ไมโครกรัม ผสมน้ำ 250 มิลลิลิตร หยดต่อเนื่องใน 20-30 นาที | ทุก 10-15 นาที | หลีกเลี่ยงในโรคหืด โรครุนแรงของตับ ไต หัวใจ ต้อหิน และแพ้ยา |
| Misoprostol (Cytotec) 200 ไมโครกรัมต่อเม็ด | 800-1,000 ไมโครกรัม (4-5 เม็ด) สอดทางทวารหนัก | ทำให้มีไข้ หนาวสั่น ถ่ายเหลว |
- จากหลักฐานทางการศึกษาล่าสุดพบว่า การให้ยา tranxenamic acid 1 กรัม ฉีดเข้าทางหลอดเลือดดำ จะช่วยลดอัตราการเสียชีวิตจากภาวะตกเลือดที่รุนแรงได้ จึงสามารถพิจารณาให้ได้ ถ้าไม่มีข้อห้ามใด ๆ และการให้ยาจะมีประสิทธิภาพดีถ้าให้ภายในเวลาไม่เกิน 3 ชั่วโมง หลังเกิดภาวะตกเลือดหลังคลอด 6
- ในกรณีที่เวลาผ่านไป 30 นาที โดยที่ผู้ป่วยได้รับยาตามลำดับขั้นทุกประเภทแต่การหดรัดตัวของมดลูกยังไม่ดีขึ้นและภาวะตกเลือดยังคงมีอยู่ ควรพิจารณาว่าการรักษาด้วยยาล้มเหลว และตัดสินใจให้การรักษาในขั้นต่อไปโดยเร็ว เนื่องจากถ้าการตัดสินใจล่าช้า จะทำให้อาการของผู้ป่วยแย่ลงได้อย่างรวดเร็วและการรักษาจะยากยิ่งขึ้นตามลำดับ
- กรณีที่การรักษาด้วยยายังไม่เป็นผล และต้องการวิธีรักษาที่ซับซ้อนมากขึ้น ซึ่งต้องกระทำโดยสูติแพทย์ หัตถการที่เป็นประโยชน์สำหรับแพทย์เวชปฏิบัติทั่วไปคือการทำ Bimanual uterine compression ซึ่งเป็นการช่วยบรรเทาภาวะตกเลือดได้เป็นการชั่วคราวระหว่างรอการรักษาในขั้นต่อไป ดังแสดงในรูปที่ 9-2
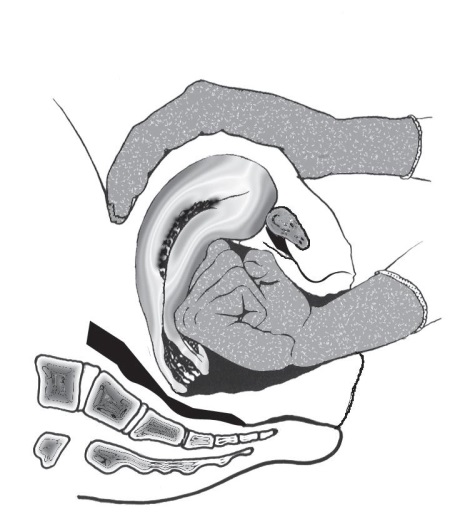
รูปที่ 9-2 การทำ bimanual uterine compression โดยใช้มือหนึ่งวางบนหน้าท้อง พับยอดมดลูกมาทาง pubic symphysis ให้มากดกับมือที่อยู่ในช่องคลอด (ที่มา: ธีระ ทองสง และ สุพัตรา ศิริโชติยะกุล. การตกเลือดหลังคลอด. ใน: ธีระ ทองสง, บรรณาธิการ. สูติศาสตร์ เรียบเรียงครั้งที่ 5. กรุงเทพ: บริษัทลักษมีรุ่ง; 2555. หน้า 261.)
- รกไม่คลอด / คลอดไม่ครบ (retained placental tissue)
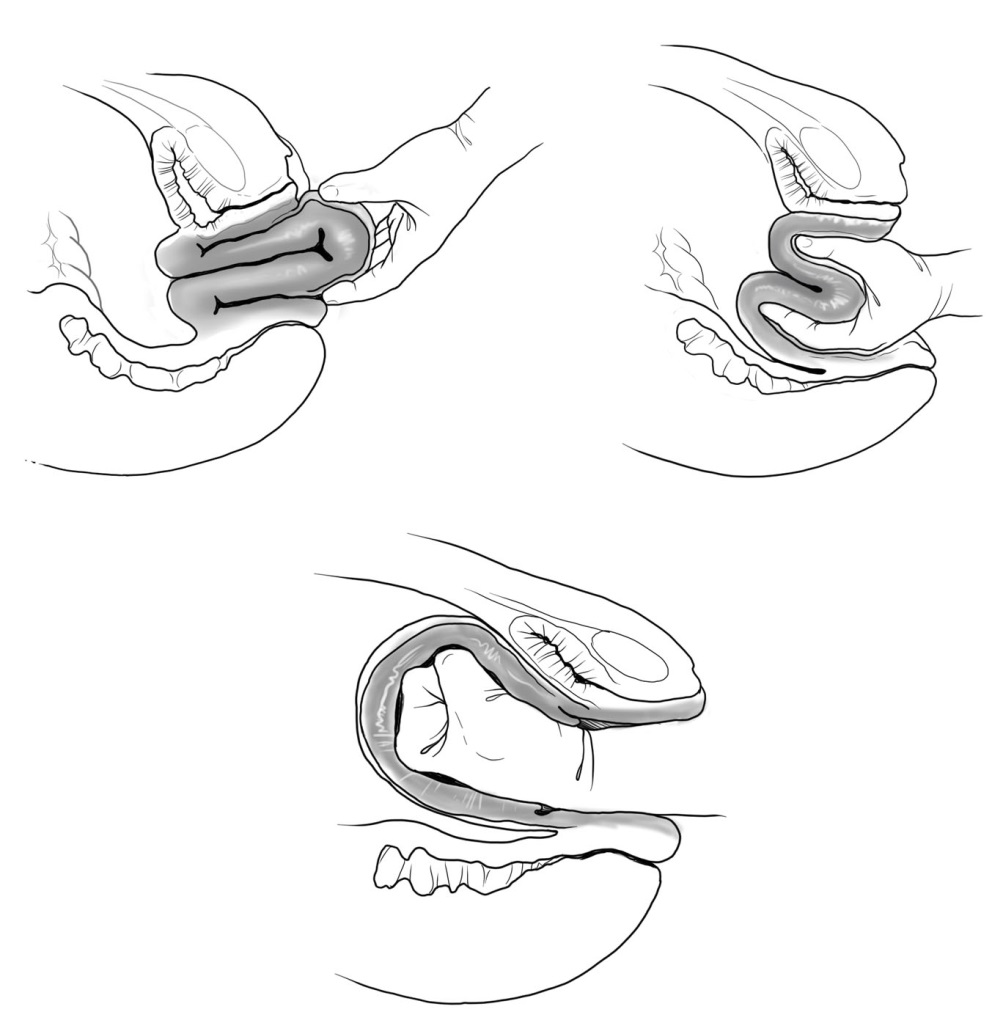
- ถ้ารกยังไม่คลอด ให้ล้วงรก (manual removal of placenta) ดังแสดงในรูปที่ 9-3
- ถ้ารกคลอดแล้ว แต่ไม่แน่ใจว่าครบหรือไม่ ควรเช็คด้วยอัลตราซาวด์ว่ามีเศษรกค้างหรือไม่
- ถ้ารกคลอดไม่ครบ หรือมีเศษรกค้าง ให้ขูดมดลูก โดยใช้ curette ตัวใหญ่ หรือ ring forceps และทำด้วยความระมัดระวัง เนื่องจากผนังมดลูกมีความบางและนิ่ม อาจทำให้เกิดมดลูกทะลุได้
รูปที่ 9-3 การทำ manual removal of placenta โดยจับสายสะดือด้วยมือข้างที่ไม่ถนัด ใช้มือข้างที่ถนัดตามสายสะดือเข้าไปในโพรงมดลูกเพื่อคลำหาขอบรก มืออีกข้างย้ายมาจับที่หน้าท้องเพื่อตรึงมดลูกให้อยู่กับที่ ใช้สันมือที่อยู่ในโพรงมดลูกด้านนิ้วก้อยเซาะรกจนลอกตัวทั้งหมด (ไม่ใช้ปลายนิ้วตะกุย) แล้วจับรกทั้งอันออกมาทางปากมดลูก (หากไม่สามารถเซาะได้ หรือสงสัยว่ารกติด ควรหยุด)
(ที่มา: ธีระ ทองสง และ สุพัตรา ศิริโชติยะกุล. การตกเลือดหลังคลอด. ใน: ธีระ ทองสง, บรรณาธิการ. สูติศาสตร์ เรียบเรียงครั้งที่ 5. กรุงเทพ: บริษัทลักษมีรุ่ง; 2555. หน้า 260.)
- บาดเจ็บช่องทางคลอด / มดลูกปลิ้น (genital tract trauma / uterine inversion)
- เย็บซ่อมตำแหน่งฉีกขาดให้ครอบคลุม โดยให้ยาระงับปวดอย่างเพียงพอ และใช้เครื่องมือช่วยให้เห็นตำแหน่งที่ฉีกขาดได้ชัดเจน ในกรณีที่ผู้ป่วยเกร็ง เจ็บมาก หรือไม่สามารถเห็นการฉีกขาดได้ชัดเจน ควรย้ายผู้ป่วยไปตรวจสอบช่องทางคลอดอย่างละเอียดรวมถึงการเย็บซ่อมแซมในห้องผ่าตัดที่มีวิสัญญีแพทย์เป็นผู้ให้การระงับความเจ็บปวดที่เหมาะสม เนื่องจากเครื่องมือ ไฟส่องแผล ทีมดูและ รวมทั้งสภาวะของผู้ป่วยที่อยู่ในห้องผ่าตัดจะมีความพร้อมและทำให้เย็บแผลได้ง่ายกว่าการเย็บปกติในห้องคลอด
- ผ่าตัดเปิดหน้าท้องเพื่อตัดมดลูก (กรณีมดลูกแตก)
- ใส่มดลูกกลับคืนกรณีมดลูกปลิ้น (manual replacement of uterine inversion) ด้วยวิธี Johnson method ดังแสดงในรูปที่ 9-4
รูปที่ 9-4 การทำ manual replacement of uterine inversion (Johnson method) โดยก่อนทำหัตถการควรให้ยาคลายกล้ามเนื้อมดลูก หรือยาระงับปวดให้เพียงพอ เช่น terbutaline, magnesium sulfate, halogen general anesthesia หรือ nitroglygerin ใช้ฝ่ามือข้างที่ถนัดจับที่ยอดมดลูก (ซึ่งปลิ้นออกมาจากปากมดลูก หรือปากช่องคลอด) คล้ายการจับลูกเทนนิส ดันมดลูกขึ้นไปด้านบนโดยใช้ปลายนิ้วจนกระทั่งยอดมดลูกอยู่ในตำแหน่งปกติ คามือไว้ในโพรงมดลูกสักครู่ขณะที่ให้ยากระตุ้นการหดรัดตัวของมดลูก ใช้มืออีกข้างวางบนหน้าท้องและจับยอดมดลูกไว้ขณะที่ค่อย ๆ ถอนมือออกจากโพรงมดลูก และหยุดให้ยาคลายกล้ามเนื้อมดลูก (หากมดลูกปลิ้นขณะรกยังไม่ลอกตัว ควรใส่มดลูกกลับคืนก่อนแล้วจึงทำคลอดรกภายหลัง) (ดัดแปลงจาก: Anderson JM, Etches D. Prevention and management of postpartum hemorrhage. Am Fam Physician. 2007;75:875-82.)
- การแข็งตัวของเลือดผิดปกติ (abnormal thrombin clotting time)
- แก้ไขที่สาเหตุ และให้เลือดทดแทนในส่วนที่ผิดปกติ
- ปรึกษาอายุรแพทย์
ขั้นตอนที่ 3: กรณีไม่ตอบสนองต่อการรักษาเบื้องต้น
- ขอความช่วยเหลือ
- สูติแพทย์ผู้มีประสบการณ์ / วิสัญญีแพทย์
- ส่งตัวผู้ป่วยอย่างมีประสิทธิภาพ โดยควรประสานงานกับโรงพยาบาลที่รับและถ่ายทอดข้อมูลรวมถึงเหตุการณ์ที่เกิดขึ้น การรักษาที่ได้รับไปแล้ว อย่างครบถ้วน รวมทั้งแพทย์ผู้ดูแลควรไปพร้อมผู้ป่วยด้วยถ้าเป็นไปได้
- ให้น้ำเกลือ / เลือด / ยากระตุ้นการหดรัดตัวของมดลูก เพื่อรักษาสัญญาณชีพให้ดีที่สุด
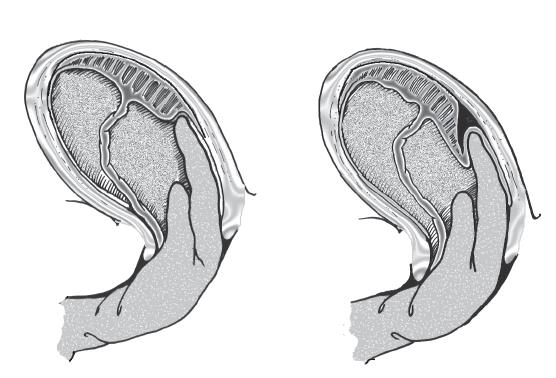
- ใช้มาตรการต่าง ๆ เพื่อให้มีการเสียเลือดน้อยที่สุดระหว่างการส่งตัว เช่น การทำ bimanual uterine compression หรือใช้เทคนิคสำหรับการอัดแน่นในโพรงมดลูก 1, 7 ดังแสดงในรูปที่ 9-5 เช่น intrauterine balloon tamponade โดยการใช้ SOS Bakri tamponade balloon สำหรับกรณีภาวะตกเลือดหลังคลอดโดยเฉพาะ และเติมน้ำเกลือในส่วนของ balloon ประมาณ 300-500 มิลลิลิตร หรือในกรณีที่ไม่มีอุปกรณ์สามารถดัดแปลงโดยใช้ Sengstaken–Blakemore tube โดยให้ส่วน gastric balloon อยู่ในโพรงมดลูก และ esophageal balloon อยู่ในช่องคลอด หรือใช้ถุงยางอนามัยตัดปลายให้เหลือ 4-5 นิ้ว แล้วผูกติดกับปลายสาย Foley catheter และมัดให้แน่น ที่เรียกว่า condom balloon ก็ได้ หรือแม้แต่ไม่มีอุปกรณ์ใด ๆ ก็สามารถใช้ Foley catheter แทนได้เช่นกัน แต่สำหรับ Foley catheter แต่ละเส้นสามารถใส่น้ำเกลือได้ประมาณ 60-80 มิลลิลิตร ซึ่งสามารถใส่ Foley catheter หลายเส้นในโพรงมดลูกได้ นอกจากการใช้ intrauterine balloon tamponade แล้ว อาจใช้วิธีอัดแน่นโพรงมดลูกด้วยการใช้ก๊อซ (gauze packing) ด้วยการใช้ sponge stick ช่วยจัดเรียงก๊อซจาก cornu ด้านหนึ่งไปยังอีกด้านหนึ่ง พับทบไปมาให้แน่นในโพรงมดลูก และปล่อยชายออกมาทางปากมดลูก อย่างไรก็ตามการใช้วิธีนี้ถ้าพับทบไปมาไม่แน่นมากพอสำหรับขนาดโพรงมดลูกทั้งหมด อาจไม่ค่อยมีประสิทธิภาพได้
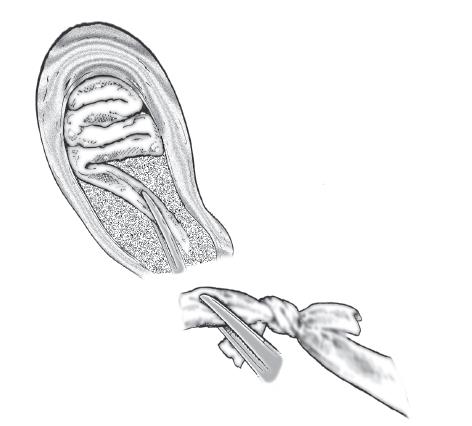
ก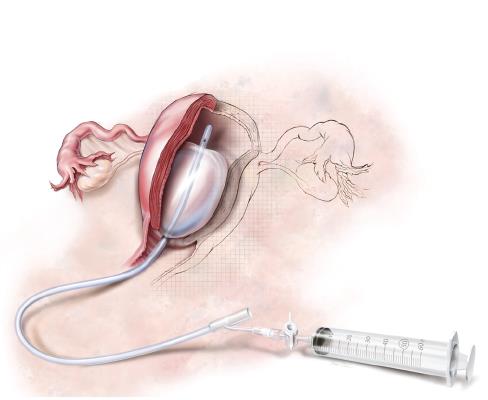
ข
รูปที่ 9-5 วิธีการอัดแน่นในโพรงมดลูก ก) การทำ Uterine packing ข) SOS Bakri tamponade balloon (Cook OB/GYN Products) (ที่มา: ธีระ ทองสง และ สุพัตรา ศิริโชติยะกุล. การตกเลือดหลังคลอด. ใน: ธีระ ทองสง, บรรณาธิการ. สูติศาสตร์ เรียบเรียงครั้งที่ 5. กรุงเทพ: บริษัทลักษมีรุ่ง; 2555. หน้า 261.)
- ปฏิบัติการกู้ชีพ
- ดูแลแบบผู้ป่วยหนัก เช่น ในหอผู้ป่วยไอซียู
- ควบคุมความดันเลือดและการแข็งตัวของเลือด
- ให้เลือด / น้ำเกลือ / องค์ประกอบเลือด เพื่อให้มั่นใจว่าร่างกายผู้ป่วยไม่เกิดภาวะขาดน้ำ และอาจทำให้อวัยวะต่าง ๆ ล้มเหลวตามมา เช่น ไต เป็นต้น ในทางกลับกันกรณีที่ผู้ป่วยผ่านการเสียเลือดมามากและอาการหนัก การให้สารน้ำมากเกินไปอาจทำให้เกิดภาวะน้ำท่วมปอดได้เช่นกัน ซึ่งในกรณีที่ประเมินภาวะน้ำในร่างกายของผู้ป่วยได้ลำบาก อาจต้องติดตามจาก central venous pressure
- วิธีการหยุดเลือด (เฉพาะสถานพยาบาลที่ทำได้ และมักกระทำโดยสูตินรีแพทย์)
- ควบคุมเลือดออกเฉพาะที่ ด้วยความตั้งใจอนุรักษ์ภาวะเจริญพันธุ์ไว้โดยไม่ตัดมดลูก สามารถเลือกวิธีใดวิธีหนึ่ง ได้แก่
- เย็บผูกหลอดเลือดมดลูก uterine arteries / อาจร่วมกับเย็บผูกหลอดเลือดรังไข่( เป็นวิธีที่แนะนำให้ทำในเบื้องต้น
- เย็บผูกหลอดเลือดแดง internal iliac arteries (ควรทำเฉพาะผู้มีประสบการณ์สูงและคุ้นเคยกับโครงสร้างของหลอดเลือดในอุ้งเชิงกรานเป็นอย่างดีเท่านั้น
- เย็บมดลูกเพื่อห้ามเลือด (uterine compression suture) เช่น B-Lynch sutures 8-11
- Uterine embolization โดยรังสีแพทย์
- ตัดมดลูก (กรณีมีบุตรพอแล้ว หรือข้อ 3.1 ไม่ได้ผล หรือมีภาวะรกติดแน่นร่วมด้วย)
ขั้นตอนที่ 4: เลือดไม่หยุดหลังตัดมดลูก (เฉพาะสถานพยาบาลที่ทำได้ และมักกระทำโดยสูตินรีแพทย์)
- แนะนำ: Abdominal packing / umbrella packing
- ทางเลือก: Arterial embolization / Recombinant Factor VIIa
Clinical Practice Guideline for Primary Postpartum Hemorrhage
ลำดับขั้นตอนในการดูแลรักษาภาวะตกเลือดหลังคลอด
| ขั้นตอนที่ 1: การประเมินและรักษาขั้นต้น | ||||||
การกู้ชีพ
|
การประเมินสาเหตุ
|
การตรวจทางห้องปฏิบัติการ
|
||||
| ขั้นตอนที่ 2: ดูแลรักษาตามสาเหตุหลัก | ||||||
| Tone
การหดรัดตัวมดลูกไม่ดี
|
Tissue
รกไม่คลอด
|
Trauma
บาดเจ็บช่องทางคลอด/ มดลูกปลิ้น
|
Thrombin
การแข็งตัวของเลือดผิดปกติ
|
|||
| ขั้นตอนที่ 3 : ไม่ตอบสนองต่อการรักษาเบื้องต้น | ||||||
ขอความช่วยเหลือ
ดูแลแบบผู้ป่วยหนัก
ส่งตัวผู้ป่วยอย่างมีประสิทธิภาพ
|
ควบคุมเลือดออกเฉพาะที่
|
ตัดมดลูก (total หรือ subtotal)
|
||||
| ขั้นตอนที่ 4 : เลือดออกหลังตัดมดลูก | ||||||
| Abdominal packing
Umbrella packing |
Angiographic embolization | Recombinant Factor VIIa | ||||
เอกสารอ้างอิง
1. ACOG Practice Bulletin: Clinical Management Guidelines for Obstetrician- Gynecologists Number 76, October 2006: postpartum hemorrhage. Obstet Gynecol. 2006;108(4):1039-47.
2. Committee on Practice Bulletin. Practice Bulletin No. 183: Postpartum Hemorrhage. Obstet Gynecol. 2017;130(4):e168-e86.
3. Belfort MA. Overview of postpartum hemorrhage. In: Post TW, editor. UpToDate. Waltham, MA: UpToDate; 2018.
4. Begley CM, Gyte GM, Devane D, McGuire W, Weeks A. Active versus expectant management for women in the third stage of labour. Cochrane Database Syst Rev. 2015(3):CD007412.
5. Armbruster D. Prevention of postpartum hemorrhage: The role of active management of the third stage of labor. Int J Gynaecol Obstet. 2006;94 Suppl 2:S122-S3.
6. Shakur H, Beaumont D, Pavord S, Gayet-Ageron A, Ker K, Mousa HA. Antifibrinolytic drugs for treating primary postpartum haemorrhage. Cochrane Database Syst Rev. 2018;2:CD012964.
7. Georgiou C. Balloon tamponade in the management of postpartum haemorrhage: a review. BJOG. 2009;116(6 ):748-57.
8. Allam MS, C BL. The B-Lynch and other uterine compression suture techniques. Int J Gynaecol Obstet. 2005;89(3):236-41.
9. El-Hamamy E, C BL. A worldwide review of the uses of the uterine compression suture techniques as alternative to hysterectomy in the management of severe post-partum haemorrhage. J Obstet Gynaecol. 2005;25(2):143-9.
10. Habek D, Kulas T, Bobic-Vukovic M, Selthofer R, Vujic B, Ugljarevic M. Successful of the B-Lynch compression suture in the management of massive postpartum hemorrhage: case reports and review. Arch Gynecol Obstet. 2006;273(5):307-9.
11. Price N, C BL. Technical description of the B-Lynch brace suture for treatment of massive postpartum hemorrhage and review of published cases. Int J Fertil Womens Med. 2005;50(4):148-63.

