โดย นพ.ณวัฒน์ วัฒนชัย
ตาของคนเรามีหลักการง่ายๆเหมือนกล้องถ่ายรูป เวลาเรามองอะไร แสงจะวิ่งผ่านกระจกตาดำ (cornea) และเลนส์ตา (lens) ซึ่งทั้งสองส่วนนี้ เปรียบเหมือนระบบเลนส์กล้อง ภาพที่ได้จากการหักเหแสงของกระจกตาดำ และเลนส์ตา จะไปตกที่จอประสาทตา (retina) ซึ่งทำงานเหมือนฟิล์มกล้องถ่ายรูป ระหว่างเลนส์ตา และจอประสาทตา จะมีส่วนของน้ำใสๆ ลักษณะคล้ายวุ้น เรียกว่า น้ำวุ้นตา หรือวุ้นตา (vitreous)
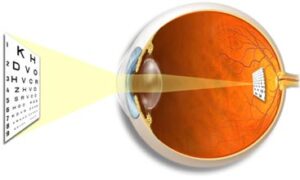
ตอนเราอายุน้อยๆ วุ้นตาจะใส ไม่มีตะกอน และแนบติดกับด้านหน้าของจอประสาทตา แนบติดกับด้านหลังของเลนส์ เมื่อมีเหตุอะไรสักอย่าง เช่น
– อายุเกิน 40 (สัญญาณแก่เริ่มมา….อิอิ)
– มีอุบัติเหตุกระแทกที่ตา หรือเคยผ่าตัดในตามาก่อน
– สายตาสั้น โดยเฉพาะสั้นกว่า 600
– เคยมีตาอักเสบรุนแรง (uveitis)
– โรคของวุ้นตาบางโรค เช่น Jansen disease, Wagner disease, Stickler syndrome มีแต่ชื่อประหลาดๆครับ วุ้นตาก็จะเสื่อม
ซึ่งการเสื่อมก็จะมีสองขั้นตอนใหญ่ๆ
1. วุ้นตาเริ่มขุ่นเป็นตะกอน (vitreous syneresis, vitreous degeneration, vitreous liquefaction) – อันที่จริงวุ้นตา ไม่ใช่วุ้นใสๆเบสิคๆเหมือนปีโป้ หรือเยลลี่ แต่จริงๆแล้วมันเป็นโครงข่ายของเส้นใยคอลลาเจน ซึ่งมีน้ำอยู่มากถึง 90% โครงข่ายเส้นใจคอลลาเจนเหล่านี้ ตอนปกติมันก็เป็นเส้นเล็กละเอียดๆ เรียงเป็นระเบียบ ทำให้เราไม่สามารถมองเห็นเงาของเส้นใยเหล่านี้
พอวุ้นตาเสื่อม เส้นใยคอลลาเจนเหล่านี้ บางเส้นจะขาดเป็นท่อนๆ บ้างเส้นใยก็หนาขึ้น จับตัวกันเป็นก้อนๆ และเสียความใสไป ทำให้คนที่มีวุ้นตาขุ่น เริ่มเห็นตะกอน ซึ่งอาจบรรยายเป็นใยแมงมุม, จุดๆ, เส้นๆ หรือหมอกๆ ลอยไปมาตามการกลอกตา (เพราะเมื่อเรากลอกตา วุ้นตาก็จะเลื่อนลอยไปตามด้วย) โดยมากมักจะไม่ถึงกับเห็นตะกอนเหล่านี้ตลอดเวลา จะเห็นได้เฉพาะช่วงที่ภาวะของแสงเหมาะสม เช่น มองออกไปที่ท้องฟ้าในวันฟ้าสว่างๆ, การอ่านหนังสือ กลอกตาซ้ายขวา ทำให้วุ้นตาเลื่อนไปมามาก เห็นมันง่ายขึ้น เป็นต้น
2. วุ้นตาหลุดออกจากจอประสาทตา (posterior vitreous detachment) – ท้าวความอีกสักเล็กน้อย ว่าวุ้นตาของเรา จะเกาะกับจอประสาทตาแต่ละส่วนด้วยความแข็งแรงไม่เท่ากัน จุดที่มันเกาะแน่นที่สุด อยู่ที่ด้านหน้าๆของจอประสาทตา ใกล้ๆกับบริเวณด้านหลังของเลนส์ เราเรียกบริเวณนี้ว่า ฐานของวุ้นตา (ไม่รู้จะแปลยังไงดี จากคำว่า vitreous base) ส่วนที่เกาะแน่นรองๆลงมาคือ รอบๆขอบขั้วประสาทตา (optic disc), บริเวณจุดรับภาพ (macula) และตามแนวเส้นเลือดบนจอประสาทตา (retinal vessels)
ดังนั้น เมื่อวุ้นตาหดตัว มันจึงมักจะค่อยๆแยกจากจอประสาทตาด้านหลัง แถวๆขั้วประสาทตา กับจุดรับภาพก่อน แล้วเลื่อนตัวเข้ามาหาฐานของมันที่อยู่ด้านหน้า ในระยะนี้ คนไข้บางคนอาจสังเกตเห็นตะกอนมากขึ้นอย่างรวดเร็ว ทั้งนี้เพราะ บ่อยครั้งที่ วุ้นตาที่อยู่บริเวณขอบของขั้วประสาทตา จะหนาตัวขึ้นเป็นเส้นแนววงกลม เมื่อวุ้นตาแยกตัวออกมาปุ๊บ เจ้าวงนี่ก็จะทำให้คนไข้เห็นเงาเป็นวงเบี้ยวๆของมันปั๊บ (ซึ่งเมื่อวุ้นตาหลุดออกมาจากขั้วประสาทตา วงนี้จะเบี้ยวๆ หรือโย้ๆไป) คนไข้หลายๆรายจะบอกได้ชัดเลยว่า เห็นเป็นเงาโค้งๆ หรือเป็นวงกลม วงรี ลอยไปมาทางหางตา – floaters
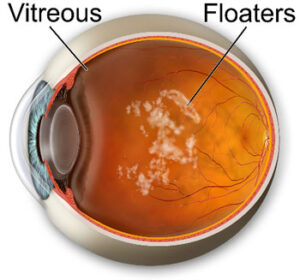
ในบางครั้ง บางคน เมื่อกลอกตาเร็วๆในที่มืด ตัววุ้นตาจะแกว่งไปกระทบจอประสาทตา หรือเกิดแรงดึงรั้งที่จอประสาทตา ตรงรอยต่อระหว่างส่วนที่วุ้นตาแยกจากจอประสาทตาแล้ว กับส่วนที่วุ้นตายังติดกับจอประสาทตาอยู่ นี่จะเป็นการกระตุ้นจอประสาทตาด้วยแรงกล และมันจะแปลผิดเป็นแสงแว่บ แสงแฟลช – flashing – คงคล้ายๆกับที่บางท่าน ‘เห็นดาว’ ตอนโดนชก ส่วนช่องว่างที่อยู่ระหว่างวุ้นตา กับจอประสาทตา ตาของเราก็จะสร้างน้ำใสๆเข้ามาเติมเต็ม
หลังจากนั้นหลายๆเดือน เมื่อการแยกชั้นสมบูรณ์ขึ้น แสงแว่บก็จะน้อยลง และค่อยๆหายไป
ตะกอนในวุ้นตาจะค่อยๆคงที่อยู่นานหลายเดือนหรือหลายปี ทำให้คนที่เป็นเห็นจุดๆเส้นๆพวกนี้อยู่พักหนึ่ง แล้วค่อยๆลดลง (ที่คนที่เป็นสังเกตเห็นเงาของมันลดลง เพราะวุ้นตาหดตัวมากขึ้น ตะกอนพวกนี้จะลอยมาอยู่ด้านหน้า ห่างจากจอประสาทตามากขึ้นเรื่อยๆ ทำให้คนไข้สังเกตเห็นเงาของมันน้อยลง (กฏง่ายๆ ที่ว่า วัตถุอยู่ใกล้ฉาก เห็นเงาได้ง่ายและชัดกว่าวัตถุอยู่ไกลฉาก)
ในคนทั่วไป เรื่องก็มีแค่นี้ครับ ซึ่งเราก็ไม่ต้องทำอะไร เพราะส่วนมาก มันก็แค่สร้างความรำคาญเท่านั้น
ยกเว้นกรณีที่
1. ตะกอนบางก้อนในวุ้นตา ขนาดใหญ่มาก จนเกิดปรากฏการณ์จันทรคาตร…นี่ก็เว่อร์ไป…จนบังการมองเห็น ก็อาจใช้เลเซอร์ยิงให้ตะกอนขนาดโตๆเหล่านี้ แตกเล็กลง – วิธีนี้ยังไม่ใช่มาตรฐาน ถือเป็นการทดลอง เพราะว่ามีความเสี่ยงสูง ถ้าเกิดโชคร้าย เลเซอร์ไม่สอยตะกอน ไปสอยจอประสาทตาตรงจุดรับภาพแทน ก็ยุ่งได้ อาจถึงขั้นมัวกันชั่วชีวิต
2. ตะกอนมีจำนวนมากๆๆๆ จนวุ้นตาขุ่นไปซะหมด ทำให้มัว อันนี้ก็ผ่าตัดล้างเอาตะกอนออกได้ (pars plana vitrectomy)

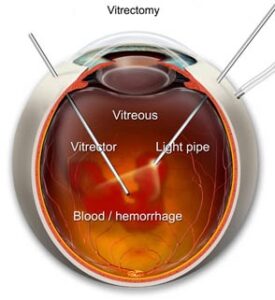
แต่จะมีบางคน ที่มีเรื่องอื่นๆต่อ ซึ่งเป็นเรื่องร้ายแรง
1. เลือดออกในวุ้นตา (vitreous hemorrhage) ดังที่ได้กล่าวมาแล้วว่า วุ้นตาเกาะกับจอประสาทตาค่อนข้างแข็งแรงตามแนวเส้นเลือด บางครั้ง ถ้ามีบางจุดที่มันเกาะแน่นมากๆ เมื่อวุ้นตาหดตัว วุ้นตาอาจไม่แยกออกมา แต่กลับทำให้ผนังเส้นเลือดฉีกขาดแทน เลือดก็ไหลฟุ้งเข้าไปในวุ้นตากับช่องระหว่างวุ้นตากับจอรับภาพ ทำให้คนไข้มัวมากๆทันที (เห็นเหมือนหมอกลงจัด)
ถ้าในที่แสงน้อยๆ คนไข้จะเห็นเป็นเงาดำๆ
ถ้าในที่แสงจ้าๆ กลางแดด หรือเอาไฟฉายส่อง บางคนจะเห็นเป็นสีแดงสดของเลือดได้ครับ
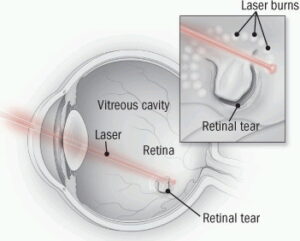
2. จอประสาทตาฉีกขาด (retinal break, retinal tear) เหตุผลเหมือนข้อ 1 คือ ในระหว่างที่วุ้นตาหดตัว บางจุดที่วุ้นตาเกาะกับจอรับภาพแน่นกว่าปกติ จะดึงจอรับภาพให้ฉีกขาด
ถ้าจอรับภาพฉีกขาด (อาจมีเลือดออกเหมือนข้อ 1 ร่วมด้วยหรือไม่ก็ได้) คนไข้จะเห็นแสงแว่บบ่อยมากๆๆๆ เพราะเมื่อกลอกตา จอรับภาพบริเวณที่ฉีกขาดออกมาจะเคลื่อนไหวมากกว่าปกติ (เพราะยังมีวุ้นตาซึ่งเลื่อนตัวง่ายเกาะติดอยู่) บางคนบอกว่าเห็นแสงแว่บเหล่านี้ วันนึงห้าหกสิบครั้ง
ในกรณีนี้ ถ้าไม่ทำอะไร อาจเป็นไปได้สองอย่าง
– วุ้นตาแยกชั้นออกจากจอประสาทตาส่วนที่ฉีกขาดได้เอง อันนี้ก็จบ ไม่ต้องทำอะไร
– วุ้นตาดึงจอประสาทตามากขึ้นเรื่อยๆ จนจอประสาทตาทั้งหมดหลุดลอกออก (เข้าสู่กรณีข้อ 3)
3. จอประสาทตาหลุดลอก (retinal detachment) รายการนี้แย่ที่สุด จอประสาทตาหลุดลอกออกมาจากลูกตาด้านใน (ลองจินตนาการตอนคุณพยายามเอาช้อนขูดเนื้อมะพร้าวเผาออกจากลูกมะพร้าวให้เป็นชิ้นเดียวโตๆ ให้อารมณ์เดียวกันครับ)
จอประสาทตาเรา เป็นเนื้อเยื่อบางๆ แต่ก็ยังประกอบด้วยชั้นที่บางย่อยลงไปอีก 10 ชั้น
-
- ชั้นย่อยที่อยู่ด้านใน ชิดกับวุ้นตา อาศัยเลือดมาเลี้ยงจากเส้นเลือดที่จอประสาทตาเอง
-
- ชั้นย่อยที่อยู่ด้านนอก อาศัยเลือดจากเส้นเลือดของชั้น choroid ซึ่งอยู่นอกกว่าจอประสาทตา
-
- ดังนั้น ถ้ามันหลุดออกมา ชั้นย่อยนอกๆ ก็ขาดเลือดมาเลี้ยง – เซลล์รับแสงของเรา ทั้งรูปแท่ง รูปกรวย อยู่ชั้นย่อยนอกสุดนี้ครับ มันก็จะค่อยๆตายไปเรื่อยๆ
- การซ่อมแซม ทำได้ด้วยการเอาจอประสาทตาที่หลุดกลับเข้าไปติดใหม่ ซึ่งยุ่งยาก ทรมาณคนไข้ และในบางราย สร้างความเหน็ดเหนื่อยให้ทั้งหมอ ทั้งคนไข้ และญาติ
| ขั้นตอนโดยทั่วไปที่เราทำเวลาคนไข้มาหาด้วยเรื่องตะกอน/หมอก/จุดลอย คือ เรามักจะขยายม่านตา ตรวจดูว่ามีวุ้นตาเสื่อม/จอประสาทตาฉีกขาด/จอประสาทตาหลุดลอกหรือไม่
1. ถ้ามีจอประสาทตาหลุดลอก ก็ส่งให้หมอจอประสาทตา (retina specialist) ผ่ากัน 2. ถ้ามีจอประสาทตาฉีก ก็เลเซอร์หรือจี้ความเย็นกัน แล้วนัดตรวจซ้ำ – มาหาตามนัดนะครับ |
