OB&GYN BookStore
 OBGYN BookStore
OBGYN BookStore


คือ การที่มีเนื้อเยื่อที่มีลักษณะเหมือนเยื่อบุโพรงมดลูก (ทั้งต่อมหรือเนื้อเยื่อ) ออกนอกมดลูก เช่นบริเวณอุ้งเชิงกราน เยื่อบุหัวใจ ปอด หรือแม้กระทั่งสมอง ซึ่งสามารถทำให้เปิดภาวะ ปวดท้องน้อย(pelvic pain) และมีบุตรยาก (Infertility)(1)
ภาวะเยื่อบุโพรงมดลูกเจริญผิดที่สามารถเจอได้บ่อยโดยเฉพาะในผู้หญิงวัยเจริญพันธ์ประมาณ 10 เปอร์เซ็นต์ โดยเฉพาะในผู้หญิงที่มาด้วยอาการปวดหน่วงท้องน้อยหรือมีบุตรยากสามารถพบได้ถึง 20 ถึง 90 เปอร์เซ็นต์ (1)
ปัจจัยที่ส่งเสริมให้เกิดภาวะเยื่อบุโพรงมดลูกเจริญผิดที่คือ การได้รับสาร Diethylstilbetrol (DES), น้ำหนักตัวน้อยช่วงแรกเกิดและ ประจำเดือนมาเร็ว ส่วนในช่วงวัยรุ่นปัจจัยที่ส่งเสริมคือ ช่วงประจำเดือนสั้น, ดัชนีมวลกายต่ำ, มีบุตรน้อย (2) มีการศึกษาที่พบความสัมพันธ์ระหว่างภาวะเยื่อบุโพรงมดลูกเจริญผิดที่กับมะเร็งรังไข่ชนิด clear cell และ endometrioid (meta-analytic odd ratio 1.42)(3)
ปัจจัยที่ป้องกันการเกิดภาวะเยื่อบุโพรงมดลูกเจริญผิดที่คือ มีบุตรหลายคน, การให้นมบุตร, ดัชนีมวลกายเพิ่ม, การรับประทานผักและผลไม้(1)
กลไกการเกิดเยื่อบุโพรงมดลูกเจริญผิดที่เกี่ยวข้องกับระบบต่อมไร้ท่อ ระบบภูมิคุ้มกัน สารก่อการอักเสบ และการก่อเกิดเส้นเลือด(Figure 1) (3) โดยมีทฤษฎีอยู่ทั้งหมด 3 ข้อ
1.Retrograde menstruation คือ การมีเศษซากของประจำเดือนที่มีเยื่อบุโพรงมดลูกอยู่ไหลย้อนกลับไปทางท่อนำไข่ไปที่อุ้งเชิงกราน(4) มีการศึกษาที่สนับสนุนทฤษฎีคือการศึกษาความเสี่ยงในการเกิดภาวะนี้จากการมีประจำเดือนสั้นและมีการอุดตันของทางเดินของประจำเดือน
2.Coelomic metaplasia คือ เป็นการที่เซลล์ที่จะพัฒนาไปเป็นเยื่อบุช่องท้องเกิดการเปลี่ยนแปลงไปเป็นต่อมของเบื่อบุโพรงมดลูก ซึ่งจะสนับสนุนทฤษฎีดีในผู้หญิงที่มีภาวะท่อมูลเลอเลียน (Mullerian duct defect)(5)
3.Lymphatic and vascular metastasis คือ การที่เซลล์ของเยื่อบุโพรงมดลูกหลุดและเคลื่อนที่ไปตามท่อน้ำเหลืองและเส้นเลือดเป็นทฤษฎีที่ถูกคิดขึ้นมาสำหรับภาวะเบื่อบุโพรงมดลูกที่เจริญนอกอุ้งเชิงกราน(6)
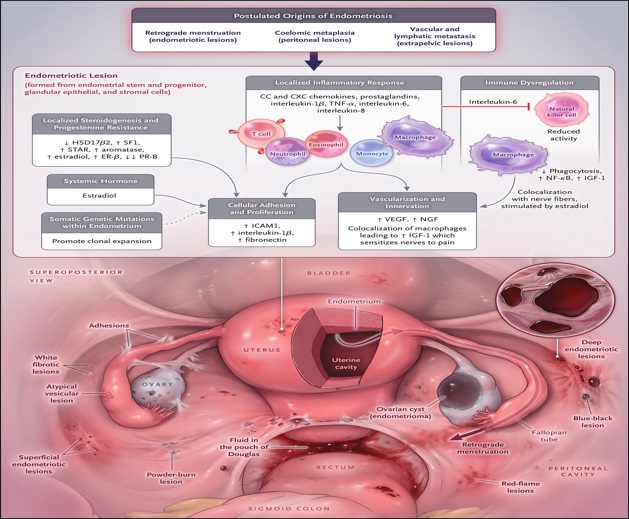
การวินิจฉัยภาวะเยื่อบุโพรงมดลูกเจริญผิดที่ยังคงมีความยาก ยังไม่มีสารชีวะโมเลกุลที่จะบ่งชี้หรือแยกภาวะนี้ได้อย่างชัดเจน(7) โดยตำแหน่งของรอยโรคจะเด่นในช่องท้อง และขนาดค่อนข้างเล็ก จึงทำให้การมองเห็นรอยโรคโดยตรงโดยการส่องกล้อง(โดยการมีผลทางพยาธิยืนยัน)ยังคงเป็นวิธีการที่ได้มาตรฐาน(8)โดยการใช้รังสีในการวินิจฉัยยังคงพบรอยโรคได้น้อยในกรณีที่เป็นรอยโรคที่พื้นผิวผนังอุ้งเชิงกราน(9) อย่างไรก็ตาม ก้อนช๊อคโกแลตซีสส์ (Endometrioma) ยังคงสามารถที่จะพบได้โดยการอัลตร้าซาวด์ทางช่องคลอด (Transvaginal ultrasound) หรือ Magnetic resonance imaging (MRI) โดยมี Sensitivity และ Specitivity ที่ 90 เปอร์เซ็นต์(9)
อาการโดยส่วนใหญ่ของภาวะเยื่อบุโพรงมดลูกเจริญผิดที่คือ ปวดประจำเดือน (Dysmenorrhea) มีบุตรยาก (infertility) ปวดลึกๆขณะมีเพศสัมพันธ์ (Dyspareunia) หรือปวดท้องเรื้อรัง (Chronic pelvic pain) โดยอาจจะไม่มีอาการแสดงก็ได้ อาจจะสัมพันธ์กับอาการทางระบบทางเดินอาหารเช่น ปวดท้อง อาเจียนหรือ อืดท้อง
อาการปวดประจำเดือน (Dysmenorrhea) มักจะเป็นอาการสำคัญของภาวะเยื่อบุโพรงมดลูกเจริญผิดที่ โดยมักจะมีอาการปวดก่อนจะเริ่มมีประจำเดือนและปวดต่อเนื่องตลอดรอบเดือน อาการปวดจะพบได้หลายแบบแต่มักจะปวดทั้งสองข้าง โดยผู้หญิงบางคนที่มีรอยโรคใหญ่อาจจะไม่มีอาการปวดในขณะที่ผู้หญิงที่มีรอยโรคขนาดเล็กอาจจะมีอาการปวดขั้นรุนแรง โดยอาการปวดอาจจะมาจากการอักเสบบริเวณของผนังคลุมหน้าท้อง หรือการที่มีการรุกรามของรอยโรคไปที่เนื้อเยื้อข้างเคียง และรูปแบบของผังพืด
ภาวะมีบุตรยาก เมื่อรอยโรคของภาวะเยื่อบุโพรงมดลูกในระดับปานกลางถึงรุนแรงและรุกลามถึงรังไข่ จะทำให้เกิดผังพืดขึ้นบริเวณท่อนำไข่ส่งผลให้ปิดกั้นทางผ่านและการเคลื่อนตัวของไข่ ทำให้สัมพันธ์กับภาวะมีบุตรยาก
มีการศึกษาความเกี่ยวข้องการแท้งบุตรซ้ำซาก (recurrent pregnancy loss) กับภาวะเยื่อบุโพรงมดลูกเจริญผิดที่พบว่าไม่มีความสัมพันธ์กัน และการรักษาภาวะเบื่อบุโพรงมดลูกเจริญผิดที่ทั้งโดยยาหรือการผ่าตัดไม่ได้ลดภาวะแท้งบุตร(1)
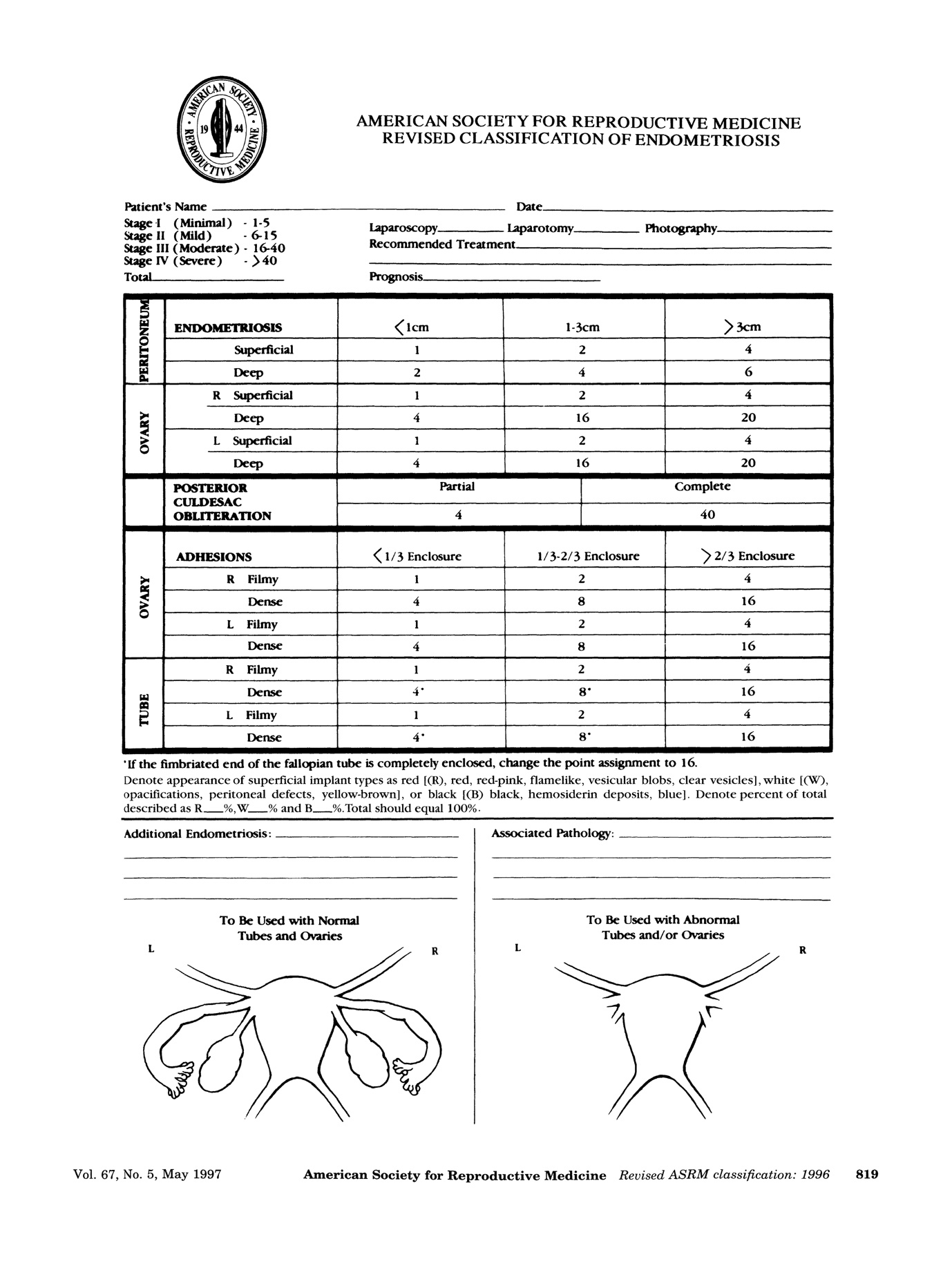
1. American Society for Reproductive Medicine staging (ASRM)
การแบ่งโดยวิธีนี้จะใช้ลักษณะของรอยโรค ขนาด และความลึกที่ฝังในเยื่อบุอุ้งเชิงกรานและรังไข่ โดยจะบรรยายลักษณะของรอยโรคเป็น สีแดง,สีขาวและสีดำ โดยการแบ่งวิธีนี้ค่อนข้างจะเป็นนามอธรรมและไม่ค่อยสัมพันธ์กับความเจ็บปวดและภาวะมีบุตรยาก
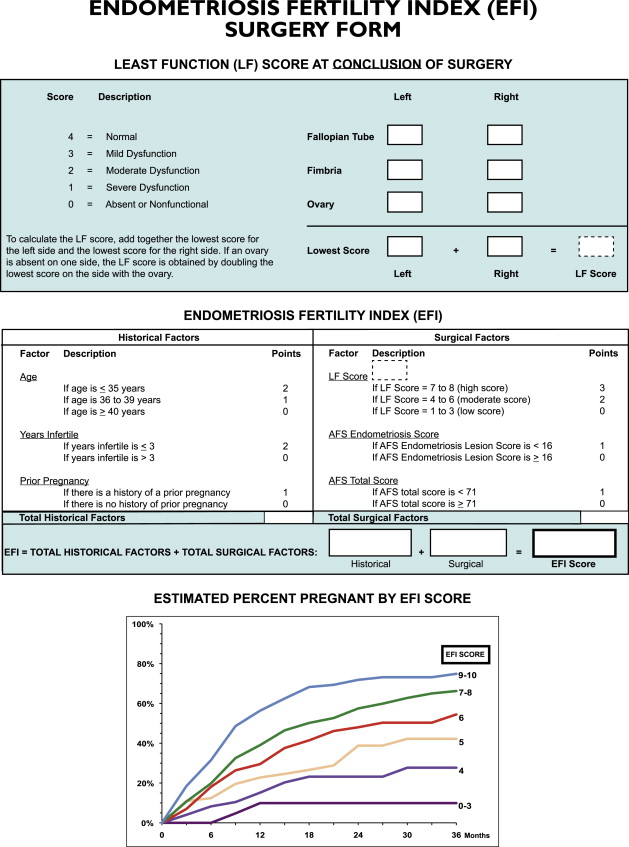
2. Endometriosis Fertility Index (EFI)
การแบ่งวิธีนี้จะช่วยทำนายความสามารถในการตั้งครรภ์โดยไม่ใช้เทคโนโลยีช่วยเจริญพันธุ์หลังจากที่ทำการรักษาภาวะเยื่อบุโพรงมดลูกเจริญผิดที่แล้ว โดยจะขึ้นกับประวัติ(Historical factors)เช่น อายุ, ระยะเวลาที่เกิดภาวะมีบุตรยากและประวัติการตั้งครรภ์ ปัจจัยที่เกี่ยวข้องกับการผ่าตัด(Surgical factor)คือ คะแนนรวมของ ASRM
3. ENZIAN Classification
การแบ่งวิธีนี้จะช่วยสนับสนุนการแบ่งโดย rASRM ซึ่งจะเจาะจงไปที่ตำแหน่งและการลุกลานของรอยโรคที่ลุกลามไปถึงอุ้งเชิงกรานส่วนหลัง (Retroperitoneal structures) หรืออวัยวะอื่นๆ
มีวัตถุประสงค์เพื่อ
1.แก้ไขให้กายวิภาคของท่อนำไข่และรังไข่กลับมาเหมือนปกติ
2.ตัดหรือทำลายรอยโรคที่เห็นทั้งหมด
3.ป้องกันหรือชะลอการกลับเป็นซ้ำของโรค
การผ่าตัดถือเป็นการรักษาอันดับแรกในรายที่มี endometriotic cyst ที่มีขนาดเส้นผ่านศูนย์กลางมากกว่า 3 เซนติเมตร การผ่าตัดเหมาะสำหรับผู้ป่วยที่ต้องการแก้ไขภาวะมีบุตรยาก การรักษาด้วยยาสามารถรักษาอาการปวดได้ดี แต่ไม่ช่วยให้ความสามารถในการมีบุตรดีขึ้น ซึ่งการผ่าตัดนั้นจะช่วยทำให้ความสามารถในการบุตรดีขึ้นได้ และยังช่วยรักษาอาการปวดจากโรคให้ดีขึ้นด้วย ในรายที่สงสัยที่สงสัยว่ามีความรุนแรวระยะ 3-4 หรือการใช้กล้องส่องตรวจช่องท้องพบว่ามีความรุนแรงของโรคระยะนี้ ซึ่งมีกายวิภาคของระบบสืบพันธุ์ที่ผิดปกติ (Distorted reproductive anatomy) ซึ่งการรักษาด้วยยาไม่สามารถช่วยแก้ไขปัญหาทางกายวิภาคอันนี้ได้ นอกจากนี้ การผ่าตัดนั้นมักจะเป็นวิธีการรักษาในผู้ป่วยที่มีภาวะดื้อต่อฮอร์โมน (Hormone-resistant) ในการลดอาการเจ็บ(8) การผ่าตัดส่องกล้องจะเป็นที่นิยมกว่าการผ่าตัดเปิดหน้าท้องเนื่องจากประสิทธิภาพของการผ่าตัดทั้งสองวิธีเท่ากันแต่การผ่าตัดส่องกล้องจะใช้เวลาฟื้นฟูเร็วกว่า ความสวยงามมากกว่า ความเจ็บปวดหลังการผ่าตัดน้อยกว่า ลดค่าใช้จ่าย ลดภาวะแทรกซ้อนและลดผังพืดจากการผ่าตัด(10)
6.1การผ่าตัดแบบอนุรักษ์ (Conservative surgery)(1)
6.1.1 การผ่าตัดรอยโรคที่เยื่อบุช่องท้อง (Peritoneal endometriosis)
รอยโรคที่เยื่อบุช่องท้องที่ฝังตัวลึกไม่เกิน 5 มิลลิเมตร (superficial peritoneal lesion) สามารถรักษาโดยการจี้ทำลายรอยโรค (ablation) ซึ่งทำได้ด้วยการจี้ไฟฟ้า (electric cauterization) หรือยิงเลเซอร์ (laser vaporization) และการใช้กรรไกรหรือมีดไฟฟ้าตัดออก (excision) โดยยังไม่มีการศึกษาว่าวิธีการใดที่มีประสิทธิภาพมากกว่ากัน แต่การตัดรอยโรคออกมามีข้อดีที่จะได้ชิ้นเนื้อส่งตรวจเพื่อการวินิจฉัยทางพยาธิวิทยา
ในกรณีของรอยโรคที่ฝังลึกมากกว่า 5 มิลลิเมตร (deeply infiltrating endometriosis, DIE) การจี้ด้วยไฟฟ้าหรือเลเซอร์จะทำลายรอยโรคได้ไม่หมด ทำให้มีการกลับเป็นซ้ำของรอยโรคเกิดขึ้นเร็ว ควรทำการผ่าตัดออก เนื่องจากสามารถประมเนความลึกของรอยโรคได้ ในกรณีที่มีพังผืด (adhesion) จากโรคที่ทำให้กายวิภาคผิดปกติไป ควรจะตัดเอาพังผืดออกมาด้วย เนื่องจากในพังผืดมักจะมีเซลล์เยื่อบุมดลูกอยู่ภายใน
6.1.2 การผ่าตัดสำหรับรอยโรคที่เป็นถุงน้ำรังไข่ (Ovarian endometriotic cyst)
สามารถทำการผ่าตัดโดยเลาะผนังถุงน้ำออก (cystectomy) หรือทำการเจาะถุงน้ำเพื่อระบายร่วมกับการจี้ทำลายผนังถุงน้ำดานใน (drainage with ablation of the internal cyst wall) ทั้งสองวิธีจะให้ผลการรักษาในระยะแรกได้พอๆกันและมีรอยโรคเหลือน้อยกว่าการระบายอย่างเดียว (drainage alone) ในกรณี endometriotic cyst มีขนาดมากกว่า 3 เซนติเมตร หรือมี deeply infiltrating nodule ควรทำการเลาะผนังถุงน้ำและผ่าตัดเอารอยโรค DIE ออก เพื่อให้มั่นใจว่าผู้ป่วยไม่ได้เป็นเนื้องอกรังไข่ชนิดอื่นที่อาจจะเป็นมะเร็งได้ (11)การเจาะถุงน้ำเพื่อระบายร่วมกับการจี้ทำลายผนังถุงน้ำด้านใน จะช่วยอนุรักษ์เนื้อรังไข่ที่ปกติได้มากกว่า (12, 13)แต่พบการกลับเป็นซ้ำมากกว่า นอกจากนี้ยังพบว่าทำให้มีอัตราการตั้งครรภ์เอง (spontaneous pregnancy rate) สูงกว่า(14) และพบว่าการกระตุ้นไข่ด้วย gonadotropin หลังการเลาะผนังถุงน้ำยังคงได้ผลดี ดังนั้นในปัจจุบันจึงแนะนำให้ทำการเลาะถุงน้ำออก อย่าเลาะเอาเนื้อเยื่อของรังไข่ออกมา ซึ่งจะทำให้มีปริมาณสำรองของรังไข่(ovarian reserve) เหลือมากที่สุด
โดยในปี 2557 ESHRE แนะนำให้ทำการเลาะผนังถุงน้ำออก ก่อนทำ ART (assisted reproductive technology) ในรายที่มี endometriotic cyst ที่มีขนาดโตกว่า 3 เซนติเมตร เพื่อรักษาอาการปวดที่สัมพันธ์กับโรคเยื่อบุมดลูกต่างที่ (endometriosis related pain) และช่วยทำให้เก็บไข่ได้ง่ายขึ้น (accessibility of follicles) แต่ควรระวังในรายที่เคยได้รับการผ่าตัดรังไข่มาก่อนแล้ว จะทำให้ ovarian reserve ยิ่งลดลงไปอีก(8)
6.1.3 การผ่าสำหรับ deeply infiltrating endometriosis
ในรายที่โรคมีความรุนแรงในระยะที่ 3-4 มักมี DIE ที่ cul de sac และ uterosacral ligament อาจมี obliterate cul de sac แบะมีเยื่อบุมดลูกต่างที่ใน rectovaginal (RV) septum ซึ่งมีลักษณะคล้าย nodule ของ adenomyosis คือ มีกล้ามเนื้อเรียบมาก แต่มี endometrial gland และ stroma น้อยจึงไม่ค่อยตอบสนองต่อการรักษาด้วยตัวยา จำเป็นต้องทำการผ่าตัดอย่างกว้างขวาง (extensive)(15) และควรทำโดยแพทย์ผู้เชี่ยวชาญในการผ่าตัด การผ่าตัดมีภาวะแทรกซ้อนได้สูง พบภาวะแทรกซ้อนระหว่างผ่าตัด (intraoperative complication) ได้ร้อยละ 13.9 เป็นภาวะแทรกซ้อนที่รุนแรงน้อย (minor complication) ร้อยละ 9.5 และเป็นภาวะแทรกซ้อนที่รุนแรงมาก (major complication) ได้ร้อยละ 4.6(16) ก่อนทำการผ่าตัดบริเวณรอยโรคควรต้องทำการเลาะเพื่อหาท่อไตทั้งสองข้าง และกันออกไปให้ไกลจากบริเวณที่จะผ่าตัดเอาออก การผ่าตัดจะต้องเลาะแยกผนังด้านหน้าของไส้ตรงออกจากผนังด้านหลังของช่องคลอด การผ่าตัด DIE ที่ไส้ตรง ควรต้องทำร่วมกับศัลยแพทย์ที่เชี่ยวชาญการผ่าตัดผ่านกล้องส่องทางหน้าท้องเช่นกัน หรือไม่เช่นนั้นต้องทำการผ่าตัดแบบเปิดหน้าท้อง การผ่าตัดรอยโรคบริเวณลำไส้ใหญ่นี้มีความเสี่ยงที่จะเกิดการทะลุหรือรั่วของลำไส้ใหญ่ได้และมีความเสี่ยงที่จะต้องทำศัลยกรรมทำรูเปิดลำไส้ใหญ่ (colostomy) ซึ่งต้องให้ข้อมูลเรื่องนี้ต่อผู้ป่วยก่อนผ่าตัดเสมอ(17)
6.1.4 การผ่าตัดเพื่อรักษาอาการปวด
การผ่าตัดเพื่อทำลายเส้นประสาทที่รับความรู้สึกจากมดลูกและอุ้งเชิงกรานเพื่อรักษาอาการปวดระดูแบะอาการปวดท้องน้อยตรงกลางที่เกิดจากโรคเยื่อบุมดลูกต่างที่ (midline pelvic pain) มี 2 เทคนิคคือ Laparoscopic uterine nerve ablation (LUNA) และ Presacral neurectomy (PSN)
Presacral neurectomy หมายถึง การตัดเส้นประสาท. Sympathetic ของมดลูกที่ระดับ superior hypogastric plexus ส่วน LUNA จะทำลายบริเวณ mid portion ของ uterosacral ligament
ผู้ป่วยที่เหมาะสำหรับการรักษาด้วยวิธี presacral neurectomy และ LUNA ได้แก่ ผู้ป่วยที่มีอาการปวดท้องน้อยตรงกบางอย่างรุนแรง หรือมีอาการปวดระดู (dysmenorrhea) มากและไม่ตอบสนองต่อการรักษาด้วยยาหรือการผ่าตัดแบบอนุรักษ์
โดยมีการศึกษาพบว่าการทำหัตถการชนิดนี้ไม่ควรทำร่วมกับการผ่าตัดสลายเยื่อบุโพรงมดลูกเจริญผิดที่เนื่องจากไม่พบผลประโยชน์ หัตการชนิดนี้ต้องการทักษะในการผ่าตัดอย่างมาก ผลแทรกซ้อนที่เกิดขึ้นได้คือ เลือดออก(Bleeding) ท้องผูก(Constipation) ปัสสาวะเร่งด่วน (Urinary urgency) และอาการุปวดในช่วงเจ็บครรภ์คลอดระยะแรกลดลง (Less pain in first stage of labor) ในกรณีที่ผู้ป่วยต้องการทำการรักษาด้วยวิธีนี้แนะนำให้ทำเป็น presacral neurectomy(8, 18)
7.การผ่าตัดแบบถอนรากถอนโคน (Radical surgery)
ในผู้ป่วยที่มีอาการมากและไม่ต้องการมีบุตร หรือมีบุตรเพียงพอแล้ว หรือผู้ที่ได้รับการรักษาด้วยยาและการผ่าตัดแบบอนุรักษ์แล้วไม่ได้ผล จำเป็นต้องทำการผ่าตัดแบบถอนรากถอนโคน หรือ radical surgery คือการผ่าตัดมดลูก (hysterectomy) และรังไข่ทั้งสองข้างออก (bilateral salpingo-oophorectomy) รวมทั้งรอยโรคของเยื่อบุมดลูกต่างที่ที่มองเห็นทั้งหมด (all visible endometriosis lesions)(8) การผ่าตัดแบบนี้ ต้องพิจารณาและอธิบายทำความเข้าใจกับผู้ป่วยให้ดีก่อน ในรายที่ไม่มีรอยโรคที่รังไข่ อาจจะทำการตัดมดลูกเพียงอย่างเดียวก็ได้ แต่ความเสี่ยงของการกลับเป็นซ้ำของโรคจะสูงกว่ากลุ่มที่ทำการตัดรังไข่ทั้งสองข้างออกด้วยถึง 6 เท่า และมีความเสี่ยงที่จะต้องผ่าตัดซ้ำเพิ่มขึ้น 8 เท่า(19) ถ้าไม่ได้ให้การรักษาต่อด้วยฮอร์โมนในระยะยาว ผลจากการศึกษาติดตามผู้ป่วยหลังผ่าตัดในระยะยาว (long-term follow up) พบว่าในกลุ่มที่ตัดมดลูกและรังไข่ทั้งสองข้างมีอัตราการปลอดจากการผ่าตัดซ้ำ ที่ 2,5 และ 7 ปี เท่ากับร้อยละ 96, 92, และ 92 ตามลำดับ ในขณะที่กลุ่มที่ตัดมดลูกอย่างเดียวมีอัตราการปลอดจากการผ่าตัดซ้ำ ที่ 2,5, และ 7 ปีเท่ากับร้อยละ 96, 87 และ 77 ตามลำดับ ในกลุ่มที่เก็บรังไข่ไว้มีความเสี่ยงที่จะต้องผ่าตัดซ้ำสูงกว่ากลุ่มที่ผ่าตัดรังไข่ออกทั้งสองข้าง 2.44 เท่า แต่ในกลุ่มที่อายุน้อยกว่า 40 ปี พบว่าอัตราการผ่าตัดซ้ำไม่แตกต่างกันระหว่างทั้งสองกลุ่ม ดังนั้น ในกลุ่มที่อายุน้อยกว่า 40 ปี ควรพิจารณาเก็บรังไข่ที่ปกติเอาไว้ และให้การรักษาด้วยยาเพื่อป้องกันการกลับเป็นซ้ำ(20)
8.การป้องกันพังผืด (Adhesion prevention)
สำหรับการผ่าตัดแบบอนุรักษณ์ นอกจากการตัดเอารอยโรคออกหรือจี้ทำลายแล้ว การป้องกันการเกิดพังผืดภายหลังการผ่าตัดมีความสำคัญ โดยเฉพาะสำหรับการตั้งครรภ์ในอนาคต และการรักษาภาวะมีบุตรยากรวมถึงหากต้องมีการผ่าตัดในอนาคต จากการศึกษาวัสดุกันพังผืดที่ละลายได้ (absorbable adhesion barrier) ภายหลังผ่าตัดผ่านกล้องส่องทางหน้าท้องแบบอนุรักษณ์โดยใช้ Interceed ซึ่งเป็น oxidized regenerated cellulose compound วางคลุมบริเวณที่ทำผ่าตัด ในการศึกษานี้ได้ทำการส่องกล้องตรวจในช่องท้องอีกครั้งหลังผ่าตัดไป 12-14 สัปดาห์ พบว่ามีการลดการเกิดพังผืดใหม่ได้อย่างมีนัยสำคัญในกลุ่มที่ใช้ Interceed(21)
4% Icodextrin solution (Adept) เป็นสารที่เป็นของเหลวใช้เคลือบบริเวณผ่าตัดเพื่อป้องกันการเกิดพังผืดเพียงชนิดเดียวที่ได้รับการรับรองจากองค์การอาหารและยาแห่งสหรัฐอเมริกา เพื่อใช้ป้องกันการเกิดพังผืดในการผ่าตัดส่องกล้องทางหน้าท้อง จากการศึกษาแบบ RCT เปรียบเทียบการใส่ Linger lactate solution ภายหลังการผ่าตัดผ่านกล้องส่องหน้าท้องแบบอนุรักษณ์ พบว่าเมื่อทำการส่องกล้องตรวจในช่องท้องอีกครั้งหลังผ่าตัดไป 4-8 สัปดาห์ พบว่ากลุ่มที่ได้ icodextrin พบพังผืดน้อยกว่ากลุ่มที่ได้ Linger lactate solution(22)
Oriplex เป็น viscoelastic gel ใช้สำหรับป้องกันพังผืดและช่วยหยุดเลือดได้ด้วย จากการศึกษาเปรียบเทียบระหว่างการใส่และไม่ใส่ Oriplex ภายหลังการผ่าตัดผ่านกล้องส่องทางหน้าท้องแบบอนุรักษณ์ พบว่ากลุ่มที่ใส่ Oriplex มีพังผืดลดลง ในขณะที่กลุ่มที่ไม่ใส่ Oriplex มีพังผืดเพิ่มขึ้น(23)
9.ผลการประเมินการรักษาด้วยการผ่าตัด
9.1 ผลต่ออาการปวด
การผ่าตัดแบบอนุรักษณ์สามารถบรรเทาอาการปวดได้ 75-100(24) ภายหลังการผ่าตัดพบว่าผู้ป่วยร้อยละ 60-100 มีอาการปวดดีขึ้นทันที(25) การศึกษาแบบ RCT ซึ่งเปรียบเทียบผลการผ่าตัดผ่านกล้องกับการไม่ให้การรักษา หรือการผ่าตัดหลอก พบว่าภายในระยะ 6 เดือนแรกหลังผ่าตัด ร้อยละ 63-80 ของผู้ป่วยที่ได้รับการรักษาด้วยการจี้ทำลายโรค (ablation) หรือตัดรอยโรคออก (excision) มีอาการดีขึ้นหรืออาการปวดหายไป ในขณะที่ร้อยละ 23-32 ของผู้ป่วยที่ไม่ได้รับกาจี้ทำลายรอยโรคมีอาการดีขึ้น(26, 27) จากการวิเคราะห์อภิมาน (meta-analysis) 10 รายงานการศึกษาแบบ RCT (Cochrane review) ในปี พ.ศ.2557(28) พบว่าการผ่าตัดผ่านกล้องส่องหน้าท้องเพื่อทำการผ่าตัดแบบอนุรักษณ์ช่วยลดอาการปวดโดยรวม (overall pain) ได้ดีกว่าการส่องกล้องตรวจในช่องท้องเพื่อการวินิจฉัยโรคอย่างเดียว (diagnostic laparoscopy only) และพบว่าการจี้ทำลายรอยโรค หรือตัดรอยโรคออกได้พบในการรักษาอาการปวดไม่แตกต่างกัน แต่ผลการวิเคราะห์อภิมานอีกการศึกษาในปี พ.ศ.2560(29) ที่เปรียบเทียบการจี้ทำลายรอยโรคและการตัดรอยโรคออก ณ เวลา 12 เดือนหลังผ่าตัดพบว่าทั้งสองกลุ่มอาการปวดดีขึ้น
การกลับเป็นซ้ำของโรคและอาการปวดภายหลังการผ่าตัดแบบอนุรักษณ์ใกล้เคียงกับการรักษาด้วยยาโดยมีการกลับเป็นซ้ำที่ 1 ปีหลังผ่าตัดร้อยละ 10 และหลังผ่าตัด 5-7 ปีพบได้ร้อยละ 40-50 การเลาะผนังถุงน้ำออกมีผลในการบรรเทาอาการปวดในระยะยาวได้ดีกว่าการเจาะถุงน้ำเพื่อระบายร่วมกับการจี้ทำลายผนังถุงน้ำด้านใน
การตัดมดลูกและรังไข่ทั้งสองข้างมีประสิทธิภาพสูงมากในการรักษาอาการปวดที่สัมพันธ์กับโรคเยื่อบุมดลูกต่างที่ที่ได้รับการรักษาด้วยยาและการผ่าตัดแบบอนุรักษณ์ไม่ได้ผล แต่พบว่าโรคยังคงมีอยู่ได้ โดยเฉพาะรอยโรคแบบ DIE และอาจจะมีการกลับเป็นซ้ำได้ในผู้ป่วยบางราย ในรายที่ผ่าตัดทำได้ยาก อาจจะมีเนื้อเยื่อรังไข่ที่ทำงานหลงเหลืออยู่ ทำให้ผู้ป่วยยังคงมีอาการปวด เรียกว่ากลุ่มอาการ ovarian remnant (ovarian remnant syndrome)(30-32) โดยปัจจัยเสี่ยงสำหรับการคงอยู่และการกลับเป็นซ้ำของโรคและอาการปวดภายหลังการผ่าตัดมดลูกได้แก่ การเก็บรังไข่ไว้ การผ่าตัดเอารอยโรคออกไม่หมด และการให้เอสโทรเจนหลังผ่าตัด(33) โดยพบได้ร้อยละ 10 และต้องได้รับการผ่าตัดซ้ำ ร้อยละ 3.7
10.ผลต่อความสามารถในการมีบุตร
ผลของการผ่าตัดต่อความสามารถในการมีบุตรของผู้ป่วยที่มีรอยโรคระยะ 1-2 ได้มาจากการศึกษาแบบ RCT 2 การศึกษาในปี 2553 ในประเทศแคนนาดาและอิตาลี(34, 35) พบว่าช่วยเพิ่มอัตราการตั้งครรภ์ทางคลีนิค (clinical pregnancy rate) และมีรายงานการวิเคราะห์อภิมานอีกการศึกษาในปี พ.ศ.2557 พบว่าการผ่าตัดผ่านกล้องส่องทางหน้าท้อวเพื่อทำการผ่าตัดแบบอนุรักษณ์ช่วยให้อัตราการตั้งครรภ์เพิ่มขึ้น เมื่อเทียบกับการส่องกล้องตรวจในช่องท้องเพื่อการวินิจฉัยโรคอย่างเดียว สำหรับผู้ป่วยในระยะ 3-4 ไม่มีการศึกษาเปรียบเทียบประสิทธิภาพของการผ่าตัดกับการรักษาด้วยยาหรือการไม่รักษา มีเพียงรายงานผู้ป่วย (case series) พบว่า อัตราการตั้งครรภ์สะสมใน 1-3 ปีหลังการรักษาโดยการผ่าตัดประมาณร้อยละ 50 สำหรับผู้ป่วยที่มี endometriotic cyst(36) และ ประมาณร้อยละ 30 สำหรับผู้ป่วยที่มี complete cul de sac obliteration(36)
สำหรับ endometriotic cyst การเลาะผนังถุงน้ำออกมีประสิทธิภาพมากกว่าการเจาะถุงน้ำเพื่อระบายร่วมกับการจี้ทำลายผนังถุงน้ำด้านใน โดยในกลุ่มที่ทำการเลาะผนังถุงน้ำออกมีอัตราการตั้งครรภ์ร้อยละ 61 ในขณะในกลุ่มที่ที่ทำการเจาะถุงน้ำเพื่อระบายร่วมกับการจี้ทำลายผนังถุงน้ำด้านในมีอัตราการตั้งครรภ์ ร้อยละ 23(37) การใช้ adhesion barrier ไม่มีหลักฐานที่แสดงว่าสามารถเพิ่มอัตราการตั้งครรภ์หลังผ่าตัด
อ้างอิง(Reference)
1. Arne Vanhie TMDH. Berek & Novak’s Gynecology.2020 16th.
2. Kalaitzopoulos DR, Lempesis IG, Samartzis N, Kolovos G, Dedes I, Daniilidis A, et al. Leptin concentrations in endometriosis: A systematic review and meta-analysis. Journal of Reproductive Immunology. 2021;146:103338.
3. Wang C, Liang Z, Liu X, Zhang Q, Li S. The association between endometriosis, tubal ligation, hysterectomy and epithelial ovarian cancer: meta-analyses. International journal of environmental research and public health. 2016;13(11):1138.
4. Sampson JA. Peritoneal endometriosis due to menstrual dissemination of endometrial tissue into the peritoneal cavity. Am J Obstet Gynecol. 1927;14:422-69.
5. Suginami H. A reappraisal of the coelomic metaplasia theory by reviewing, endometriosis occurring in unusual sites and instances. American journal of obstetrics and gynecology. 1991;165(1):214-8.
6. Jerman LF, Hey-Cunningham AJ. The role of the lymphatic system in endometriosis: a comprehensive review of the literature. Biology of reproduction. 2015;92(3):64, 1-10.
7. Nisenblat V, Bossuyt PM, Shaikh R, Farquhar C, Jordan V, Scheffers CS, et al. Blood biomarkers for the non‐invasive diagnosis of endometriosis. Cochrane Database of Systematic Reviews. 2016(5).
8. Dunselman G, Vermeulen N, Becker C, Calhaz-Jorge C, D’Hooghe T, De Bie B, et al. ESHRE guideline: management of women with endometriosis. Human reproduction. 2014;29(3):400-12.
9. Nisenblat V, Bossuyt PM, Farquhar C, Johnson N, Hull ML. Imaging modalities for the non‐invasive diagnosis of endometriosis. Cochrane Database of Systematic Reviews. 2016(2).
10. Adamson GD, Pasta DJ. Endometriosis fertility index: the new, validated endometriosis staging system. Fertility and sterility. 2010;94(5):1609-15.
11. Kennedy S, Bergqvist A, Chapron C, D’Hooghe T, Dunselman G, Greb R, et al. ESHRE guideline for the diagnosis and treatment of endometriosis. Human reproduction. 2005;20(10):2698-704.
12. Hemmings R, Bissonnette F, Bouzayen R. Results of laparoscopic treatments of ovarian endometriomas: laparoscopic ovarian fenestration and coagulation. Fertility and sterility. 1998;70(3):527-9.
13. Donnez J, Wyns C, Nisolle M. Does ovarian surgery for endometriomas impair the ovarian response to gonadotropin? Fertility and sterility. 2001;76(4):662-5.
14. Hart RJ, Hickey M, Maouris P, Buckett W. Excisional surgery versus ablative surgery for ovarian endometriomata. Cochrane database of systematic reviews. 2008(2).
15. Donnez J, Pirard C, Smets M, Jadoul P, Squifflet J. Surgical management of endometriosis. Best practice & research Clinical obstetrics & gynaecology. 2004;18(2):329-48.
16. Kondo W, Bourdel N, Tamburro S, Cavoli D, Jardon K, Rabischong B, et al. Complications after surgery for deeply infiltrating pelvic endometriosis. BJOG: An International Journal of Obstetrics & Gynaecology. 2011;118(3):292-8.
17. Donnez J, Squifflet J. Complications, pregnancy and recurrence in a prospective series of 500 patients operated on by the shaving technique for deep rectovaginal endometriotic nodules. Human Reproduction. 2010;25(8):1949-58.
18. Latthe P, Proctor M, Farquhar C, Johnson N, Khan K. Surgical interruption of pelvic nerve pathways in dysmenorrhea: a systematic review of effectiveness. Acta obstetricia et gynecologica Scandinavica. 2007;86(1):4-15.
19. Namnoum AB, Hickman TN, Goodman SB, Gehlbach DL, Rock JA. Incidence of symptom recurrence after hysterectomy for endometriosis. Fertility and sterility. 1995;64(5):898-902.
20. Falcone T, Flyckt R. Clinical management of endometriosis. Obstetrics & Gynecology. 2018;131(3):557-71.
21. Mais V, Ajossa S, Marongiu D, Peiretti RF, Guerriero S, Melis GB. Reduction of adhesion reformation after laparoscopic endometriosis surgery: a randomized trial with an oxidized regenerated cellulose absorbable barrier. Obstetrics & Gynecology. 1995;86(4):512-5.
22. Brown CB, Luciano AA, Martin D, Peers E, Scrimgeour A, Group AARS. Adept (icodextrin 4% solution) reduces adhesions after laparoscopic surgery for adhesiolysis: a double-blind, randomized, controlled study. Fertility and sterility. 2007;88(5):1413-26.
23. Coad J, Donnez J. Clinical evaluation of endometriosis and differential response to surgical therapy with and without application of Oxiplex/AP* adhesion barrier gel. Fertility and sterility. 2007;87(3):485-9.
24. Nezhat C, Hood J, Winer W, Nexhat F, Crowgey S, Garrison C. Videolaseroscopy and laser laparoscopy in gynaecology. British journal of hospital medicine. 1987;38(3):219-24.
25. Adamson D, editor Surgical management of endometriosis. Seminars in reproductive Medicine; 2003: Copyright© 2003 by Thieme Medical Publishers, Inc., 333 Seventh Avenue, New ….
26. Schattman GL. Treatment of chronic pelvic pain in patients with endometriosis. Human Reproduction. 2002;17(4):1128-9.
27. Abbott J, Hawe J, Hunter D, Holmes M, Finn P, Garry R. Laparoscopic excision of endometriosis: a randomized, placebo-controlled trial. Fertility and sterility. 2004;82(4):878-84.
28. Juhasz-Böss I, Laschke M, Müller F, Rosenbaum P, Baum S, Solomayer E, et al. Endometriosis: survey of current diagnostic and therapeutic options and latest research work. Geburtshilfe und Frauenheilkunde. 2014;74(08):733-42.
29. Pundir J, Omanwa K, Kovoor E, Pundir V, Lancaster G, Barton-Smith P. Laparoscopic excision versus ablation for endometriosis-associated pain: an updated systematic review and meta-analysis. Journal of minimally invasive gynecology. 2017;24(5):747-56.
30. Clayton R, Hawe J, Love J, Wilkinson N, Garry R. Recurrent pain after hysterectomy and bilateral salpingo‐oophorectomy for endometriosis: evaluation of laparoscopic excision of residual endometriosis. BJOG: An International Journal of Obstetrics & Gynaecology. 1999;106(7):740-4.
31. Dmowski W, Radwanska E, Rana N. Recurrent endometriosis following hysterectomy and oophorectomy: the role of residual ovarian fragments. International Journal of Gynecology & Obstetrics. 1988;26(1):93-103.
32. Rana N, Rotman C, Hasson HM, Redwine DB, Dmowski WP. Ovarian remnant syndrome after laparoscopic hysterectomy and bilateral salpingo-oophorectomy for severe pelvic endometriosis. The Journal of the American Association of Gynecologic Laparoscopists. 1996;3(3):423-6.
33. Matorras R, Elorriaga MA, Pijoan JI, Ramón O, Rodrı́guez-Escudero FJ. Recurrence of endometriosis in women with bilateral adnexectomy (with or without total hysterectomy) who received hormone replacement therapy. Fertility and sterility. 2002;77(2):303-8.
34. Marcoux S, Maheux R, Bérubé S, Endometriosis CCGo. Laparoscopic surgery in infertile women with minimal or mild endometriosis. New England Journal of Medicine. 1997;337(4):217-22.
35. Parazzini F. Ablation of lesions or no treatment in minimal-mild endometriosis in infertile women: a randomized trial. Gruppo Italiano per lo Studio dell’Endometriosi. Human Reproduction (Oxford, England). 1999;14(5):1332-4.
36. Adamson GD, Pasta DJ. Surgical treatment of endometriosis-associated infertility: meta-analysis compared with survival analysis. American journal of obstetrics and gynecology. 1994;171(6):1488-505.
37. Vercellini P, Somigliana E, Vigano P, Abbiati A, Barbara G, Crosignani PG. Surgery for endometriosis-associated infertility: a pragmatic approach. Human Reproduction. 2009;24(2):254-69.
โภชนบำบัดทางการแพทย์ หรือ medical nutritional therapy (MNT) คือ กระบวนการวางแผนการปรับเปลี่ยนอาหารให้เหมาะสมกับผู้ป่วยที่เป็นเบาหวานโดยขึ้นอยู่กับความสามารถในการควบคุมระดับน้ำตาลในเลือด รูปแบบการใช้ชีวิตประจำวัน และปัจจัยต่าง ๆ ที่แตกต่างกันไปในแต่ละบุคคล เป็นต้น ซึ่งสตรีตั้งครรภ์ที่ได้รับการวินิจฉัยว่ามีภาวะเบาหวานขณะตั้งครรภ์นั้นควรต้องได้รับคำแนะนำทางด้านโภชนาการกับนักโภชนากรเพื่อให้ได้เป้าหมายดังนี้(1)
จากการศึกษาแบบ meta-analysis พบว่าการให้คำแนะนำด้านโภชนบำบัดทางการแพทย์ให้แก่สตรีตั้งครรภ์ที่มีภาวะเบาหวานขณะตั้งครรภ์ช่วยลดระดับน้ำตาลหลังอดอาหาร (fasting glucose) ได้ 24.07 มก/ดล และลดระดับน้ำตาลหลังรับประทานอาหาร (postprandial glucose) ได้ 27.78 มก/ดล ซึ่งถือว่าลดได้อย่างมากและมีนัยสำคัญทางสถิติ นอกจากนี้ยังช่วยลดความต้องการการรักษาด้วยยา ทารกแรกคลอดมีน้ำหนักน้อยกว่า และลดอัตราการเกิดภาวะทารกน้ำหนักเกินเมื่อเปรียบเทียบกับกลุ่มควบคุม(2) นอกจากนี้ข้อแนะนำขององค์กรต่าง ๆ เช่น the Australasian Diabetes in Pregnancy Society (ADIPS), the American Dietetic Association (ADA)(3), the Canadian Diabetes Association (CDA), the National Institute for Health and Care Excellence (NICE)(4) และสมาคมโรคเบาหวานแห่งประเทศไทย(5) แนะนำให้ MNT เป็นทางเลือกแรกในการดูแลรักษาภาวะเบาหวานขณะตั้งครรภ์ และ MNT ควรทำโดยนักกำหนดอาหาร (dietitian) หรือบุคลากรที่มีความเชี่ยวชาญและประสบการณ์ในการรักษาภาวะเบาหวานขณะตั้งครรภ์ (a qualified professional with experience in the management of GDM)(6)
ภาวะเบาหวานขณะตั้งครรภ์ (gestational diabetes mellitus; GDM) เป็นภาวะแทรกซ้อนทางอายุรศาสตร์ที่พบได้บ่อยในเวชปฏิบัติ โดยเฉพาะอย่างยิ่งสตรีตั้งครรภ์ที่มีภาวะอ้วน ทั้งนี้เนื่องจากในปัจจุบันโลกได้มีการพัฒนาไปมากในด้านการอุปโภคบริโภค โดยเฉพาะทางด้านอุตสาหกรรมอาหาร ไม่ว่าจะเป็นการแปรรูปอาหารต่าง ๆ การยืดอายุอาหารได้นานขึ้น และมีความสะดวกสบายในการเข้าถึงแหล่งอาหารได้มากขึ้นโดยเฉพาะอย่างยิ่งอาหารฟาสต์ฟู้ดย่อมส่งผลต่อสุขภาพตามมาอย่างแน่นอน จากการเก็บรวบรวมสถิติในปี ค.ศ. 2015 ทั่วโลกมีสตรีตั้งครรภ์มีภาวะเบาหวานจำนวน 199.5 ล้านคน และคาดว่าปี ค.ศ. 2030 อาจเพิ่มจำนวนสูงขึ้นถึง 313.3 ล้านคน(7)ในประเทศไทยจากการเก็บรวบรวมข้อมูลในปี ค.ศ. 2016 พบภาวะเบาหวานในสตรีตั้งครรภ์ร้อยละ 16.2(8)
การที่สตรีตั้งครรภ์มีภาวะเบาหวานเกิดขึ้นนั้นย่อมส่งผลต่อการตั้งครรภ์และทารกในครรภ์ทั้งในระยะสั้นและระยะยาว ตัวอย่างผลกระทบต่อมารดา เช่น เบาหวานเข้าจอประสาทตา โรคไตจากเบาหวาน ครรภ์เป็นพิษ ติดเชื้อง่าย และมีความเสี่ยงที่จะเป็นเบาหวานชนิดที่ 2 ในอนาคตด้วย ส่วนผลกระทบต่อทารก เช่น ภาวะแท้ง คลอดก่อนกำหนด มีความผิดปกติทางกายภาพ ภาวะทารกตัวโต ภาวะตายในครรภ์ไม่ทราบสาเหตุ เป็นต้น(9) อย่างไรก็ตามภาวะเบาหวานขณะตั้งครรภ์เป็นภาวะที่สามารถตรวจพบได้จากการประเมินความเสี่ยงร่วมกับการตรวจคัดกรองโดยใช้น้ำตาลกลูโคส 50 กรัม(10) ซึ่งหากตรวจพบภาวะเบาหวานขณะตั้งครรภ์ได้เร็วก็จะสามารถให้การดูแลรักษาได้อย่างถูกต้องเพื่อลดภาวะแทรกซ้อนที่อาจเกิดขึ้นได้ดังตัวอย่างข้างต้น นำมาซึ่งการคลอดที่ปลอดภัยทั้งมารดาและทารก(11) เป้าหมายของการดูแลสตรีตั้งครรภ์ที่มีภาวะเบาหวานนั้นคือการควบคุมระดับน้ำตาลให้อยู่ในเกณฑ์ปกติซึ่งสตรีตั้งครรภ์ส่วนใหญ่จะสามารถควบคุมได้ด้วยการปรับเปลี่ยนพฤติกรรมและควบคุมอาหาร(12)
ดังนั้นสตรีตั้งครรภ์ที่ได้รับการวินิจฉัยว่ามีภาวะเบาหวานขณะตั้งครรภ์ควรได้รับแนะนำในการปฏิบัติตัวเพื่อปรับเปลี่ยนพฤติกรรมและบริโภคอาหารในปริมาณและสัดส่วนที่เหมาะสม อย่างไรก็ตามการควบคุมอาหารที่เคร่งครัดหรือจำกัดปริมาณมากเกินไปอาจนำไปสู่การเกิดภาวะคีโตนในร่างกายสูง ภาวะน้ำตาลต่ำในสตรีตั้งครรภ์ หรือเกิดภาวะการเจริญเติบโตของทารกในครรภ์ช้ากว่าเกณฑ์ได้(13) ดังนั้นการให้ความรู้ความเข้าใจที่ถูกต้องแก่สตรีตั้งครรภ์มีภาวะเบาหวานจึงเป็นเรื่องสำคัญ
ในปัจจุบันมีการศึกษาและการใช้โภชนบำบัดทางการแพทย์มาช่วยในการให้ความรู้แก่สตรีตั้งครรภ์ที่มีภาวะเบาหวาน จากหลายการศึกษาพบว่าการใช้โภชนบำบัดทางการแพทย์ร่วมกับการออกกำลังกายและการตรวจวัดระดับน้ำตาลเป็นประจำ สามารถช่วยลดภาวะแทรกซ้อนในมารดาและในทารกได้ระหว่างตั้งครรภ์ได้ทั้งในเชิงระยะสั้นและระยะยาว (ตารางที่1)(14) แต่อย่างไรก็ตามการตระหนักถึงความสำคัญของภาวะเบาหวานระหว่างตั้งครรภ์ของสตรีตั้งครรภ์และครอบครัวก็เป็นปัจจัยนึงที่ส่งผลต่อประสิทธิภาพของการรักษาเช่นกัน
ตารางที่ 1 แสดงภาวะแทรกซ้อนต่อมารดาและทารกในสตรีที่มีภาวะเบาหวานระหว่างตั้งครรภ์
| ระยะเวลา | ภาวะแทรกซ้อนต่อมารดา | ภาวะแทรกซ้อนต่อทารก |
| ระยะสั้น |
|
|
| ระยะยาว |
|
|
จากที่กล่าวไปข้างต้นการใช้โภชนบำบัดการทางแพทย์มาร่วมใช้ในการให้คำแนะนำเกี่ยวกับการบริโภคอาหารที่เหมาะสมแก่สตรีตั้งครรภ์ที่มีภาวะเบาหวานขณะตั้งครรภ์นั้นจึงมีความจำเป็นเพื่อลดการเกิดภาวะแทรกซ้อนทั้งต่อมารดาและทารก โดยมีคำแนะนำเกี่ยวกับพลังงานและสารอาหารในแต่ละประเภทดังนี้(14)
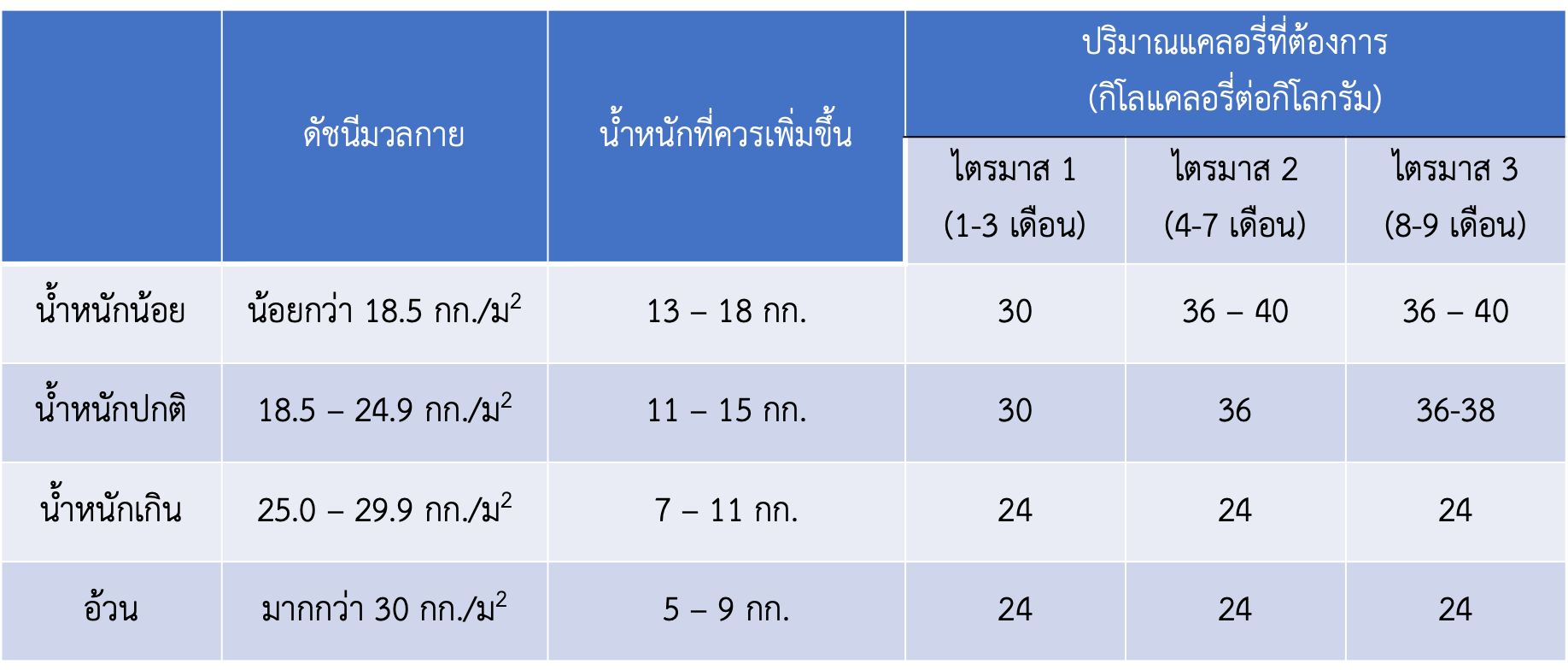
แม้ว่ามีข้อมูลการศึกษาที่จำกัดในการระบุปริมาณพลังงาน (แคลอรี่) ที่เหมาะสมที่สตรีตั้งครรภ์ที่มีภาวะเบาหวานขณะตั้งครรภ์ควรได้รับ แต่มีข้อมูลชัดเจนว่าไม่แนะนำให้มีการลดน้ำหนักในสตรีตั้งครรภ์ เนื่องจากการควบคุมและการจำกัดอาหารอย่างเข้มงวดนั้นอาจจะส่งผลต่อการเปลี่ยนไปใช้กรดไขมันปริมาณมาก ซึ่งส่งผลให้เกิดภาวะคีโตนสูงในร่างกายและส่งผลต่อการพัฒนาทางด้านสมองของทารกในอนาคตได้ นอกจากนี้การเพิ่มน้ำหนักระหว่างตั้งครรภ์ให้เหมาะสมตามอายุครรภ์แต่ละไตรมาสเป็นสิ่งที่ควรแนะนำให้สตรีตั้งครรภ์ทุกรายรวมไปถึงสตรีตั้งครรภ์ที่มีภาวะเบาหวานขณะตั้งครรภ์ด้วย ปริมาณพลังงานที่สตรีตั้งครรภ์ควรได้รับและน้ำหนักที่ควรเพิ่มขึ้นแสดงในตารางที่ 2
ตารางที่ 2 แสดงปริมาณพลังงานที่สตรีตั้งครรภ์ควรได้รับและน้ำหนักที่ควรเพิ่มขึ้นในแต่ละไตรมาส
การควบคุมการบริโภคอาหารประเภทคาร์โบไฮเดรตถือเป็นเรื่องที่ยอมรับในสตรีตั้งครรภ์มีภาวะเบาหวานระหว่างตั้งครรภ์ เนื่องจากมีหลายการศึกษาสนับสนุนว่าการควบคุมอาหารจำพวกอาหารประเภทคาร์โบไฮเดรตสามารถลดภาวะเบาหวานในระยะยาวของสตรีตั้งครรภ์และลดภาวะการเกิดทารกตัวโตและการตายคลอดได้อย่างมีนัยสำคัญ จากการศึกษาของ Jovanovic-Peterson พบว่าการจำกัดคาร์โบไฮเดรตสำหรับการรักษาสตรีตั้งครรภ์ที่มีภาวะเบาหวานขณะตั้งครรภ์ลดความเสี่ยงต่อการกำเนิดทารกตัวโต (20) แต่ในปีค.ศ. 2018 มีการศึกษาการวิเคราะห์อภิมาน (meta-analysis) จากการศึกษาวิจัยจำนวน 18 การศึกษาพบว่าการเลือกรับประทานอาหารที่มีประโยชน์และปรับเปลี่ยนพฤติกรรมการรับประทานอาหารโดยที่ไม่ได้จำกัดการรับประทานอาหารประเภทคาร์โบไฮเดรตก็สามารถช่วยลดระดับน้ำตาลหลังอาหารในเลือดและน้ำหนักทารกได้ โดยชนิดของอาหารประเภทคาร์โบไฮเดรตที่แนะนำคือ คาร์โบไฮเดรตเชิงซ้อน เช่น ข้าวกล้อง ข้าวซ้อมมือ ขนมปังโฮลวีต เป็นต้น ซึ่งมีผลการศึกษาพบว่า สามารถลดระดับน้ำตาลในเลือดได้ดีกว่าเมื่อเปรียบเทียบกับการจำกัดปริมาณคาร์โบไฮเดรต(18)โดยสมาคมโรคเบาหวานประเทศสหรัฐอเมริกา (the american diabetes association, ADA) แนะนำให้สตรีตั้งครรภ์ที่มีภาวะเบาหวานขณะตั้งครรภ์ได้รับปริมาณคาร์โบไฮเดรตอย่างน้อย 175 กรัมต่อวันซึ่งคิดเป็นประมาณร้อยละ 35-50 ของปริมาณแคลอรี่ทั้งหมด(7)
การแบ่งมื้ออาหาร มีหลายการศึกษาสนับสนุนการแบ่งอาหารออกเป็นหลาย ๆ มื้อ เนื่องจากพบว่าการกระจายมื้ออาหารนั้นสามารถควบคุมระดับในตาลในกระแสเลือดมารดาซึ่งส่งผลต่อทารกเช่นเดียวกันได้ดีกว่าการไม่แบ่งมื้ออาหาร แต่ทั้งนี้จะแบ่งเป็นกี่มื้อนั้นขึ้นอยู่กับหลาย ๆ ปัจจัย เช่น ดัชนีมวลกายของสตรีตั้งครรภ์ น้ำหนักที่เพิ่มขึ้นระหว่างตั้งครรภ์ ระดับน้ำตาลในเลือดทั้งก่อนและหลังอาหาร การเกิดภาวะคีโตนในเลือด เป็นต้น โดยคำแนะนำทั่วไปมักจะแบ่งมื้ออาหารออกเป็น 3 มื้อหลัก คือ มื้อเช้า กลางวัน และมื้อเย็น โดยแบ่งอัตราส่วนของอาหารประเภทคาร์โบไฮเดรตที่ต้องบริโภคต่อวันในแต่ละมื้อเป็นร้อยละ เช่น ร้อยละ 10-20 ในมื้อเช้า, ร้อยละ 20-30 ในมื้อกลางวัน และร้อยละ 30-40 ในมื้อเย็น ตามลำดับ และบริโภคอาหารประเภทคาร์โบไฮเดรตประมาณร้อยละ 5-10 ในมื้ออาหารว่างอีก 3 มื้อต่อวัน จากอัตราส่วนการแบ่งมื้ออาหารดังกล่าวจะเห็นได้ว่าในมื้อเช้ามีอัตราส่วนของการบริโภคอาหารประเภทคาร์โบไฮเดรตน้อยที่สุดเมื่อเทียบกับมื้ออื่น ๆ เนื่องจากในช่วงเช้าโดยทั่วไปร่างกายจะมีการผลิตฮอร์โมนคอร์ติซอล (cortisol) ซึ่งจะส่งผลเพิ่มระดับน้ำตาลในเลือดค่อนข้างมาก ดังนั้นการลดปริมาณคาร์โบไฮเดรตลงประมาณ 15-30 กรัม จะช่วยลดภาวะน้ำตาลในเลือดสูงของสตรีตั้งครรภ์ที่มีภาวะหวานได้
อาหารประเภทค่าดัชนีน้ำตาลต่ำ (low glycemic index food) การรับประทานอาหารประเภทค่าดัชนีน้ำตาลต่ำเป็นอีกทางเลือกหนึ่งที่แนะนำในสตรีตั้งครรภ์ที่มีภาวะเบาหวาน การแบ่งชนิดของอาหารตามค่าดัชนีน้ำตาลต่ำนั้นเป็นการจัดลำดับอาหารกลุ่มแป้งหรือคาร์โบไฮเดรตว่ามีผลต่อระดับน้ำตาลในเลือดมากน้อยเพียงใดหลังจากที่กินอาหารชนิดนั้น ๆ ไปแล้ว 1-2 ชั่วโมง โดยกำหนดค่าดัชนีน้ำตาล (glycemic index; GI) เป็นระดับตั้งแต่ 0-100 อาหารที่มีค่าดัชนีน้ำตาลสูง (high glycemic index) หรือมีค่าดัชนีน้ำตาลมากกว่า 70 จะถูกดูดซึมได้เร็วและทำให้ระดับน้ำตาลในเลือดขึ้นสูงและเร็วกว่าอาหารที่มีค่าดัชนีน้ำตาลต่ำ (low glycemic index) หรือมีมีค่าดัชนีน้ำตาลน้อยกว่า 55 ซึ่งจะถูกย่อยช้าและกลูโคสถูกดูดซึมเข้าไปในกระแสเลือดอย่างช้า ๆ ทำให้ระดับน้ำตาลในเลือดขึ้นช้ากว่าและคงอยู่ในกระแสเลือดนานไปด้วย ชนิดของอาหารตามค่าดัชนีน้ำตาลแสดงในตารางที่ 3
ตารางที่ 3 แสดงชนิดของอาหารตามค่าดัชนีน้ำตาล
| อาหารชนิดดัชนีน้ำตาลต่ำ
(< 55) |
อาหารชนิดดัชนีน้ำตาลกลาง
(55-69) |
อาหารชนิดดัชนีน้ำตาลสูง
(70-100) |
| นม โยเกิร์ต นมถั่วเหลือง นมอัลมอนด์ น้ำมันมะกอก ข้าวกล้อง สตรอว์เบอร์รี แอปเปิล ชมพู่ แก้วมังกร แครอท มะเขือเทศ ข้าวโพด บรอกโคลี ดอกกะหล่ำ มันหวานต้ม เป็นต้น | กล้วย สับปะรด ลูกเกด น้ำส้ม น้ำผึ้ง เป็นต้น | ข้าวขัดสี ขนมปังขาว น้ำนมข้าว แตงโม มันฝรั่ง บะหมี่กึ่งสำเร็จรูป เค้ก คุ้กกี้ ของหวาน ลูกอม และน้ำหวาน เป็นต้น |
จากการศึกษาของ Grant และคณะพบว่าการรับประทานอาหารที่มีค่าดัชนีน้ำตาลต่ำสามารถนำไปปรับใช้ในชีวิตประจำวันได้ง่ายและช่วยควบคุมระดับน้ำตาลหลังรับประทานอาหารให้ได้ตามเป้าหมายมากกว่ากลุ่มควบคุม(21) การศึกษาของ Mahajan และคณะพบว่าการรับประทานอาหารที่มีค่าดัชนีน้ำตาล สามารถช่วยให้ผลลัพธ์ของการตั้งครรภ์ต่อมารดาและทารกดี และยังทำให้สตรีตั้งครรภ์สามารถนำไปปฏิบัติได้อย่างต่อเนื่องในระยะยาวโดยไม่เกิดภาวะเครียดจากการควบคุมอาหารมากเกินไป(22) การศึกษาของ Louie และคณะพบว่าการรับประทานอาหารที่มีค่าดัชนีน้ำตาลต่ำสามารถควบคุมระดับน้ำตาลในเลือดได้ดีกว่าการรับประทานอาหารที่มีค่าดัชนีน้ำตาลปานกลาง (moderate glycemic index)(23) นอกจากนี้การรับประทานอาหารที่มีค่าดัชนีน้ำตาลต่ำยังช่วยลดการใช้อินซูลินระหว่างตั้งครรภ์โดยไม่ทำให้ผลลัพธ์การตั้งครรภ์แย่ลง(24) และช่วยลดระดับไขมันในเลือดอีกด้วย(25)
อาหารประเภทกากใย (fiber) สมาคมโรคเบาหวานประเทศสหรัฐอเมริกา (the american diabetes association, ADA) แนะนำให้บริโภคอาหารประเภทกากใยอย่างน้อย 28 กรัมต่อวัน เนื่องจากอาหารประเภทกากใยสามารถควบคุมระดับน้ำตาลในเลือดหลังอาหารได้ดี มีการศึกษาพบว่าการบริโภคอาหารประเภทกากใยประมาณ 80 กรัมต่อวัน สามารถลดภาวะแทรกซ้อนจากการตั้งครรภ์ได้โดยเฉพาะอย่างยิ่งภาวะทารกตัวโต และมีผลต่อระบบทางเดินอาหารน้อย(26) ตัวอย่างอาหารที่มีกากใยสูง เช่น ธัญพืช ผัก ผลไม้ เป็นต้น
โปรตีนเป็นประเภทอาหารที่ความสำคัญอย่างมากต่อการเจริญเติบโตและพัฒนาการของทารกในครรภ์ สมาคมโรคเบาหวานประเทศสหรัฐอเมริกา (the american diabetes association, ADA) แนะนำว่าสตรีตั้งครรภ์ที่มีภาวะเบาหวานขณะตั้งครรภ์ควรบริโภคโปรตีนอย่างน้อย 71 กรัมต่อวัน จากการศึกษาวิจัยความต้องการของโปรตีนของสตรีตั้งครรภ์ในแต่ละช่วงอายุครรภ์พบว่ามีการต้องการของโปรตีนเพิ่มขึ้นเมื่ออายุครรภ์เพิ่มขึ้นจากปริมาณ 1.2 กรัม/กิโลกรัม/วัน ที่อายุครรภ์ 16 สัปดาห์ เพิ่มเป็น 1.52 กรัม/กิโลกรัม/วัน เมื่ออายุครรภ์มากกว่านั้น ตัวอย่างอาหารประเภทโปรตีนที่แนะนำในสตรีตั้งครรภ์ เช่น ไข่ ถั่วเหลือง ถั่ว เนื้อที่ไร้มัน โดยเฉพาะอย่างยิ่งอาหารทะเลและปลา ซึ่งอุดมไปด้วยเหล็ก โปรตีน โอเมกาสาม (omega 3) ซึ่งช่วยส่งเสริมเกี่ยวกับการพัฒนาสมองของทารกในครรภ์ด้วย แต่ทั้งนี้อาหารทะเลอาจจะต้องเลือกรับประทานอย่างระมัดระวังเนื่องจากอาจมีโลหะหนักปนมากับอาหารทะเล(27) ซึ่งส่งผลเสียต่อทั้งมารดาและทารกได้
การบริโภคอาหารประเภทไขมันนั้นแนะนำให้บริโภคเท่าที่จำเป็นโดยคิดเป็นร้อยละ 20-35 ของพลังงานทั้งหมดต่อวัน และไม่แนะนำให้บริโภคอาหารที่มีกรดไขมันอิ่มตัว (saturated fatty acid) และกรดไขมันทรานส์ (trans fatty acid) จากที่ได้กล่าวไปข้างต้นว่าควรบริโภคอาหารประเภทคาร์โบไฮเดรตในปริมาณที่เหมาะสมโดยไม่จำกัดปริมาณมากเกินไป ซึ่งจะทำให้สตรีตั้งครรภ์ปรับเปลี่ยนพฤติกรรมไปบริโภคอาหารประเภทไขมันแทนในปริมาณที่มากขึ้น และการบริโภคอาหารที่มีไขมันสูงปริมาณมากนั้นจะส่งผลทำให้เกิดภาวะดื้อต่ออินซูลินตามมา นอกจากนี้มีการศึกษาพบว่าการมีระดับไตรกลีเซอไรด์ (triglyceride) และกรดไขมันอิสระ (free fatty acid) ในเลือดสูงมีความสัมพันธ์กับการเกิดภาวะทารกตัวโต เนื่องจากไตรกลีเซอไรด์และกรดไขมันอิสระสามารถส่งผ่านรกไปหาทารกได้(28)
อาหารประเภท DASH (Dietary Approaches to Stop Hypertension) เป็นการรับประทานอาหารที่ช่วยให้ผู้ที่มีภาวะความดันโลหิตสูงสามารถควบคุมความดันโลหิตได้ดียิ่งขึ้น โดยจะเน้นการกินผัก ผลไม้ ธัญพืช และเนื้อสัตว์ไม่ติดมัน ซึ่งจากการศึกษาพบว่าการรับประทานอาหารประเภท DASH นั้นสามารถลดระดับไตรกลีเซอไรด์และกรดไขมันอิสระในเลือดลงได้ รวมถึงลดระดับน้ำตาลสะสม (HbA1c) ลดความดันโลหิต และช่วยลดภาวะดื้อต่ออินซูลินได้ด้วย(29)
ภาวะตั้งครรภ์นั้นถือเป็นช่วงเวลามีความต้องการวิตามินและแร่ธาตุสูงเมื่อเทียบกับช่วงเวลาอื่น ๆ ในชีวิต โดยเฉพาะอย่างยิ่งกรดโฟลิค (folic acid) ซึ่งแนะนำให้สตรีตั้งครรภ์ทุกรายได้รับอย่างน้อย 0.4 มิลลิกรัมต่อวัน และ 4 มิลลิกรัมต่อวันในสตรีตั้งครรภ์ที่เคยมีลูกเป็นโรคในกลุ่ม neural tube defects (NTDs) เนื่องจากมีความจำเป็นต่อการเจริญเติบโตของเซลล์ต่าง ๆ รวมถึงการพัฒนาการด้านสมองของทารกในครรภ์ โดยแนะนำให้รับประทานก่อนการตั้งครรภ์อย่างน้อย 1 เดือนจนถึงประมาณอายุครรภ์ 12 สัปดาห์
วิตามินซีและอี (vitamin C and E) จะมีส่วนช่วยในการต้านอนุมูลอิสระ คล้ายกับการทำลายสารพิษหรือของเสียที่เกิดขึ้นในตัวทารก และพบว่าวิตามันซีและอียังช่วยลดการเกิดภาวะครรภ์เป็นพิษได้อีกด้วย (เพิ่ม reference)
วิตามินดี (vitamin D) จากการศึกษาของ Asemmi และคณะศึกษาเปรียบเทียบระดับน้ำตาลในเลือดระหว่างกลุ่มที่ได้รับวิตามินดีกับกลุ่มควบคุมพบว่ากลุ่มที่ได้รับวิตามินดี 50,000 IU ปริมาณ 2 โดส เป็นระยะเวลา 6 สัปดาห์สามารถลดระดับน้ำตาลในเลือดก่อนอาหาร และลดภาวะดื้อต่ออินซูลินได้อย่างมีนัยสำคัญ(32)
แคลเซียม (calcium) มีความจำเป็นอย่างมากในระยะตั้งครรภ์เนื่องจากมีประโยชน์ต่อการสร้างกระดูกของมารดาและทารกโดยแนะนำให้บริโภคอย่างน้อย 900-1000 มิลลิกรัมต่อวัน และรับประทานพร้อมกับมื้ออาหารเพื่อประสิทธิภาพในการดูดซึม
สารทดแทนความหวาน (sweeteners) สตรีตั้งครรภ์สามารถบริโภคสารทดแทนความหวานที่ผ่านการรับรองจากองค์กรอาหารและยาประเทศสหรัฐอเมริกา (United states food and drug administration, US-FDA) ได้ แต่ควรบริโภคในปริมาณที่เหมาะสม โดยชนิดของสารทดแทนความหวานที่ได้รับการรับรองว่าสามารถใช้ได้และปลอดภัยต่อมารดาและทารก เช่น Aspartame, Sucralose, Neotame, Advantame, Xylitol, Sorbitol และ Stevia เป็นต้น ดังแสดงในตารางที่ 4
ตารางที่ 4 แสดงชนิดของสารทดแทนความหวานและปริมาณที่แนะนำให้บริโภคต่อวันในสตรีตั้งครรภ์ที่มีภาวะเบาหวานขณะตั้งครรภ์(33)
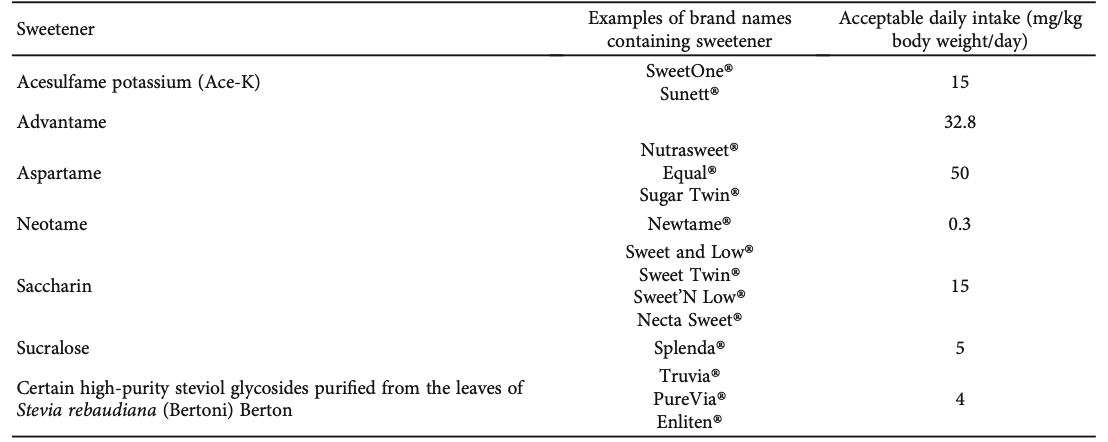
คาเฟอีน (caffeine) ในสตรีตั้งครรภ์ที่มีภาวะเบาหวานนั้นสามารถบริโภคได้แต่ควรจำกัดปริมาณไม่เกิน 200 มิลลิกรัมต่อวัน
การติดตามระดับน้ำตาลและเป้าหมายของระดับน้ำตาลในเลือด(7)
การติดตามระดับน้ำตาลด้วยตัวเอง (self-monitoring of blood glucose; SMBG) เป็นสิ่งที่สตรีตั้งครรภ์สามารถทำได้เองที่บ้าน ทำได้โดยการเจาะเลือดปลายนิ้วเพื่อตรวจระดับน้ำตาลก่อนรับประทานอาหาร และที่ 1 หรือ 2 ชั่วโมงหลังรับประทานอาหาร โดยเป้าหมายของระดับน้ำตาลไม่ควรสูงกว่า 95, 140, 120 มก/ดล ตามลำดับ หรืออาจตรวจติดตามโดยการนัดเจาะเลือดในสถานพยาบาลอย่างสม่ำเสมอ เช่น ทุก 2-4 สัปดาห์ เป็นต้น ขึ้นอยู่กับระดับการควบคุมน้ำตาลในเลือด และหากไม่สามารถควบคุมระดับน้ำตาลในเลือดให้ได้ตามเป้าหมาย ควรปรึกษาอายุรแพทย์ผู้เชี่ยวชาญด้านต่อมไร้ท่อ
นอกจากนี้การบันทึกอาหารที่รับประทานในสมุดบันทึกอาหาร (food record form) เป็นรูปแบบของการวัดผลของการควบคุมอาหารเพื่อที่จะได้ทราบถึงชนิดและปริมาณอาหารที่บริโภคกับผลลัพธ์ที่ได้จากการตรวจติดตามระดับน้ำตาลในเลือด ส่งผลให้สตรีตั้งครรภ์สามารถปรับเปลี่ยนพฤติกรรมให้ได้ผลลัพธ์ตามเป้าหมายอย่างทันท่วงที
1. Bantle JP, Wylie-Rosett J, Albright AL, Apovian CM, Clark NG, Franz MJ, et al. Nutrition recommendations and interventions for diabetes: a position statement of the American Diabetes Association. Diabetes care. 2008;31:S61-S78.
2. Hernandez TL, Brand-Miller JC. Nutrition therapy in gestational diabetes mellitus: time to move forward. Diabetes Care. 2018;41(7):1343-5.
3. Rudland VL, Price SA, Hughes R, Barrett HL, Lagstrom J, Porter C, et al. ADIPS 2020 guideline for pre‐existing diabetes and pregnancy. Australian and New Zealand Journal of Obstetrics and Gynaecology. 2020;60(6):E18-E52.
4. Lazzerini M, Armocida B, Valente EP, Berdzuli N. Antenatal screening practices in the WHO European Region: a mixed methods study. Journal of Global Health. 2020;10(2).
5. แนวทางเวชปฏิบัติสำหรับโรคเบาหวาน ส. 2560.
6. Moreno-Castilla C, Mauricio D, Hernandez M. Role of medical nutrition therapy in the management of gestational diabetes mellitus. Current diabetes reports. 2016;16(4):22.
7. Association AD. 14. Management of diabetes in pregnancy: Standards of Medical Care in Diabetes—2021. Diabetes Care. 2021;44(Supplement 1):S200-S10.
8. ประภัทร วานิชพงษ์พันธุ์ ตเ. ตำราสูติศาสตร์. กรุงเทพมหานคร: กรุงเทพฯ ภาควิชาสูติศาสตร์-นรีเวชวิทยา คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล; 2560.
9. Cunningham FG, Leveno KJ, Bloom SL, Dashe JS, Hoffman BL, Casey BM, et al. Obstetrícia de Williams-25: McGraw Hill Brasil; 2021.
10. Mellitus GD. ACOG practice bulletin. ACOG: Washington, DC, USA. 2018.
11. Cao X, Wang Z, Yang C, Mo X, Xiu L, Li Y, et al. Comprehensive intensive therapy for Chinese gestational diabetes benefits both newborns and mothers. Diabetes technology & therapeutics. 2012;14(11):1002-7.
12. Dornhorst A, Nicholls JS, Probst F, Paterson CM, Hollier KL, Elkeles RS, et al. Calorie restriction for treatment of gestational diabetes. Diabetes. 1991;40(Supplement 2):161-4.
13. Magee MS, Knopp RH, Benedetti TJ. Metabolic effects of 1200-kcal diet in obese pregnant women with gestational diabetes. Diabetes. 1990;39(2):234-40.
14. Vasile FC, Preda A, Ștefan AG, Vladu MI, Forțofoiu M-C, Clenciu D, et al. An Update of Medical Nutrition Therapy in Gestational Diabetes Mellitus. Journal of Diabetes Research. 2021;2021.
15. Kleinwechter H, Schäfer-Graf U, Bührer C, Hoesli I, Kainer F, Kautzky-Willer A, et al. German Association for Gynaecology and Obstetrics. Gestational diabetes mellitus (GDM) diagnosis, therapy and follow-up care: Practice Guideline of the German Diabetes Association (DDG) and the German Association for Gynaecologyand Obstetrics (DGGG). Exp Clin Endocrinol Diabetes. 2014;122(7):395-405.
16. Qian M, Wu N, Li L, Yu W, Ouyang H, Liu X, et al. Effect of Elevated Ketone Body on Maternal and Infant Outcome of Pregnant Women with Abnormal Glucose Metabolism During Pregnancy. Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy. 2020;13:4581.
17. Jovanovic-Peterson L, Peterson CM. Dietary manipulation as a primary treatment strategy for pregnancies complicated by diabetes. Journal of the American College of Nutrition. 1990;9(4):320-5.
18. Yamamoto JM, Kellett JE, Balsells M, Garcia-Patterson A, Hadar E, Solà I, et al. Gestational diabetes mellitus and diet: a systematic review and meta-analysis of randomized controlled trials examining the impact of modified dietary interventions on maternal glucose control and neonatal birth weight. Diabetes Care. 2018;41(7):1346-61.
19. Louie JC-Y, Flood V, Turner N, Everingham C, Gwynn J. Methodology for adding glycemic index values to 24-hour recalls. Nutrition. 2011;27(1):59-64.
20. Jovanovic-Peterson L, Peterson CM, Reed GF, Metzger BE, Mills JL, Knopp RH, et al. Maternal postprandial glucose levels and infant birth weight: the Diabetes in Early Pregnancy Study. American journal of obstetrics and gynecology. 1991;164(1):103-11.
21. Grant SM, Wolever TM, O’Connor DL, Nisenbaum R, Josse RG. Effect of a low glycaemic index diet on blood glucose in women with gestational hyperglycaemia. Diabetes research and clinical practice. 2011;91(1):15-22.
22. Mahajan A, Donovan LE, Vallee R, Yamamoto JM. Evidenced-based nutrition for gestational diabetes mellitus. Current diabetes reports. 2019;19(10):1-10.
23. Louie JCY, Markovic TP, Perera N, Foote D, Petocz P, Ross GP, et al. A randomized controlled trial investigating the effects of a low–glycemic index diet on pregnancy outcomes in gestational diabetes mellitus. Diabetes care. 2011;34(11):2341-6.
24. Moses RG, Barker M, Winter M, Petocz P, Brand-Miller JC. Can a low–glycemic index diet reduce the need for insulin in gestational diabetes mellitus?: A randomized trial. Diabetes care. 2009;32(6):996-1000.
25. Ma W-J, Huang Z-H, Huang B-X, Qi B-H, Zhang Y-J, Xiao B-X, et al. Intensive low-glycaemic-load dietary intervention for the management of glycaemia and serum lipids among women with gestational diabetes: a randomized control trial. Public Health Nutrition. 2015;18(8):1506-13.
26. Reece E, Hagay Z, Gay L, Oconnor T, DeGennaro N, Homko C, et al. A RANDOMIZED CLINICAL-TRIAL OF A FIBER-ENRICHED DIABETIC DIET VS THE STANDARD AMERICAN-DIABETES-ASSOCIATION RECOMMENDED DIET IN THE MANAGEMENT OF DIABETES-MELLITUS IN PREGNANCY. Journal of Maternal-Fetal Investigation. 1995;5(1):8-12.
27. Storelli M, Marcotrigiano G. Fish for human consumption: risk of contamination by mercury. Food Additives & Contaminants. 2000;17(12):1007-11.
28. DiPietro L, Buchner DM, Marquez DX, Pate RR, Pescatello LS, Whitt-Glover MC. New scientific basis for the 2018 US Physical Activity Guidelines. Journal of sport and health science. 2019;8(3):197.
29. Asemi Z, Samimi M, Tabassi Z, Esmaillzadeh A. The effect of DASH diet on pregnancy outcomes in gestational diabetes: a randomized controlled clinical trial. European journal of clinical nutrition. 2014;68(4):490-5.
30. Blumer I, Hadar E, Hadden DR, Jovanovič L, Mestman JH, Murad MH, et al. Diabetes and pregnancy: an endocrine society clinical practice guideline. The journal of clinical endocrinology & Metabolism. 2013;98(11):4227-49.
31. Fu Z-m, Ma Z-z, Liu G-j, Wang L-l, Guo Y. Vitamins supplementation affects the onset of preeclampsia. Journal of the Formosan Medical Association. 2018;117(1):6-13.
32. Asemi Z, Tabassi Z, Samimi M, Fahiminejad T, Esmaillzadeh A. Favourable effects of the Dietary Approaches to Stop Hypertension diet on glucose tolerance and lipid profiles in gestational diabetes: a randomised clinical trial. British journal of nutrition. 2013;109(11):2024-30.
33. Food U, Administration D. Additional information about high-intensity sweeteners permitted for use in food in the United States. US Food and Drug Administration: Silver Spring, MD, USA. 2018.