อ.ชเนนทร์รับรางวัลบุคคลต้นแบบ (กรมอนามัย)
รศ.นพ.ชเนนทร์ วนาภิรักษ์ รับรางวัลบุคคลต้นแบบของกรมอนามัย ประจำปี พ.ศ.2554 โดยเข้ารับการประทานจากพระองค์เจ้าศรีรัศมิ์
รศ.นพ.ชเนนทร์ วนาภิรักษ์ รับรางวัลบุคคลต้นแบบของกรมอนามัย ประจำปี พ.ศ.2554 โดยเข้ารับการประทานจากพระองค์เจ้าศรีรัศมิ์
โรงพยาบาลสวนดอกจัดงานสังสรรค์เลี้ยงส่งปีเก่า-ต้อนรับปีใหม่ resident สูติฯ ร่วมแสดง (ทำได้อย่างเหลือเชื่อ) วันที่ 21 ธันวาคม 2554

ประกาศคะแนนสอบกลางปีของพชบ.-พชท. โปรด log-in เข้าไปดูได้ที่ Menu >> About Us >> Resident >> Examination Scores (ดูได้เฉพาะ residents กับ staff) ขอแสดงความชื่นชมกับ Top 5 (เกื้อ แอ๊น นุ่น แคร์ เอ็กซ) มีข้อสังเกตว่าแอ๊น top MCQ แบบไม่ไว้หน้า resident 3
ในหน้าเว็บประกาศคะแนน ถ้าคลิกที่หัวข้อแถวบนสุด โปรแกรมจะเรียงลำดับคะแนนจากมากไปหาน้อย คลิกครั้งที่สองจะเรียงจากน้อยไปหามาก สลับไปมาได้ทุกข้อ ถ้าจะเลือกเฉพาะ resident 1, 2 หรือ 3 ก็ให้ใส่เลขในช่องแถวบนสุด หรือจะเปรียบเทียบระหว่างการสอบแต่ละครั้งของ resident แต่ละคนให้พิมพ์ชื่อตัวเองในช่องชื่อพชบ.-พชท. สั้น ๆ ก็ได้ (ถ้าเป็น dent 3 จะมีผลการสอบ 5 ครั้ง (สอบปีละ 2 ครั้ง ปี-เดือน ตั้งแต่ 2009-11 (เดือนพฤศจิกา ปี 2009) ถึงครั้งหลังสุด 2011-11)
 วันศุกร์ที่ 23 ธันวาคม 2554 13.30-16.00 น. มี Interhospital Tele-Conference 2 cases: Pregnancy with DM และ HIV with brain mass with abnormal vaginal bleeding ขอเชิญอาจารย์และแพทย์ประจำบ้านร่วมอภิปรายที่ห้องคอมพิวเตอร์เทเลฯ ชั้น 2 อาคารราชนครินทร์
วันศุกร์ที่ 23 ธันวาคม 2554 13.30-16.00 น. มี Interhospital Tele-Conference 2 cases: Pregnancy with DM และ HIV with brain mass with abnormal vaginal bleeding ขอเชิญอาจารย์และแพทย์ประจำบ้านร่วมอภิปรายที่ห้องคอมพิวเตอร์เทเลฯ ชั้น 2 อาคารราชนครินทร์
Preoperative evaluation
การประเมินผู้ป่วยก่อนผ่าตัด ประกอบไปด้วยการซักประวัติ การตรวจร่างกาย การตรวจทางห้องปฏิบัติการและการตรวจพิเศษ ทั้งนี้เพื่อประเมินปัจจัยที่ส่งผลต่อภาวะแทรกซ้อนระหว่างและหลังผ่าตัด และปรึกษาแพทย์ผู้เชี่ยวชาญสาขาต่างๆ
Complete blood count
การตรวจ Hemoglobin / Hematocrit มีความจำเป็นในการผ่าตัดทุกราย(1) สำหรับการตรวจ Complete blood count (CBC) with platelets แนะนำในกรณีผ่าตัดใหญ่หรือการผ่าตัดที่คิดว่าจะมีการเสียเลือดมาก
Electrolytes
ไม่มีความจำเป็นในผู้ป่วยทุกราย เนื่องจากพบค่าผิดปกติได้น้อยมาก(1) และผลต่อ morbidity จากการผ่าตัด ยังไม่ชัดเจน ดังนั้นจึงแนะนำให้ส่งตรวจ ในรายที่มีประวัติสงสัย ได้แก่ การได้รับยา diuretic, angiotensin converting enzyme (ACE) inhibitor, angiotensin receptor blocker (ARB), หรือมีประวัติ chronic renal insufficiency เป็นต้น
Renal function
ค่าไตที่ผิดปกติ สัมพันธ์กับอายุที่เพิ่มขึ้น จึงแนะนำให้ตรวจในผู้ป่วยที่อายุมากกว่า 50 ปี โดยถ้าค่า creatinine > 2.0 mg/dL เป็นปัจจัยในการเกิด postoperative cardiac complications
Blood glucose
ระดับน้ำตาลที่ผิดปกติ พบได้มากขึ้นตามอายุ อย่างไรก็ตามมีเพียงผู้ป่วยเบาหวานที่ใช้ยา insulin เท่านั้นที่มีภาวะเสี่ยงต่อ cardiac complications ดังนั้นไม่แนะนำให้ตรวจน้ำตาลเป็น routine ในรายที่ไม่มีอาการ
Liver function tests
การตรวจพบค่าการทำงานของตับผิดปกติในผู้ป่วยที่ไม่มีอาการนั้นพบได้น้อยมาก ดังนั้นควรซักประวัติและตรวจร่างกายอย่างละเอียดก่อน ถ้าไม่พบความผิดปกติ ไม่แนะนำให้ตรวจค่าการทำงานของตับในผู้ป่วยก่อนผ่าตัดทุกราย
Tests of hemostasis
ค่า prothrombin time (PT) or partial thromboplastin time (PTT) ผิดปกติพบได้น้อยมากในผู้ป่วยสุขภาพดีทั่วไป ดังนั้นจึงแนะนำให้ส่งตรวจค่า coagulogram เฉพาะในรายที่มีประวัติสงสัย ได้แก่ bleeding tendency เป็นต้น
Urinalysis
ไม่แนะนำให้ตรวจทุกราย เนื่องจาก urinary tract infection(UTI) ไม่พบความสัมพันธ์ต่อ surgical infection ชัดเจน ส่วน renal disease อาจตรวจจาก ระดับ creatinine ในเลือดแทนได้
Electrocardiogram
คลื่นไฟฟ้าหัวใจที่ผิดปกติพบได้มากขึ้นตามอายุ ซึ่งมีผลต่อ cardiac complications จากการผ่าตัด ดังนั้นแนะนำให้ตรวจ EKG ในผู้ป่วยต่อไปนี้(2) ได้แก่ ผู้หญิงที่อายุมากกว่า 55 ปี (ผู้ชาย มากกว่า 45 ปี), มีประวัติโรคหัวใจหรือจากการตรวจประเมินสงสัยโรคหัวใจ, ผู้ป่วยที่มีความเสี่ยงต่อ electrolyte ผิดปกติ (เช่น ใช้ diuretic), ผู้ป่วยที่มี systemic disease (DM, HT) หรืออาจพิจารณาในผู้ป่วยผ่าตัดใหญ่
Chest radiograph
Chest x-ray (CXR) ที่ผิดปกติพบได้มากขึ้นตามอายุ ดังนั้นจึงแนะนำให้ส่งตรวจในผู้ป่วยที่อายุมากกว่า 50 ปีที่ได้รับการผ่าตัดใหญ่ และในรายที่สงสัยโรคหัวใจหรือโรคปอด
*สรุป ในผู้ป่วยทั่วไป (healthy patients) แนะนำตรวจ Hb/Hct หรือ CBC ทุกรายก่อนผ่าตัด
ผู้ป่วยที่อายุมากกว่า 50 ปี แนะนำตรวจ BUN, Creatinine และ CXR ร่วมด้วย
ผู้ป่วยหญิงที่อายุมากกว่า 55 ปี (หรือชายที่อายุมากกว่า 45 ปี) แนะนำตรวจ EKG ร่วมด้วย
สำหรับกรณีอื่น พิจารณาเป็นรายๆ จากประวัติและการตรวจร่างกาย
Peri-operative risk
General peri-operative risk
การประเมินภาวะเสี่ยงทั่วไปจำเป็นต้องทำในผู้ป่วยก่อนผ่าตัดทุกราย ผู้ป่วยที่มีความเสี่ยงสูงที่จะเกิดภาวะแทรกซ้อนจากการผ่าตัด ได้แก่ อายุมาก, มีประวัติ cardiorespiratory illness ที่รุนแรง, vascular disease, การผ่าตัดมะเร็ง, hemodynamic instability, เสียเลือดมาก, ติดเชื้อในกระแสเลือด, ระบบหายใจล้มเหลวและการทำงานของไตล้มเหลว เป็นต้น(3)
ASA physical status (American Society for Anesthesiologists) (4)
ASA เป็นการประเมินสภาพร่างกายทั่วไป เพื่อประเมินความเสี่ยงในการผ่าตัด (ดังแสดงในตาราง) นอกจากนี้ ในผู้ป่วยที่อายุน้อยกว่า 2 ขวบ หรือมากกว่า 60 ปี ซึ่งจัดเป็นกลุ่ม extreme age ก็ได้รับการจัดให้อยู่ในกลุ่ม ASA class II เป็นอย่างน้อย

Specific peri-operative risk
การประเมินภาวะเสี่ยงในแต่ละระบบ เพื่อปรึกษาแพทย์เฉพาะทางมาช่วยป้องกันภาวะแทรกซ้อนจากการผ่าตัด
Pulmonary risk
Cardiac Risk
การหยุดและเริ่มยา ก่อน/หลังผ่าตัด (ดังตาราง)(7)
| Discontinued | Restarted | |
| Aspirin / NSAIDs | 1-2 week | As considered safe |
| Warfarin | 72 hours | As considered safe (1st day of heparin) |
| Follow INR on 2nd – 3rd day | ||
| * Keep INR 2 -3 (therapeutic level) | ||
| Heparin | 6-8 hours | At least 12 hour
Initial dose: 80u/kg bolus then 18u/kg/hr |
| * continue until INR 2-3 for at least 2 days |
Hematologic Evaluation
Endocrine Evaluation
* Type 2 DM with diet control à ไม่ให้สารน้ำที่มีน้ำตาล และไม่จำเป็นต้องให้ insulin
* Type 2 DM with oral hypoglycemic agents à หยุดยา 24 ชั่วโมงก่อนผ่าตัดและติดตามระดับน้ำตาลเป็นระยะ
* Type 1 or 2 DM with insulin therapy à ปรึกษาแพทย์เฉพาะทางเพื่อให้ insulin IV drip + 5%dextrose IV fluid
ในผู้ป่วยที่ได้รับยา steroid ในขนาดต่ำ (prednisone น้อยกว่า 5 mg ต่อวัน ไม่เกิน 2 สัปดาห์ ใน 1 ปี) ไม่จำเป็นต้องได้รับ steroid supplement อย่างไรก็ตาม ในกรณีที่ผู้ป่วยเคยได้รับยา steroid ในขนาดสูง (prednisone 5-20 mg ต่อวัน นานกว่า 3 สัปดาห์) อาจเพิ่มโอกาสเกิด adrenal suppression ขณะผ่าตัดได้ ดังนั้นแนะนำ perioperative steroid supplementation โดย dose ขึ้นกับ medical หรือ surgical stress (7)
General considerations
Nutrition
ผู้ป่วยทุกคนควรได้รับการประเมิน nutritional status ก่อนผ่าตัด โดยเฉพาะในผู้ป่วยสูงอายุที่เข้ารับการผ่าตัดที่ใช้ระยะเวลานาน โดยควรมีการประเมินเกี่ยวกับน้ำหนักที่ลดลง ประวัติการกินอาหาร การออกกำลังกาย หรือภาวะ anorexia หรือ bulimia นอกจากนี้ควรวัดส่วนสูงและชั่งน้ำหนักทุกครั้งเพื่อนำมาคำนวณ Body mass index (BMI) ซึ่งโดยทั่วไป ถ้า BMI น้อยกว่า 22 หรือมีน้ำหนักลดมากกว่า 10% ใน 6 เดือน จะเพิ่มความเสี่ยงต่อภาวะขาดสารอาหาร
ระดับของการขาดสารอาหาร ประเมินได้จากระดับ albuminในเลือด(ค่าปกติ 3.5-5.0) ถ้าระดับ albumin ลดลง ในช่วง 2.8-3.4 ถือว่า mild malnutrition, 2.1- 2.7 ถือว่า moderate malnutrition และต่ำกว่า 2.1 ถือว่า severe malnutrition(7) โดยภาวะ Hypoalbuminemia จะเพิ่มภาวะแทรกซ้อนจากการผ่าตัดและเพิ่มอัตราการเสียชีวิตได้(7) โดยจะมีผลทำให้มีการเปลี่ยนแปลงของระบบภูมิคุ้มกัน, ภาวะซีดเรื้อรัง, การหายของแผล และอาจทำให้อวัยวะล้มเหลวจนเสียชีวิต
American Society for Parenteral and Enteral Nutrition(9) แนะนำให้ preoperative nutritional support 7-14วัน ในผู้ป่วย moderate หรือ severe malnutrition ที่เข้ารับการผ่าตัด major surgery ทางช่องท้อง นอกจากนี้มี meta-analysis review(10) เรื่องการใช้ preoperative TPN จะสามารถลดภาวะแทรกซ้อนจากการผ่าตัดได้ถึง 10%
NPO (Nil per os / nothing by mouth)
แนะนำงดอาหารและน้ำ(NPO) ก่อนเที่ยงคืนของวันผ่าตัด ปกติอาหารผ่านออกจากกระเพาะหมดภายใน 4-5 ชั่งโมง แต่ความวิตกกังวลอาจทำให้อาหารค้างอยู่ได้นานกว่า 8-12 ชั่วโมง ดังนั้นจึงแนะนำให้งดอาหารก่อนเที่ยงคืนของวันผ่าตัด สำหรับกรณีผ่าตัดฉุกเฉิน ต้องใส่ NG tube เพื่อดูดอาหารออกก่อน ในกรณี elective surgery ตาม guideline(11) แนะนำให้งดอาหารอย่างน้อย5 ชั่วโมง อย่างไรก็ตาม สำหรับสารน้ำอาจไม่จำเป็นต้องงดนานเท่างดอาหาร(12)
Fluid and Electrolytes
ในผู้ใหญ่ทั่วไปมีความต้องการสารน้ำประมาน 30 mL/kg ต่อวัน (2,000- 3,000mL ต่อวัน) โดยทั่วไปสารน้ำที่ให้ก่อนผ่าตัดระหว่างอดอาหารและน้ำ มักเป็น normal saline หรือ lactated Ringer’s solution แต่การให้สารน้ำที่เหมาะสมนั้นขึ้นอยู่กับตำแหน่งที่มีการสูญเสียน้ำทางระบบทางเดินอาหารตำแหน่งต่างๆ อย่างไรก็ตามไม่ค่อยมีผลในการผ่าตัดทางสูติ-นรีเวช
การประเมินความเพียงพอของสารน้ำก่อนผ่าตัด นอกจากการตรวจร่างกายแล้ว อาจประเมินได้จาก hematocrit, electrolyte, glucose, blood urea nitrogen (BUN) และ creatinine ร่วมด้วยในกรณีที่สงสัยภาวะขาดน้ำ
Bowel preparation and Antimicrobial prophylaxis
การเตรียมลำไส้มีอยู่หลายวิธี ทั่วไปนิยมให้ liquid diet 1-3 วันก่อนผ่าตัด ตามด้วยยาระบาย สวนทวาร และantibiotic(7)

ในการผ่าตัดทางนรีเวชทั่วไปไม่มีความจำเป็นต้องเตรียมลำไส้ แต่ในบางกรณี การผ่าตัดอาจเกิดการบาดเจ็บต่อลำไส้ได้จึงมีการแนะนำให้เตรียมลำไส้ในผู้ป่วยดังกล่าว เช่น การผ่าตัดก้อนมะเร็ง หรือ การผ่าตัดในรายที่คิดว่ามีพังผืดมาก เช่น severe endometriosis หรือ เคยมีประวัติผ่าตัดมาก่อน เป็นต้น อย่างไรก็ตาม หลักฐานถึงประโยชน์ทางการเตรียมลำไส้ในผู้ป่วยนรีเวชยังมีค่อนข้างน้อย ดังนั้นจึงใช้หลักการเตรียมลำไส้จากกการศึกษาใน colorectal surgery เป็นส่วนใหญ่ ซึ่งแต่ก่อนเคยเชื่อว่า การเตรียมลำไส้ สามารถลดภาวะแทรกซ้อนเรื่องไข้หลังผ่าตัดได้ อย่างไรก็ตาม ในปัจจุบันมี meta-analysis(13) พบว่า mechanical bowel preparation ไม่มีประโยชน์ อีกทั้งยังอาจเกิดผลเสียคือทำให้เกิด Spillage of bowel contents ซึ่งเพิ่มการติดเชื้อตามมา(14) ดังนั้นการเตรียมลำไส้ก่อนผ่าตัดอาจไม่จำเป็นในการผ่าตัดทางนรีเวช รวมไปถึงผู้ป่วยมะเร็งด้วย
Antibiotic prophylaxis
การให้ยาปฏิชีวนะป้องกันก่อนผ่าตัดทางสูติ-นรีเวช มีหลักฐานแนะนำว่าช่วยลดอัตราการติดเชื้อที่แผลผ่าตัดได้ โดยยาปฏิชีวนะที่แนะนำก่อนผ่าตัดในการผ่าตัดต่างๆ ดังแสดงในตาราง (7)
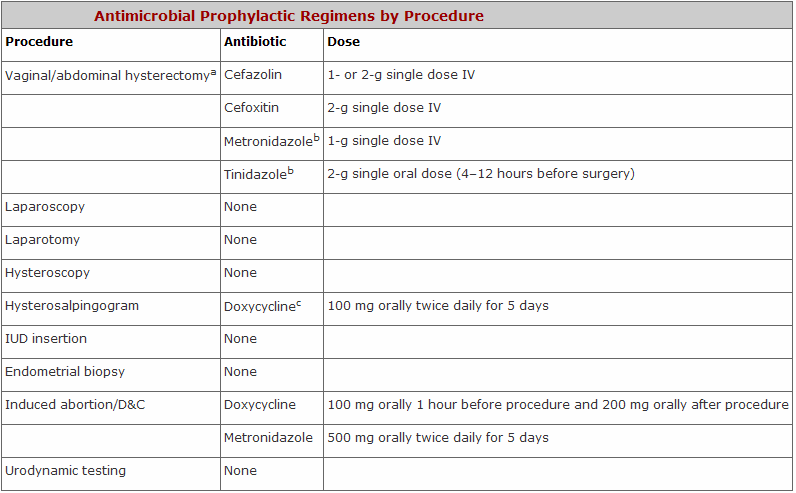
ในการผ่าตัดทางนรีเวช ACOG recommendation(15) แนะนำให้ให้ยาปฏิชีวนะในกรณีต่อไปนี้
Skin/Vaginal preparation and Hair removal
Hair removal
ไม่แนะนำให้โกนขนบริเวณที่ผ่าตัด อย่างไรก็ตามมี meta-analysis(19) พบว่าการโกนหรือไม่โกนขนก่อนผ่าตัดนั้น อัตราเสี่ยงต่อการติดเชื้อบริเวณแผลผ่าตัดไม่แตกต่างกัน ซึ่งถ้าจำเป็นต้องเอาขนออก แนะนำให้ถอนขน (clipping)ดีกว่าโกนขน (shaving) โดยแนะนำให้ทำก่อนผ่าตัดทันที
Skin preparation
แนะนำให้ทำความสะอาดหน้าท้องก่อนผ่าตัด เพื่อกำจัดสิ่งสกปรกและลดอัตราการติดเชื้อหลังผ่าตัด สำหรับชนิดของ Antiseptic agents ที่ใช้และระยะเวลาที่ทำความสะอาดก่อนลงมีดผ่าตัดนั้น พบว่าไม่มีความแตกต่างกันในแง่ของอัตราการติดเชื้อหลังผ่าตัด(20) (ไม่ว่าจะเป็น Alcohol หรือ Chlorhexidine(21) จะมีประสิทธิภาพประมาน 4-5 ชั่วโมง) โดยแนะนำวนเป็นวงกลม concentric circles โดยอาจใช้วิธี ถู (wipe), sponge หรือ spray ก็มีประสิทธิภาพเท่าเทียมกัน(21)
อย่างไรก็ตามจาก Cochrane review(22) พบว่า การทำความสะอาดด้วยการ scrub ไม่ว่าจะใช้หรือไม่ใช้ antiseptic solution นั้นไม่ได้ประโยชน์ เพิ่มไปจากการใช้ povidone-iodine preparation เพียงอย่างเดียว ในห้องผ่าตัด(23)
Vaginal preparation
การทำความสะอาดช่องคลอดด้วยantiseptic solutionก่อนผ่าตัดทางนรีเวช โดยเฉพาะการผ่าตัดมดลูก(Hysterectomy) พบว่าสามารถลดการติดเชื้อที่ช่องคลอด ปากมดลูก และมดลูกหลังผ่าตัดได้(11,12) อย่างไรก็ตาม ผลต่อ overall postoperative infectious morbidity ยังไม่ชัดเจน
สำหรับการทำความสะอาดช่องคลอดก่อนการผ่าตัดคลอด(cesarean section)(24) พบว่า สามารถลดความเสี่ยงในการเกิด endometritis หลังผ่าตัดได้ ในกรณีที่ถุงน้ำคร่ำแตกแล้วเท่านั้น (Ruptured membranes)
Preopreative check-list
Intraoperative fluid management
ผู้ป่วยที่ต้องเข้ารับการผ่าตัดส่วนใหญ่จำเป็นต้องมีการเปิดหลอดเลือดดำและให้สารน้ำระหว่างผ่าตัดไปจนถึงหลังผ่าตัด โดยก่อนให้สารน้ำควรมีการประเมิน volume status โดยอาศัยประวัติ ตรวจร่างกาย ได้แก่ heart rate, arterial blood pressure, central venous pressure, peripheral oxygen saturation และ urine output เป็นต้น ซึ่งปัจจัยที่มีผลต่อ volume status ระหว่างผ่าตัด ได้แก่ การอดอาหารที่นานเกินไป(มากกว่า10 ชั่วโมง), การเตรียมลำไส้และการที่มีเลือดออกมาก่อนผ่าตัด นอกจากนี้การผ่าตัดที่เสียเลือดมาก, coagulopathy, การผ่าตัดที่ยาวนาน หรือยาทาง anesthesia บางตัว ก็ส่งผลต่อ volume status ได้
Fluid therapy
วัตถุประสงค์ของการให้สารน้ำระหว่างผ่าตัด (fluid therapy) คือเพื่อคุมสมดุลของสารน้ำให้คงที่อยู่เสมอ โดยทั่วไป ผู้ใหญ่ต้องการสารน้ำ 2 มล./กก./ชม. ซึ่งคิดเป็นประมาน 2,000-3,000 มล.ต่อวัน โดยสารน้ำแบ่งเป็น 2 ประเภทใหญ่ๆ คือ
โดย colloid ทดแทนการเสียเลือดได้ดีแต่ราคาแพงและอาจรบกวนการแข็งตัวของเลือดได้(Dextran) จึงนิยมใช้ colloid ในกรณีเสียเลือดมากและยังหาเลือดมาให้ไม่ทันหรือในกรณี hypoalbuminemia เป็นต้น
|
ชนิดสารน้ำ |
Plasma |
ปริมาตรน้ำที่เพิ่มขึ้น |
Allergy |
|
|
Expansion (%) |
ในพลาสมาได้สารน้ำ (ml) |
|
|
Crystalloids |
25 |
5%DW 1000 –> 100 |
ไม่เกิด |
|
|
|
RLS 1000 –> 300 |
|
|
gelatins |
80-100 |
– |
เกิดได้ |
|
6% HES-steril |
> 100 |
6% HES-steril 500 ml –> 600 |
เกิดน้อย |
|
Dextran |
100-200 |
– |
เกิดได้บ้าง |
|
Albumin |
90 |
5%albumin 500 ml –> 500 |
เกิดน้อย |
|
|
|
25%albumin 100 ml –> 550 |
|
การทดแทนสารน้ำ
Deficit = (จำนวนชั่วโมงที่NPO X maintenance fluid)
ชนิดของสารน้ำที่เลือกใช้เป็น Ringer lactate’s solution, physiologic saline solution หรือ colloid
การทดแทนการเสียเลือด
โดยทั่วไปยอมให้เสียเลือดได้จน Hct เหลือ 30% หรือ Hb เหลือ 10g% (ในผู้ป่วยที่แข็งแรงอาจยอมให้เหลือ Hct เหลือ 25% หรือ Hb เหลือ 7-8g% ได้) ซึ่งคำนวณได้จากปริมาตรเลือดที่ยอมให้เสีย (Allowable blood loss; ABL)
* ABL = total blood volume x (Hctตั้งต้น – Hct 30หรือ25) / Hctตั้งต้น; โดยTBV= BW x 65(female) or 70(male)
กรณีที่ที่ผู้ป่วยเสียเลือดไม่ถึง ABL สามารถใช้ isotonic solution หรือ colloid ทดแทน
กรณีที่ผู้ป่วยเสียเลือดมากกว่า ABL ควรให้เลือดทนแทนจนได้ Hct 30% ร่วมกับสารน้ำปริมาตรเท่ากับเลือดที่เสียไป
อย่างไรก็ตามอาจใช้หลักการง่ายๆ คือ ถ้าเสียเลือดไม่ถึง 20% TBV ให้ crystalloid 3 เท่าของสารน้ำที่เสียไป (interstitial fluid space : plasma volume space = 3:1) หรือให้ colloid 1:1 แต่ถ้าเกินจากนั้นแนะนำให้เลือดร่วมด้วย
การให้สารน้ำ crystalloid เพื่อทดแทนการเสียเลือดในอัตราเร็วๆ ควรให้ salt solution-glucose free เนื่องจาก การให้ glucose ปริมาณมากในเวลาอันสั้นจะทำให้เกิด osmotic diuresis จะทำให้เกิด hypotension ได้ง่ายขึ้น
Blood transfusion
แนวทางการใช้ blood component therapy ของ American Society of Anesthesiologists (26)
1. มีโอกาสให้เลือดน้อยมาก ถ้า Hb > 10 g/dl และควรให้เลือดถ้า Hb < 6 g/dl โดยเฉพาะเสียเลือดอย่างเฉียบพลัน
2. กรณี Hb 6-10 g/dl การตัดสินใจขึ้นอยู่กับอัตราเสี่ยงของผู้ป่วยต่อภาวะแทรกซ้อนจากการขาด oxygen
3. ไม่ควรนำค่า Hb ค่าเดียวเป็นข้อบ่งชี้สำหรับผู้ป่วยทุกคน
อย่างไรก็ตามแนะนำให้เลือดกรณีเสียเลือดมากกว่า ABL ดังที่กล่าวไป
โดยทั่วไปแนะนำให้ Pack red cells (PRCs) สำหรับส่วนประกอบของเลือดชนิดอื่นๆ อาจใช้ในบางกรณี เช่น
ควรให้ platelets transfusion กรณีดังต่อไปนี้
1. เลือดออกผิดปกติจาก thrombocytopenia หรือ platelets dysfunction เท่านั้น
– ให้ระดับเกร็ดเลือดสูงกว่า 50,000/mm3 ในผู้ที่มีภาวะเลือดออกไม่รุนแรง
– ให้ระดับเกร็ดเลือดสูงกว่า 100,000/mm3 ในผู้ที่มี life threatening bleeding
2. Prophylaxis transfusion
– ให้ระดับเกร็ดเลือดสูงกว่า 10,000/mm3 ในรายที่อาการคงที่
– ให้ระดับเกร็ดเลือดสูงกว่า 20,000/mm3 ในรายที่มีภาวะติดเชื้อ หรือมีการแข็งตัวของเลือดผิดปกติร่วมด้วย
3. ในผู้ป่วยที่มารับการผ่าตัดใหญ่
– ให้ระดับเกร็ดเลือดสูงกว่า 50,000/mm3 ในผู้ที่มารับการผ่าตัดใหญ่หรือหัตถการทางการแพทย์ทั่วไป
4. platelets dysfunction ที่ไม่สามารถแก้ไขด้วยยา เช่น DDAVP ได้
โดยทั่วไปนิยมให้ Platelet concentrates สำหรับเกร็ดเลือดเลือดชนิดต่างๆ ที่มีใช้ ได้แก่
โดยเกร็ดเลือดที่ต้องการ(1,000/mm3) = เกร็ดเลือดที่ต้องการเพิ่ม(1,000/mm3) X blood volume(0.07L/kg)
หรือคิดง่ายๆคือ Platelet concentrates 1 unit เพิ่มเกร็ดเลือดได้ประมาณ 10,000/mm3
คือ พลาสมาที่แยกจาก whole blood โดยจะมีปัจจัยการแข็งตัวของเลือดแทบทุกชนิด แต่จะสูญเสียหน้าที่เร็ว ดังนั้นแนะนำให้ภายใน 30 นาทีหลังละลาย โดยควรให้ FFP ในกรณีต่อไปนี้ ได้แก่
1. เลือดออกผิดปกติจากการขาด coagulation factor
2. Prophylactic transfusion ก่อนทำหัตถการ ในกรณี PT และ PTT มากกว่า 1.5 เท่า
3. Massive blood transfusion (ได้สารน้ำมากกว่า 1 – 1.5 เท่าของ Total blood volume)
4. Therapeutic aphreresis รักษา thrombocytopenia purpura (TTP)
โดยทั่วไป FFP 15 ml/kg (30%of plasma volume) เพิ่ม coagulation activity 25-30% ซึ่งเพียงพอต่อการแข็งตัวของเลือด
Cryoprecipitate ประกอบด้วย factor VIII, von Willebrand factor, factor XIII, fibronectin และ fibrinogen ดังนั้นควรให้เมื่อขาด factor เหล่านี้เท่านั้น เช่น Hemophilia A, vWD, hypofibrinogrnrmia (เช่น DIC) เป็นต้น
*การขอใช้เลือดในภาวะฉุกเฉิน
POSTOPERATIVE CARE
การดูแลผู้ป่วยหลังผ่าตัดในหอผู้ป่วย (Postoperative ward monitoring) ต้องมีการประเมินผู้ป่วยในแง่ต่างๆ ได้แก่
postoperative infection, monitoring of fluid balance, blood transfusion, postoperative pain และnutrition เป็นต้น
Postoperative infection
Postoperative fever (>38 Cº, 100.4 Fº) การตรวจพบไข้หลังผ่าตัดพบได้บ่อย โดยมากมักเกิดใน 1-2 วันแรกและไข้มักลงเอง ซึ่งส่วนใหญ่สาเหตุของไข้มักเกิดจากการมี tissue trauma จากการผ่าตัด
อย่างไรก็ตามไข้หลังผ่าตัดแบ่งตามตามระยะเวลา ดังนี้
Febrile morbidity หมายถึง การมีไข้ (>38 Cº, 100.4 Fº หรือ >38.3 Cº, 101 Fº ในบางรายงาน)(6) มากกว่า 2 ครั้ง ห่างกัน 4 ชั่วโมง โดยไม่นับรวม 24 ชั่วโมงแรกหลังผ่าตัด
การติดเชื้อหลังผ่าตัดพบได้บ่อย ดังนั้นการป้องกันการติดเชื้อมีความสำคัญเพื่อลด morbidity และ mortality โดยมีวิธีต่างๆ ได้แก่ antibiotic prophylaxis, skin preparation ดังที่ได้กล่าวไปแล้วใน preoperative care ส่วนการป้องกันอื่นๆ ระหว่างและหลังผ่าตัด ได้แก่ surgical technique, suction drainage หรือ pulmonary training เป็นต้น
Postoperative infection ที่พบบ่อยหลังผ่าตัดทางนรีเวช ได้แก่ SSI, vaginal cuff cellulitis, pelvic cellulitis / abscess, necrotizing fasciitis, superficial / deep abscess, postpartum endometritis, UTI, pneumonia เป็นต้น
การประเมินผู้ป่วยที่สงสัยติดเชื้อ ควรเริ่มจากการซักประวัติ ตรวจร่างกายก่อน เพื่อหาสาเหตุของไข้และรักษาตามนั้น (6)
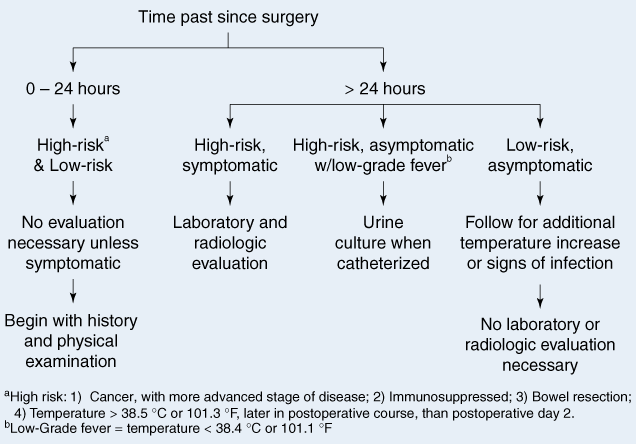
การตรวจไม่พบสาเหตุ (asymptomatic) โดยผู้ป่วยมีไข้นานเกิน 24 ชั่วโมงแรก (ซึ่งมักมีสาเหตุจาก inflammation process) ให้ประเมินภาวะเสี่ยงของผู้ป่วย ได้แก่ ผู้ป่วยมะเร็ง, ภูมิคุ้มกันต่ำ, มีประวัติผ่าตัดลำไส้ร่วมด้วย หรือมีไข้มานาน ถ้าไม่มี ไม่จำเป็นต้องสงตรวจเพิ่มเติม แต่ให้เฝ้าระวัง prolonged fever และตรวจร่างกายซ้ำเป็นระยะ โดยไม่จำเป็นต้องให้ยาปฏิชีวนะ สำหรับในกรณีที่มีภาวะเสี่ยงดังกล่าวหรือตรวจพบสาเหตุของไข้ ให้พิจารณาส่งตรวจทางห้องปฏิบัติการเพิ่มเติม เช่น CBC, UA และอาจส่งตรวจ radiology (CT หรือ Ultrasound เป็นต้น) โดยพิจารณาเป็นรายไป chest x-rays ไม่มีความจำเป็นในรายที่ไม่สงสัย เนื่องจากตรวจพบผิดปกติเพียง 1.5% เท่านั้น สำหรับการส่งเพาะเชื้อนั้น ไม่มีความจำเป็นในรายที่ยังหาสาเหตุไม่พบ เช่นกัน เนื่องจากการตรวจพบเชื้อจาก hemoculture หรือ urine culture นั้นน้อยมาก อย่างไรก็ตามการส่งตรวจ pus culture นั้นอาจมีประโยชน์หลังให้ broad-spectrum antibiotic ไปแล้วแต่ไม่ตอบสนอง
Management
การรักษาหลักของ postoperative infection คือการให้ antibiotics ซึ่งขึ้นอยู่กับเชื้อที่พบ โดยทั่วไปในกรณีของ pelvic infections ส่วนใหญ่เชื้อมักเป็น polymicrobial organisms ที่พบบ่อย ได้แก่ aerobic, Gram-positive cocci (streptococci, S. epidermidis, S. aureus) ประมาน 20%, facultative Gram-negative rods (Escherichia coli, Klebsiella sp, Enterobacter sp) ประมาน 20% และ anaerobic ประมาน 60% ดังนั้นการเลือก antibiotic มักเป็น empirical ก่อนที่ผลเพาะเชื้อจะออก ซึ่งอาจไม่จำเป็นต้องเพาะเชื้อในบางกรณีเนื่องจากส่วนใหญ่เป็น polymicrobial ระยะเวลาของการเกิดไข้มีความสำคัญ และสามารถบอกเชื้อได้คร่าวๆ ส่วนใหญ่ใน 24 ชั่วโมงแรก มักเป็น Gram-positive cocci หลัง 48 ชั่วโมง มักเป็น anaerobes
Antibiotics ที่เป็น gold standard ในการรักษา gynecologic postoperative infections คือ gentamicin (2 mg/kg loading dose ตามด้วย 1.5 mg/kg maintenance dose) ร่วมกับ clindamycin (900 mg ทุก 8 ชั่วโมง) สำหรับ Metronidazole แนะนำในกรณีเชื้อเป็น anaerobes สำหรับกรณี ฝีหนอง(abscess) มีความจำเป็นต้อง drainage โดยแนะนำให้ยาปฏิชีวนะก่อน อย่างไรก็ตาม ถ้ายาไม่ได้ผลหรือมีการแพ้ยา อาจมีการเปลี่ยนยาปฏิชีวนะ ดังนี้ (27)
à Clindamycin+gentamicin or metronidazole+gentamicin (กรณี failure to treatment)
à Clindamycin+gentamicin (กรณี penicillin allergy)
à Add ampicillin to clindamycin+gentamicin or imipenem (กรณี failure to treatment)
à Evaluate need for surgical drainage (กรณี failure to treatment)
โดยแนะนำให้ยาปฏิชีวนะในรูป intravenous จนไข้ลงและอาการดีขึ้น 24-48 ชั่วโมง จะพิจารณาเปลี่ยนเป็นยากินหรืออาจหยุดยา ซึ่งมีหลายการศึกษาแนะนำให้หยุดยาไปเลย โดยพบว่าการให้ยากลับไปกินต่อที่บ้านนั้นไม่มีประโยชน์ ในทางกลับกัน กรณีที่ไม่ตอบสนองต่อยาที่ให้ใน 72 ชั่วโมง ควรซักประวัติ ตรวจร่างกายประเมินซ้ำอีกครั้ง โดยอาจมีความจำเป็นต้องส่งตรวจทางห้องปฏิบัติการหรือส่งตรวจภาพทางรังสีวิทยาเพิ่มเติม
Monitoring of fluid balance
การประเมิน volume status ได้แก่ intake / output chart , insensible loss, urine / NG/ drains (ในกรณีที่มี) โดยมีการให้fluid replacement ตามความเหมาะสม (ดังที่ได้กล่าวไปในเรื่อง fluid therapy)
Blood transfusion
ให้เลือดหรือส่วนประกอบของเลือดตามความเหมาะสม (ดังที่ได้กล่าวไปในเรื่อง blood transfusion)
Pain Management
Postoperative pain เป็นปัญหาที่พบได้บ่อยหลังผ่าตัด การลดปวดได้ไม่ดีอาจทำให้ผู้ป่วยไม่พอใจในการรักษา, prolonged recovery time และเพิ่มค่ารักษาได้ วิธีระงับปวด ได้แก่
เป็นการระงับปวดก่อนผ่าตัด โดยแบ่งเป็น local และ systemic anesthetic (systemic เช่น ibuprofen 800 mg oral, gabapentin 600 mg oral หรือ COX-2 inhibitors) โดยพบว่าทั้งสองวิธี สามารถลดปวดได้และยืดระยะเวลาการขอยาแก้ปวดออกไป(28, 29) อย่างไรก็ตามแนะนำให้ยาลดปวดก่อนผ่าตัดในผู้ป่วย ambulatory surgery เป็นหลัก
เป็นวิธีระงับปวดที่แนะนำใน major abdominal surgeries with extensive incisions ซึ่งจาก Cochrane review(30) พบว่า continuous epidural analgesia ระงับปวดได้ดีกว่าการระงับปวดทางเส้นเลือดอย่างเดียว (PCA) แต่มีภาวะแทรกซ้อนเรื่อง pruritis มากกว่า นอกจากนี้ intraoperative epidural หรือ intrathecal opioid injection สามารถลดการใช้ยากลุ่ม opioids หลังผ่าตัดได้ โดยสามารถให้ร่วมกับยากลุ่ม NSAIDs โดยไม่ส่งผลเสียต่อระบบหายใจ(31)
เป็นยากลุ่มที่ใช้บ่อยที่สุดในการรักษา postoperative pain ซึ่งได้แก่ morphine และ fentanyl (ส่วน meperidine นั้นไม่แนะนำ เนื่องจากประสิทธิภาพไม่ดีเท่ายาตัวอื่นในกลุ่มเดียวกัน ขณะที่ผลข้างเคียงมากกว่า)
Morphine เป็นยาที่นิยม โดยออกฤทธิ์ใน 1-2 ชั่วโมง อยู่นาน 3-5 ชั่วโมง วิธีการให้มีหลายแบบ ได้แก่ bolus intravenous injections (เริ่มต้นที่ 2 mg dose แล้วค่อยๆเพิ่มขึ้นทุก 1-3 ชั่วโมง), continuous infusions หรือ intramuscular injection (5-10 mg ทุก 3-4 ชั่วโมง)
Fentanyl ออกฤทธิ์เร็วกว่า morphine แต่ half-life สั้นกว่า คือประมาณ 2-3 ชั่วโมง โดยให้ในรูป intravenous form เริ่มต้นที่ 25-100 mcg (ในกรณี moderate) หรือ 50-200 mcg (ในกรณี moderate to severe pain) อย่างไรก็ตาม ไม่แนะนำให้ fentanyl นานเกิน 5 วัน เพราะอาจทำให้เกิด prolonged sedationได้
ภาวะแทรกซ้อนที่พบได้บ่อยในยากลุ่ม opioids ได้แก่ การกดหายใจ ง่วงนอน ความดันต่ำ คลื่นไส้อาเจียน นอกจากนี้กรณีที่ให้ยากลุ่ม Morphine อาจเกิด ความดันต่ำ, อาการคัน, ท้องผูก, flushing, bronchospasm ได้จากการหลั่ง histamine
ยากลุ่มนี้มีข้อดีคือมี side effects น้อยกว่ายากลุ่ม opioids โดยไม่มีภาวะแทรกซ้อนเรื่องการคลื่นไส้อาเจียน, sedative effect, bowel ileus รวมไปถึง respiratory depression ซึ่งเป็นภาวะที่อันตราย โดยพบว่าเมื่อให้ยากลุ่มนี้ร่วมกับ opioids จะสามารถลดการใช้ opioid analgesic ลงได้ ทำให้ side effect ลดลงตามมา โดยยาที่แนะนำ คือ ketorolac (30 mg IV) ซึ่งมีการศึกษาในการผ่าตัดคลอด(32) พบว่าสามารถลดการใช้ narcotic หลังคลอดได้ อย่างไรก็ตาม Food and Drug Administrative(FDA)ไม่แนะนำ ketorolac ในช่วงให้นมบุตร สำหรับยา NSAIDs ตัวอื่นๆ เช่น diclofenac (75 mg IM ไม่เกิน 2 ครั้ง/วัน) พบว่าสามารถลดปวดได้ โดยลดการใช้ opioid analgesic โดยไม่มีผลต่อ uterine relaxation หรือ bleeding ใน 24 ชั่วโมงแรกหลังคลอด(33)
มีหลายการศึกษาพบว่า single-dose COX-2 inhibitors เช่น parecoxib 20 หรือ 40 mg, etoricoxib 120 mg มีประสิทธิภาพลดปวดพอๆ กับยากลุ่ม nonselective NSAIDs(34) อย่างไรก็ตามยากลุ่มนี้มีผลข้างเคียงมากกว่าในเรื่อง cardiovascular risk โดยเฉพาะใน long-term use
Paracetamol มักนิยมให้ในรูปกิน อย่างไรก็ตามมีรายงานการให้ intravenous paracetamol (เริ่ม 1 g/100mL intravenous infusion ใน 15 นาที maximum dose คือ 4 g/day) เพื่อลด postoperative pain โดยมีการศึกษาพบว่าการให้ paracetamol ร่วมกับ NSIADs สามารถลดปวดได้ดีกว่าการให้ NSIADs อย่างเดียว(35)
PCA นิยมให้ใน moderate to severe postoperative pain ซึ่งมีข้อดีคือผู้ป่วยสามารถได้รับยาทันที, ลด medication error ได้ มีการศึกษา(36) เปรียบเทียบ PCA กับ conventional administration of opioids พบว่า PCA ระงับปวดได้ดีกว่า
การให้ยากินเพื่อลดปวดหลังผ่าตัดนิยมให้หลังจากผู้ป่วยเริ่มกินได้ โดยมียาหลายชนิดที่มีประสิทธิภาพและผลข้างเคียงแตกต่างกัน จาก Cochrane review(37) พบว่า ยัง ไม่มียาตัวใดที่ดีกว่าชัดเจน
ยาที่นิยมใช้ได้แก่ paracetamol 325-1000 mg orally or rectally ทุก 4-6 ชั่วโมง(ไม่เกิน 4 g/day), ibuprofen 300-800 mg orally 3-4 ครั้ง/วัน), codeine 15-60 mg orally ทุก 4-6 ชั่วโมง เป็นต้น
Nutrition
สารอาหารเป็นปัจจัยที่สำคัญในการเกิดภาวะแทรกซ้อนหลังผ่าตัด วัตถุประสงค์หลักของการให้สารอาหารที่เพียงพอคือเพื่อช่วยภูมิคุ้มกัน กระตุ้นการหายของแผล ซึ่งทำให้ลดอัตราการติดเชื้อหลังผ่าตัดและลดระยะเวลาการนอนโรงพยาบาล
สำหรับวิธีการให้สารอาหารนั้น ถ้าไม่มีข้อห้าม การให้ทางปาก (enteral route) ดีกว่าการให้ทางเส้นเลือด (parenteral route) โดยเฉพาะในแง่ของการติดเชื้อ นอกจากนี้ยังค่าใช้จ่ายน้อยกว่าอีกด้วย
สำหรับระยะเวลาในการเริ่มต้นให้อาหารนั้น โดยดั้งเดิมแนะนำให้รอจนกว่าการทำงานของลำไส้จะกลับมา เช่น การฟังเสียง bowel sound เป็นต้น เนื่องจากการให้อาหารเร็วเกินไปอาจทำให้ผู้ป่วยอาเจียน, เกิด bowel ileus, aspiration pneumonia, wound dehiscence หรืออาจเกิด anastomotic leak ได้ อย่างไรก็ตามมีหลายการศึกษาเกี่ยวกับการเริ่มให้อาหารเร็วขึ้น โดยมีCochrane systematic review เปรียบเทียบ early กับ delayed postoperative feeding หลัง cesarean section(39) พบว่า early feeding (ประมาณ 6-8 ชั่วโมงหลังผ่าตัด) จะทำให้การทำงานของลำไส้กลับมาได้เร็วกว่าและนอนโรงพยาบาลน้อยกว่า โดยการอาเจียน และการเกิด bowel ileus ไม่แตกต่างกัน อย่างไรก็ตามยังมีหลักฐานค่อนข้างอ่อนและคิดว่าอาจจะต้องรอดูการศึกษาต่อๆไป นอกจากนี้ยังมีการศึกษาในการผ่าตัดลำไส้(40) พบว่า early feeding ยังช่วยลดการติดเชื้ออีกด้วย สำหรับการศึกษาในการผ่าตัดทางนรีเวชนั้นก็ได้ข้อสรุปในทำนองเดียวกัน(41)
อย่างไรก็ตาม ในช่วงที่ NPO นั้น ควรมีการให้สารน้ำทดแทน โดยจะเป็นการขาดสารน้ำลักษณะ hypotonic loss (สูญเสียน้ำมากกว่า electrolyte) ดังนั้นสารน้ำที่เหมาะสมจะเป็น hypotonic solution นอกจากนี้ร่างกายยังต้องการสารอาหารร่วมด้วย คือกลูโคสนั่นเอง จึงนิยมให้ 5% D/NSS/2 เป็นต้น
การตั้งครรภ์เป็นช่วงเวลาที่มีการเปลี่ยนแปลงทางด้านร่างกายและจิตใจ เชื่อมโยงกับประเพณีวัฒนธรรม, สังคม, ความเชื่อทางศาสนา การมีเพศสัมพันธ์ในหญิงตั้งครรภ์ที่มีสุขภาพแข็งแรงเป็นที่ยอมรับโดยทั่วไปว่าไม่ก่อให้เกิดอันตราย หญิงตั้งครรภ์ส่วนใหญ่มีความกังวลเกี่ยวกับการมีเพศสัมพันธ์ โดยส่วนใหญ่กังวลว่าจะเป็นอันจรายต่อทารกในครรภ์ การแท้ง และการมีเลือดออกผิดปกติทางช่องคลอด โดยตลอดการตั้งครรภ์ความกังวลในแต่ละช่วงแตกต่างกันออกไป ได้แก่
– ช่วงไตรมาสแรกของการตั้งครรภ์ : มีความกังวลเรื่องการแท้งและอันตรายต่อทารกในครรภ์มากที่สุด
– ช่วงไตรมาสที่สามของการตั้งครรภ์ : มีความกังวลเรื่องการคลอดก่อนกำหนดมากที่สุด
1.การคลอดก่อนกำหนด
จากการศึกษาวิจัยยังไม่มีหลักฐานยืนยันชัดเจนว่าการมีเพศสัมพันธ์ระหว่างตั้งครรภ์มีผลต่อการคลอดก่อนกำหนด หรือทำให้เกิดอาการเจ็บครรภ์คลอดในหญิงตั้งครรภ์สุขภาพดี การมีเพศสัมพันธ์ในระยะแรกของการตั้งครรภ์ไม่ทำให้เพิ่มความเสี่ยงในการเกิดการคลอดก่อนกำหนดซ้ำจากครั้งก่อน และการมีเพศสัมพันธ์ในระยะท้ายของการตั้งครรภ์ 4 สัปดาห์ ก่อนครบกำหนดคลอดไม่ทำให้เกิดการคลอดก่อนกำหนด ทั้งยังพบว่ามีการลดลงชองความเสี่ยงการคลอดก่อนกำหนดในช่วง 2 สัปดาห์ที่มีเพศสัมพันธ์
2.การติดเชื้อ
การมีเพศสัมพันธ์ระหว่างการตั้งครรภ์ไม่มีผลต่อประสิทธิภาพการรักษาการติดเชื้อในช่องคลอดด้วย metronidazole ในหญิงตั้งครรภ์ที่เป็น bacterial vaginosis or Tricomonas vaginalis
3.ภาวะถุงน้ำคร่ำแตกก่อนการเจ็บครรภ์
การมีเพศสัมพันธ์เพิ่มขึ้นและท่าทางในการมีเพศสัมพันธ์ เช่น man on top ระหว่างการตั้งครรภ์ ไม่มีผลต่อภาวะถุงน้ำคร่ำแตกก่อนการเจ็บครรภ์ ทั้งในหญิงตั้งครรภ์ที่อายุครรภ์ก่อนกำหนดและครบกำหนดคลอด
4.ภาวะรกลอกตัวก่อนกำหนด
การมีเพศสัมพันธ์เพิ่มขึ้นระหว่างการตั้งครรภ์ไม่มีผลต่อภาวะรกลอกตัวก่อนกำหนด
5.ความดันโลหิตสูงขณะตั้งครรภ์
มีการศึกษาวิจัยการมีเพศสัมพันธ์ในระหว่างตั้งครรภ์ ในหญิงตั้งครรภ์ 200 คน ทั้งการตั้งครรภ์เดียวและครรภ์แฝด ในช่วงอายุครรภ์ 24-30 สัปดาห์, 30-36 สัปดาห์ และหลังคลอด พบว่าในกลุ่มที่มีเพศสัมพันธ์ที่อย่างน้อย 1 ครั้งต่อสัปดาห์ มีการเกิดภาวะความดันโลหิตสูงขณะตั้งครรภ์มากขึ้นกว่า 9 เท่า เมื่อเทียบกับกลุ่มที่มีเพศสัมพันธ์ที่น้อยกว่า 1 ครั้งต่อสัปดาห์ แต่การวิจัยนี้ยังมีปัจจัยรบกวนเกี่ยวหญิงตั้งครรภ์แฝด เพราะโดยทั่วไปหญิงตั้งครรภ์แฝดมีโอกาสเสี่ยงต่อการเกิดภาวะความดันโลหิตสูงขณะตั้งครรภ์อยู่แล้ว คาดว่าน่าจะมีการศึกษาวิจัยเพิ่มเติมต่อไปอีก
6.การเจ็บครรภ์คลอด
การมีเพศสัมพันธ์ระหว่างการตั้งครรภ์ในช่วงอายุครรภ์ครบกำหนดไม่มีผลต่อการเกิดอาการเจ็บครรภ์คลอด
7.การตกเลือดหลังคลอด
การมีเพศสัมพันธ์ระหว่างการตั้งครรภ์และการถึงจุดสุดยอดไม่มีผลต่อการตกเลือดหลังคลอด
8.ผลต่อทารกในครรภ์
การมีเพศสัมพันธ์ระหว่างการตั้งครรภ์และการถึงจุดสุดยอดไม่มีผลต่อทารกในครรภ์ ได้แก่ ภาวะน้ำหนักแรกคลอดน้อย การสำลักขี้เทา การตายปริกำเนิด การนอนโรงพยาบาลของทารกหลังคลอด
จากการศึกษาวิจัยหลายๆอัน พบว่าการมีเพศสัมพันธ์ระหว่างตั้งครรภ์ ไม่มีผลทำให้เกิดภาวะแทรกซ้อนในระหว่างการตั้งครรภ์ ได้แก่ การติดเชื้อในระบบสืบพันธ์ส่วนล่าง, การแท้ง, ภาวะถุงน้ำคร่ำแตกก่อนกำหนด และการเจ็บครรภ์คลอดก่อนกำหนด
จากการศึกษาวิจัยเกี่ยวกับประสบการณ์ทางเพศและกิจกรรมทางเพศในหญิงตั้งครรภ์ในไทยพบว่า
1.ความถี่ชองการมีเพศสัมพันธ์ทางช่องคลอด
การมีเพศสัมพันธ์ระหว่างการตั้งครรภ์มีความถี่ลดลงตลอดการตั้งครรภ์ โดยมีการลดลงอย่างมากในช่วงไตรมาสแรกของการตั้งครรภ์เมื่อเทียบกับก่อนการตั้งครรภ์ ความถี่ชองการมีเพศสัมพันธ์ทางช่องคลอดในช่วงไตรมาสที่สองใกล้เคียงกับไตรมาสแรก และจะมีการลดลงอย่างชัดเจนในไตรมาสที่สาม
มีการศึกษาพบว่าความถี่ชองการมีเพศสัมพันธ์ทางช่องคลอดลดลงในช่วงท้ายของการตั้งครรภ์ สาเหตุส่วนใหญ่มาจากความต้องการทางเพศที่ลดลง และความกลัวว่าจะเป็นอันตรายต่อการตั้งครรภ์
2.ความต้องการทางเพศ
ความต้องการทางเพศลดลงตลอดการตั้งครรภ์เมื่อเทียบกับก่อนการตั้งครรภ์ โดยพบว่า
– ช่วงไตรมาสแรกของการตั้งครรภ์ : ผลมาจากการเปลี่ยนแปลงทางด้านจิตใจ อาการแพ้ท้อง ความกลัวการแท้งและอันตรายต่อทารกในครรภ์
– ช่วงไตรมาสที่สองของการตั้งครรภ์ : ผลจากการมีเลือดมาเลี้ยงบริเวณอุ้งเชิงการมากและอาการแพ้ท้องที่ดีขึ้น น่าจะทำให้หญิงตั้งครรภ์มีความต้องการทางเพศดีขึ้น แต่มีความความกังวลเกี่ยวกับภาวะแทรกซ้อนในระหว่างตั้งครรภ์คอยรบกวน
3.ความเสียว การถึงจุดสุดยอด และความพึงพอใจในการมีเพศสัมพันธ์
พบว่ามีการลดลงอย่างชัดเจนทั้งหมดตลอดการตั้งครรภ์
4.ท่าที่ใช้ในการร่วมเพศขณะตั้งครรภ์
หลักการโดยทั่วไปของท่าที่ใช้การร่วมเพศขณะตั้งครรภ์ที่ดี คือ
– ร่างกายอยู่ในท่าที่ผ่อนคลายและสบายทั้งคู่
– ทั้งคู่ควรหลีกเลี่ยงการลงน้ำหนักไปที่มดลูกหรือลงน้ำหนักทั้งตัวไปที่ท้องของหญิงตั้งครรภ์
– หญิงตั้งครรภ์ควรหลีกเลี่ยงการนอนหงายหรือนอนตะแคงขวาเป็นเวลานาน
Spooning position เป็นท่าที่ค่อนข้างสบายเพราะไม่มีแรงกดบนหน้าท้องหญิงตั้งครรภ์และมีโอกาสเคลื่อนไหวได้ ฝ่ายชายจะอยู่ทางด้านหลังของหญิงตั้งครรภ์และเลือกมุมในการสอดใส่ พยายามหลีกเลี่ยงการนอนตะแคงขวาหากเลือกใช้ท่านี้
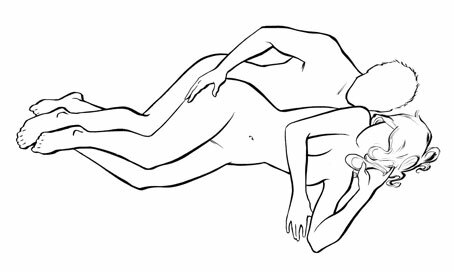
http://www.menshealth.com/sex-position-playbook
Side by side position ท่านี้จะช่วยให้การสัมผัสระหว่างทั้งคู่มากกว่าท่า spooning แต่การจะสอดใส่ก็ต้องมีการพลิกแพลงเล็กน้อย โดยอาจต้องใช้ขาไขว้กันไปมาเพื่อช่วยในการสอดใส่ ท่านี้จะคล้ายท่า spooning ตรงที่
ไม่มีการกดน้ำหนักตัวลงบนหญิงตั้งครรภ์
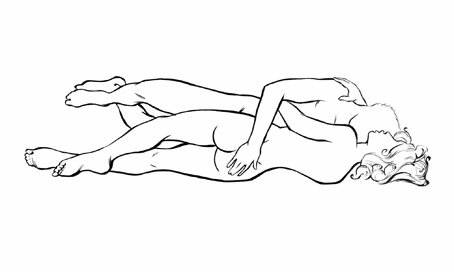
http://www.menshealth.com/sex-position-playbook
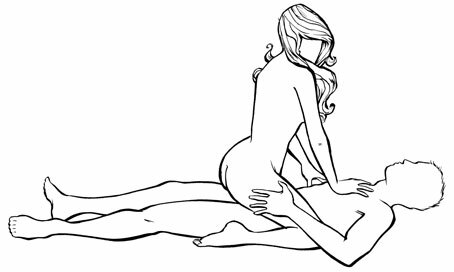
Woman on top position ประโยชน์ของท่านี้คือฝ่ายหญิงกำหนดได้เองว่าต้องการให้เป็นไปในมุมไหน ลึกแค่ไหน แต่ยิ่งอายุครรภ์มากขึ้นอาจจะรู้สึกว่าท่านี้จะทำให้รู้สึกเหนื่อยมากขึ้น รวมถึงกรณีเรื่องการทรงตัว ซึ่งอาจจะทำให้หญิงตั้งครรภ์พอใจกับการอยู่ด้านล่างมากกว่า
http://www.menshealth.com/sex-position-playbook
Rear entry position เป็นท่าที่หญิงตั้งครรภ์คุกเข่าคลาน โดยฝ่ายชายจะสอดใส่จากทางด้านหลัง ประโยชน์ของท่านี้คือการสอดใส่จะไม่ลึกจนเกินไปและไม่มีการกดน้ำหนักตัวลงบนหญิงตั้งครรภ์ ท่านี้อาจจะใช้เมื่ออยู่บนเตียงหรือปรับร่วมกับท่าถัดไป
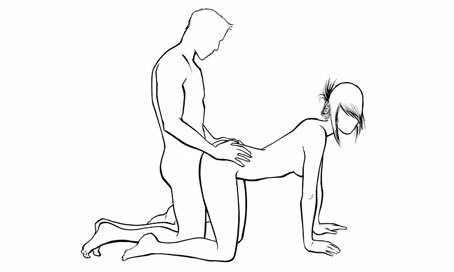
http://www.menshealth.com/sex-position-playbook
Edge of the bed position ท่านี้หญิงตั้งครรภ์จะอยู่บริเวณขอบเตียง โดยฝ่ายชายอยู่นอกเตียงซึ่งอาจจะคุกเข่าหรืออยู่ในท่ายืนก็ได้ และอาจจะใช้ร่วมกับท่า rear entry position ท่านี้ไม่มีการกดน้ำหนักตัวลงบนหญิงตั้งครรภ์เช่นกัน
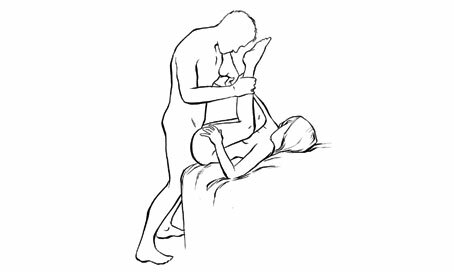
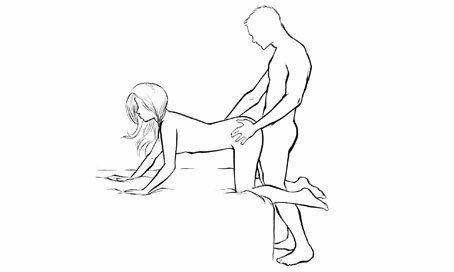
http://www.menshealth.com/sex-position-playbook
จากการศึกษาวิจัยพบว่าท่า “man on top” ใช้มากที่สุดก่อนการตั้งครรภ์แต่เมื่ออยู่ในช่วงตั้งครรภ์จะมีการใช้ลดลง ช่วงการตั้งครรภ์ท่าที่เลือกใช้เพิ่มขึ้นมากที่สุดคือ ท่าที่ไม่มีการกดน้ำหนักตัวลงบนหญิงตั้งครรภ์ ได้แก่ side by side และ rear entry เหตุผลของการเปลี่ยนท่าที่ใช้ร่วมเพศช่วงตั้งครรภ์เนื่องจากรูปร่างที่เปลี่ยนแปลงไป ท้องที่โตขึ้นทำให้การมีเพศสัมพันธ์ในท่า “man on top” ค่อนข้างลำบาก
การมีเพศสัมพันธ์โดยใช้ปากกับช่องคลอด (Oral-vaginal intercourse)
พบว่าบางครั้งก่อให้เกิดอันตราย จากการศึกษาวิจัยพบว่า การเสียชีวิตของหญิงตั้งครรภ์ในช่วงท้ายจาก Air embolism เป็นผลมาจากมีอากาศเข้าไปในช่องคลอดช่วงระหว่างที่มีเพศสัมพันธ์กันโดยใช้ปากกับช่องคลอด
สรุป
แพทย์และทีมที่ให้การดูแลหญิงตั้งครรภ์มีหน้าที่ในการให้ความรู้และความเข้าใจที่ถูกต้องแก่หญิงตั้งครรภ์และสามีถึงเรื่องการมีเพศสัมพันธ์ระหว่างตั้งครรภ์ เพื่อให้เกิดความมั่นใจว่าการมีเพศสัมพันธ์ไม่ก่อให้เกิดอันตรายต่อการตั้งครรภ์และทารกในครรภ์ อาจเนื่องจากประเพณีวัฒนธรรมและความเคร่งครัดทางศาสนาเป็นสาเหตุให้หญิงตั้งครรภ์ไม่สะดวกที่จะถามเรื่องนี้กับแพทย์ขึ้นมาก่อน ดังนั้นจึงเป็นหน้าที่ของแพทย์ที่จะให้ข้อมูลเรื่องการมีเพศสัมพันธ์ระหว่างตั้งครรภ์ขึ้นมาก่อน
References
 ยินดีต้อนรับ
ยินดีต้อนรับรายงานการตรวจเยี่ยมเพื่อประเมินตนเอง
ตามแนวทางการพัฒนาคุณภาพ (TQA)
ภาควิชาสูติศาสตร์และนรีเวชวิทยา คณะแพทยศาสตร์ มหาวิทยาลัยเชียงใหม่
วันพุธ ที่ 25 สิงหาคม 2553 ณ. ห้องเรียน อ.กำจัด
********************
กรรมการตรวจเยี่ยม
ผู้เข้าร่วมประชุม
เริ่มประชุมเวลา 13.30 น.
อ. ชเนนทร์ กล่าวต้อนรับคณะกรรมการตรวจเยี่ยมฯ พร้อมนำเสนอ Power point แนะนำภาควิชาฯ (รายละเอียดตามรายงานการประเมินตนเอง (TQA) ภาควิชาฯ ประจำปีการศึกษา 2552)
อ. ธีระ นำเสนอการจัดการฐานข้อมูลหลักสูตรประกาศนียบัตรบัณฑิตวิชาชีพชั้นสูง โดยได้พัฒนาในทุกด้านของพันธกิจภาควิชาฯ ซึ่งใช้วิธีการกำหนด user name และ password ในการ log in เข้าระบบ
สรุปผลการประเมินจากคณะกรรมการตรวจเยี่ยม มีดังนี้
ด้าน OP
1. คณะกรรมการกล่าวชื่นชม อ. ธีระ ที่เป็นผู้มีความรู้ความสามารถดีเยี่ยม สมควรให้เป็นอาจารย์ต้นแบบแก่แพทย์รุ่นต่อไป และควรหาคนมาถอดแบบเพื่อให้มีอาจารย์ต้นแบบโดยยั่งยืนและถาวร
2. ภาควิชาฯ ควรจะมีค่านิยมขององค์กรเสริมจากค่านิยมของคณะฯ ที่เป็นหลัก
3. ในรายงานการประเมินตนเอง (TQA) หน้า 9 ในตารางที่ 3 ไม่มีข้อมูลตำแหน่งพนักงานมหาวิทยาลัยของสาย ก.
4. ในรายงานการประเมินตนเอง (TQA) หน้า 10 ในช่องความต้องการ ความคาดหวังที่สำคัญ รายละเอียดยังไม่ชัดเจน ควรจะมีการระบุความคาดหวังให้ชัดเจนกว่านี้ โดยการวางแผนระยะสั้นและระยะยาว และควรเพิ่มรายละเอียดของแผนการดำเนินงานภาควิชาฯ ลงในภาคผนวกของรายงานการประเมินตนเองของภาควิชาฯ
5. ควรจะแยกความคาดหวังในแต่ละชั้นปีให้ชัดเจนและละเอียดมากกว่านี้
6. การเรียนการสอนแบบ PBL และ POL ของภาควิชาฯ มีความแตกต่างกันอย่างไร
7. การแยก Segment แต่ละสายงาน ภาควิชาฯ เพื่ออะไร และมีการวางแผนไว้อย่างไรบ้าง เช่น ตำแหน่งที่เกษียณแล้ว มีกลยุทธ์จะหาคนมาทดแทนได้อย่างไร
8. การใช้คำศัพท์ สำหรับการกล่าวถึงสถาบันสมทบ จะใช้คำว่า partner หรืออะไร ควรกำหนดให้ชัดเจน และคำว่า แพทย์ประจำบ้านต่อยอด และ แพทย์ผู้เชี่ยวชาญ ควรกำหนด term
9. จากปัญหาในกลุ่มสตรีศึกษาที่ยังไม่มีกลุ่มใดจับ เพราะเหตุใดจึงมีเรื่อง stem cell ในภาควิชาฯ
10. หัวข้อความท้าทายเชิงกลยุทธ์ ในรายงานการประเมินตนเอง (TQA) ยังคงเขียนไม่ถูกต้อง เพราะที่เขียนเป็นสถานการณ์ ไม่ใช่ความท้าทาย เช่น ทำอย่างไรให้จำนวนคลอดเพิ่มขึ้น และ จะทำอย่างไรหาก อ.ธีระ ต้องการที่จะ early retry
11. พยาบาลวิจัย ควรมีรายละเอียด บาทบาทหน้าที่ให้ชัดเจนมากขึ้น และควรมีการวิเคราะห์ Steak Holder ในส่วนของพยาบาลสูติฯ ให้ชัดเจน
12. จำนวนอาจารย์ที่ได้เลื่อนตำแหน่งใหม่ต่อปี Balanced scorecard
13. การเขียนรายงานการประเมินตนเอง (TQA) ภาควิชาเป็นแบบเชิงบรรยายทำให้อ่านยาก ควรจะโดยใช้ table หรือ bullets
14. พันธกิจด้านบริการวิชาชีพ คณะฯ ได้ปรับเปลี่ยนเป็น ด้านสุขภาพ แทน
15. หัวข้อพันธกิจด้านวิชาชีพและวิชาการ ใช้คำว่า โรงพยาบาลมหาราชนครเชียงใหม่ และพยาบาล Ward คำนี้กว้างไป
16. กลไกการสื่อสาร ควรจะมีการระบุรายละเอียดให้ลึกมากกว่านี้
17. ระดับความสัมพันธ์ ควรระบุให้ชัดเจน เช่น แพทย์ที่จบจากที่เราไปแล้ว ยังอยากกลับมาเยี่ยมเยือนที่ภาควิชาฯ หรือถ้าหากมีลูก ก็ยังคงต้องการให้ลูกศึกษาเป็นสูติแพทย์
18. term ในการใช้คำศัพท์ ที่ยังคงเปลี่ยนไปมา
19. อะไรคือความท้าทายเชิงกลยุทธ์ และควรมีการเรียงลำดับความสำคัญด้วย เช่นหุ่นจำลองไม่ใช่ของจริงจะแก้ไขอย่างไร หรือจะทำอย่างไรถึงจะเพิ่มจำนวนหัตถการการทำคลอด
20. แบบประเมินที่ใช้ประเมินอาจารย์โดยแพทย์ประจำบ้านดีแล้ว
21. ควรมีการ Benchmark ของภาควิชาฯ กับมหาลัยภายนอกอื่น ๆ
22. จุดเด่น หรือ ตลาดของภาควิชา ที่เป็นวิกฤตควรนำกลับมาเป็นโอกาส
หมวด 1
23. หมวดแต่ละหมวด บางหมวดไม่สอดคล้องหรือสัมพันธ์กับพันธกิจ อาจจะมีคำขวัญของภาควิชาฯ ไปสอดคล้องกับค่านิยมของภาควิชาฯ
24. ภาควิชาฯ มีการแต่งตั้งกรรมการแต่ละฝ่ายและสอดคล้องกับทุก Segment ของภาควิชาฯ
25. การประเมินผล ยังขาดสาย ข. และ สาย ค. เข้าร่วมประเมินด้วยเพราะสาย ข. และ ค. ก็คงเป็นกลุ่ม steak holder ด้วยเช่นกัน
26. การจดรายงานการประชุมควรเป็นหน้าที่ของเลขานุการ ไม่ใช่หน้าที่ของอาจารย์
27. ภาควิชาฯ ควรจัดทำ Lead indicator ด้วย
28. การสร้างความผูกพัน ควรจะมีอย่างอื่นเพิ่มเติมอีกนอกเหนือจากการจัดงานเลี้ยงสังสรรค์ของภาควิชาฯ
29. ควรมีการกำหนดตัวชี้วัดที่สะท้อนไปสู่กลไก
30. แบบประเมินแพทย์ประจำบ้าน หน้า 78 ให้แก้ไข พฤตินัย เป็น เจตคติ และแยกส่วนที่เป็น max, min, median , average และ standardize มาไว้ต่างหากจะจัดทำเป็น ตาราง หรือ bullets แทน
31. ควรมีความคิดเห็นของบุคลากรสาย ข. และ สาย ค. บ้างในการประชุมของอาจารย์
32. กรรมการยังมองไม่เห็นข้อมูลอ้างอิงด้านการศึกษาของภาควิชาฯ
หมวด 2-6
คำชื่นชม
ภาควิชาสูติฯ เป็นภาควิชาที่มีคุณภาพ มีอาจารย์ที่เป็นต้นแบบหลายท่าน มีการพัฒนาอย่างต่อเนื่อง จึงควรที่จะมาเรียนรู้ร่วมกัน เวลา 16.00 น. อ.ชเนนทร์ กล่าวขอบคุณคณะกรรมการตรวจเยี่ยมที่สละเวลามาตรวจสอบแลให้คำแนะนำที่เป็นประโยชน์แก่ภาควิชาฯ เพื่อทีจะได้นำไปปรับปรุงพัฒนาให้ดีขึ้นต่อไป
เลิกประชุมเวลา 16.00 น..
(นางสาวรัตติยา รัตนเดชากร)
ผู้จดรายงานการประชุม 1
(นส.สุรพร ประจงแสงศรี)
ผู้จดรายงานการประชุม 2
(รศ.พญ.สุพัตรา ศิริโชติยะกุล)
ผู้ตรวจรายงานการประชุม
รายงาน TQA ภาควิชาสูติศาสตร์และนรีเวชวิทยา ประจำปี พ.ศ.2551-2552
รายงาน TQA ภาควิชาสูติศาสตร์และนรีเวชวิทยา ประจำปี พ.ศ.2552-2553
รายงาน TQA ภาควิชาสูติศาสตร์และนรีเวชวิทยา ประจำปี พ.ศ.2553-2554
รายงาน TQA ภาควิชาสูติศาสตร์และนรีเวชวิทยา ประจำปี พ.ศ.2554-2555


