อ.ชเนนทร์รับรางวัลบุคคลต้นแบบ (กรมอนามัย)
รศ.นพ.ชเนนทร์ วนาภิรักษ์ รับรางวัลบุคคลต้นแบบของกรมอนามัย ประจำปี พ.ศ.2554 โดยเข้ารับการประทานจากพระองค์เจ้าศรีรัศมิ์
รศ.นพ.ชเนนทร์ วนาภิรักษ์ รับรางวัลบุคคลต้นแบบของกรมอนามัย ประจำปี พ.ศ.2554 โดยเข้ารับการประทานจากพระองค์เจ้าศรีรัศมิ์
เรียน อาจารย์ทุกท่าน
ขอเชิญอาจารย์ทุกท่าน เข้าร่วมปฐมนิเทศน์แพทย์ประจำบ้านรุ่นใหม่ของภาควิชาฯ ประจำปีการศึกษา 2554 ในวันที่ 1 มิถุนายน 2554 เวลา 13.00 น. ณ ห้องหม่อนเจ้าฯ
รัตติยา
 ยินดีต้อนรับ
ยินดีต้อนรับภาควิชาขอต้อนรับแพทย์ประจำบ้าน (และแพทย์ใช้ทุน) และแพทย์ต่อยอดประจำการศึกษาใหม่ทุกท่าน
แพทย์ใช้ทุนใหม่
แพทย์ประจำบ้าน
แพทย์ต่อยอด
ทางวิทยาศาสตร์แบ่งคำว่ามารดาเป็น 3 กลุ่มคือ ทางพันธุกรรม, ทางการตั้งครรภ์ และทางสังคม
การอุ้มบุญ (Gestational carrier pregnancy หรือ gestational surrogacy) คือ การที่ Intended mother ให้ผู้หญิงอื่นตั้งครรภ์แทน โดย Intended mother จะเป็นผู้ให้ไข่ (egg) และสามีของ intended mother ให้เชื้ออสุจิ (sperm) ในบางครั้งใช้ไข่หรืออสุจิจากการบริจาค (donor) มาทำการปฏิสนธินอกร่างกายหรือ IVF (in vitro fertilization) ทำให้เกิดตัวอ่อนแล้วย้ายไปยังมดลูกของ gestation carrier ดังนั้น gestational carrier (surrogacy) จะไม่มีพันธุกรรมเกี่ยวข้องกับตัวอ่อน(1)
Surrogate carrier (traditional surrogacy) คือการที่ผู้หญิงตั้งครรภ์ใช้ไข่ของตนเองเพื่อผสมกับอสุจิของผู้อื่นจาก Intended father หรือ sperm donor ดังนั้น surrogate carrier จะมีพันธุกรรมที่เกี่ยวข้องกับตัวอ่อน โดยหน้าที่ของ Gestational carrier และ surrogate carrier จะจำกัดเพียงแค่ช่วงตั้งครรภ์และคลอดบุตรเท่านั้น(2)
ส่วนการตั้งครรภ์ที่หญิงอุ้มบุญได้รับค่าตอบแทนสำหรับการตั้งครรภ์และการคลอดบุตร เรียกว่า Commercial surrogacy และการตั้งครรภ์อุ้มบุญการกุศลเรียกว่า altruistic surrogacy(3)
1. ผู้หญิงที่ต้องการตั้งครรภ์แต่ไม่มีมดลูกที่ทำงานได้ อาจเป็นตั้งแต่เกิดหรือจากการรักษา เช่น Mullerian agenesis, post hysterectomy, Asherman syndrome เป็นต้น (4-8) อย่างไรก็ตามผู้หญิงเหล่านี้อาจมีรังไข่ที่ผิดปกติหรือการทำงานของรังไข่ที่ลดลง ทำให้ไม่สามารถให้ไข่ได้ อาจจำเป็นต้องใช้ไข่บริจาค (oocyte donation) เกี่ยวกับเรื่องการปลูกถ่ายมดลูก (uterine transplant) ยังอยู่ในช่วงการทดลอง (9, 10) มีรายงานการปลูกถ่ายสำเร็จในลิงและสุนัข
2. ผู้หญิงที่ต้องการตั้งครรภ์แต่มีโรคทางอายุรกรรมที่รุนแรง โดยปกติการเปลี่ยนแปลงทางสรีรวิทยาของผู้หญิงในขณะตั้งครรภ์สามารถกระตุ้นโรคเดิมของผู้ป่วยให้เป็นมากขึ้น ทำให้เกิดอันตรายมากขึ้นกับมารดาและทารก เช่น ผู้หญิงที่ตั้งครรภ์และเป็นโรค Eisenmenger จะมีอัตราการตายของมารดา 30-50% ในผู้หญิงที่เคยได้รับการปลูกถ่ายอวัยวะซึ่งจำเป็นต้องได้รับยาที่ผ่านรกได้ ทำให้เกิดผลเสียกับทารก ส่วนในผู้หญิงที่เป็นมะเร็งที่เกี่ยวข้องกับฮอร์โมนเอสโตรเจนการตั้งครรภ์อาจกระตุ้นโรคได้
3. ผู้หญิงที่ต้องการตั้งครรภ์แต่มีประวัติทางสูติกรรมที่ไม่ดี (Poor obstetric history) เช่น ผู้หญิงที่มีการแท้งซ้ำซากหรือผู้หญิงที่ทำการย้ายตัวอ่อนแล้วล้มเหลว (failed IVF) โดยผู้หญิงในกลุ่มนี้ควรหาสาเหตุของการแท้งซ้ำซากหรือ failed IVF ก่อน ถ้าสาเหตุเกิดจากโครโมโซมผิดปกติให้พิจารณาเรื่องการใช้ไข่บริจาคและ/หรือ อสุจิบริจาคก่อน ถึงพิจารณาใช้การตั้งครรภ์แบบอุ้มบุญ (gestational carrier) นอกจากนี้ในผู้หญิงที่ตั้งครรภ์แล้วมีผลลัพธ์ที่ไม่ดี (poor pregnancy outcome) อาจเป็นข้อบ่งชี้ให้ใช้การตั้งครรภ์แบบอุ้มบุญได้ เช่น ผู้หญิงที่เคยตั้งครรภ์แล้วมีภาวะครรภ์เป็นพิษชนิดรุนแรงเกือบเสียชีวิต (severe preeclampsia with HELLP syndrome) (11, 12)
การคัดเลือกผู้หญิงที่จะมาตั้งครรภ์แบบอุ้มบุญมีหลายปัจจัยที่ใช้พิจารณา โดยปัจจัยที่มีความสำคัญคือประวัติทางสูติกรรมและอายุรกรรม โดยผู้หญิงที่เคยคลอดบุตรได้สำเร็จ (Successful obstetrical history) จะเป็นตัวทำนายผลลัพธ์ในการตั้งครรภ์อุ้มบุญ เช่น ผู้หญิงที่เคยคลอดบุตรก่อนกำหนดมีโอกาสคลอดบุตรก่อนกำหนดในครรภ์ต่อไปสูงขึ้น แม้ว่าโดยส่วนใหญ่ผู้หญิงเหล่านี้จะคลอดบุตรครบกำหนดในครรภ์ถัดมา ดังนั้นการเลือกผู้หญิงที่จะมาตั้งครรภ์แบบอุ้มบุญจะต้องเคยคลอดบุตรปกติอย่างน้อย 1 ครั้งและไม่มีโรคแทรกซ้อนทางอายุรกรรมยกเว้นโรคไทรอยด์ทำงานน้อยที่ได้รับการรักษาอย่างดีแล้ว(11)
ผู้หญิงที่ตั้งครรภ์อุ้มบุญมักเลือกที่อายุน้อยเพราะเมื่อผู้หญิงอายุมากขึ้นอาจมีผลเกี่ยวกับมดลูกที่ทำให้ไม่เหมาะสมต่อการตั้งครรภ์เช่น การมีเนื้องอกมดลูก การมีแผลเป็นที่เยื่อบุโพรงมดลูกจากการทำหัตถการก่อนหน้านี้ อาจมีผลทำให้เลือดไปเลี้ยงมดลูกลดลง อย่างไรก็ตามปัจจัยเหล่านี้มีผลต่อการตั้งครรภ์น้อยกว่าอายุของไข่(13-19) การใช้ผู้หญิงอุ้มบุญที่มีเชื้อชาติแตกต่างกับผู้หญิงที่ต้องการมีบุตร จะใช้ข้อพิจารณาทางกฎหมาย สังคมและวัฒนธรรม(20)
ด้านความรู้สึกของหญิงอุ้มบุญมีความสำคัญเพราะหญิงอุ้มบุญต้องเตรียมความรู้สึกที่จะให้บุตรเมื่อคลอดแก่ Intended parents ซึ่งความรู้สึกเกี่ยวกับการคลอดและการส่งบุตรให้ผู้อื่นไม่สามารถคาดเดาได้โดยมีปัจจัยหลายๆด้านเกี่ยวกับความสัมพันธ์ระหว่างมารดาและทารก(20-24) วิธีการแก้ไขคือการดูประวัติอย่างละเอียดของหญิงอุ้มบุญด้านศาสนา ศีลธรรมและจริยธรรมซึ่งช่วยให้การส่งต่อบุตรที่เกิดขึ้นอย่างราบรื่น(25) แนวทางของสมาคมการใช้เทคโนโลยีช่วยการเจริญพันธุ์แนะนำให้ตรวจคัดกรองด้านจิตใจแก่ผู้หญิงที่จะมาอุ้มบุญ
ด้านจริยธรรมและข้อพิจารณาเกี่ยวกับสัญญา จะมีทีมงานประกอบด้วยแพทย์ ทนายความและนักกฎหมาย ช่วยร่างข้อตกลงระหว่างหญิงอุ้มบุญและ Intended parents แม้ว่าจะไม่มีทางเป็นไปได้ที่จะคาดการณ์เกี่ยวกับเหตุการณ์ทั้งหมดที่จะเกิดขึ้นแต่ก็ต้องมีการอธิบายอย่างรอบคอบและกว้างขวางก่อนจะใช้วิธีการอุ้มบุญ (20-30)
ความคาดหมายของผู้ที่มีส่วนเกี่ยวข้องกับการอุ้มบุญระหว่างการตั้งครรภ์และทันทีหลังการคลอดควรจะถูกกำหนดอย่างชัดเจนก่อนเริ่มใช้เทคโนโลยีช่วยการเจริญพันธุ์ ในบางประเทศอาจมีกฎหมายที่จะครอบคลุมเกี่ยวกับ Intended parents สามารถกำหนดการกระทำและพฤติกรรมของหญิงอุ้มบุญที่อาจส่งผลกระทบต่อการตั้งครรภ์ เช่น หากไม่ต้องการให้หญิงอุ้มบุญสูบบุหรี่ระหว่างการตั้งครรภ์ อาจมีการช่วยจ่ายเงินให้หญิงอุ้มบุญเข้ารับการรักษาการหยุดบุหรี่แต่ไม่สามารถบังคับให้หญิงที่จะอุ้มบุญเข้ารับการรักษาได้ หรือในประเด็นที่สำคัญอื่น เช่น การตรวจวินิจฉัยก่อนคลอดหากพบว่าเด็กมีความผิดปกติ คำถามเกี่ยวกับใครเป็นผู้มีอำนาจตัดสินใจในการยุติการตั้งครรภ์ และหากหญิงอุ้มบุญต้องการตั้งครรภ์ต่อแต่ Intended parents ต้องการยุติการตั้งครรภ์จะทำอย่างไร(27)
ประเด็นเรื่องหลังคลอดควรอยู่ในสัญญาที่ชัดเจนเกี่ยวกับหลังคลอดหญิงอุ้มบุญจะต้องให้นมบุตรหรือไม่ ส่วนด้านค่าชดเชยทางการเงินควรถูกระบุอย่างชัดเจน ค่าชดเชยที่เหมาะสมสำหรับหญิงอุ้มบุญเป็นเท่าไร ค่าใช้จ่ายที่คาดหวังและไม่ได้คาดหวังไว้จะได้รับเงินชดเชยจาก Intended parents ทั้งหมดหรือไม่ ดังนั้นโดยทั่วไปญาติไม่ต้องการค่าชดเชยทางการเงินจากการตั้งครรภ์แทนดังนั้นกำหนดให้หญิงอุ้มบุญจะต้องเกี่ยวข้องเป็นญาติกับ intended parents อย่างไรก็ตามหญิงอุ้มบุญอาจมาจากการรับสมัครก็ได้ โดยต้องกำหนดความต้องการทางการเงินให้เข้ากันทั้ง 2 ฝ่าย
ในประเด็นสุดท้ายหญิงอุ้มบุญจะทำอย่างไรหาก Intended parents เสียชีวิต วิธีการแก้ไขในปัจจุบันคือคู่สมรสที่ต้องการใช้วิธีการอุ้มบุญต้องปรึกษากับทนายทางกฎหมายเพื่อดูว่ากฎหมายของประเทศที่อยู่กำหนดว่าใครจะเป็นพ่อแม่ที่ถูกต้องตามกฎหมายของลูกที่จะเกิดมา ดังนั้นควรมีนโยบายที่ชัดเจนเกี่ยวกับการอุ้มบุญก่อนจะมีการใช้จริง(28)
การปกป้องหญิงอุ้มบุญ ควรมีแนวทางการป้องกันสุขภาพและความปลอดภัยของหญิงอุ้มบุญ เช่น ในคู่สามีภรรยาที่ติดเชื้อเอดส์จะไม่สามารถให้ผู้อื่นเป็นหญิงอุ้มบุญได้ ในประเทศอเมริกากำหนดให้ตรวจโรคติดเชื้อของคู่สามีภรรยาทั้งหมดก่อนจะมีการใส่ตัวอ่อนให้หญิงอุ้มบุญ ถ้าผลการตรวจผิดปกติจะต้องบอกหญิงอุ้มบุญทั้งหมด ซึ่งหญิงอุ้มบุญสามารถปฏิเสธได้(31, 32)
ในผู้หญิงที่เคยมีประวัติทางสูติศาสตร์ที่ไม่ดีสามารถส่งต่อความเสี่ยงนี้ต่อหญิงอุ้มบุญได้หรือไม่ ในการศึกษาปัจจุบันไม่พบว่ามีอุบัติการณ์ส่งต่อความเสี่ยงที่เพิ่มขึ้น ในหญิงอุ้มบุญที่เกิดภาวะแทรกซ้อนทางสูติกรรมมักเกี่ยวข้องกับภาวะโรคเดิมของหญิงอุ้มบุญตั้งแต่ก่อนตั้งครรภ์(33, 34)
ผลลัพธ์ของการตั้งครรภ์อุ้มบุญ พบว่าอัตราการเกิดมีชีวิตสูงกว่าในกลุ่มที่ใช้เทคโนโลยีเด็กหลอดแก้วทั่วไป อธิบายจากหญิงอุ้มบุญมักมีอายุที่น้อยและมีสภาวะแวดล้อมในมดลูกที่เหมาะสม เหตุผลอื่นคือในผู้หญิงที่มีบุตรยากมักมีการตั้งครรภ์ที่มีภาวะแทรกซ้อนมากกว่าผู้หญิงปกติดังนั้นการใช้การตั้งครรภ์แบบอุ้มบุญจะมีความเสี่ยงในการตั้งครรภ์เทียบเท่ากับผู้หญิงปกติ(1, 2, 5, 11-13) นอกจากนี้พบว่าการตั้งครรภ์แบบอุ้มบุญไม่ส่งผลในด้านลบต่อบิดามารดาหรือบุตรที่เกิดออกมาเมื่อเปรียบเทียบกับครอบครัวปกติ(22)
กฎหมายเกี่ยวกับการตั้งครรภ์อุ้มบุญมีความซับซ้อนและไม่มั่นคงมาก มีการละเลยต่อกฎหมายในหลายประเทศซึ่งกำหนดให้มารดาที่ให้คลอดบุตรเป็นแม่ของลูก ในบางสถานที่ที่มีอำนาจของศาลมีความเป็นไปได้เกี่ยวกับการอนุญาตให้ตั้งครรภ์อุ้มบุญและพ่อแม่ซึ่งให้ตัวอ่อนแก่หญิงอุ้มบุญอาจเป็นพ่อแม่ที่ถูกต้องตามกฎหมายหลังการเกิด ส่วนในบางแห่งมีคำสั่งศาลให้ระบุชื่อ intended parents ในใบเกิดทารก
10. ประเทศญี่ปุ่น ห้ามทำ surrogacy
11. ประเทศเนเธอร์แลนและเบลเยียม การ altruistic surrogacy สามารถทำได้แต่ commercial surrogacy ผิดกฎหมาย
12. ประเทศซาอุดิอาระเบีย เนื่องจากด้านศาสนาเป็นหลักจึงไม่อนุญาตให้ทำ surrogacy แต่จะเน้นการรักษาเกี่ยวกับการเจริญพันธุ์ของผู้หญิงมากกว่า และเป็นประเทศแรกในโลกเกี่ยวกับ uterus transplant
13. ประเทศสวีเดน ยังไม่มีความชัดเจนเกี่ยวกับด้านการตั้งครรภ์อุ้มบุญ ลูกที่เกิดออกมาเป็นลูกของหญิงอุ้มบุญ และหญิงอุ้มบุญสามารถเปลี่ยนใจไม่ให้บุตรแก่ intended parents ได้
14. ประเทศยูเครน การใช้ surrogacy ถูกต้องตามกฎหมาย หญิงอุ้มบุญไม่มีสิทธิต่อลูกที่เกิดมา
15. ประเทศสหราชอาณาจักร การทำ commercial surrogacy ไม่ถูกกฎหมาย หญิงอุ้มบุญมีสิทธิที่ถูกต้องในบุตรที่เกิดออกมา
16. ประเทศสหรัฐอเมริกา ในแต่ละรัฐมีกฎหมายของตนเอง ส่วนใหญ่การทำ surrogacy จะถูกต้องตามกฎหมายเช่น Florida, California และ Pennsylvania แต่ผิดกฎหมายใน New York
การใช้ไข่บริจาคเป็นเทคโนโลยีช่วยการเจริญพันธุ์สมัยใหม่ ก่อนหน้านี้วิธีการนี้แนะนำให้ทำในผู้หญิงที่หมดประจำเดือนก่อนกำหนดหรือผู้หญิงที่อาจส่งต่อความผิดปกติทางโครโมโซมสู่ลูก แต่ปัจจุบันมีการใช้มากขึ้นเมื่อมีภาวะเจริญพันธุ์ที่ผิดปกติแต่ใช้บ่อยในผู้หญิงที่หมดประจำเดือนไปแล้ว(36)
การใช้ไข่บริจาคสามารถทำได้ทั้งในผู้หญิงวัยเจริญพันธุ์ปกติและผู้หญิงที่การทำงานของรังไข่ล้มเหลว (Ovarian failure) โดยในผู้หญิงที่รังไข่ทำงานล้มเหลวต้องการฮอร์โมนเอสโตรเจนและโปรเจสเตอโรนเพื่อเตรียมเยื่อบุโพรงมดลูกในการฝังตัวและให้ต่อไปจนสิ้นสุดการตั้งครรภ์ไตรมาสแรก
ต่อมามีการพัฒนาเกี่ยวกับเทคโนโลยีการใช้ไข่บริจาคมากขึ้นประกอบด้วย วิธีการเก็บไข่บริจาคโดยใช้เครื่องอุลตร้าซาวน์ การใช้ยาฮอร์โมนกระตุ้นต่อมใต้สมองในการปรับวงจรของผู้บริจาคไข่ การรวบรวมผู้บริจาคที่มีอายุน้อยทำให้คุณภาพและปริมาณของไข่เพิ่มขึ้น และเทคโนโลยีเกี่ยวกับการเก็บตัวอ่อนที่ดีขึ้นทำให้สามารถย้ายตัวอ่อนได้หลายครั้งจากการเก็บไข่ครั้งเดียว(37-40) ปัจจุบันพบว่าการใช้ไข่บริจาคทำให้เกิดการตั้งครรภ์สำเร็จจำนวนมากในผู้หญิงอายุ 40-50 ปี บ่งถึงอายุของไข่มีความสำคัญมากกว่าอายุของมดลูก(36)
วิธีการใช้ไข่บริจาคในปัจจุบัน ประกอบด้วยการปรับวงจรประจำเดือนของหญิงมีบุตรยากร่วมกับการกระตุ้นไข่ของผู้บริจาค ดังนี้
1. การกระตุ้นไข่ (Ovarian hyperstimulation) ใช้ฮอร์โมนจากต่อมใต้สมอง (gonadotropins) ตามด้วยการติดตามการตอบสนองของรังไข่ ด้วยวิธีวัดระดับฮอร์โมน estradiol ในกระแสเลือดและการทำอุลตร้าซาวน์ทางช่องคลอดดูรังไข่
2. การเก็บไข่ (oocyte recovery) ทำโดยใช้เข็มเจาะดูดทางช่องคลอดโดยใช้เครื่องอุลตร้าซาวน์เป็นตัวนำทาง (transvaginal ultrasound-guided needle aspiration) แล้วนำไข่ที่ได้ไปผสมกับอสุจิ ในผู้บริจาคไข่พบภาวะแทรกซ้อนพบได้ประมาณ 1 เปอร์เซ็นต์ในผู้บริจาคคือ ภาวะแทรกซ้อนจากการดมยาสลบ เลือดออก ติดเชื้อและภาวะการกระตุ้นไข่มากเกิน (ovarian hyperstimulation syndrome)(41)
3. วงจรประจำเดือนของผู้รับบริจาคไข่ (Recipient) จะต้องถูกปรับให้เข้ากับผู้บริจาคด้วยการใช้ฮอร์โมน estrogen-progestin โดยทั่วไปใช้ micronized estradiol ร่วมกับ progesterone แบบสอดช่องคลอด ส่วนวิธีอื่นๆ เช่น ให้ estradiol แบบแปะร่วมกับ progesterone แบบฉีดเข้ากล้าม พบว่าผลสำเร็จใกล้เคียงกัน มีความเสี่ยงและผลข้างเคียงน้อยเช่นกัน (42)
รายงานภาวะแทรกซ้อนของผู้รับบริจาคประกอบด้วยการติดเชื้อเป็นฝีหนองในอุ้งเชิงกราน การตั้งครรภ์นอกมดลูก ลูกมีโครโมโซมผิดปกติ มารดาเสียชีวิตจากเส้นเลือดผิดปกติในสมองหรือเส้นเลือดใหญ่ แต่ภาวะแทรกซ้อนเหล่านี้ไม่เพิ่มขึ้นเมื่อเทียบกับการตั้งครรภ์ปกติ(43-45)
ข้อบ่งชี้ในการใช้ไข่บริจาคคือ รังไข่ทำงานล้มเหลวหรือรังไข่ไม่ทำงาน มีโรคที่ถ่ายทอดทางพันธุกรรม รังไข่ทำงานได้น้อย ใช้เทคโนโลยีช่วยเจริญพันธุ์แล้วได้ไข่จำนวนน้อย อายุมากกว่า 40 ปี(36)
การคัดเลือกผู้บริจาคไข่ แบบดั้งเดิมผู้บริจาคจะไม่ทราบว่าใครคือผู้รับบริจาค ในประเทศอเมริกาผู้บริจาคไข่จะได้เงินตอบแทนแต่ในบางพื้นที่ยังไม่เป็นที่ยอมรับและผิดกฎหมาย(46) ตามปกติการจับคู่ผู้บริจาคและผู้รับบริจาคจะขึ้นอยู่กับลักษณะภายนอกที่คล้ายคลึงกัน ในบางครั้งมีการบริจาคไข่ให้แก่ผู้ที่ตนรู้จักเช่น พี่น้องหรือลูกสาว(47, 48)
เกณฑ์ส่วนใหญ่ของผู้บริจาคไข่คือ อายุ18-34 ปี การกำหนดอายุไม่มากเกินไปเนื่องจากต้องการลดความต้องการตรวจวินิจฉัยก่อนคลอดเมื่อตั้งครรภ์ และในศูนย์ช่วยการเจริญพันธุ์ส่วนใหญ่มักต้องการผู้บริจาคที่ได้รับการยืนยันว่ามีภาวะเจริญพันธุ์ที่ดีคือจะต้องตั้งครรภ์คลอดอย่างน้อย 1 ครั้ง(49, 50)
ในศูนย์ช่วยการเจริญพันธุ์ส่วนใหญ่จะมีการตรวจคัดกรองผู้บริจาคไข่ ทั้งด้านร่างกาย จิตใจและโรคติดเชื้อ ในประเทศอเมริกามีการควบคุมในมีการตรวจโรคติดเชื้อในผู้บริจาคไข่ทุกราย มีการตรวจซิฟิลิส ไวรัสตับอักเสบชนิดบีและซี เชื้อไวรัสเอดส์(51) นอกจากนี้ในแนวทางการรักษาใหม่ยังต้องมีการตรวจร่างกายและตรวจการติดเชื้อที่ปากมดลูกทั้งหนองในแท้และหนองในเทียมภายใน 30 วันก่อนรับบริจาคไข่ นอกจากนี้ยังต้องมีการตรวจหมู่เลือด Rh ให้เข้ากันและโรคทางพันธุกรรมบางอย่างตามพื้นที่เช่น โรคธาลัสซีเมียในเอเชีย โรค sickle cell anemia ในคนแอฟริกัน
ผลลัพธ์ด้านการตั้งครรภ์และสูติกรรม มีอัตราการตั้งครรภ์มีชีวิตในมดลูกสูงประมาณ 50-60% ต่อการย้ายตัวอ่อน 1 ครั้ง(52) ซึ่งคาดการณ์ได้ว่าหากใช้การย้ายตัวอ่อนหลายครั้งโอกาสประสบความสำเร็จประมาณ 75-90% ไม่มีภาวะแทรกซ้อนพิเศษสำหรับการตั้งครรภ์จากไข่บริจาคและมีผลลัพธ์ที่ดี อย่างไรก็ตามผู้หญิงตั้งครรภ์ส่วนใหญ่อายุมากกว่า 35 ปีซึ่งถือว่ามีความเสี่ยงสูงอยู่แล้ว นอกจากนี้การตั้งครรภ์แฝดพบบ่อยมากขึ้นประมาณ 25%ของการตั้งครรภ์ทั้งหมด ทำให้ความเสี่ยงด้านสูติกรรมมากขึ้น เช่น ความดันโลหิตสูงระหว่างการตั้งครรภ์โดยเฉพาะในผู้หญิงอายุมากกว่า 40 ปี ทารกโตช้าในครรภ์ ในที่สุดจากหลายเหตุผลทำให้มีอัตราการผ่าคลอดประมาณ 50-75%
ทางเลือกอื่นสำหรับการหาไข่บริจาคเช่น การเก็บไข่จากวงจรประจำเดือนปกติเพื่อหลีกเลี่ยงภาวะกระตุ้นรังไข่เกินและช่วยลดค่าใช้จ่ายสำหรับการบริจาคไข่ การปลูกถ่ายรังไข่ของตนเองหลังแช่แข็ง การนำไข่จากทารกในครรภ์ที่จะทำแท้ง การนำรังไข่จากศพ แต่ในประเด็นการนำไข่จากทารกหรือรังไข่จากศพยังเป็นข้อถกเถียงสำคัญทางจริยธรรมซึ่งควรได้ข้อสรุปก่อนจะนำไปใช้จริง(53-55)
สำหรับเรื่องการอุ้มบุญ เมื่อกฎหมายยังไม่ออกมา แพทย์ก็ต้องปฏิบัติตามประกาศของแพทยสภา ฉบับที่ 21/2545 ซึ่งมีกำหนดเกี่ยวกับการตั้งครรภ์แทนไว้ 3 ประการคือ
1. ต้องใช้ตัวอ่อนที่เกิดจากเซลล์สืบพันธุ์ของคู่สมรสเท่านั้น
2. จะต้องไม่เป็นไปในลักษณะการรับจ้างตั้งครรภ์
3. หญิงที่ตั้งครรภ์แทนต้องเป็นญาติโดยสายเลือดของคู่สมรสฝ่ายใดฝ่ายหนึ่ง
การให้บริการนอกเหนือไปจากนี้ ต้องได้รับความเห็นชอบจากราชวิทยาลัยสูตินรีแพทย์แห่งประเทศไทยก่อนทุกครั้ง เช่น การจะใช้เซลล์สืบพันธุ์บริจาค หรือไม่มีญาติที่จะตั้งครรภ์แทน เป็นต้น
ตามกฎหมายปัจจุบันถือว่า หญิงที่คลอดเป็นมารดาของเด็ก พ่อแม่ที่เป็นเจ้าของอสุจิและไข่ต้องรับไปเป็นบุตรบุญธรรม กรณีเช่นนี้ทำให้เด็กเสียสิทธิบางอย่าง และยังสร้างความสับสน อาจมีผลกระทบต่อจิตใจของเด็กจึงมีการร่าง พ.ร.บ. คุ้มครองเด็กที่เกิดโดยเทคโนโลยีช่วยการเจริญพันธุ์ทางการแพทย์ พ.ศ……
1.กำหนดให้การผสมเทียมต้องกระทำต่อหญิงที่มีสามีที่ชอบด้วยกฎหมายแล้วเท่านั้นและจะต้องได้รับความยินยอมเป็นหนังสือจากสามีและภรรยาที่ชอบด้วยกฎหมายกรณีการใช้อสุจิจากผู้บริจาค (ร่างมาตรา 19 และร่างมาตรา 20)
2. กำหนดวิธีการดำเนินการตั้งครรภ์แทนไว้สองกรณี ได้แก่ (1) การใช้ตัวอ่อนที่เกิดจากอสุจิและไข่ของสามีภรรยาที่ชอบด้วยกฎหมายที่ประสงค์จะให้มีการตั้งครรภ์แทน และ (2) การใช้ตัวอ่อนที่เกิดจากอสุจิหรือไข่ของสามีหรือภรรยาที่ชอบด้วยกฎหมายที่ประสงค์จะให้มีการตั้งครรภ์แทนกับอสุจิหรือไข่ของผู้อื่น (ร่างมาตรา 22)
3. กำหนดให้แพทยสภาโดยความเห็นชอบของคณะกรรมการประกาศกำหนดหลักเกณฑ์ วิธีการ และเงื่อนไขเกี่ยวกับค่าใช้จ่ายในการบำรุงรักษาสุขภาพของหญิงที่รับตั้งครรภ์แทนในขณะตั้งครรภ์ การคลอดและหลังคลอด (ร่างมาตรา 24)
4.ให้เด็กที่เกิดจากในการใช้อสุจิ/ไข่บริจาคหรือการตั้งครรภ์แทน นั้นเป็นบุตรชอบด้วยกฎหมายของสามีและภริยาที่ชอบด้วยกฎหมายซึ่งประสงค์จะมีบุตร แม้ว่าสามีหรือภริยาที่ชอบด้วยกฎหมายซึ่งประสงค์จะมีบุตรถึงแก่ความตายก่อนเด็กเกิด (ตายคนเดียว) ในกรณีที่สามีและภริยาที่ชอบด้วยกฎหมายที่ประสงค์ให้มีการตั้งครรภ์แทนถึงแก่ความตายก่อนเด็กเกิด (ตายทั้ง 2 คน) ให้หญิงที่รับตั้งครรภ์แทนเป็นผู้ปกครองเด็กนั้นจนกว่าจะมีการตั้งผู้ปกครองขึ้นใหม่ (ร่างมาตรา 27และ28)
5. กำหนดหลักเกณฑ์เกี่ยวกับการรับฝาก การรับบริจาค การใช้ประโยชน์จากอสุจิ ไข่ หรือตัวอ่อนที่รับฝากหรือรับบริจาค เนื่องมาจากการดำเนินการใช้เทคโนโลยีช่วยการเจริญพันธุ์ทางการแพทย์ หรือการทำลายตัวอ่อนที่รับฝากหรือรับบริจาค (ร่างมาตรา 37)
6. กำหนดห้ามใช้ประโยชน์จากอสุจิ ไข่ หรือตัวอ่อนที่ฝากไว้ในกรณีที่เจ้าของอสุจิ ไข่ หรือตัวอ่อนดังกล่าวตายลง ยกเว้นกรณีที่เจ้าของอสุจิ ไข่ หรือตัวอ่อนให้ความยินยอมเป็นหนังสือไว้ก่อนตายและต้องใช้อสุจิ ไข่ หรือตัวอ่อนเพื่อบำบัดรักษาภาวะการมีบุตรยากของสามีหรือภรรยาที่ยังมีชีวิตอยู่เท่านั้น (ร่างมาตรา 38)
7. กำหนดโทษในทางจริยธรรม โดยมุ่งลงโทษผู้ประกอบวิชาชีพเวชกรรมที่ไม่ปฏิบัติตามประกาศของ แพทยสภาโดยความเห็นชอบของคณะกรรมการคุ้มครองเด็กที่เกิดโดยอาศัยเทคโนโลยีช่วยการเจริญพันธุ์ทางการแพทย์ (ร่างมาตรา 39 และร่างมาตรา 40)
8. กำหนดบทเฉพาะกาลเพื่อรับรองให้ผู้ประกอบวิชาชีพเวชกรรมซึ่งเป็นผู้รับผิดชอบหรือให้บริการเกี่ยวกับเทคโนโลยีช่วยการเจริญพันธุ์ทางการแพทย์ตามประกาศแพทยสภาว่าด้วยมาตรฐานการให้บริการเทคโนโลยีช่วยการเจริญพันธุ์อยู่ก่อนวันที่ร่างพระราชบัญญัตินี้ใช้บังคับ ให้สามารถดำเนินการต่อไปได้จนกว่าจะมีประกาศแพทยสภาโดยความเห็นชอบของคณะกรรมการเกี่ยวกับคุณสมบัติและมาตรฐานการให้บริการเทคโนโลยีช่วยการเจริญพันธุ์ทางการแพทย์ ใช้บังคับ (ร่างมาตรา 47)
9. กำหนดบทเฉพาะกาลรับรองสิทธิของผู้ที่เกิดจากการตั้งครรภ์แทนก่อนวันที่พระราชบัญญัตินี้ใช้บังคับ โดยต้องยื่นคำร้องต่อศาลเพื่อให้ศาลมีคำสั่งให้ผู้ที่เกิดจากการตั้งครรภ์แทนดังกล่าวเป็นบุตรชอบด้วยกฎหมายของสามีและภรรยาที่ดำเนินการให้มีการตั้งครรภ์แทนนับแต่วันที่ผู้นั้นเกิด (ร่างมาตรา 49)
ขณะนี้ พ.ร.บ. ฉบับนี้เข้าไปที่สภาผู้แทนราษฏรมาระยะหนึ่งแล้ว ไม่ทราบว่าจะถูกหยิบยกขึ้นมาพิจารณาเมื่อใด โดยเนื้อหาใน พ.ร.บ. ฉบับนี้จะรับรองสิทธิของสามีภรรยา เจ้าของเซลล์สืบพันธุ์ว่าเป็นพ่อแม่ของเด็ก นอกจากนี้ยังอนุญาตให้ใช้อสุจิหรือไข่บริจาคได้ ยกเว้นไม่ให้ใช้ไข่ของหญิงที่ตั้งครรภ์แทน ส่วนการรับจ้างตั้งครรภ์ รวมทั้งนายหน้า การโฆษณา จะเป็นความผิด มีโทษทั้งจำคุกและปรับ กรณีของหญิงที่ตั้งครรภ์แทนก็กำหนดแต่ว่าเคยมีบุตรมาก่อน และต้องไม่ใช่บุพการีหรือผู้สืบสันดาน หมายความว่าแม้มิใช่ญาติสายเลือดแต่ถ้าไม่ใช่การรับจ้าง ก็สามารถตั้งครรภ์แทนได้ และหากเป็นญาติโดยสายเลือด ก็ห้าม แม่-ลูก ตั้งครรภ์แทนกัน มิฉะนั้นเด็กอาจสับสน เช่น แม่ตั้งครรภ์แทนลูกสาว เด็กออกมาไม่รู้จะเรียกแม่หรือเรียกยาย เป็นต้น
เมื่อเทคโนโลยีทางการแพทย์พัฒนาเรื่อยๆ กฎหมายที่มีอยู่จึงมักตามไม่ทัน การแก้ไขกฎหมายเพื่อให้ทันสมัยจึงมักมีความจำเป็น พ.ร.บ.ฉบับดังกล่าว ยังได้คุ้มครองเด็กที่เกิดจากการอุ้มบุญโดยรอบด้าน เช่น หากเด็กออกมาพิการ พ่อแม่เจ้าของเซลล์สืบพันธุ์ก็ต้องรับไป หรือสามีภรรยาเสียชีวิตก่อนเด็กเกิด ก็กำหนดให้หญิงที่รับตั้งครรภ์แทนเป็นผู้ปกครองไปก่อน จนกว่าศาลจะมีคำสั่งตั้งผู้ปกครองขึ้นใหม่ และมีบทเฉพาะกาลให้เด็กที่เกิดจากการอุ้มบุญก่อนหน้านี้ สามารถกลับมาเป็นบุตรที่ชอบด้วยกฎหมายของพ่อแม่เจ้าของเซลล์สืบพันธุ์อีกด้วย นอกจากนี้ยังมีการบัญญัติให้ครอบคลุมเทคโนโลยีช่วยการเจริญพันธุ์โดยรวม ทั้งคุณสมบัติของบุคคลและสถานบริการ ทั้งการใช้อสุจิ ไข่ หรือตัวอ่อนบริจาค ทั้งการเก็บรักษาเซลล์สืบพันธุ์และตัวอ่อน การจะนำไปใช้วิจัยต้องขออนุญาตจากคณะกรรมการ การทำ PGD หรือ cloning เหล่านี้ก็มีกฎเกณฑ์เขียนไว้
1. Utian WH, Sheean L, Goldfarb JM, Kiwi R. Successful pregnancy after in vitro fertilization and embryo transfer from an infertile woman to a surrogate. N Engl J Med. 1985 Nov 21;313(21):1351-2.
2. Utian WH, Goldfarb JM, Kiwi R, Sheean LA, Auld H, Lisbona H. Preliminary experience with in vitro fertilization-surrogate gestational pregnancy. Fertil Steril. 1989 Oct;52(4):633-8.
3. Assisted Reproductive Technology (ART) Glossary [database on the Internet]. Reproductive Technology Council. 2008 [cited.
4. Steigrad S, Hacker NF, Kolb B. In vitro fertilization surrogate pregnancy in a patient who underwent radical hysterectomy followed by ovarian transposition, lower abdominal wall radiotherapy, and chemotherapy. Fertil Steril. 2005 May;83(5):1547-9.
5. Meniru GI, Craft I. Assisted conception options for patients with good-prognosis cervical cancer. Lancet. 1997 Feb 22;349(9051):542.
6. Siddle N, Sarrel P, Whitehead M. The effect of hysterectomy on the age at ovarian failure: identification of a subgroup of women with premature loss of ovarian function and literature review. Fertil Steril. 1987 Jan;47(1):94-100.
7. Esfandiari N CE, O’Brien A, Gotlieb L, Casper RF. Gestational carrier is an optimal method for pregnancy in patients with vaginal agenesis (Rokitansky syndrome). Int J Fertil Womens Med. 2004;49(2):79.
8. Beski S, Gorgy A, Venkat G, Craft IL, Edmonds K. Gestational surrogacy: a feasible option for patients with Rokitansky syndrome. Hum Reprod. 2000 Nov;15(11):2326-8.
9. Brannstrom M, Racho El-Akouri R, Wranning CA. Uterine transplantation. Eur J Obstet Gynecol Reprod Biol. 2003 Aug 15;109(2):121-3.
10. Del Priore G, Stega J, Sieunarine K, Ungar L, Smith JR. Human uterus retrieval from a multi-organ donor. Obstet Gynecol. 2007 Jan;109(1):101-4.
11. Brinsden PR. Gestational surrogacy. Hum Reprod Update. 2003 Sep-Oct;9(5):483-91.
12. Stafford-Bell MA, Copeland CM. Surrogacy in Australia: implantation rates have implications for embryo quality and uterine receptivity. Reprod Fertil Dev. 2001;13(1):99-104.
13. Marrs RP RG, Stein AL, Vargyas JM, Stone BA. The use of surrogate gestational carriers for assisted reproductive technologies. Am J Obstet Gynecol. 1993;168(6):1858.
14. Pirhonen J, Bergersen TK, Abdlenoor M, Dubiel M, Gudmundsson S. Effect of maternal age on uterine flow impedance. J Clin Ultrasound. 2005 Jan;33(1):14-7.
15. Ubaldi F, Rienzi L, Baroni E, Ferrero S, Iacobelli M, Minasi MG, et al. Implantation in patients over 40 and raising FSH levels–a review. Placenta. 2003 Oct;24 Suppl B:S34-8.
16. Pellicer A, Simon C, Remohi J. Effects of aging on the female reproductive system. Hum Reprod. 1995 Dec;10 Suppl 2:77-83.
17. Cano F, Simon C, Remohi J, Pellicer A. Effect of aging on the female reproductive system: evidence for a role of uterine senescence in the decline in female fecundity. Fertil Steril. 1995 Sep;64(3):584-9.
18. Abdalla HI WM, Thomas A, Korea L. Age of the uterus does not affect pregnancy or implantation rates; a study of egg donation in women of different ages sharing oocytes from the same donor. Hum Reprod. 1997;12(4):827.
19. Navot D DM, Bergh PA, Guzman I, Karstaedt A, Scott RT Jr, Garrisi GJ, Hofmann GE. Age-related decline in female fertility is not due to diminished capacity of the uterus to sustain embryo implantation. Fertil Steril 1994;61(1):97.
20. Cherry AL. Nurturing in the service of white culture: racial subordination, gestational surrogacy, and the ideology of motherhood. Tex J Women Law. 2001 Spring;10(2):83-128.
21. Pretorius D. Surrogate motherhood: A worldwide view of the issues. New Eng J Med 1994(331):685.
22. Golombok S MF, Murray C, Lycett E, Jadva V. Surrogacy families: parental functioning, parent-child relationships and children’s psychological development at age 2. J Child Psychol Psychiatry. 2006;47(2):213.
23. Van Zyl L. Intentional parenthood: responsibilities in surrogate motherhood. Health Care Anal. 2002;10(2):165-75.
24. Fuscaldo G. Genetic ties: are they morally binding? Bioethics. 2006;20(2):64.
25. Bravennan AM CS. A comparison of oocyte donors’ and gestational carriers/surrogates’ attitudes towards third party reproduction. J Assist Reprod Genet. 2002;19(10):462.
26. Gunn W. Bioethics and Law: Standard of Care: The Law of American Bioethics. JAMA. 1994(271):795.
27. Yamamoto K, Moore SA. A trust analysis of a gestational carrier’s right to abortion. Fordham Law Rev. 2001 Oct;70(1):93-186.
28. Rosen A. Third-party reproduction and adoption in cancer patients. J Natl Cancer Inst Monogr. 2005(34):91-3.
29. Brinsden P. Surrogacy. In Brinsden PE, editor.; 1999.
30. MacCallum F, Lycett E, Murray C, Jadva V, Golombok S. Surrogacy: the experience of commissioning couples. Hum Reprod. 2003 Jun;18(6):1334-42.
31. Guichon J. The body, emotions and intentions: challenges of preconception arrangements for health care providers. CMAJ. 2007 Feb 13;176(4):479-81.
32. Reilly DR. Surrogate pregnancy: a guide for Canadian prenatal health care providers. CMAJ. 2007 Feb 13;176(4):483-5.
33. Duffy DA, Nulsen JC, Maier DB, Engmann L, Schmidt D, Benadiva CA. Obstetrical complications in gestational carrier pregnancies. Fertil Steril. 2005 Mar;83(3):749-54.
34. Parkinson J, Tran C, Tan T, Nelson J, Batzofin J, Serafini P. Perinatal outcome after in-vitro fertilization-surrogacy. Hum Reprod. 1999 Mar;14(3):671-6.
35. Surrogacy. Journal [serial on the Internet]. 2011 Date: Available from: http://en.wikipedia.org/wiki/Surrogate_pregnancy#cite_note-11#cite_note-11.
36. Sauer MV, Kavic SM. Oocyte and embryo donation 2006: reviewing two decades of innovation and controversy. Reprod Biomed Online. 2006 Feb;12(2):153-62.
37. Sauer MV, Bustillo M, Gorrill MJ, Louw JA, Marshall JR, Buster JE. An instrument for the recovery of preimplantation uterine ova. Obstet Gynecol. 1988 May;71(5):804-6.
38. Sauer MV, Paulson RJ. Human oocyte and preembryo donation: an evolving method for the treatment of infertility. Am J Obstet Gynecol. 1990 Nov;163(5 Pt 1):1421-4.
39. Borrero C, Remohi J, Ord T, Balmaceda JP, Rojas F, Asch RH. A program of oocyte donation and gamete intra-fallopian transfer. Hum Reprod. 1989 Apr;4(3):275-9.
40. Balmaceda JP, Alam V, Roszjtein D, Ord T, Snell K, Asch RH. Embryo implantation rates in oocyte donation: a prospective comparison of tubal versus uterine transfers. Fertil Steril. 1992 Feb;57(2):362-5.
41. Sauer MV. Defining the incidence of serious complications experienced by oocyte donors: a review of 1000 cases. Am J Obstet Gynecol. 2001 Feb;184(3):277-8.
42. Sauer M, Cohen, MA. Egg and Embryo Donation. 2nd ed, Gardner (Ed), ed. London Textbook of Assisted Reproductive Technologies; 2004.
43. Sauer MV, Paulson RJ. Pelvic abscess complicating transcervical embryo transfer. Am J Obstet Gynecol. 1992 Jan;166(1 Pt 1):148-9.
44. Bewley S, Wright JT. Maternal death associated with ovum donation twin pregnancy. Hum Reprod. 1991 Jul;6(6):898-9.
45. Karnis MF, Zimon AE, Lalwani SI, Timmreck LS, Klipstein S, Reindollar RH. Risk of death in pregnancy achieved through oocyte donation in patients with Turner syndrome: a national survey. Fertil Steril. 2003 Sep;80(3):498-501.
46. Rieger D. Gamete donation: An opinion on the recommendations of the Royal Commission on New Reproductive Technologies. Can Med Assoc J. 1994(151):1433.
47. Sauer MV, Paulson RJ. Oocyte donors: a demographic analysis of women at the University of Southern California. Hum Reprod. 1992 May;7(5):726-8.
48. Sauer MV, Paulson RJ, Lobo RA. Pregnancy in women 50 or more years of age: outcomes of 22 consecutively established pregnancies from oocyte donation. Fertil Steril. 1995 Jul;64(1):111-5.
49. Mechanick Braverman A. Survey results on the current practice of ovum donation. Ovum Donor Task Force of the Psychological Special Interests Group of the American Fertility Society. Fertil Steril. 1993 Jun;59(6):1216-20.
50. de Ziegler D, Frydman R. Different implantation rates after transfers of cryopreserved embryos originating from donated oocytes or from regular in vitro fertilization. Fertil Steril. 1990 Oct;54(4):682-8.
51. Sauer M, Schmidt-Sarosi, CL, Quigley, MM. Guidelines for oocyte donation. Fertil Steril 1993(59):55.
52. Ameratunga D WG, Osianlis T, Catt J, Vollenhoven B. In vitro fertilisation (IVF) with donor eggs in post-menopausal women: are there differences in pregnancy outcomes in women with premature ovarian failure (POF) compared with women with physiological age-related menopause? J Assist Reprod Genet. 2009;26(9-10):511.
53. Gunasena KT VP, Critser ES, Critser JK. Live births after autologous transplant of cryopreserved mouse ovaries. Hum Reprod. 1997;12(1):101.
54. Edwards JH BJ. Views on donated ovarian tissue. Lancet. 1994;344(8925):824.
55. MM S. Cadaveric ovary donation. N Engl J Med. 1994;330(11):796.
56. ร่างพระราชบัญญัติคุ้มครองเด็กที่เกิดโดยอาศัยเทคโนโลยีช่วยการเจริญพันธุ์ทางการแพทย์ พ.ศ. …. ข่าวเศรษฐกิจ 2553.
คืนวันที่เสาร์ที่ 21 พฤษภาคม 2554 ภาควิชาได้จัดงานเลี้ยงเป็นกำลังใจส่งแพทย์ประจำบ้านไปสอบบอร์ดประจำปี 2554 และต้อนรับแพทย์ใช้ทุนและแพทย์ประจำบ้านใหม่ของภาควิชา ที่ The Imperial Maeping 18.00-22.00 น.
การตั้งครรภ์และการคลอดเป็นเหตุการณ์ที่สำคัญที่สุดประการหนึ่งในชีวิตของสตรีทุกคน เนื่องจากเป็นสิ่งที่เกิดขึ้นเพียงไม่กี่ครั้งในช่วงชีวิตของสตรีในวัยเจริญพันธุ์ ซึ่งทุกครอบครัวมีความคาดหวังที่จะได้ทารกที่แข็งแรงและมารดาผ่านกระบวนการคลอดไปได้อย่างปลอดภัย ตามนโยบายที่ว่า “ลูกเกิดรอด แม่ปลอดภัย” แม้ว่าในอดีต ที่การแพทย์ยังไม่มีความเจริญก้าวหน้ามากนัก สตรีส่วนใหญ่สามารถคลอดได้เองที่บ้าน โดยไม่ต้องการสูตินรีแพทย์แต่อย่างใด แต่อัตราการเสียชีวิตของสตรีจากการคลอดยังเป็นสาเหตุการตายของมารดาที่สำคัญ ดังนั้นในปัจจุบันที่วิทยาการทางการแพทย์ได้พัฒนาขึ้นมากแล้ว การดูแลสตรีตั้งครรภ์ทั้งในระยะก่อนคลอดและระยะคลอดจึงเป็นหน้าที่ของแพทย์โดยตรง ซึ่งในระยะการเจ็บครรภ์คลอดที่มีระยะเวลาเป็นช่วงสั้นๆ ไม่เกิน 8 ถึง 12 ชั่วโมง แต่เป็นช่วงเวลาที่มีความสำคัญที่สุด และยังเป็นช่วงเวลาที่เกิดการเสียชีวิตของมารดาและทารกในครรภ์ได้มากที่สุดด้วย ดังนั้นการมีความรู้ความเข้าใจในเรื่องการดูแลสตรีตั้งครรภ์โดยเฉพาะในช่วงระยะคลอดเป็นอย่างดี จึงเป็นสิ่งจำเป็นสำหรับผู้ที่เป็นแพทย์เวชปฏิบัติทุกคนด้วย
โดยทั่วไปแล้ว เราอาจแบ่งระยะของการตั้งครรภ์ทั้งหมดออกได้เป็น 3 ระยะหลัก ได้แก่
เป็นระยะที่ใช้เวลาประมาณ 40 สัปดาห์ นับตั้งแต่ทราบว่าตั้งครรภ์จนถึงระยะเจ็บครรภ์คลอด โดยบทบาทหลักเป็นของกระบวนการฝากครรภ์ ซึ่งจะมีการตรวจคัดกรองและประเมินว่าสตรีตั้งครรภ์รายนั้นๆ เป็นสตรีครรภ์เสี่ยงสูงหรือไม่ ซึ่งหมายถึงการตั้งครรภ์ที่ทารกในครรภ์มีโอกาสผิดปกติ รวมทั้งครรภ์ที่จะมีผลเสียหรืออันตรายต่อสุขภาพมารดา นอกจากนี้ต่อพิจารณาว่ามีความเสี่ยงประการใดบ้าง และต้องการการดูแลเป็นพิเศษ หรือมีโรคที่ต้องได้รับการรักษาหรือควบคุม หรือแม้แต่ต้องมีการปรับขนาดยาต่างๆที่ใช้อยู่เดิมหรือไม่
วิธีการตรวจคัดกรองเพื่อค้นหาความเสี่ยงของสตรีตั้งครรภ์นั้น มีตั้งแต่การซักประวัติ การตรวจร่างกาย และการตรวจภายใน ซึ่งต้องการความละเอียดรอบคอบ เนื่องจากสตรีที่จัดว่าเป็นการตั้งครรภ์ความเสี่ยงสูง มีหลายประเภท ตัวอย่างเช่น การตั้งครรภ์ที่อายุมารดาน้อยกว่า 16 ปี หรือมากกว่า 35 ปี, มารดามีโรคแทรกซ้อนทางอายุรกรรม, มีประวัติการตั้งครรภ์ผิดปกติในครั้งก่อนๆ, ทารกอยู่ในท่าผิดปกติ, ทารกโตช้าในครรภ์, การตั้งครรภ์แฝด เป็นต้น ซึ่งจากสถิติของหน่วยเวชศาสตร์มารดาและทารกในปี พศ.2549(1) พบว่า ภาวะเสี่ยงในระหว่างการตั้งครรภ์ที่พบมากที่สุดเป็น 3 ลำดับแรก ได้แก่ มารดาเป็นเบาหวาน, ทารกน้ำหนักน้อย (small for gestational age) และมารดาที่เคยมีประวัติการผ่าตัดคลอดในครรภ์ก่อน (previous cesarean section) ตามลำดับ อย่างไรก็ตามสูติแพทย์และแพทย์ผู้ดูแลผู้ป่วยพึงระลึกไว้เสมอว่า ภาวะแทรกซ้อนทางสูติกรรมนั้น สามารถเกิดขึ้นได้เสมอแม้ว่าในสตรีที่ไม่มีความเสี่ยงใดๆเลยก็ตาม แต่ถ้าสตรีตั้งครรภ์นั้นมีความเสี่ยงสูงอยู่แล้วเป็นทุนเดิม ก็ยิ่งต้องเพิ่มความระมัดระวังเป็นพิเศษ
เป็นระยะที่กินเวลาสั้นที่สุด คือไม่เกิน 24 ชั่วโมง แต่เป็นช่วงที่สตรีตั้งครรภ์และสามีมีความตื่นเต้นและความคาดหวังมากที่สุด และยังเป็นช่วงที่มีความสำคัญมากที่สุดด้วย เนื่องจากหลักฐานทางการแพทย์ในปัจจุบันพบว่าการเสียชีวิตของทารก (fetal death) ถึง 1 ใน 3 เกิดขึ้นในระยะคลอด(2) ดังนั้นสูติแพทย์และแพทย์ผู้ดูแลต้องมีความรู้ความเข้าใจในกระบวนการคลอดเป็นอย่างดี และต้องสามารถแยกระหว่างสรีรวิทยาของการคลอดปกติออกจากการคลอดผิดปกติได้อีกด้วย
ในระยะคลอดนี้ ยังสามารถแบ่งได้อีกเป็น 3 ระยะย่อย คือ
ดังจะกล่าวรายละเอียดในเอกสารนี้ต่อไป
เป็นระยะภายหลังจากที่ได้ทำการคลอดทารกและคลอดรกเรียบร้อยแล้ว ซึ่งแม้ว่ากระบวนการคลอดจะผ่านพ้นไปด้วยดีแล้ว แต่แพทย์ผู้ดูแลยังมีความจำเป็นต้องสังเกตอาการผู้มาคลอดโดยใกล้ชิดอย่างต่อเนื่อง เนื่องจากยังสามารถเกิดภาวะแทรกซ้อนตามมาได้และอาจเป็นอันตรายร้ายแรงถึงแก่ชีวิต โดยเฉพาะภาวะการตกเลือดหลังคลอด ซึ่งส่วนมากเกิดจากสาเหตุที่ป้องกันได้ และถ้าทำการรักษาอย่างทันท่วงทีจะลดอัตราการตายของมารดาได้มาก ดังนั้นในช่วง 2 ชั่วโมงแรกหลังคลอด ผู้คลอดจะต้องอยู่ในความดูแลอย่างใกล้ชิดของแพทย์และพยาบาลในห้องคลอดก่อน จนมั่นใจว่าไม่มีภาวะแทรกซ้อนใดๆเกิดขึ้นจึงสามารถย้ายกลับหอผู้ป่วยได้
โดยทั่วไป ระยะหลังคลอดจะนับรวมตั้งแต่ระยะเวลาภายหลังคลอดทารกและคลอดรกเรียบร้อยแล้ว ไปจนถึงระยะเวลา 6 สัปดาห์หลังคลอด เนื่องจากสรีรวิทยาต่างๆของสตรีที่ได้มีการเปลี่ยนแปลงเนื่องมาจากการปรับตัวในระหว่างตั้งครรภ์ จะกลับคืนสู่ภาวะปกติเหมือนก่อนตั้งครรภ์ภายในเวลาเฉลี่ยประมาณ 6 สัปดาห์
ตามคำจำกัดความของการเข้าสู่ระยะคลอด (Labor) หมายความถึงการที่มีการหดรัดตัวของมดลูกที่สามารถทำให้ปากมดลูกมีการบางตัวและเกิดขยายได้(3) แต่โดยทั่วไปแล้ว การที่สตรีตั้งครรภ์เข้าสู่ระยะคลอดนั้น อาจมีอาการหรืออาการแสดงได้หลายประการ เช่น การเจ็บครรภ์ น้ำเดิน หรือมีมูกเลือดออกจากปากมดลูก และการที่จะวินิจฉัยว่าสตรีตั้งครรภ์รายใดมีการหดรัดตัวของมดลูกที่จะนำไปสู่การเข้าระยะคลอดอย่างแท้จริง (True labor) นั้น มีความจำเป็นต้องจำแนกภาวะเจ็บครรภ์เตือน (False labor) ออกให้ได้ เนื่องจากในช่วงไตรมาสท้ายของการตั้งครรภ์ กล้ามเนื้อมดลูกจะมีการเตรียมความพร้อมสำหรับการคลอด ดังนั้นจึงอาจมีอาการบางอย่างที่คล้ายคลึงกับการเจ็บครรภ์จริงได้
ถ้ามีการซักประวัติ ตรวจร่างกาย อย่างละเอียด จะสามารถแยกการเจ็บครรภ์จริงออกจากอาการเจ็บเตือนได้ไม่ยากนัก เนื่องจากลักษณะอาการเจ็บครรภ์ของ 2 ภาวะนี้ต่างกัน ได้แก่ (3)
การเจ็บครรภ์จริง
การเจ็บครรภ์เตือน
โดยธรรมชาติของการหดรัดตัวของมดลูกนั้น กล้ามเนื้อมดลูกที่ทำหน้าที่หลักคือกล้ามเนื้อมดลูกส่วนบน (upper segment of uterus) ซึ่งเปรียบเสมือนส่วน active ที่ทำให้เกิดแนวแรงที่ทารกสามารถคลอดออกไปทางช่องคลอดได้ นอกจากนี้ลักษณะของเซลล์กล้ามเนื้อมดลูกส่วนบนจะมีการหดสั้นเข้าหลังจากการหดรัดตัวในแต่ละครั้ง ที่เรียกว่า Brachystasis ซึ่งส่งผลให้ความยาวของเซลล์กล้ามเนื้อสั้นลงเรื่อยๆ เป็นผลให้หลังจากผ่านการหดรัดตัวหลายๆครั้งกล้ามเนื้อส่วนนี้จะมีความหนาเพิ่มขึ้น ในทางกลับกัน กล้ามเนื้อมดลูกส่วนล่าง (lower segment of uterus) จะมีลักษณะเป็นส่วน passive กล่าวคือเมื่อมีการหดรัดตัวในแต่ละครั้ง ความยาวของเซลล์กล้ามเนื้อมดลูกจะยาวขึ้นเรื่อยๆ เรียกว่า Mecystasis ทำให้เมื่อขบวนการคลอดดำเนินไปกล้ามเนื้อส่วนล่างจะมีการบางตัวลง จนบางครั้งอาจเห็นเป็นลักษณะคล้ายวงแหวนแยกระหว่างกล้ามเนื้อมดลูกส่วนบนกับกล้ามเนื้อมดลูกส่วนล่าง เรียกว่า Physiologic retraction ring (Bandl’s ring) ซึ่งเป็นภาวะปกติที่อาจพบได้ในระยะคลอด แต่ต้องแยกกับลักษณะของ Pathologic retraction ring ที่เกิดขึ้นจากการที่กล้ามเนื้อมดลูกมีการหดรัดตัวอย่างรุนแรงและต่อเนื่องเป็นเวลานาน แต่ทารกไม่สามารถคลอดทางช่องคลอดได้ เช่นอาจมีภาวะการผิดสัดส่วนระหว่างส่วนนำของทารกกับอุ้งเชิงกราน (Cephalopelvic disproportion : CPD) ซึ่งอาการแสดงเช่นนี้ เป็นสัญญาณอันตรายว่ากล้ามเนื้อมดลูกส่วนล่างมีความบางมากและกำลังนำไปสู่ภาวะมดลูกแตกได้
การสังเกตุและบันทึกการหดรัดตัวของกล้ามเนื้อมดลูกด้วยการใช้มือของผู้เฝ้าคลอดเป็นผู้จับนั้น มีความสำคัญเป็นอย่างมาก ถึงแม้ว่าในปัจจุบันจะมีเทคโนโลยีที่ก้าวหน้ามาก จนสามารถบันทึกความแรง ระยะห่าง และความนานของการหดรัดตัวของมดลูก และรายงานผลผ่านทางจอมอนิเตอร์ได้ แต่การเฝ้าคลอดรวมทั้งการจับการหดรัดตัวของมดลูกด้วยตนเองนั้น ไม่สามารถทดแทนด้วยการใช้เครื่องมือได้ ซึ่งตำแหน่งที่สามารถจับการหดรัดตัวของกล้ามเนื้อมดลูกได้ชัดเจนที่สุดมักอยู่ที่ส่วนบนสุดของมดลูก (Uterine fundus) โดยในภาวะปกติที่ไม่การหดรัดตัวของมดลูก ส่วน fundus จะมีลักษณะค่อนข้างนิ่ม สามารถใช้มือกดได้ แต่เมื่อมีการหดรัดตัวของมดลูกเกิดขึ้น ส่วน fundus จะมีการโค้งนูนขึ้น ร่วมกับมีลักษณะที่แข็ง ไม่สามารถใช้นิ้วกดให้บุ๋มลงได้โดยง่าย
ซึ่งข้อมูลที่ควรได้จากการจับการหดรัดตัวของกล้ามเนื้อมดลูกในแต่ละครั้ง ได้แก่
สิ่งสำคัญสิ่งหนึ่งในการบอกความก้าวหน้าของการคลอดในระยะที่ 1 คือ การเปิดขยายของปากมดลูก ซึ่งเป็นการตรวจร่างกายพื้นฐานของการประเมินผู้ป่วยที่อยู่ในระยะรอคลอด แต่เนื่องจากปากมดลูกไม่สามารถมองเห็นได้จากภายนอก ดังนั้นการประเมินการเปิดขยายหรืออีกนัยหนึ่งคือการประเมินเส้นผ่านศูนย์กลางของปากมดลูก จึงต้องใช้ข้อมูลจากการตรวจภายในเท่านั้น เมื่อสตรีตั้งครรภ์เริ่มเข้าสู่ระยะคลอดปากมดลูกจะมีการเปิดขยายจนกระทั่งเปิดเต็มที่ (fully dilatation) เมื่อถือว่าเส้นผ่านศูนย์กลางของปากมดลูกมีค่าเท่ากับ 10 เซ็นติเมตร ซึ่งสามารถทำให้ส่วนที่กว้างที่สุดของส่วนนำของทารกในท่า vertex คือ biparietal diameter (BPD) ซึ่งมีค่าประมาณ 9-10 เซ็นติเมตรในทารกอายุครรภ์ครบกำหนดผ่านปากมดลูกออกมาได้ ดังนั้นถ้าในกรณีที่ทารกอายุครรภ์ยังไม่ครบกำหนด ซึ่งมีขนาดของ BPD น้อยกว่า 10 เซ็นติเมตร ปากมดลูกไม่จำเป็นต้องเปิดถึง fully dilatation ทารกก็สามารถคลอดผ่านออกมาได้เช่นกัน
ภาวะปกติของปากมดลูกในสตรีที่ไม่ได้อยู่ในระยะคลอดนั้น จะมีลักษณะที่เรียกว่า Cervical canal หรือส่วนที่เป็นระยะห่างระหว่างปากมดลูกด้านใน (internal cervical os) และปากมดลูกด้านนอก (external cervical os) ซึ่งถือว่าในระยะปกติระยะห่างนี้จะมีค่าประมาณ 2 เซ็นติเมตร แต่เมื่อสตรีตั้งครรภ์เข้าสู่ระยะเจ็บครรภ์คลอดจะเกิดการบางตัวของปากมดลูก โดยระยะห่างระหว่าง internal และ external cervical os จะสั้นลง ซึ่งเรียกว่าเกิด cervical effacement หรือ เรียกว่าเกิดการบางตัวของปากมดลูก ซึ่งก่อนที่ทารกจะคลอดได้ ปากมดลูกจะต้องเกิดการบางตัวเต็มที่ คือ Effacement 100% หมายความว่าไม่มีส่วนของ cervical canal อีกต่อไป จุดที่เป็น external และ internal os กลายเป็นจุดเดียวกัน ซึ่งโดยปกติการรายงานผล cervical effacement จะบอกเป็นหน่วย % คือ ถ้าไม่มีการบางตัวเลย เรียกว่า no effacement หรือ 0% effacement แต่ถ้าปากมดลูกบางตัวเต็มที่ 100% (complete effacement) คือไม่มีส่วนของ cervical canal อีกต่อไป ทั้ง internal และ external os มาเป็นจุดเดียวกัน นอกเหนือไปจากนั้นมักรายงานผล effacement เป็น 25%, 50%, 75% หรือ 80 และ 90% ตามลำดับ
เมื่อได้ทำการวินิจฉัยว่าสตรีตั้งครรภ์รายดังกล่าวเข้าสู่ระยะคลอดอย่างแท้จริงจากการที่มี regular uterine contraction & progressive cervical dilatation & cervical effacement แล้ว ข้อมูลที่ต้องทราบเพิ่มเติมคือ สภาวะของทารกในขณะนั้น ว่าอยู่ในท่าอย่างไร ซึ่งสิ่งที่สำคัญและควรได้จากการตรวจหน้าท้องหรือการตรวจภายในก็ตาม ได้แก่
หมายถึงแนวของ Fetal axis เมื่อเทียบกับ Maternal axis ซึ่งในการคลอดปกติทางช่องคลอด ทารกต้องอยู่ในแนว Longitudinal lie หมายถึงนอนในแนวเดียวกันหรือขนานไปกับแนวการนอนของมารดา หรือเปรียบเทียบคล้ายกับถ้ามารดานอนอยู่ตามแนวแกน Y ท่าทางของทารกที่อยู่ในโพรงมดลูกก็จะเป็นตามแนวแกน Y เช่นกัน ส่วนถ้าเป็น lie อื่นๆที่นอกเหนือไปจากนี้ ถือว่าเป็นท่าที่ผิดปกติ และอาจส่งผลให้ไม่สามารถคลอดทางช่องคลอดได้ เช่น Transverse lie หมายถึงการที่ทารกนอนในแนวขวางกับลำตัวมารดา (เช่นถ้าเปรียบเทียบให้มารดานอนตามแนวแกน Y จะพบว่าทารกนอนอยู่ในแนวแกน X ) ซึ่งเป็นท่าที่ไม่สามารถคลอดได้ ถ้าทารกยังคงอยู่ในแนว transverse lie จนอายุครรภ์ครบกำหนด อาจต้องคลอดโดยการผ่าตัดคลอดทางหน้าท้อง หรือ Oblique lie หมายถึงการที่ทารกอยู่ในแนวเฉียงๆกับแนวลำตัวของมารดา ซึ่ง oblique lie นี้ถือเป็น unstable lie หมายถึงเป็นท่าที่ไม่แน่นอน และสามารถเปลี่ยนไปได้ โดยอาจเปลี่ยนเป็น longitudinal lie หรือ transverse lie ก็ได้
หมายถึงส่วนของทารกที่อยู่ต่ำที่สุด และจะเป็นส่วนที่คลอดออกมาก่อนในกรณีคลอดทางช่องคลอด ในกรณีการคลอดปกติ ส่วนนำของทารกคือ Vertex หรือส่วนกลางกระหม่อมของศีรษะ ซึ่งการที่ทารกจะมีส่วนนำเช่นนี้ได้ แสดงว่าจะต้องมี full flexion ของส่วนคอ จึงทำให้ vertex เป็นส่วนที่ต่ำที่สุด และเป็นท่าที่เหมาะสมที่สุดสำหรับการคลอด เนื่องจากการที่ทารกมีการก้ม ทำให้ศีรษะผ่านช่องทางคลอดออกมาด้วยเส้นผ่านศูนย์กลางที่เล็กที่สุดด้วย นอกจากนี้ ส่วนนำแบบอื่นๆ (ที่ถือว่าผิดปกติ) ในกรณีที่ทารกเป็น longitudinal lie ได้แก่ ท่าก้น (Breech presentation), ท่าหน้า (Face presentation) แต่ถ้าทารกอยู่ในแนว transvere lie ส่วนนำที่ต่ำที่สุดจะเป็น shoulder presentation เป็นต้น
การที่ทารกอยู่ใน longitudinal lie และมีส่วนนำเป็น vertex แต่ทารกยังสามารถอยู่ในท่าทางที่ต่างๆกันออกไปได้ (เปรียบเทียบคล้ายกับการที่ทารกนอนในแนวแกน Y ก็จริง แต่สามารถหมุนตัวรอบแนวแกน Y ได้ทุกทิศทางเกือบ 360 องศา) ดังนั้นจึงต้องมีการทำความเข้าใจให้ตรงกัน ในการบรรยายท่าของทารกว่าอยู่ในทิศทางเช่นไร ซึ่งการจะรายงาน position ของทารกได้นั้น อันดับแรกต้องรู้จักสิ่งที่เรียกว่า Denominator หรือ จุดอ้างอิง ที่ใช้เพื่อบอก position ของทารก
ในทารกที่ส่วนนำเป็นท่า vertex จุดอ้างอิงที่ใช้คือ Occiput (posterior fontanel) แต่ถ้าส่วนนำเป็นท่าอื่น จะใช้ denominator ที่ต่างออกไป เช่น ถ้าเป็นท่า breech จะใช้เป็น sacrum, ท่าหน้า ใช้ mentum, ท่า shoulder จะใช้ acromian เป็นต้น ดังนั้นจะเห็นได้ว่าทักษะอีกประการในการทำคลอด คือการตรวจภายในแล้วคลำแยกความแตกต่างของ posterior และ anterior fontanel ให้ได้ เพื่อประโยชน์ในการบอก position ของทารก ซึ่งหลักการในการบอก position ของทารก คือจะอ้างอิงตามกายวิภาคของมารดาเป็นหลัก ไม่ว่าจะเป็น anterior, posterior, left, right และบอกตำแหน่งว่า denominator ของส่วนนำนั้นๆ อยู่ที่ใด (ซึ่งในการคลอดปกติหมายถึงการบอกตำแหน่งของ occiput) ยกตัวอย่างเช่น position left occiput anterior (LOA) หมายถึงตรวจภายในแล้วพบว่าตำแหน่ง occiput ของทารก อยู่ทางด้านซ้ายและทางด้าน posterior ของเชิงกรานมารดา ดังภาพที่ 1(4)
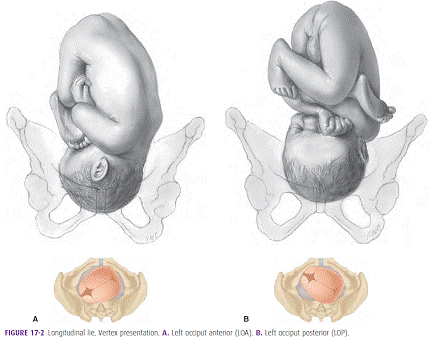
ภาพที่ 1(4) แสดง Left occiput anterior (LOA) และ Left occiput posterior (LOP) position ของทารก
ถ้าตำแหน่งของ occiput อยู่ในแนวราบ (ตามแนวแกน X) จะไม่มีการบอก anterior หรือ posterior แต่จะใช้คำว่า Left (or right) occiput transverse (LOT หรือ ROT) และในขณะเดียวกัน ถ้าตำแหน่งของ occiput อยู่ตรงกลางโดยไม่เอียงไปทางซ้ายหรือขวา ก็ไม่มีความจำเป็นต้องมีคำว่า Left หรือ Right ดังนั้นสามารถบอก position ว่าเป็น Occiput anterior (OA) หรือ Occiput posterior (OP) ได้เลย
ข้อมูลสำคัญอีกประการสำหรับการตรวจภายในแต่ละครั้งคือสิ่งที่เรียกว่า Station ของส่วนนำทารก ซึ่งเป็นการบอกว่าส่วนนำได้เคลื่อนต่ำลงมากน้อยเพียงใดแล้ว โดยหลักการของการบอก station จะใช้การอ้างอิงจากระดับของ Ischial spine เป็นหลัก ซึ่งเป็นปุ่มกระดูกที่อยู่ทางด้านข้างของกระดูกเชิงกราน ซึ่งสามารถคลำได้จากการตรวจภายใน ปกติแล้วจะถือว่าที่ระดับของ ischial spine นี้คือ station 0 ถ้าพบว่าส่วนนำของทารกอยู่สูงกว่าระดับของ ischial spine ขึ้นไปอีก 1 เซนติเมตร เป็น station -1 แต่ถ้าส่วนนำอยู่สูงขึ้นไป 2 เซนติเมตรจะถือเป็น station -2 เป็นต้น ในทางกลับกันถ้าส่วนนำของทารกต่ำกว่าระดับ ischial spine ลงมา 1 เซนติเมตร จะเรียกว่า Station +1 ถ้าต่ำลงมาประมาณ 2 เซนติเมตร จะเรียกว่า station +2 ตามลำดับ ซึ่งการบอก station นี้เป็นการช่วยประเมินความก้าวหน้าและโอกาสในการคลอดได้ทางช่องคลอดได้ส่วนหนึ่ง เนื่องจากในทารกที่ station สูงลอยอยู่ตลอดเวลา อาจเป็นสัญญาณแสดงให้เห็นว่าทารกไม่สามารถผ่านลงมาในอุ้งเชิงกรานของมารดาได้ และข้อมูลเรื่อง staion ยังใช้เป็นประเด็นสำคัญในการตัดสินใจเกี่ยวกับการทำหัตถการเพื่อคลอดทางช่องคลอด เช่น การใช้คีมช่วยคลอด หรือ การใช้เครื่องดูดสุญญากาศด้วย เนื่องจากการกระทำหัตถการเหล่านี้ ควรทำเมื่อส่วนนำของทารกอยู่ที่ระดับ station +2 ลงมาเท่านั้น
ขบวนการคลอดทั้งหมดสามารถแบ่งได้เป็น 4 ระยะ ได้แก่
1. ระยะที่ 1 ของการคลอด (First stage of labour)
นับตั้งแต่สตรีตั้งครรภ์เริ่มมีการเจ็บครรภ์จริง (True labour pain) จนถึง มีการเปิดขยายของปากมดลูก จนหมด 10 เซนติเมตร (Fully dilatation of cervix) เรียกได้ว่าระยะนี้เป็นช่วงที่สตรีตั้งครรภ์อยู่ในระหว่างการรอคลอด
2. ระยะที่ 2 ของการคลอด (Second stage of labour)
เริ่มนับตั้งแต่สตรีตั้งครรภ์มีการเปิดขยายของปากมดลูก 10 เซนติเมตร จนถึงระยะที่ทารกคลอด หรือเรียกได้ว่าสตรีตั้งครรภ์อยู่ในระหว่างการเบ่งคลอด
3. ระยะที่ 3 ของการคลอด (Third stage of labour)
เริ่มตั้งแต่หลังจากทารกคลอดจนถึงรกคลอด หรือเรียกได้ว่าเป็นระยะเด่นของการทำคลอดรก
4. ระยะที่ 4 ของการคลอด (Fourth stage of labour)
เป็นชั่วโมงแรกหลังจากที่รกคลอดเรียบร้อยแล้ว เนื่องจากว่าเป็นระยะที่มีความสำคัญ ต้องการการดูแลอย่างใกล้ชิด เนื่องจากการตกเลือดหลังคลอดมักเกิดขึ้นได้บ่อยในช่วงเวลานี้
ต่อไปจะขอกล่าวในรายละเอียดของการคลอดในแต่ละระยะ
จะสังเกตได้ว่าระยะที่ 1 ของการคลอดหรือระยะรอคลอดนี้ เป็นระยะที่กินเวลายาวนานที่สุด เมื่อเทียบกับระยะอื่นๆทั้งหมด และเป็นช่วงเวลาสำคัญที่ต้องดูแลอย่างใกล้ชิดเพื่อทำการประเมินว่าสตรีตั้งครรภ์รายดังกล่าวจะสามารถคลอดทางช่องคลอดได้หรือไม่ มีการคลอดติดขัดเกิดขึ้นที่ต้องการการผ่าตัดคลอดทางหน้าท้องหรือไม่ เป็นต้น ซึ่งจากที่ได้กล่าวไปแล้วว่าระยะนี้เริ่มตั้งแต่การที่สตรีตั้งครรภ์เริ่มเข้าสู่การเจ็บครรภ์คลอดอย่างแท้จริง (True labour pain) โดยนิยามของ การเจ็บครรภ์คลอดจริงนั้น จะต้องประกอบด้วยการหดรัดตัวของกล้ามเนื้อมดลูกอย่างสม่ำเสมอ ร่วมกับ การเปิดขยายและมีการบางตัวของปากมดลูกอย่างต่อเนื่อง (Regular uterine contraction with progressive cervical dilatation and cervical effacement) แท้จริงแล้วจึงเป็นการยากที่จะบอกได้ชัดเจนว่า ณ เวลาใดที่สตรีตั้งครรภ์ได้เข้าสู่การเจ็บครรภ์คลอดอย่างแท้จริง เพราะในทางปฏิบัติเมื่อแพทย์ได้ตัดสินใจรับสตรีตั้งครรภ์เข้ารักษาในห้องคลอดนั้น มักเกิดการเจ็บครรภ์จริงมาระยะเวลาหนึ่งแล้ว
อย่างไรก็ตามประเด็นสำคัญของระยะที่ 1 ของการคลอดนี้ อยู่ที่การเฝ้าติดตามความก้าวหน้าของการคลอดว่าดำเนินไปด้วยดีหรือไม่ ซึ่งตั้งแต่ปี 1954 Friedman ได้บรรยายลักษณะการดำเนินการคลอดปกติในช่วงระยะที่ 1 (ซึ่งเรียกอีกชื่อหนึ่งว่า Friedman curve) ว่ามีลักษณะเป็นกราฟรูปตัว S คล้าย Sigmoid curve ดังภาพที่ 2 โดยให้แกนแนวตั้งเป็นการเปิดขยายของปากมดลูก (cervical dilatation) หน่วยเป็นเซนติเมตร และ แกนแนวนอนเป็นเวลาในหน่วยเป็นชั่วโมง นอกจากนี้ยังพบว่าจากลักษณะของการดำเนินการคลอดในระยะที่ 1 นี้ สามารถแบ่งย่อยออกได้เป็น 2 ช่วง ได้แก่
ช่วงแรกที่เรียกว่า Latent phase นั้นเป็นช่วงที่ปากมดลูกมีการค่อยๆเปิดขยายอย่างช้าๆ
โดยใช้เวลาค่อนข้างนานกว่าที่ปากมดลูกจะมีการเปิดขยายเพิ่มขึ้นในแต่ละเซนติเมตร ในระยะนี้สตรีตั้งครรภ์อาจยังไม่เดินทางมาที่โรงพยาบาล เพราะมักจะมีการหดรัดตัวของกล้ามเนื้อมดลูกแต่เพียงห่างๆ และอาจไม่รุนแรงมากนัก ซึ่งโดยทั่วไปแล้วปากมดลูกมักเปิดขยายไม่เกิน 3-4 เซนติเมตร และความบางตัวไม่เต็มที่ คือ cervical effacement ไม่ถึง 100% ดังนั้นแท้จริงแล้วเราไม่สามารถบอกได้แน่ชัดว่าสตรีตั้งครรภ์เริ่มเข้าสู่ระยะ Latent phase ตั้งแต่เมื่อใด และในทางปฏิบัติถ้าไม่มีข้อบ่งชี้ใดๆที่จำเป็นต้องให้การคลอดเกิดขึ้นโดยเร็ว เช่น ภาวะที่อาจเป็นอันตรายต่อสตรีตั้งครรภ์หรือทารกในครรภ์ ไม่มีความจำเป็นที่จะต้องมีการกระตุ้นให้รีบคลอดถ้าสตรีตั้งครรภ์ยังอยู่ในช่วง Latent phase เนื่องจากโดยธรรมชาติของการดำเนินการคลอดแล้ว การเร่งคลอด เช่น การเจาะถุงน้ำคร่ำ จะประสบความสำเร็จได้ดีกว่าเมื่อปากมดลูกมีความพร้อมที่จะเข้าสู่กระบวนการคลอดโดยธรรมชาติ คือ เข้าสู่ช่วงต่อไปที่เรียกว่า Active phase
ความผิดปกติของช่วง Latent phase อาจเกิดขึ้นได้ในกรณีที่เรียกว่า Prolong latent phase ซึ่งตามคำนิยามหมายถึงการที่ช่วง latent phase มีระยะเวลามากกว่า 20 ชั่วโมงในกรณีตั้งครรภ์แรก และ ระยะเวลามากกว่า 14 ชั่วโมงในกรณีครรภ์หลัง(4;5) ซึ่งระยะเวลานี้คำนวณมาจากระยะเวลาของ latent phase ที่ 95 เปอร์เซ็นต์ไทล์ของสตรีตั้งครรภ์ปกติ ซึ่งสาเหตุการเกิดภาวะ prolong latent phase นั้นมีได้หลายปัจจัย เช่น การได้รับยา sedation มากเกินไป, การได้รับยาระงับประสาทผ่านทางไขสันหลัง (Epidural analgesia), การที่ปากมดลูกยังไม่มีความพร้อม เช่น ยังค่อนข้างหนา ไม่มีความบางตัวที่ดีพอ ปากมดลูกยังไม่เปิดขยาย หรือภาวะที่สำคัญของการเกิด prolong latent phase คือ การที่สตรีตั้งครรภ์ยังอยู่ในภาวะเจ็บครรภ์เตือน (false labour) ซึ่งพบได้สูงถึง 10% ดังนั้นโดยทั่วไปถ้าไม่มีความจำเป็นต้องรีบให้คลอดอย่างรวดเร็ว จึงมักไม่แนะนำให้ทำการเจาะถุงน้ำ (Amniotomy) ถ้าสตรีตั้งครรภ์ยังอยู่ในช่วง latent phase เพราะสตรีตั้งครรภ์ในกลุ่มนี้อาจยังไม่ได้เข้าสู่ระยะของการเจ็บครรภ์จริงก็ได้(4)
ช่วงที่ 2 ของการดำเนินการคลอดเรียกว่า Active phase ซึ่งเป็นช่วงที่มีความสำคัญเป็นอย่างมาก รวมทั้งต้องการการดูแลอย่างใกล้ชิด ว่ามีการดำเนินไปเป็นปกติตามที่ควรจะเป็นหรือไม่ โดยทั่วไปมักถือว่าสตรีตั้งครรภ์รายนั้นๆเข้าสู่ช่วง active phase เมื่อปากมดลูกเปิดขยายประมาณ 3-4 เซนติเมตรขึ้นไป แต่จากประสบการณ์ในทางปฏิบัติมักพบว่าสิ่งที่บอกได้ดีว่าสตรีตั้งครรภ์รายดังกล่าว ได้มีการดำเนินการคลอดเข้าสู่ช่วง active phase แล้วหรือยังนั้น มักเป็นการบางตัวของปากมดลูก (Cervical effacement) ซึ่งพบว่าถ้าปากมดลูกมี ความบางตัว 100% แล้ว มักแสดงว่าการดำเนินการคลอดได้เข้าสู่ช่วง active phase โดยสมบูรณ์ นอกจากนี้พบว่าในสตรีครรภ์แรกและสตรีครรภ์หลังนั้นจะมีแบบแผนการดำเนินการคลอดในช่วง active phase ที่ต่างกันเล็กน้อย คือส่วนใหญ่แล้วสตรีครรภ์หลังมักมีระยะของ active phase ที่สั้นกว่า และพบว่าโดยเฉลี่ยแล้วปากมดลูกสามารถเปิดขยายได้ในอัตรา 1.5 เซนติเมตรต่อชั่วโมงเป็นอย่างน้อย (4)
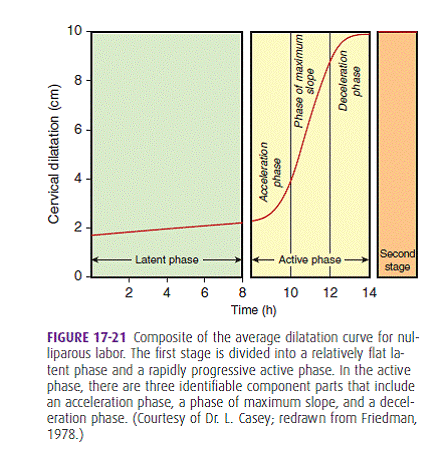
ภาพที่ 2(4) แสดงการดำเนินการคลอดในระยะที่ 1 และการเปิดขยายของปากมดลูกเมื่อเทียบกับเวลาที่ผ่านไป ซึ่งลักษณะกราฟเป็นรูปคล้ายตัว S
จากลักษณะของ Friedman curve ดังภาพที่ 2(4) พบว่า ระยะคลอดในช่วง active phase สามารถแบ่งออกได้เป็น 3 ระยะย่อย ได้แก่
นอกจากการแบ่งการคลอดในระยะที่ 1 เป็น latent phase และ active phase ดังที่ได้กล่าวมาแล้ว ยังสามารถแบ่งการคลอดในระยะที่ 1 ออกได้อีกประเภทหนึ่งคือ การแบ่งเป็น division ซึ่งแบ่งตามลักษณะของ dilatation และ descent curve ดังภาพที่ 3
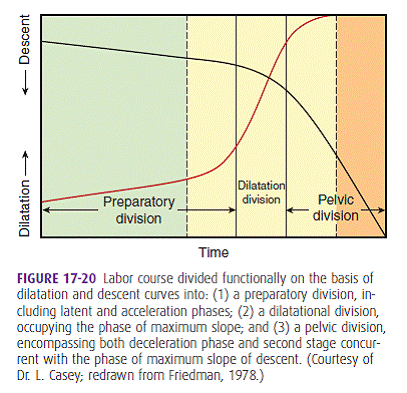
ภาพที่ 3(4) แสดงการแบ่งการดำเนินการคลอดตามลักษณะของ dilatation และ descent curve โดยสามารถแบ่งได้เป็น 3 division
การแบ่งลักษณะการดำเนินการคลอดเป็นแบบ division นี้สามารถแบ่งได้เป็น 3 ช่วงคือ
เป็นช่วงที่ปากมดลูกเปิดหมดแล้ว (Fully dilatation) และทารกพร้อมที่จะคลอด ดังนั้นอาจเรียกได้ว่าระยะนี้คือระยะของการเบ่งคลอด ในทางปฏิบัติสตรีตั้งครรภ์จะถูกย้ายจากห้องรอคลอดไปสู่ห้องคลอด (ในระบบของทางโรงพยาบาลมหาราชนครเชียงใหม่) การเปลี่ยนแปลงของศีรษะทารกในช่วงนี้เป็นการปรับเปลี่ยนและหมุนเพื่อให้เข้ากับช่องทางคลอดและสามารถเคลื่อนผ่านช่องเชิงกรานของมารดาได้ กลไกต่างๆเหล่านี้เรียกว่า Cardinal movements of labour ซึ่งถือเป็นกลไกที่เป็นหัวใจสำคัญในการคลอดของทารกผ่านทางช่องคลอด ประกอบด้วย 7 ขั้นตอนหลักได้แก่ Engagement, Descent, Flexion, Internal rotation, Extension, Restitution & External rotation และ Expulsion และแต่ละขั้นตอนเหล่านี้ไม่ได้เกิดขึ้นเรียงตามลำดับแต่เป็นการเกิดขึ้นพร้อมๆกัน โดยเฉพาะ 3-4 ขั้นตอนแรก การเกิด engagement, descent, flexion และแม้แต่ internal rotation จะเกิดขึ้นแบบพร้อมๆกันหรือในเวลาที่เหลื่อมล้ำกัน ซึ่งการหดรัดตัวของกล้ามเนื้อมดลูกจะมีผลค่อนข้างมากที่ช่วยให้ศีรษะและท่าทางของทารกสามารถปรับตัวให้ผ่านช่องทางคลอดออกมาโดยสะดวก
ต่อไปจะขอกล่าวถึง Cardinal movements ทั้ง 7 ขั้นตอนโดยสังเขป ในกรณีการคลอดปกติที่ทารกอยู่ใน position occiput anterior (OA)
ขบวนการคลอดในระยะที่ 2 ทั้งหมด และแต่ละขั้นตอนของ Cardinal movements of labour ได้แสดงไว้ดังภาพที่ 4(4)
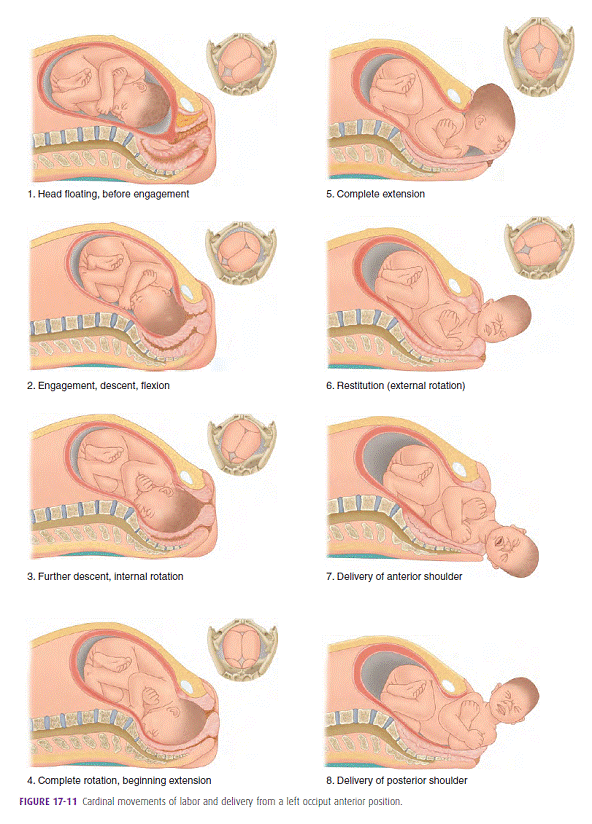
ภาพที่ 4(4) แสดงการคลอดในระยะที่ 2 และ ขั้นตอนของ Cardinal movements of labour
เป็นช่วงเวลาของการเกิดรกลอกตัวและการคลอดรก ซึ่งในทางปฏิบัตินั้น แม้ว่าระยะนี้ผู้ทำคลอดต้องใช้เวลาในการดูแลทารกแรกเกิดเบื้องต้นร่วมไปด้วย แต่ไม่ควรละเลยการดูแลมารดาร่วมไปด้วย เรียกได้ว่าสายตาของผู้ทำคลอดนอกจากดูแลเด็กแล้วควรต้องเหลือบมาเฝ้าดูมารดาเป็นระยะๆ เพราะในบางกรณีอาจเกิดภาวะแทรกซ้อนขึ้นได้ในช่วงนี้ ประเด็นหลักของระยะนี้คือการตรวจหาลักษณะที่แสดงว่ามีการลอกตัวของรกเกิดขึ้นแล้วและทำการคลอดรก ซึ่งโดยทั่วไปอาการแสดงที่แปลว่ารกลอกตัวแล้วมีอยู่ 3 ประการ คือ Uterine sign (ลักษณะมดลูกกลม firm ขึ้น และอาจสูงขึ้นกว่าปกติเพราะส่วนของรกได้หลุดออกไปอยู่ใน lower segment แล้ว), Vulvar sign (มีเลือดออกมาเป็นปริมาณพอควรที่บริเวณปากช่องคลอด เนื่องจากรกเกิดการลอกตัว ในกรณีที่รกลอกตัวแบบ Duncan คือมีการลอกตัวเกิดขึ้นที่บริเวณส่วนขอบรกก่อน ทำให้พบว่ามีเลือดออกมาทางช่องคลอด), Cord sign (มีการเลื่อนต่ำลงมาของสายสะดือเด็กจากการที่รกหลุดลอกออกจากมดลูก) ปกติแล้วถ้าไม่มีปัญหาใดๆเร่งด่วน การทำคลอดรกควรกระทำเมื่อแน่ใจว่ารกมีการลอกตัวเรียบร้อยแล้ว จะทำให้การคลอดรกทำได้ง่ายและไม่เกิดปัญหาทำคลอดรกไม่หมด ทำให้รกติดค้างอยู่ในโพรงมดลูกและตกเลือดตามมาได้ ซึ่งการทำคลอดรกนี้มีได้หลายวิธี ดังจะได้กล่าวต่อไป
เป็นช่วงเวลาประมาณ 1 ชั่วโมง ภายหลังจากการคลอดรกแล้ว ในทางปฏิบัติจะเป็นช่วงเวลาของการตรวจสอบรกว่าคลอดออกมาครบถ้วนสมบูรณ์ดี ไม่มีส่วนใดตกค้างในโพรงมดลูก และตรวจสอบแผลฝีเย็บรวมถึงการฉีกขาดของช่องทางคลอด และทำการเย็บซ่อมแซม ซึ่งระยะนี้มีความสำคัญเนื่องจากเป็นช่วงที่อาจเกิดภาวะแทรกซ้อน โดยเฉพาะการตกเลือดหลังคลอด (Postpartume hemorrhage) จากสาเหตุต่างๆ แต่ที่พบบ่อยคือจากการที่มดลูกหดรัดตัวได้ไม่ดี (Uterine atony) ดังนั้นในช่วง 1 ชั่วโมงแรกหลังการคลอด หรือในระยะที่ 4 ของการคลอดนี้ จึงต้องมีการตรวจวัดสัญญาณชีพของมารดา โดยเฉพาะความดันโลหิตและชีพจร รวมทั้งมีการตรวจสอบอย่างใกล้ชิดว่ามดลูกหดรัดตัวดีหรือไม่
ประเด็นสำคัญของการดูแลในระยะนี้คือการติดตามและประเมินความก้าวหน้าของการคลอด ว่าเป็นไปด้วยความเรียบร้อยหรือไม่ ความก้าวหน้าของการเปิดขยายของปากมดลูกเป็นไปอย่างที่ควรจะเป็นหรือมีความติดขัดเกิดขึ้นที่ต้องการการรักษาหรือแก้ไขหรือไม่ อย่างไร ซึ่งแนวทางที่ปฏิบัติเป็นสากลคือการใช้กราฟที่เรียกว่า Partogram หรือ Partograph มาเป็นเครื่องมือในการประเมินความก้าวหน้าของการดำเนินการคลอด ลักษณะของ Partograph นั้นได้ดัดแปลงมาจาก Friedman curve และนำมาสร้างเป็นกราฟ โดยให้แกนแนวนอนเป็นเวลา ส่วนแนวแกนตั้งเป็นการเปิดขยายของปากมดลูกในหน่วยเซนติเมตร และเพิ่มข้อมูลต่างๆที่สำคัญและต้องบันทึกไว้ด้วย เช่น อัตราการเต้นของหัวใจทารก การหดรัดตัวของกล้ามเนื้อมดลูก สัญญาณชีพของมารดา ยาที่มารดาได้รับ เป็นต้น ซึ่งแบบฟอร์มดังกล่าวถือว่าเป็นสากลทั่วโลก ดังภาพที่ 5 และประกาศใช้โดยองค์การอนามัยโลก (WHO; World Health Organization) โดยกราฟนี้สามารถบันทึกได้โดยบุคลากรทางการแพทย์ทุกระดับ และมีความสำคัญโดยเฉพาะในบางสถานที่ที่ไม่สามารถมีแพทย์ประจำห้องคลอดตลอด 24 ชั่วโมงได้ ซึ่งพยาบาลผู้ดูแลสามารถประเมินได้จาก Partograph ว่าเมื่อใดที่ควรต้องปรึกษาแพทย์ในกรณีที่การคลอดมีความติดขัด ดังเช่นที่มี Alert line และ Action line รวมถึง Referral zone ที่ปรากฏอยู่ใน Partograph ซึ่งรายละเอียดของวิธีใช้ Partograph นั้นจะไม่ขอกล่าวในบทเรียนนี้
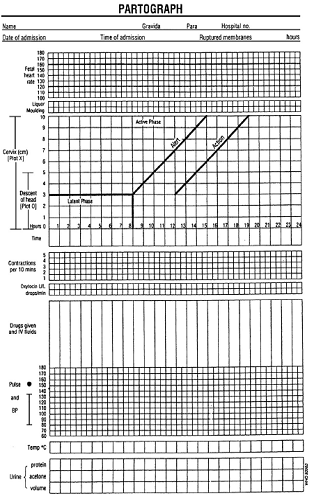
ภาพที่ 5 แสดง WHO Partograph ที่ใช้อย่างเป็นสากลทั่วโลก เพื่อการประเมินความก้าวหน้าของการคลอดในระยะที่ 1
ในกรณีที่พบว่าการดำเนินการคลอดช้ากว่าที่ควรจะเป็น สิ่งที่ต้องทำไม่ใช่การนำผู้ป่วยไปผ่าตัดคลอดในทันที แต่ต้องประเมินถึงสาเหตุที่ทำให้การดำเนินการคลอดมีความติดขัด ซึ่งอาจเป็นได้จาก 4 สาเหตุหลักๆ ที่เรียกกันว่า 4 P เพื่อความสะดวกในการจดจำ ได้แก่ Power, Passage, Passenger, หรือ Psychology
การดูแลในระยะที่ 1 ของการคลอด นอกจากจะเป็นการประเมินความก้าวหน้าของการคลอดอย่างใกล้ชิดแล้ว สิ่งสำคัญที่ต้องดูแลคือสภาวะและสุขภาพของมารดาและทารกในช่วงระยะคลอด สำหรับทารกในครรภ์ สิ่งที่บอกถึงสภาวะในขณะนั้น ได้แก่ อัตราการเต้นของหัวใจทารก (Fetal heart rate; FHR) ซึ่งอาจใช้เป็นการฟังเป็นระยะๆ ที่เรียกว่า Intermittent auscultation หรือในกรณีที่เป็นครรภ์เสี่ยงสูงมักมีการใช้เครื่องมือเพื่อดูระดับการเต้นของหัวใจทารกในครรภ์อย่างต่อเนื่องและตลอดเวลา ที่เรียกว่า Continuous FHR monitoring โดยความถี่ในการบันทึกข้อมูลของ FHR จะแตกต่างกันไป โดยถือว่าสำหรับสตรีตั้งครรภ์ความเสี่ยงต่ำ ในช่วงการคลอดระยะที่ 1 จะมีการบันทึก FHR ทุก 30 นาที และถี่ขึ้นเป็นทุก 15 นาทีในระยะที่ 2 ของการคลอด ส่วนในสตรีที่เป็นครรภ์เสี่ยงสูง ควรบันทึก FHR ทุก 15 นาทีในการคลอดระยะที่ 1 และ ทุก 5 นาทีในช่วงเบ่งคลอด นอกจาก FHR แล้ว สิ่งที่ช่วยบอกสภาวะของทารกในครรภ์อีกประการหนึ่งคือลักษณะของน้ำคร่ำ โดยทารกที่มีการถ่ายขี้เทาออกมาในน้ำคร่ำ (Meconium stained amniotic fluid) อาจเป็นสัญลักษณ์ที่แสดงว่าทารกอยู่ในภาวะเครียด (Fetal distress) ได้ อย่างไรก็ตาม Meconium stained amniotic fluid สามารถพบได้ในทารกปกติเช่นกัน ดังนั้นการพบลักษณะน้ำคร่ำเช่นนี้ยังไม่ใช่สิ่งตัดสินว่าทารกในครรภ์มี Fetal distress เสมอไป แต่ควรมีการติดตามดูแลอย่างใกล้ชิด โดยเฉพาะในระยะเบ่งคลอด เพราะมีโอกาสเกิด Meconium aspiration syndrome ได้
นอกจากการดูแลสุขภาพของทารกในครรภ์แล้ว ในช่วงระยะคลอดควรมีการประเมินและดูแลมารดาด้วย ไม่ว่าจะเป็นการตรวจสัญญาณชีพของมารดาทุก 1-2 ชั่วโมง การจัดท่าทางของมารดาซึ่งแท้จริงแล้วในช่วงระยะที่ 1 ของการคลอด สตรีตั้งครรภ์สามารถอยู่ในท่าใดก็ได้ที่ทำให้ความเจ็บปวดจากการเจ็บครรภ์คลอดทุเลาได้มากที่สุด สำหรับเรื่องความเจ็บปวดจากการเจ็บครรภ์คลอดนั้น สามารถให้ยาฉีดเพื่อทุเลาได้ โดยยาในกลุ่มที่ใช้บ่อยคือ Pethidine หรืออาจใช้เป็น Fentanyl ในกรณีที่มีข้อห้ามในการใช้ Pethidine เช่นในมารดาที่มีประวัติเป็นหอบหืด เป็นต้น นอกจากนี้สิ่งสำคัญที่ควรให้ความสนใจคือการปัสสาวะของมารดา เนื่องจากถ้าปล่อยให้สตรีตั้งครรภ์ไม่ปัสสาวะเป็นเวลานาน จะทำให้กระเพาะปัสสาวะเต็ม (Full bladder) และอาจขัดขวางการเคลื่อนต่ำลงมาของศีรษะทารก ทำให้การดำเนินการคลอดล่าช้าออกไปได้
เมื่อสตรีตั้งครรภ์มีปากมดลูกที่เปิดจนถึง 10 เซนติเมตร แสดงว่าเข้าสู่ระยะที่ 2 หรือช่วงเวลาของการเบ่งคลอดแล้ว ดังนั้นสตรีตั้งครรภ์จะถูกย้ายไปเข้าห้องคลอด (ในกรณีที่ห้องรอคลอดเป็นคนละที่กับห้องคลอด) และอยู่ในท่า Lithotomy (ในบางโรงพยาบาลอาจทำคลอดในท่านอนหงายปกติก่อนได้ แล้วจึงเปลี่ยนเป็นท่า Lithotomy เมื่อหลังคลอดรกแล้วและต้องการเย็บแผลฝีเย็บ) ส่วนขั้นตอนในการทำคลอดทารก สามารถสรุปได้คร่าวๆดังนี้
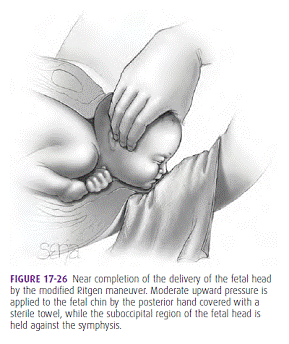
ภาพที่ 6(4) แสดง Modified Ritgen maneuver
หลังจากทารกได้คลอดเป็นที่เรียบร้อยแล้ว สิ่งต่อมาคือเป็นช่วงเวลาของการคลอดรก ซึ่งก่อนจะทำการคลอดรกนั้น ควรตรวจให้แน่ใจว่ามีลักษณะที่แสดงว่ารกมีการลอกตัวแล้วเพื่อป้องกันการเกิดภาวะมดลูกปลิ้น (Uterine inversion) ซึ่งสัญญาณที่บ่งชี้ว่ารกลอกตัวได้แก่ Uterine sign, Cord sign และ Vulvar sign ดังที่ได้กล่าวไปแล้วข้างต้น เมื่อพบว่ามีลักษณะการลอกตัวของรกเกิดขึ้นแล้ว ให้ทำคลอดรก โดยสามารถเลือกทำได้ 3 วิธี ได้แก่
เมื่อทำคลอดรกแล้ว ควรมีการตรวจรกทุกครั้งว่ารกคลอดครบดีหรือไม่ มีชิ้นส่วนใดขาดหายไปหรือไม่ เนื่องจากจะทำให้เกิดการตกเลือดหลังคลอดตามมาถ้ารกคลอดไม่ครบ จากนั้นควรมีการนวดคลึงมดลูกทันที เพื่อให้มั่นใจว่ามดลูกมีการหดรัดตัวที่ดี หรืออาจให้ Uterotonic drug ไปเลยเพื่อเป็นการส่งเสริมการหดรัดตัวของกล้ามเนื้อมดลูก (ในกรณีที่ไม่มีข้อห้ามในการให้ยาดังกล่าว) เช่น Oxytocin, Methergin เป็นต้น
ในช่วง 1 ชั่วโมงหลังจากการคลอดรกนี้ เป็นช่วงที่มีความสำคัญเป็นอย่างมาก เนื่องจากเป็นเวลาที่สามารถเกิดการตกเลือดหลังคลอดได้มาก ซึ่งสาเหตุหลักคือการหดรัดตัวของกล้ามเนื้อมดลูกที่ไม่ดีพอ (Uterine atony) นอกจากนี้ยังอาจเสียเลือดได้มากจากการแผลฝีเย็บหรือการฉีกขาดเพิ่มเติมของช่องทางคลอด ดังนั้นในช่วงระยะที่ 4 ของการคลอดนี้ เป็นช่วงเวลาของการเย็บซ่อมแซมแผลฝีเย็บและช่องทางคลอด ซึ่ง suture material ที่ใช้กันในปัจจุบันเป็นไหมละลาย ได้แก่ Chromic catgut เบอร์ 2/0 และ landmark สำคัญของการเย็บแผลฝีเย็บมี 3 ตำแหน่ง ได้แก่ มุมบนของแผล (Apex), Hymen และ Mucocutaneous junction ซึ่งทั้ง 3 ตำแหน่งนี้มีความจำเป็นจะต้องนำมาเย็บชิดกันและให้อยู่ในระดับเดียวกันของแผลทั้งสองฝั่งที่มีการฉีกขาด ในส่วนของวิธีการเย็บ สำหรับผู้ที่ยังไม่เคยชินกับการเย็บแผลบริเวณนี้ ควรเริ่มต้นด้วยการเย็บแผลบริเวณผนังช่องคลอดด้านในให้เป็นแบบ interrupted stiches (เนื่องจากถ้ามีการเย็บลึกเข้าไปใน rectal mucosa จะได้สามารถเลาะเฉพาะ stitch ที่มีปัญหาได้ ไม่จำเป็นต้องเลาะออกทั้งหมด) ซึ่งวิธีการเย็บแผลนั้นมีได้หลายแนวทาง ซึ่งแนวทางที่จะนำเสนอนั้นได้แก่ การเริ่มจากหา apex ของแผลให้เจอ และเริ่ม stitch แรกที่ตำแหน่งเหนือกว่ามุมแผลขึ้นไปประมาณ 1 เซนติเมตรและความสำคัญคือต้องเย็บให้ถึงก้นแผล เพื่อไม่ให้เกิดช่องว่างใต้แผลและทำให้เลือดออกและขังอยู่ภายในกลายเป็น hematoma ภายหลังได้ จากนั้นจึงเย็บมาเรื่อยๆ โดยให้แต่ละ stitch ห่างกันประมาณ 0.5-1 เซนติเมตร จนเย็บมาถึงบริเวณ hymen จากนั้นให้เย็บอีก 1 stitch หน้าต่อ hymen และตอนตัดไหมให้เหลือไหมไว้ 1 เส้น จากนั้น ให้เย็บ Crown stitch คือเป็นการเย็บ Bulbocavernosus muscle ที่โดนตัดขาดขณะตัดฝีเย็บ ให้กลับมาติดกันอีกครั้ง ตำแหน่งของกล้ามเนื้อนี้อยู่บริเวณมุมของ vaginal wall บริเวณใกล้ๆ mucocutaneous junction โดยปักเข็มให้เป็นลักษณะคล้ายตัว U เพื่อให้ปลายของกล้ามเนื้อทั้งสองด้านโดนดึงเข้าหากัน จากนั้นจึงเย็บส่วน perineum ด้านนอก โดยสามารถเย็บเป็นแบบ continuous stitches ได้ จนลงมาถึงมุมแผลด้านล่าง แล้วจึงเย็บชั้น skin เป็นแบบ subcuticular stitches ย้อนกลับขึ้นไปด้านบนจนถึงไหมที่บริเวณ stitch หน้าต่อ hymen ที่ได้เหลือไว้ 1 เส้น แล้วจึงผูกไหมนี้เข้าด้วยกัน
หลังจากเย็บแผลเสร็จแล้วควรมีการตรวจดูทุกครั้งว่ายังมีตำแหน่งใดที่มีเลือดออกอยู่หรือไม่ เพื่อเย็บซ่อมแซมให้สมบูรณ์ แล้วจึงทำการล้วงก้อนเลือดที่ค้างอยู่ในโพรงมดลูกส่วนล่างและในช่องคลอดออกให้หมด ซึ่งในขณะที่กำลังทำการเย็บแผลนั้นควรมีการตรวจการหดรัดตัวของกล้ามเนื้อมดลูกเป็นระยะๆโดยตลอด โดยเฉพาะเมื่อสังเกตว่ามีเลือดออกจากช่องคลอดมากผิดปกติ ให้รีบทำการคลึงมดลูกและตรวจสอบการหดรัดตัวของมดลูกทันที เพื่อป้องกันการตกเลือดหลังคลอดเกิดขึ้น และก่อนเสร็จสิ้นขั้นตอนทั้งหมด ให้ทำการตรวจทางทวารหนัก (PR; Per Rectal examination) เพื่อให้แน่ใจว่าไม่มีไหมหรือ stitch ใดๆที่เย็บเข้าไปและทะลุผนังของทวารหนัก และถ้าตรวจพบว่ามีให้ทำการเลาะ stitch นั้นออกและเย็บใหม่ทันที ห้ามปล่อยทิ้งไว้เป็นอันขาด เนื่องจากอาจทำให้เกิดการติดเชื้อ หรือ เป็นสาเหตุของ rectovaginal fistula ตามมาในอนาคตได้
เรื่องการคลอดปกติทางช่องคลอดนั้นเป็นเรื่องสำคัญพื้นฐานที่แพทย์มีความจำเป็นต้องรู้เป็นอย่างยิ่ง เพื่อให้สามารถประเมินและดูแลรักษาสตรีผู้มาคลอดได้อย่างถูกต้อง ไม่ว่าจะเป็นการประเมินทั้งฝ่ายมารดาและทารก รวมถึงความก้าวหน้าของการดำเนินการคลอด และการให้ความช่วยเหลือเมื่อเข้าสู่ระยะคลอดไปจนถึงกระบวนการคลอดจนกระทั่งเสร็จสมบูรณ์ แม้ว่ากระบวนต่างๆเหล่านี้สามารถเกิดขึ้นได้เองโดยธรรมชาติและอาจไม่ต้องการความช่วยเหลือของแพทย์เลยก็ตาม แต่จะเห็นว่าถ้ามีภาวะแทรกซ้อนที่เกิดขึ้นมักจะเป็นเรื่องที่มีความรุนแรงและสามารถทำให้เกิดการเสียชีวิตได้ทั้งมารดาและทารก ดังนั้นจึงมีความจำเป็นอย่างมากที่ผู้จะเป็นแพทย์ทุกคนต้องมีความรู้ในเรื่องนี้ เพื่อให้เกิดความปลอดภัยสูงสุดทั้งต่อมารดาและทารก ดังคำขวัญที่ว่า ลูกเกิดรอด แม่ปลอดภัย ต่อไป
(1) หน่วยเวชศาสตร์มารดาและทารก. สถิติประจำปี2549. เชียงใหม่: เชียงใหม่; 2549.
(2) ธีระ ทองสง. การตรวจสุขภาพทารกในครรภ์ Fetal surveillance. 3 ed. กรุงเทพ: พี.บี.ฟอเรน บุ๊คส์ เซนเตอร์; 2544.
(3) ธีระ ทองสง, ชเนนทร์ วนาภิรักษ์. สูติศาสตร์. 4 ed. กรุงเทพ: พี.บี.ฟอเรน บ๊คส์ เซนเตอร์; 2541.
(4) F.Gary Cunningham, Kenneth J.Leveno, Steven L.Bloom, John C.Hauth, Dwight J.Rouse, Catherine Y.Spong. normal labour and delivery. In: F.Gary Cunningham, Kenneth J.Leveno, Steven L.Bloom, John C.Hauth, Dwight J.Rouse, Catherine Y.Spong, editors. Williams Obstetrics. 23 ed. Mc Graw Hill; 2010. p. 374-409.
(5) Friedman EA, Sachtleben MR.Dysfunctional labor VI. Abnormal progression in multipara. Obstet Gynecol 1963 Oct;22:478-94.
การป้องกันการถ่ายทอดเชื้อเอชไอวีจากมารดาสู่ทารกให้มีประสิทธิภาพเริ่มต้นตั้งแต่การฝากครรภ์ครั้งแรก โดยให้การปรึกษาสตรีตั้งครรภ์และคู่สมรสเพื่อการตรวจเลือดหาการติดเชื้อเอชไอวีโดยสมัครใจในคลินิกฝากครรภ์ เพื่อให้สามารถเริ่มยาต้านไวรัสได้เร็วที่สุดตามข้อแนะนำของกรมอนามัย กระทรวงสาธารณสุขในกรณีที่สตรีตั้งครรภ์นั้นติดเชื้อเอชไอวี ก่อนการเริ่มยาต้านไวรัส ควรให้ข้อมูลและคำปรึกษาแนะนำเกี่ยวกับประโยชน์ของการได้รับยาต้านไวรัสต่อมารดาและทารกในครรภ์ ผลข้างเคียงของยาต้านไวรัส และการปฏิบัติตัวระหว่างการรับประทานยาต้านไวรัส ในเอกสารคำสอนนี้ได้รวบรวมแนวทางการให้ยาต้านไวรัสในสตรีตั้งครรภ์และทารกหลังคลอด ผลข้างเคียงของยาต้านไวรัสที่พบได้บ่อย แนวทางการตรวจทางห้องปฏิบัติการขณะได้รับยาต้านไวรัส ตามแนวทางของกรมอนามัย กระทรวงสาธารณสุข เพื่อให้แพทย์ทั่วไปและสูติแพทย์นำไปใช้ในเวชปฏิบัติต่อไป
1.1. ระยะก่อนคลอด
1.2. ระยะเจ็บครรภ์คลอด
1.3. ระยะหลังคลอด (มารดา)
1.4. ระยะหลังคลอด (ทารก)
2.1. ระยะก่อนคลอด
2.2. ระยะเจ็บครรภ์คลอด
2.3. ระยะหลังคลอด (มารดา)
2.4. ระยะหลังคลอด (ทารก)
3.1. ระยะก่อนคลอด
3.2. ระยะเจ็บครรภ์คลอด
3.3. ระยะหลังคลอด (มารดา)
3.4. ระยะหลังคลอด (ทารก)
4.1. ระยะเจ็บครรภ์คลอด
4.2. ระยะหลังคลอด (มารดา)
4.3. ระยะหลังคลอด (ทารก)
เมื่อมีข้อบ่งชี้ว่าการรักษาด้วยยาต้านไวรัสล้มเหลว ควรเปลี่ยนสูตรยาต้านไวรัสหรือปรึกษาอายุรแพทย์โรคติดเชื้อเพื่อให้การดูแลรักษาต่อ
1. CD4
2. Viral load
3. CBC
4. AST/ALT
5. GCT
1. Zidovudine (AZT 200 mg/tab)
2. Lamivudine (3TC 150 mg/tab)
3. Stavudine (d4T 30 mg/tab)
4. Nevirapine (NVP 200 mg/tab)
5. Tenofovir (TDF)
6. Efavirenz (EFV, stocrin 600 mg/tab)
7. PIs เช่น LPV/r
ตารางที่ 1 ประเภทของยาต้านไวรัส, ความปลอดภัยในสตรีตั้งครรภ์ที่ติดเชื้อเอชไอวี และอาการข้างเคียงที่พบได้บ่อย (Classes of antiretroviral drugs, Food and Drug Administration pregnancy (FDA) pregnancy category classification and common side effects)
|
Drug class |
FDA category |
|
Nucleoside and nucleoside analog reverse transcriptase inhibitors (NRTIs) Zidovudine (AZT) Stavudine (D4T) Lamivudine (3TC) Abacavir (ABC) Zalcitabine (ddC) Tenofovir (TDF) Emtricitabine (FTC) Didanosine (ddI) |
C C C C C B B B |
|
Non-nucleoside reverse transcriptase inhibitors (NNRTIs) Nevirapine (NVP) Efavirenz (EFV) Delavirdine (DVL) |
B D C |
|
Protease inhibitors Lopinavir / ritonavir (LPV/r, Kaletra) Indinavir (IDV) Amprenavir (APV) Fosamprenavir (FPV) Ritonavir (RTV) Nelfinavir (NFV) Atazanavir (ATV) Saquinavir (SQV) Darunavir (DRV) |
C C C C B B B B B |
|
Entry inhibitors Enfuvirtide (ENF) Maraviroc |
B B |
|
Integrase inhibitors Raltegravir (RAL) |
C |
ยาต้านไวรัสสูตรผสมยาหลายชนิดในเม็ดเดียว (fixed-dose combination) ที่มีใช้ในประเทศไทย
ภาพตัวอย่างขวดยาและเม็ดยาต้านไวรัสชนิดต่างๆ
1. Atazanavir (Reyataz®) 2. Tenofovir (TDF®) 3. Efavirenz ของ GPO 4. Efavirenz (Stocrin®)
5. Zidovudine (Antivir®) 6. Lastavir® 7. Lamivudine (Lamivir®) 8. Lopinavir / ritonavir ของ GPO
9. Stavudine (Stavir®) 10. Nevirapine (Neravir®) 11. GPO-vir® S30 12. GPO-vir® Z


ระยะหลังคลอด (puerperium period) หมายถึงระยะเวลาตั้งแต่หลังคลอดรกจนถึง 6 สัปดาห์หลังคลอด (แต่ช่วงเวลานี้ไม่ได้ถูกกำหนดตายตัว ส่วนใหญ่ถือเอาที่ 4 – 6 สัปดาห์หลังคลอด) ซึ่งเป็นระยะเวลาที่มีการเปลี่ยนแปลงของอวัยวะต่างๆ กลับเข้าสู่ภาวะปกติเหมือนก่อนตั้งครรภ์ อย่างไรก็ตามการเปลี่ยนแปลงของอวัยวะบางอย่างอาจกลับเข้าสู่ภาวะปกติเร็วหรือช้ากว่านี้ แต่โดยทั่วไปสูติแพทย์มักแนะนำให้สตรีหลังคลอดมารับการตรวจหลังคลอดที่ 6 สัปดาห์ และถือว่าเป็นจุดสิ้นสุดของระยะหลังคลอด
การเปลี่ยนแปลงของอวัยวะสืบพันธุ์
หลังจากรกคลอดครบมดลูกจะหดรัดตัว ระดับยอดมดลูกจะลดลงมาอยู่ที่ระดับต่ำกว่าสะดือ ผนังกล้ามเนื้อมดลูกด้านหน้าและด้านหลังจะมาอยู่ชิดกัน แต่ละด้านหนาประมาณ 4 – 5 ซม. และมีลักษณะของการขาดเลือดเนื่องจากหลอดเลือดต่างๆ ถูกกล้ามเนื้อมดลูกบีบรัดตัวอยู่ตลอดเวลา หลังจากนั้นในวันที่ 1 – 2 หลังคลอดมดลูกจะอยู่ที่ระดับสูงกว่าหรือต่ำกว่าสะดือเล็กน้อยเนื่องจากการเปลี่ยนแปลงของเอ็นที่ยึดมดลูก (น้ำหนักมดลูกประมาณ 1000 กรัม) ดังแสดงในรูปที่ 1 หลังจากนั้นมดลูกจะเริ่มมีขนาดเล็กลง ประมาณ 1 สัปดาห์หลังคลอดมดลูกจะอยู่กึ่งกลางระหว่างกระดูกหัวหน่าวกับสะดือ (น้ำหนักมดลูกประมาณ 500 กรัม) ประมาณสัปดาห์ที่ 2 หลังคลอดมดลูกจะลงไปอยู่ในอุ้งเชิงกรานไม่สามารถคลำได้จากหน้าท้อง (น้ำหนักมดลูกประมาณ 300 กรัม) และในสัปดาห์ที่ 4 หลังคลอดมดลูกจะมีขนาดเท่ากับขณะที่ไม่ตั้งครรภ์หรือใหญ่กว่าเล็กน้อย (น้ำหนักมดลูกประมาณ 100 กรัม) การกลับเข้าสู่ภาวะปกติของมดลูกนี้เรียกว่า uterine involution สำหรับเยื่อบุโพรงมดลูกจะถูกสร้างใหม่จนคลุมทั่วทั้งโพรงมดลูกในสัปดาห์ที่ 3 โดย decidua ชั้นบน (superficial layer) จะหลุดลอกออกมาเป็นน้ำคาวปลา เหลือแต่ decidua ชั้นล่าง (basal layer) ที่ติดอยู่กับชั้นกล้ามเนื้อมดลูกที่จะแบ่งตัวเป็นเยื่อบุโพรงมดลูกชั้นใหม่ สำหรับตำแหน่งที่รกเกาะจะมีการเปลี่ยนแปลงจนเข้าสู่ภาวะปกติดังแสดงในรูปที่ 2
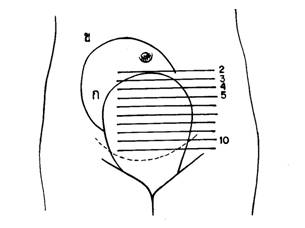
รูปที่ 1 แสดงการลดลงของมดลูกภายหลังคลอด
ก) ระดับยอดมดลูกภายหลังคลอดทันที; ข) ระดับยอดมดลูก 1 วันหลังคลอดจะลอยสูงขึ้นไปเหนือสะดือเล็กน้อย จากนั้นจะลดระดับลงวันละ 1 ซม.
(ที่มา: วราวุธ สุมาวงศ์. การดูแลภายหลังคลอด. คู่มือการฝากครรภ์และการคลอด พิมพ์ครั้งที่ 12. กรุงเทพฯ: คณะแพทยศาสตร์ โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล; 2527: 342-372.)
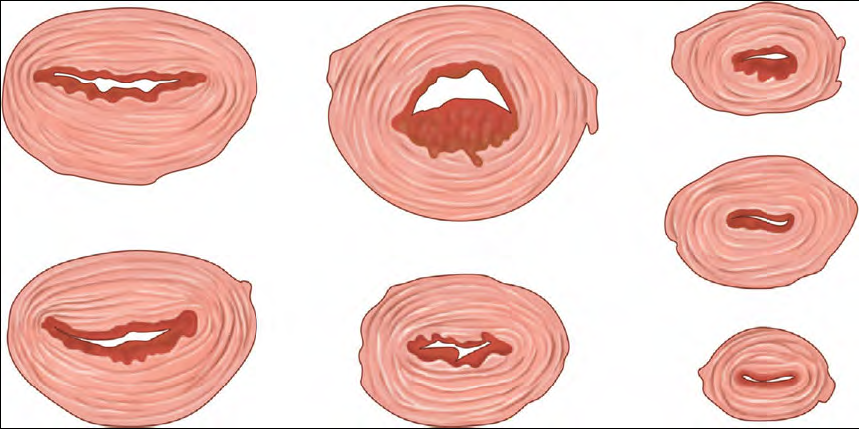
รูปที่ 2 แสดงภาพตัดขวางของมดลูกที่ระดับของตำแหน่งรกเกาะที่เวลาต่างๆ หลังคลอด (ที่มา: Cunningham FG, Leveno KJ, Bloom SL, Hauth JC, Rouse, DJ, Spong CY. The puerperium. Williams Obstetrics. 23rd ed. New York: McGraw-Hill, 2010: 646-660)
ปากมดลูกหลังคลอดจะมีขนาดเล็กลง ในวันที่ 2 – 3 หลังคลอดจะมีขนาดประมาณใส่นิ้วได้ประมาณ 2 นิ้ว หลังจากนั้นประมาณปลายสัปดาห์แรกจะไม่สามารถใส่นิ้วได้ โดย external os จะมีรอยฉีกขาดด้านข้างเรียกว่า parous os ส่วน lower segment ของมดลูกจะหดเล็กลงเป็นส่วน isthmus อยู่ระหว่างตัวมดลูกกับปากมดลูกส่วน internal os สำหรับส่วนของช่องคลอดหลังคลอดจะแคบลง รอยย่น (rugae) จะเริ่มปรากฏภายใน 3 สัปดาห์ แต่ยังไม่เด่นชัดเหมือนภาวะปกติ เยื่อบุผนังช่องคลอดจะเริ่มหนาตัวขึ้นภายใน 4 – 6 สัปดาห์หลังคลอด (มักเกิดขึ้นพร้อมๆ กับการกลับมาของการผลิตเอสโตรเจนจากรังไข่) ส่วน hymen จะฉีกขาดและหดตัวกลายเป็นติ่งเนื้อเยื่อที่เรียกว่า myrtiform caruncles
ในสตรีตั้งครรภ์ครั้งแรก มดลูกจะยังคงหดรัดตัวอย่างต่อเนื่องในระยะหลังคลอดทำให้มีความรู้สึกปวดตึงของมดลูก แต่ในสตรีที่เคยคลอดหลายครั้งแล้วมดลูกมักจะหดรัดตัวแรงเป็นระยะ ทำให้เกิดอาการเจ็บคล้ายกับการเจ็บครรภ์จากมดลูกหดรัดตัวในระยะก่อนคลอด เรียกว่า afterpains ซึ่งอาการนี้จะพบชัดเจนมากขึ้นตามจำนวนครั้งการคลอดที่เพิ่มขึ้น และรุนแรงมากขึ้นหากทารกดูดนมมารดา เนื่องจากมีการหลั่งของ oxytocin โดยทั่วไปอาการ afterpains นี้จะค่อยๆ ลดความรุนแรงจนเหลืออาการปวดเพียงเล็กน้อยในวันที่ 3 หลังคลอด
เป็นสิ่งคัดหลั่งที่ออกมาจากโพรงมดลูกหลังคลอด ประกอบไปด้วย decidua ที่หลุดลอก เม็ดเลือดแดง และแบคทีเรีย ในระยะแรกภายใน 3 วันหลังคลอดน้ำคาวปลาจะมีสีแดงเรียกว่า lochia rubra ในวันที่ 3 – 10 หลังคลอดน้ำคาวปลาจะจางลง สีค่อนข้างใสเรียกว่า lochia serosa และหลังวันที่ 10 น้ำคาวปลาจะลดน้อยลงมีสีขาวหรือสีเหลืองขาวเรียกว่า lochia alba น้ำคาวปลามักจะยังคงมีอยู่ได้นานถึง 4 – 8 สัปดาห์หลังคลอด
ในกรณีไม่ได้เลี้ยงลูกด้วยนมแม่ อาจเริ่มมีประจำเดือนภายใน 6 – 8 สัปดาห์หลังคลอด และอาจตกไข่ได้เร็วที่สุดคือ 33 วันหลังคลอด แต่ในกรณีเลี้ยงลูกด้วยนมแม่สม่ำเสมอ การมีประจำเดือนจะทำนายได้ยาก ส่วนใหญ่ประจำเดือนมักจะมาช้า หรืออาจไม่มีประจำเดือนเลยในช่วงที่ให้นมบุตร เช่นเดียวกับการตกไข่ของสตรีหลังคลอดที่เลี้ยงลูกด้วยนมแม่ซึ่งจะช้ากว่าและตกไข่ไม่บ่อยเท่าสตรีหลังคลอดที่ไม่ได้ให้ลูกดูดนม ดังแสดงในรูปที่ 3 การให้ลูกดูดนมนานอย่างน้อยครั้งละ 15 นาทีวันละ 7 ครั้งขึ้นไปจะทำให้เลื่อนเวลาไข่ตกออกไปได้ อย่างไรก็ตามความเสี่ยงของการตั้งครรภ์ในสตรีหลังคลอดที่เลี้ยงลูกด้วยนมแม่จะพบประมาณร้อยละ 4 ต่อปี โดยการตกไข่ที่พบได้เร็วที่สุดคือ 49 วันหลังคลอด สำหรับการตกไข่หลังแท้งหรือท้องนอกมดลูกจะพบได้เร็วที่สุดคือ 14 วันหลังแท้ง ในกรณีที่มีไข่ตกไม่จำเป็นต้องเกิดประจำเดือนตามมา และในกรณีที่มีประจำเดือนก็ไม่จำเป็นต้องมีไข่ตกเสมอไป แต่พบว่าไข่จะตกอย่างสม่ำเสมอมากขึ้นหากประจำเดือนกลับมาเป็นรอบเหมือนปกติ
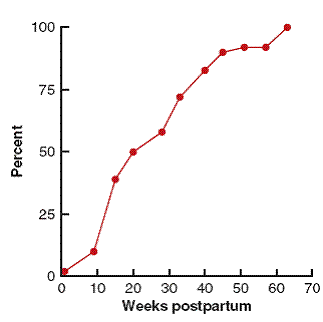
รูปที่ 3 แสดงอัตราการตกไข่สะสมของสตรีหลังคลอดที่เลี้ยงลูกด้วยนมแม่ในระยะ 70 สัปดาห์หลังคลอด (ที่มา: Cunningham FG, Leveno KJ, Bloom SL, Hauth JC, Rouse, DJ, Spong CY. The puerperium. Williams Obstetrics. 23rd ed. New York: McGraw-Hill, 2010: 646-660)
การลดลงของระดับ hCG หลังคลอด
ระดับ hCG จะค่อยๆ ลดระดับลงหลังคลอด โดยภายใน 2 – 3 วันหลังคลอดจะมีค่าต่ำกว่า 1000 มิลลิยูนิต/มล. ในวันที่ 7 หลังคลอดจะมีค่าต่ำกว่า 100 มิลลิยูนิต/มล. และจะไม่สามารถตรวจพบในกระแสเลือดได้ในวันที่ 14 หลังคลอด สำหรับการแท้งจะไม่สามารถตรวจพบ hCG ในกระแสเลือดได้ในวันที่ 37 หลังแท้ง
หลังคลอดภายในสัปดาห์แรกปัสสาวะจะออกมาก หรือมีภาวะ diuresis เพื่อลดปริมาณเลือดที่เพิ่มขึ้นในช่วงตั้งครรภ์ให้กลับสู่ภาวะปกติ กระเพาะปัสสาวะจะยืดขยายใหญ่ได้มากกว่าปกติ การถ่ายปัสสาวะจะกลับเข้าสู่ภาวะปกติภายในสัปดาห์ที่ 3 หลังคลอด
ในขณะตั้งครรภ์เต้านมจะถูกกระตุ้นด้วยฮอร์โมนต่างๆ ได้แก่ โปรเจสเตอโรน เอสโตรเจน อินสุลิน คอร์ติซอล ธัยรอยด์ฮอร์โมน เป็นต้น เพื่อกระตุ้นให้ทั้งส่วนของ alveolar และ ductal system เจริญเติบโตขึ้นเตรียมพร้อมการสร้างและหลั่งน้ำนม แต่ยังไม่มีการสร้างน้ำนมเนื่องจากฮอร์โมนโปรเจสเตอโรนและเอสโตรเจนในระดับสูงจะเป็นตัวยับยั้งไม่ให้โปรแลคตินออกฤทธิ์ในการสร้างน้ำนม แต่ในระยะหลังคลอดฮอร์โมนโปรเจสเตอโรนและเอสโตรเจนจะลดระดับลง ทำให้โปรแลคตินสามารถออกฤทธิ์ในการสร้างน้ำนมได้ถึงแม้จะมีระดับลดลงเช่นเดียวกัน การดูดนม (suckling) จะทำให้ระดับโปรแลคตินเพิ่มขึ้นเพื่อสร้างน้ำนมใหม่ขึ้นมาเพื่อเก็บไว้ นอกจากนี้ยังกระตุ้นการหลั่งออกซิโตซินให้มีการหลั่งน้ำนม หากไม่มีการดูดนมระดับโปรแลคตินจะกลับเข้าสู่ระดับปกติภายใน 7 วันหลังคลอด หากมีการเลี้ยงลูกด้วยนมแม่ระดับโปรแลคตินจะกลับเข้าสู่ระดับปกติภายใน 4 – 6 เดือนหลังคลอดดังแสดงในรูปที่ 4 (ศึกษาเพิ่มเติมในบทการเลี้ยงลูกด้วยนมแม่)
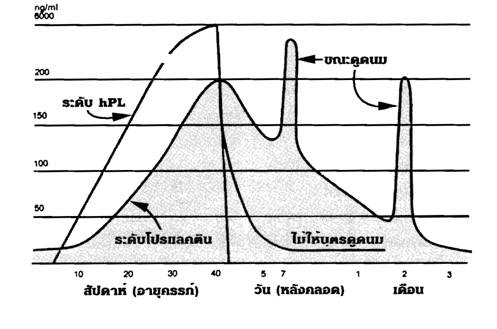
รูปที่ 4 แสดงการเปลี่ยนแปลงของระดับโปรแลคตินที่ระยะต่าง ๆ
(ที่มา: ชัยรัตน์ คุณาวิกติกุล. ระยะหลังคลอด. ใน: ธีระ ทองสง, ชเนนทร์ วนาภิรักษ์, บรรณาธิการ. สูติศาสตร์ (ฉบับเรียบเรียงครั้งที่ 4). กรุงเทพฯ: พี.บี.ฟอเรน บุ๊คส เซนเตอร์, 2541: 169-178.)
หลังจากคลอดเด็กและรกแล้ว น้ำหนักหลังคลอดจะลดลงประมาณ 5 – 6 กิโลกรัม และจะค่อยๆ ลดลงอีก 2 – 3 กิโลกรัมภายใน 1 สัปดาห์หลังคลอดจากการขับปัสสาวะเพื่อลดปริมาณเลือดที่เพิ่มขึ้นในช่วงตั้งครรภ์ หลังจากนั้นน้ำหนักจะค่อยๆ ลดลงจนเท่ากับขณะไม่ตั้งครรภ์ในเดือนที่ 6 หลังคลอด อย่างไรก็ตามน้ำหนักอาจมีการเปลี่ยนแปลงที่แตกต่างกันไปในแต่ละบุคคล
โดยปกติหากไม่มีภาวะแทรกซ้อนใดๆ ของมารดาและทารกหลังคลอด มารดาจะรู้สึกดีใจและมีความสุข แต่อาจมีปัจจัยหลายอย่างที่ทำให้อารมณ์และจิตใจของมารดาหลังคลอดแปรปรวนได้ง่าย เช่น ความตื่นเต้น ความกังวลใจในการเลี้ยงดูลูก ความกลัวการเปลี่ยนแปลงต่างๆ ปัจจัยเหล่านี้อาจทำให้เกิดภาวะซึมเศร้าภายหลังคลอดได้ โดยทั่วไปมี 3 ระดับดังตารางที่ 1
|
ความผิดปกติ |
Postpartum Blues |
Postpartum Depression |
Postpartum Psychosis |
|
อุบัติการณ์ |
ร้อยละ 50 – 70 |
ร้อยละ 4 – 10 |
ร้อยละ 0.1 – 0.2 |
|
เวลาที่เริ่มเป็น |
2 – 3 วัน |
1 – 2 สัปดาห์ |
2 – 4 สัปดาห์ |
|
ระยะเวลาที่เป็น |
< 2 สัปดาห์ |
> 2 สัปดาห์ |
แปรปรวน |
|
อาการ |
ซึมเศร้า |
ซึมเศร้า, ไม่สนใจตัวเอง รู้สึกผิด, สิ้นหวัง |
จิตหลอน, สำคัญตนผิดไม่อยู่ในโลกของความเป็นจริง, อารมณ์ไม่เหมาะสมกับเหตุการณ์ |
ตารางที่ 1 แสดงความแปรปรวนทางจิตใจหรืออารมณ์ของมารดาหลังคลอด
(ปรับปรุงจาก ชัยรัตน์ คุณาวิกติกุล. ระยะหลังคลอด. ใน: ธีระ ทองสง, ชเนนทร์ วนาภิรักษ์, บรรณาธิการ. สูติศาสตร์ (ฉบับเรียบเรียงครั้งที่ 4). กรุงเทพฯ: พี.บี.ฟอเรน บุ๊คส เซนเตอร์, 2541: 169-178.)
อุณหภูมิกาย (temperature) โดยปกติภายใน 24 ชั่วโมงแรกหลังคลอดอาจพบมีไข้ขึ้นได้เล็กน้อย แต่ต้องไม่สูงเกิน 38 องศาเซลเซียส และจะลดลงสู่ภาวะปกติได้เอง หากพบว่ามีไข้สูงมากกว่า 38 องศาเซลเซียส หรือไข้นานมากกว่า 24 ชั่วโมง ต้องหาสาเหตุของไข้ สาเหตุที่พบได้บ่อยมีดังนี้
ชีพจร (pulse rate) หลังคลอดควรเต้นในอัตราปกติ หากพบว่าชีพจรเต้นเร็วกว่าปกติต้องหาสาเหตุ เช่น ระยะแรกของภาวะช็อคจากเลือดออกมากผิดปกติ การได้รับสารน้ำไม่เพียงพอ หรือมีการติดเชื้อในร่างกาย
ความดันโลหิต (blood pressure) ควรอยู่ในเกณฑ์ปกติ หากพบว่าความดันโลหิตสูงกว่าปกติ อาจเกิดจากภาวะครรภ์เป็นพิษที่พบได้ภายหลังคลอด หากความดันโลหิตต่ำกว่าปกติ อาจเกิดจากภาวะเลือดออกมากผิดปกติ หรือการได้รับสารน้ำไม่เพียงพอ
โดยทั่วไปการคลอดปกติทางช่องคลอดจะเสียเลือดประมาณ 500 ซีซี หากเป็นการคลอดโดยใช้หัตถการช่วยคลอดเช่น การใช้เครื่องดูดสุญญากาศ การใช้คีมช่วยคลอด หรือการคลอดทารกแฝดอาจเสียเลือดมากกว่านี้ หากเป็นการผ่าตัดคลอดจะเสียเลือดประมาณ 1000 ซีซี ซึ่งโดยทั่วไปไม่จำเป็นต้องตรวจความเข้มข้นของเลือดหรือเติมเลือดหากไม่มีภาวะตกเลือดหลังคลอด อย่างไรก็ตามในการตรวจหลังคลอดทุกครั้งควรประเมินภาวะซีดของมารดาโดยการดู conjunctiva หากมารดามีภาวะซีดอาจต้องหาสาเหตุที่ทำให้เสียเลือดมากกว่าปกติ เช่นการตกเลือดหลังคลอด หรือการมีเลือดออกในช่องท้องในกรณีผ่าตัดคลอด และควรตรวจความเข้มข้นของเลือด ให้ยาบำรุงเลือด หรือให้เลือดทดแทนตามความเหมาะสม
การเริ่มสร้างน้ำนมเกิดขึ้นหลังคลอดรก การหลั่งน้ำนมเกิดขึ้นเมื่อลูกดูดนมหรือมีการกระตุ้นหัวนม น้ำนมจะสร้างเต็มที่ใช้เวลาประมาณ 2 – 7 วันแตกต่างกันในแต่ละคน ในการตรวจหลังคลอดควรตรวจดูว่ามารดาเริ่มมีน้ำนมมาหรือยังโดยการบีบบริเวณลานหัวนมทั้งสองข้างจะเห็นน้ำนมที่ออกมาจากหัวนม นอกจากนี้ควรสังเกตลักษณะของน้ำนมด้วยว่าเปลี่ยนแปลงจากน้ำนมเหลือง (colostrums) ไปเป็นน้ำนมจริงแล้วหรือยัง โดยทั่วไปการตรวจเต้านมและหัวนมเพื่อค้นหาภาวะผิดปกติควรทำตั้งแต่ระยะฝากครรภ์และแก้ไขให้เรียบร้อยก่อนคลอด อย่างไรก็ตามในระยะหลังคลอดทุกครั้งควรตรวจหาภาวะผิดปกติที่อาจเป็นปัญหาในการเลี้ยงลูกด้วยนมแม่ได้ เช่น หัวนมสั้น (short nipple) หัวนมบอด (flat nipple) หัวนมบุ๋ม (inverted nipple) หรือภาวะผิดปกติที่เกิดจากการดูดนมที่ไม่ถูกวิธี เช่น หัวนมเจ็บ (sore nipple) หัวนมแตก (cracked nipple) เต้านมคัด (breast engorgement)
ท่อน้ำนมอุดตัน (blocked duct) เต้านมอักเสบ (mastitis) เต้านมเป็นฝี (breast abscess) เป็นต้น (ศึกษาเพิ่มเติมในบทการเลี้ยงลูกด้วยนมแม่)
การตรวจระดับยอดมดลูกควรตรวจเมื่อมารดาไม่มีปัสสาวะค้างในกระเพาะปัสสาวะแล้ว และคลึงให้มดลูกหดรัดตัวก่อนประเมินยอดมดลูกว่าอยู่ในระดับที่เหมาะสมหรือไม่ตามขบวนการของ Uterine involution ในกรณีที่พบว่ายอดมดลูกอยู่ระดับสูงผิดปกติควรให้มารดาไปปัสสาวะทิ้งให้หมดแล้วจึงตรวจซ้ำอีกครั้งก่อนการวินิจฉัยว่ามีภาวะ Uterine subinvoluton หรือเรียกว่ามดลูกเข้าอู่ช้า ซึ่งควรหาสาเหตุและรักษาตามสาเหตุนั้นๆ
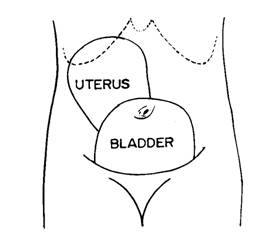
รูปที่ 5 แสดงผลของกระเพาะปัสสาวะที่ดันมดลูกให้ลอยสูงขึ้นไปและอยู่เยื้องไปทางขวา (ที่มา: วราวุธ สุมาวงศ์. การดูแลภายหลังคลอด. คู่มือการฝากครรภ์และการคลอด พิมพ์ครั้งที่ 12. กรุงเทพฯ: คณะแพทยศาสตร์ โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล; 2527: 342-372.)
ภาวะ Uterine subinvoluton เป็นภาวะที่มดลูกหลังคลอดไม่ลดขนาดลงหรือลดลงช้ากว่าปกติ มักพบร่วมกับน้ำคาวปลามานาน และเลือดออกกะปริบกะปรอยหรือมากกว่าปกติ ตรวจภายในจะพบมดลูกโต นุ่ม หรือขนาดมดลูกไม่ลดลงตามที่ควรจะเป็น ซึ่งอาจเกิดจากสาเหตุดังต่อไปนี้
ในกรณีที่มีภาวะ late (secondary) postpartum hemorrhage ซึ่งเกิดภายหลังคลอดตั้งแต่ 24 ชั่วโมงถึง 12 สัปดาห์ร่วมด้วย เลือดที่ออกมักเกิดจากความผิดปกติของการกลับสู่ภาวะปกติที่ตำแหน่งรกเกาะ (placental site involution) แม้ว่าส่วนน้อยอาจเกิดจากเศษรกค้าง ซึ่งทำให้เกิดเนื้อตายกลายเป็น placental polyp ดังนั้นหากผู้ป่วยที่ตกเลือดในระยะนี้หลังคลอดและสัญญาณชีพปกติ ตรวจอัลตราซาวด์ไม่พบรกค้าง การให้ยาเช่น oxytocin, ergonovine, methylergonovine หรือ prostaglandin analog จะช่วยให้มดลูกหดรัดตัวกลับสู่ภาวะปกติได้เร็วขึ้น หากพบว่ามีการอักเสบติดเชื้อของมดลูกควรให้ยาปฏิชีวนะร่วมด้วย และในกรณีที่พบก้อนเลือดคั่งในโพรงมดลูกจากการตรวจอัลตราซาวด์อาจพิจารณาทำ suction curettage อย่างนุ่มนวล และทำการ curettage เฉพาะในกรณีที่ยังคงมีเลือดออกอย่างต่อเนื่องหลังจากให้การรักษาด้วยยาแล้ว
การตรวจมดลูกหลังคลอดควรรวมไปถึงการซักถามถึงอาการเจ็บปวดมดลูกด้วยว่ามารดามีอาการปวดมดลูกมากน้อยอย่างไร โดยทั่วไปการที่มดลูกหดรัดตัวเป็นพักๆ หลังคลอด (afterpains) พบได้เป็นปกติระหว่างการเข้าอู่ของมดลูก อาการปวดเป็นไม่มาก บรรเทาได้ด้วยการรับประทานยาแก้ปวดเฉพาะเมื่อมีอาการ โดยมากเกิดในวันแรกๆ ในระยะหลังคลอด หรือเกิดในช่วงที่ให้ลูกดูดนม เนื่องจากการดูดนมจะกระตุ้นให้เกิดการหลั่งของ oxytocin จากต่อมใต้สมองส่วนหลังเพื่อให้เกิดบีบน้ำนมออกมาสู่ท่อน้ำนม และมีผลกระตุ้นการหดรัดตัวของกล้ามเนื้อมดลูกเกิดอาการเจ็บปวดได้ แต่หากมีอาการปวดมดลูกมาก ต้องรับประทานยาหรือฉีดยาแก้ปวดตลอด ต้องตรวจหาภาวะผิดปกติอื่นๆ เช่น การอักเสบติดเชื้อของมดลูก การมีเศษรกหรือก้อนเลือดค้างในโพรงมดลูก เป็นต้น
ในระยะหลังคลอดจะมีการขับถ่ายน้ำที่เพิ่มขึ้นในระยะตั้งครรภ์ออกจากร่างกาย (dieresis) ประกอบกับการทำงานของกระเพาะปัสสาวะในระยะนี้ยังไม่กลับเข้าสู่ภาวะปกติ มารดาอาจไม่ค่อยรู้สึกว่าอยากถ่ายปัสสาวะ นอกจากนี้ในช่วงแรกหลังคลอดทางช่องคลอดและมีแผลฝีเย็บ อาการเจ็บบริเวณแผลจะทำให้มารดาไม่อยากถ่ายปัสสาวะ และขบวนการคลอดทำให้มีการบวมบริเวณ bladder neck ทำให้ปัสสาวะได้ลำบาก สาเหตุดังกล่าวข้างต้นทำให้มีปัสสาวะคั่งค้างในกระเพาะปัสสาวะได้บ่อย ซึ่งอาจเกิดภาวะแทรกซ้อนตามมาเช่น มดลูกหดรัดตัวได้ไม่ดีทำให้ตกเลือดหลังคลอด หรือเกิดการติดเชื้อในทางเดินปัสสาวะ เป็นต้น ดังนั้นจึงควรคลำที่เหนือหัวหน่าว หากคลำได้ลักษณะแข็งๆ แสดงว่าเป็นมดลูกที่หดรัดตัวดีไม่มีปัสสาวะค้างอยู่ แต่หากได้ลักษณะหยุ่นๆ แสดงว่ามีปัสสาวะค้างอยู่ในกระเพาะปัสสาวะควรให้มารดาไปถ่ายปัสสาวะทิ้งให้หมดแล้วจึงตรวจซ้ำ หากยังตรวจได้เหมือนเดิมแสดงว่ามารดามีปัญหาในการขับถ่ายปัสสาวะ ซึ่งอาจเกิดจากสาเหตุดังต่อไปนี้
หากพบว่ามารดาไม่สามารถปัสสาวะได้เองภายใน 4 – 6 ชั่วโมงหลังคลอด หรือมีปัญหาในการขับถ่ายปัสสาวะให้ตรวจหาสาเหตุและรักษาตามสาเหตุนั้นๆ นอกจากนี้ควรกระตุ้นให้มารดาขับถ่ายปัสสาวะบ่อยๆ เพื่อไม่ให้มีปัสสาวะค้างอยู่มากเกินไป อาจใช้วิธีกดผนังหน้าท้องช่วยให้ปัสสาวะออกให้หมด หากมารดาไม่สามารถปัสสาวะเองได้จำเป็นต้องสวนปัสสาวะเป็นครั้งคราวไป (single cath) หรือใส่สายยางสวนปัสสาวะคาไว้ (retain foley’s cath) ในกรณีที่มีปัสสาวะค้างอยู่มากกว่า 100 – 200 ซีซี และจำเป็นต้องสวนปัสสาวะมากกว่า 1 ครั้งขึ้นไป นอกจากนี้ควรนำปัสสาวะที่ได้จากการสวนนั้นไปตรวจและเพาะเชื้อเพื่อตรวจหาว่ามีการอักเสบติดเชื้อของทางเดินปัสสาวะหรือไม่ ในกรณีใส่สายยางสวนปัสสาวะคาไว้ควรพิจารณาเอาออกเมื่อได้แก้ไขสาเหตุและฝึกกล้ามเนื้อของกระเพาะปัสสาวะให้หดรัดตัวดีแล้ว (bladder exercise) โดยการหนีบสายยางไว้ให้ปัสสาวะค้างอยู่ภายในกระเพาะปัสสาวะนาน 4 ชั่วโมงแล้วจึงคลายให้ปัสสาวะออกให้หมด ทำซ้ำประมาณ 3 – 4 ครั้งก่อนที่จะเอาสายยางสวนปัสสาวะออกแล้วให้มารดาลองถ่ายปัสสาวะเอง และสวนปัสสาวะดูปริมาณปัสสาวะที่ค้างอยู่ (residual urine) หากมีปัสสาวะค้างอยู่น้อยกว่า 50 – 100 ซีซี ถือว่าสามารถปัสสาวะเองได้แล้ว
หากมีการฉีกขาดของฝีเย็บหรือมีการเย็บซ่อมแซมฝีเย็บหลังคลอด ควรสังเกตบริเวณแผลฝีเย็บว่ามีลักษณะของการอักเสบติดเชื้อหรือไม่ หากพบว่าแผลฝีเย็บบวมแดง กดเจ็บ อาจรักษาโดยการให้ยาปฏิชีวนะร่วมกับการดูแลความสะอาดของแผล แต่หากแผลฝีเย็บบวมตึงมาก หรือมีหนองคั่งอยู่ภายใน ให้ตัดไหมเพื่อให้หนองไหลได้สะดวกและทำความสะอาดแผลจนกว่าแผลไม่มีการติดเชื้อแล้วจึงเย็บแผล ในบางกรณีมารดามีอาการเจ็บแผลฝีเย็บมากโดยไม่มีลักษณะของการอักเสบติดเชื้อ ควรสงสัยภาวะเลือดคั่ง (hematoma) ใต้แผลฝีเย็บ ซึ่งในบางรายไม่สามารถมองเห็นจากการตรวจแผลฝีเย็บด้านนอกเพียงอย่างเดียว ต้องตรวจแผลฝีเย็บในช่องคลอดด้วยจึงจะทราบว่ามีเลือดคั่งมากหรือน้อย ในกรณีตำแหน่งเลือดคั่งอยู่ใต้ต่อ urogenital diaphragm ก้อนเลือดที่คั่งจะดันแผลฝีเย็บให้โป่งนูนคลำได้จากการตรวจภายใน การรักษาทำได้โดยการตัดไหมที่เย็บไว้เพื่อเอาก้อนเลือดที่คั่งอยู่ออก ค้นหาและเย็บซ่อมแซมจุดที่เลือดออกก่อนจะเย็บปิดแผลฝีเย็บ หากไม่สามารถห้ามเลือดให้หยุดสนิทได้อาจใส่ท่อระบายคาไว้ร่วมด้วย แต่หากตำแหน่งเลือดคั่งอยู่เหนือต่อ urogenital diaphragm ก้อนเลือดจะคั่งอยู่บริเวณข้างปากมดลูกและดันมดลูกให้ลอยสูงขึ้นไปในช่องท้อง เลือดจะเซาะแทรกได้มากกว่ากรณีแรก มารดาอาจมีภาวะช็อค ซีดจากการเสียเลือดมาก การรักษาต้องผ่าตัดเปิดช่องท้องเพื่อระบายเลือดและหาจุดเลือดออก
การตรวจดูน้ำคาวปลาว่ามีการเปลี่ยนแปลงไปตามลักษณะดังกล่าวข้างต้นหรือไม่จะเป็นการสะท้อนให้เห็นถึงสภาวะของมดลูกและเยื่อบุโพรงมดลูกว่ามีการเปลี่ยนแปลงภายหลังคลอดเป็นปกติดีหรือไม่ หากน้ำคาวปลาไม่เปลี่ยนแปลงไปดังกล่าว ยังคงมีสีแดงอยู่ตลอด น้ำคาวปลามานานกว่าปกติ หรือมีกลิ่นเหม็นร่วมด้วย อาจบ่งบอกถึงการมีเศษรกค้างหรือมีภาวะอักเสบติดเชื้อในโพรงมดลูก แต่อย่างไรก็ตามในบางรายน้ำคาวปลาอาจมานานได้ถึง 4 – 8 สัปดาห์โดยไม่พบสิ่งผิดปกติใดๆ หรือในกรณีที่ตำแหน่งรกเกาะมีขนาดใหญ่ เช่น ครรภ์แฝด ทารกตัวโต หรือทารกบวมน้ำ น้ำคาวปลาอาจมามากกว่าปกติได้
ควรกระตุ้นให้มารดาหลังคลอดขยับตัว เคลื่อนไหวร่างกาย และเดินไปเดินมาให้เร็วที่สุด เนื่องจากจะช่วยให้การทำงานของอวัยวะต่างๆ เช่น ระบบทางเดินอาหาร, ระบบทางเดินปัสสาวะ กลับคืนสู่ภาวะปกติได้เร็วขึ้น นอกจากนี้ยังช่วยให้น้ำคาวปลาไหลดีกว่าการอยู่ในท่านอนตลอดเวลา ช่วยให้มดลูกเข้าอู่ได้ดีขึ้น ลดอุบัติการณ์ของภาวะลิ่มเลือดอุดตัน อย่างไรก็ตามก่อนที่จะให้มารดาลุกขึ้นยืนหรือเดิน ควรแน่ใจว่าไม่มีภาวะอ่อนเพลีย ซีด หรือมีความเสี่ยงที่จะเป็นลม และควรมีผู้ช่วยเหลือคอยดูแลก่อนในระยะแรก
การออกกำลังกายภายหลังคลอดสามารถทำได้ทันทีที่มารดาหายจากอาการอ่อนเพลียหรือปวดแผล โดยแนะนำให้ออกกำลังกายเบาๆ ก่อนไม่ควรหักโหมหรือโลดโผนเกินไปในช่วงแรก และควรแนะนำการออกกำลังกายที่ช่วยกระชับกล้ามเนื้อหน้าท้องและกล้ามเนื้ออุ้งเชิงกรานเช่น Kegel’s exercise เป็นต้น
ในระยะหลังคลอดทางช่องคลอดมารดาสามารถรับประทานอาหารได้ทันทีหากไม่มีภาวะแทรกซ้อนใดๆ มารดาควรรับประทานอาหารที่มีประโยชน์ และมีพลังงานพอเพียงกับการเลี้ยงลูกและการสร้างน้ำนม (ศึกษาเพิ่มเติมในเอกสารคำสอนเรื่องการเลี้ยงลูกด้วยนมแม่) นอกจากนี้ในระยะแรกหลังคลอด การทำงานของระบบทางเดินอาหารยังไม่ดีนัก ลำไส้เคลื่อนไหวช้าอาจเป็นสาเหตุให้ท้องผูกได้ อาหารในระยะนี้จึงควรเป็นอาหารอ่อน ย่อยง่าย แต่ให้พลังงานสูง และควรดื่มน้ำให้เพียงพอ เพื่อป้องกันอุจจาระแข็งซึ่งทำให้ถ่ายลำบาก ต้องเบ่ง มีผลทำให้เจ็บแผลฝีเย็บหรือแผลแยกได้
การดูแลความสะอาดของปากช่องคลอดและแผลฝีเย็บทำได้โดยใช้น้ำสบู่หรือ antiseptic solution ชนิดอ่อนล้างทำความสะอาดเฉพาะภายนอก และซับให้แห้งวันละสองครั้งเช้าเย็น ไม่ควรสวนล้างเข้าไปในช่องคลอด ในระยะที่ยังมีน้ำคาวปลาอยู่ควรใส่ผ้าอนามัยรองไว้และเปลี่ยนแผ่นใหม่เมื่อรู้สึกชุ่มหรือทุก 3 – 4 ชั่วโมงเพื่อป้องกันการอับชื้น อาจใช้การอบไฟอินฟราเรดเพื่อช่วยในการหายของแผลฝีเย็บเร็วขึ้น โดยทั่วไปขอบแผลจะติดกันดีภายใน 1 สัปดาห์ และหายสนิทดีภายใน 2 – 3 สัปดาห์หลังคลอด หากเย็บด้วยไหมละลายไม่จำเป็นต้องนัดมาตัดไหม แต่ถ้าเย็บด้วยไหมไม่ละลาย เช่น silk ต้องนัดมาตัดไหมในวันที่ 5 – 7 หลังคลอด
ควรสอนการเลี้ยงลูกด้วยนมแม่ที่ถูกวิธี และให้มารดาฝึกปฏิบัติภายใต้การดูแลของเจ้าหน้าที่อย่างใกล้ชิดจนสามารถให้นมลูกได้และน้ำนมไหลดีแล้ว จึงจะอนุญาตให้มารดาและทารกกลับบ้าน นอกจากนี้ควรสอนวิธีการปฏิบัติตัวเมื่อต้องกลับไปทำงาน การบีบเก็บน้ำนม ปัญหาที่อาจพบได้และวิธีป้องกันแก้ไข และควรให้สถานที่ติดต่อเมื่อมารดามีปัญหาเกี่ยวกับการเลี้ยงลูกหลังจากกลับบ้านแล้ว (ศึกษาเพิ่มเติมในบทการเลี้ยงลูกด้วยนมแม่)
ควรแนะนำมารดาหลังคลอดไม่ให้หาซื้อยามารับประทานเองเนื่องจากยาบางชนิดอาจผ่านน้ำนมและมีผลต่อลูกได้ หากไม่สบายควรพบแพทย์และแจ้งว่ากำลังเลี้ยงลูกด้วยนมแม่ โดยทั่วไปยาที่จำเป็นในระยะหลังคลอดมีดังนี้
การมีเพศสัมพันธ์อาจเริ่มได้ตั้งแต่ 3 – 4 สัปดาห์หลังคลอดเป็นต้นไป หรือเมื่อมารดารู้สึกสบายดีแล้ว อย่างไรก็ตามควรแนะนำให้คุมกำเนิดหากยังไม่ต้องการมีบุตร โดยเลือกวิธีคุมกำเนิดให้เหมาะสม เช่น
ทั้งนี้ควรเริ่มคุมกำเนิดเมื่อคิดจะมีเพศสัมพันธ์โดยไม่คำนึงว่าประจำเดือนเริ่มมาหรือยัง แต่ส่วนใหญ่มักจะเริ่มที่ 6 สัปดาห์หลังคลอด
หากไม่มีภาวะแทรกซ้อนหลังคลอด สามารถดูแลลูกและเลี้ยงลูกด้วยนมแม่ได้คล่องแล้ว มารดาที่คลอดทางช่องคลอดจะจำหน่ายได้ในวันที่ 2 – 3 หลังคลอด ส่วนมารดาที่ผ่าตัดคลอดจะจำหน่ายได้ในวันที่ 3 – 4 หลังคลอด และนัดมาตรวจหลังคลอดที่ 6 สัปดาห์ โดยมีรายละเอียดดังต่อไปนี้
สอบ resident ประจำปี วันที่ 2 พ.ค. MCQ เวลา 12.00-15.00 น. ณ. ห้องคอมพิวเตอร์ ชั้น M อาคารราชนครินทร์
ขอความกรุณาอาจารย์ และแพทย์ประจำบ้าน ที่ต้องปฏิบัติงานตามจุดต่าง ๆ ในเวลาดังกล่าว กรุณาวางแผนบริหารจัดการกิจกรรมงานบริการล่วงหน้า เพื่อประโยชน์สูงสุดของผู้ป่วย