การลดอัตราการผ่าตัดคลอดบุตรทางหน้าท้อง
การลดอัตราการผ่าตัดคลอดบุตรทางหน้าท้อง
(How to Decrease Rate of Cesarean Delivery Rate)
นพ.อารัมภ์ ทัพสมุทรเดชากร
ร.ศ. พ.ญ. เฟื่องลดา ทองประเสริฐ
ในปี ค.ศ.2011 หนึ่งในสามของสตรีตั้งครรภ์ในสหรัฐอเมริกาได้รับการผ่าตัดเพื่อคลอดบุตร โดยมีอัตราการผ่าตัดคลอดเพิ่มขึ้นอย่างชัดเจนตั้งแต่ ค.ศ.1996 – 2011 (รูปที่ 1) (1) ถึงแม้ว่าการผ่าตัดคลอดจะเป็นการช่วยชีวิตทั้งแม่และลูก แต่อัตราการผ่าตัดคลอดที่เพิ่มขึ้นอย่างรวดเร็วโดยไม่มีหลักฐานในการลดอัตราการเกิดอันตรายหรืออัตราตายในมารดาและทารกอาจมาจากการผ่าตัดคลอดที่ทำมากจนเกินไป(2) และองค์การอนามัยโลกได้กำหนดว่าอัตราการผ่าตัดคลอดบุตรที่เหมาะสมควรอยู่ในช่วง 10-15% ดังนั้น สถานพยาบาลต่างๆควรให้ความสำคัญกับผลทั้งในระยะสั้นและยาวระหว่างการคลอดบุตรทางช่องคลอดกับการผ่าตัดคลอดบุตรทางหน้าท้อง เพื่อป้องกันมิให้เกิดการผ่าตัดคลอดที่มากเกินความจำเป็น (1)
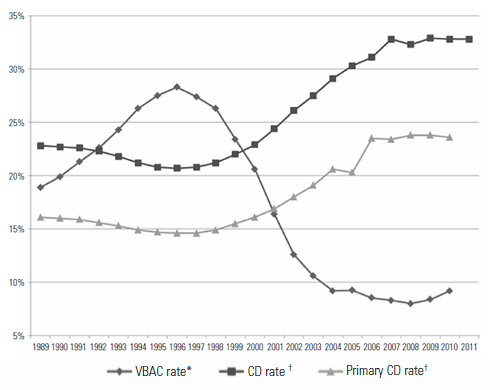
รูปที่ 1 อัตราการเกิดในสหรัฐอเมริกาตั้งแต่ ค.ศ.1989-2011 ข้อมูลจาก National Vital Statistics
(คัดลอกจาก ACOG Obstetric Care Consensus. Safe Prevention of the Primary Cesarean Delivery. 2014)
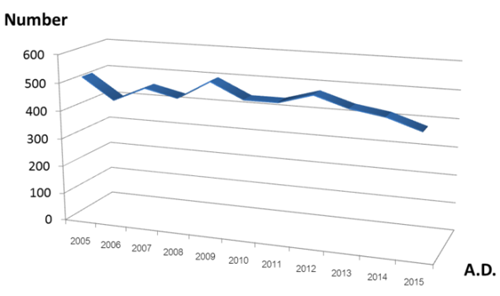
รูปที่ 2 อัตราการผ่าตัดคลอดบุตรของโรงพยาบาลมหาราชนครเชียงใหม่ ตั้งแต่ ค.ศ. 2005 – 2015
ข้อดีและข้อเสียระหว่างการคลอดบุตรทางช่องคลอดและการผ่าตัดคลอด (Risk and Benefit)
The National Institutes of Health ได้สรุปข้อดีและข้อเสียระหว่างการคลอดบุตรทางช่องคลอดและการผ่าตัดคลอดไว้ดังเช่นในตารางที่ 1 นอกจากนี้ยังมีรายงานการศึกษาในประชากรกลุ่มใหญ่ในประเทศแคนนาดา พบว่าภาวะแทรกซ้อนจากการผ่าตัดคลอดสูงกว่าการคลอดบุตรทางช่องคลอดถึง 3 เท่า โดยภาวะแทรกซ้อนต่างๆมีดังนี้ คือ การตกเลือดหลังคลอดจนเป็นเหตุให้ได้รับเลือดและตัดมดลูกฉุกเฉิน มดลูกแตก ภาวะแทรกซ้อนจากการระงับความรู้สึก หัวใจหยุดเต้น ไตวายเฉียบพลัน ปัญหาจากการใช้เครื่องช่วยหายใจ เส้นเลือดดำอุดตัน ภาวะติดเชื้อ และแผลแยก (3)
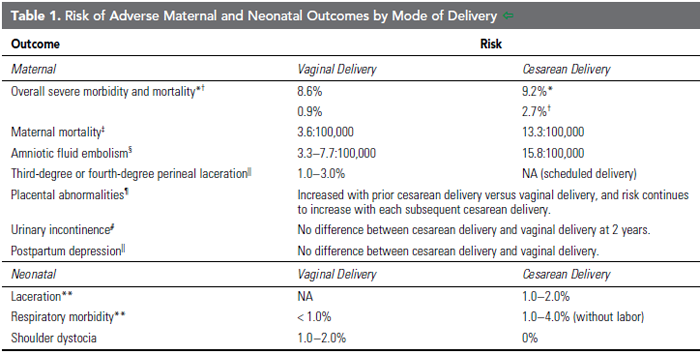
ตารางที่ 1 ความเสี่ยงต่างๆของมารดาและทารกแบ่งตามวิธีการคลอด ดัดแปลงจาก ACOG Obstetric Care Consensus. Safe Prevention of the Primary Cesarean Delivery. 2014.
ข้อบ่งชี้ในการผ่าตัดคลอดครั้งแรก (Indication for primary cesarean section)
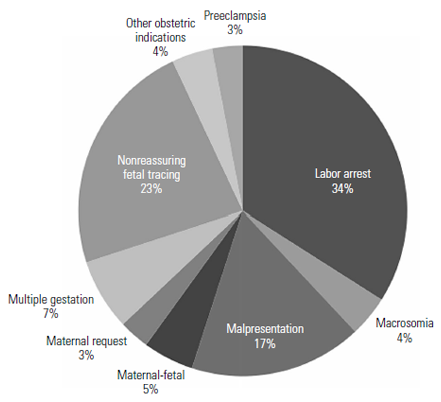
รูปที่ 3 ข้อบ่งชี้ในการผ่าตัดคลอดบุตรครั้งแรก(4)
จากรูปที่ 3 เป็นการศึกษาข้อบ่งชี้ในการผ่าตัดคลอดครั้งแรกในปี ค.ศ. 2011 โดยข้อบ่งชี้ที่พบมากสุดคือภาวะคลอดยาก(labor dystocia), ลักษณะการเต้นของหัวใจทารกในครรภ์ผิดปกติ(abnormal fetal heart rate pattern), ท่าทารกผิดปกติ(fetal malpresentation), การตั้งครรภ์ทารกหลายคน (multiple gestation), และทารกตัวโต(fetal macrosomia) ตามลำดับ
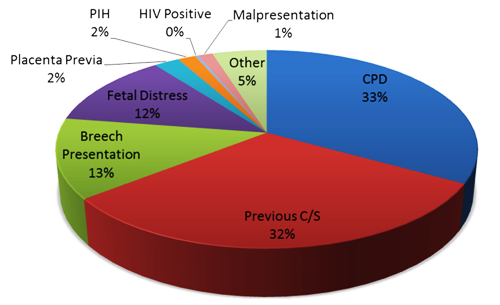
รูปที่ 4 ข้อบ่งชี้ในการผ่าตัดคลอดบุตรของโรงพยาบาลมหาราชนครเชียงใหม่ ประจำปี ค.ศ.2015
วิธีการลดอัตราการผ่าตัดคลอด (Management for decreased rate of cesarean section)
กำหนดความผิดปกติในช่วงแรกของการดำเนินการคลอดและการรักษาที่เหมาะสม (Appropriate Definition and Management of Abnormally Progressing First-Stage Labor)
ในอดีต first-stage of labor แบ่งออกเป็น 2 ระยะคือ Latent Phase เริ่มตั้งแต่มารดารู้สึกว่ามดลูกมีการหดรัดตัวถี่และสม่ำเสมอ ในครรภ์แรกอาจใช้เวลาถึง 20 ชั่วโมง และในครรภ์ต่อๆมาใช้เวลาเฉลี่ยอยู่ที่ 14 ชั่วโมง ส่วนอีกระยะคือ Active Phase เป็นระยะที่มีการเปิดขยายของปากมดลูกอย่างรวดเร็วจนกระทั่งขยายถึง 10 เซนติเมตร (5)
ความผิดปกติในช่วงแรกของการคลอดแบ่งออกได้เป็นสองอย่าง ดังนี้
- Protraction Disorders คือ ความผิดปกติของปากมดลูกที่ขยายตัวช้ากว่า 1.2 เซนติเมตร/ชั่วโมงในครรภ์แรก และช้ากว่า 1.5 เซนติเมตรต่อชั่วโมงในครรภ์หลัง
- Active Phase Arrest คือ ความผิดปกติของปากมดลูกที่ไม่มีการขยายตัวเพิ่มขึ้นเลยภายใน 2 ชั่วโมง โดยที่ต้องมีการหดรัดตัวของมดลูกอย่างเพียงพอและปากมดลูกต้องเปิดขยายมากกว่า 4 เซนติเมตรขึ้นไป
แต่ข้อมูลล่าสุดของการศึกษาจาก The Consortium on Safe Labor พบว่าร้อยละ 95 ของระยะแรกของการคลอด ปากมดลูกจะมีการเปิดขยายตัวช้ากว่าในกราฟของ Friedman อาจมีความหลากหลายตั้งแต่ 0.5 – 0.7 เซนติเมตร/ชั่วโมงในครรภ์แรก และ 0.5 – 1.3 เซนติเมตร/ชั่วโมงในครรภ์หลัง(6) นอกจากนี้ยังพบข้อมูลสำคัญอีกสองอย่างต่อไปนี้
- ช่วงที่ปากมดลูกขยายตัวอยู่ที่ 4 – 6 เซนติเมตร ทั้งครรภ์แรกและครรภ์หลังมีอัตราการขยายตัวของปากมดลูกที่ใกล้เคียงกัน และขยายตัวช้ากว่าในอดีตที่เคยกล่าวไว้แต่ช่วงหลังจากที่ปากมดลูกขยายตัวเกิน 6 เซนติเมตรไปแล้ว ครรภ์หลังจะมีอัตราการเปิดขยายของปากมดลูกที่เร็วกว่า
- Active phase จะยังไม่เริ่มต้นหากปากมดลูกยังเปิดขยายไม่ถึง 6 เซนติเมตร ดังนั้น Active Phase Protraction หรือ Labor Arrest ไม่ควรได้รับการวินิจฉัยก่อนที่ปากมดลูกจะขยายตัวมากกว่า 6 เซนติเมตร
คำนิยามของ Prolong Latent Phase ยังคงยึดตามข้อมูลของ Friedman ตามเดิมและข้อมูลใหม่ๆก็ไม่ได้ให้ความสำคัญกับ Latent Phase มากนัก เนื่องจากผู้ป่วยส่วนใหญ่สามารถเข้าสู่ Active Phase ได้เองโดยไม่ต้องทำอะไรเพิ่มเติม ดังนั้น Prolong Latent Phase จึงไม่ควรเป็นข้อบ่งชี้ในการผ่าตัดคลอด และหากมีความผิดปกติในระยะแรกของการคลอด การให้ oxytocin มักเป็นทางเลือกที่แนะนำให้ใช้เพื่อแก้ปัญหาเหล่านี้ มีหลายงานวิจัยทีค้นคว้าเกี่ยวกับระยะเวลาที่เหมาะสมในการให้ oxytocin เช่นการศึกษาเปรียบเทียบการให้ oxytocin เพื่อการเร่งคลอดในระยะแรกของการคลอดระหว่าง 4 ชั่วโมงกับ 8 ชั่วโมง พบว่าหากเพิ่มระยะเวลาการให้ oxytocin ให้มากกว่า 4 ชั่วโมง 38% ของผู้ป่วยสามารถคลอดเองทางช่องคลอดได้และ Apgar Scores ของทารกที่ 5 นาทีมีค่ามากกว่า 6 ทุกคน ในขณะที่การจำกัดการให้ oxytocin แค่ในระยะเวลา 4 ชั่วโมง จะมีอัตราการผ่าคลอดสูงกว่าอีกกลุ่มหนึ่งถึง 2 เท่า (7) ดังนั้น ในระยะแรกของการดำเนินการคลอด หากการเปิดขยายของปากมดลูกยังเป็นไปได้เพียงแต่ค่อนข้างช้า จึงไม่ใช่ข้อบ่งชี้ในการผ่าตัดคลอดนอกจากนี้ยังมีการศึกษาในผู้ป่วยเกี่ยวกับการเพิ่มระยะเวลาการเร่งคลอดด้วย oxytocin ในรายที่มีภาวะ Active Phase Arrest จาก 2 เป็น 4 ชั่วโมง พบว่าผู้ป่วยส่วนใหญ่คลอดเองทางช่องคลอดได้โดยที่ไม่มีผลเสียต่อทารก (8)
ถึงอย่างไรก็ตาม หากระยะแรกของการคลอดใช้เวลานานเกินไป ก็อาจเพิ่มความเสี่ยงต่อการเกิดน้ำคร่ำติดเชื้อ (Chorioamnionitis) ได้ แต่ความสัมพันธ์ระหว่างระยะเวลาคลอดกับกภาวะน้ำคร่ำติดเชื้อยังไม่ชัดเจน (การเกิดน้ำคร่ำติดเชื้ออาจเป็นเหตุให้ระยะแรกของการคลอดยาวนาน) ดังนันภาวะน้ำคร่ำติดเชื้อและระยะที่เกิดน้ำคร่ำติดเชื้อจึงไม่ใช่ข้อบ่งชี้ในการผ่าตัดคลอดเช่นกัน
จากข้อมูลทั้งหมด หากทั้งมารดาและทารกยังคงอยู่ในภาวะปกติ active phase ควรเริ่มต้นเมื่อปากมดลูกมีการเปิดขยายมากกว่า 6 เซนติเมตร และข้อบ่งชี้ในการผ่าตัดคลอดของภาวะ active phase arrest จึงควรประกอบไปด้วยปากมดลูกที่เปิดขยายมากกว่า 6 เซนติเมตรแต่ไม่มีการเปิดขยายเพิ่มต่อไปอีกหลังจากที่ได้เจาะถุงน้ำคร่ำเพื่อเร่งคลอดไปแล้ว และมีการหดรัดตัวของมดลูกที่เพียงพอนานมากกว่า4 ชั่วโมง หรือได้รับการเร่งคลอดมาแล้วด้วย oxytocin อย่างน้อย 6 ชั่วโมง
เกณฑ์การวินิจฉัยการดำเนินการคลอดล้มเหลวในระยะที่หนึ่งของการคลอดของสมาพันธ์สูตินรีแพทย์แห่งสหรัฐอเมริกา (ACOG : The American College of Obstetricians and Gynecologists) เมื่ออาการเจ็บครรภ์คลอดเกิดขึ้นเอง (Spontaneous labor) มีปากมดลูกขยาย 6 เซนติเมตรขึ้นไป ร่วมกับมีการแตกของถุงน้ำคร่ำ ร่วมกับข้อใดข้อหนึ่งต่อไปนี้
- มดลูกหดรัดตัวอย่างสม่ำเสมอและแรงพออย่างน้อย 4 ชั่วโมง เช่น มากกว่า 200 Montevideo unit
- มดลูกหดรัดตัวอย่างไม่สม่ำเสมอและไม่แรงพออย่างน้อย 6 ชั่วโมง โดยที่ไม่มีการเปลี่ยนแปลงการขยายของปากมดลูก
สำหรับราชวิทยาลัยสูตินรีแพทย์แห่งประเทศไทยได้กำหนดแนวทางการวินิจฉัยการดำเนินการคลอดล้มเหลวที่สมควรได้รับการผ่าตัดคลอด โดยอาศัยเกณฑ์ดังต่อไปนี้
- ปากมดลูกเปิดอย่างน้อย 4 เซนติเมตรขึ้นไปและบางตัวอย่างน้อยร้อยละ 80 ขึ้นไป
- มดลูกหดรัดตัวอย่างสม่ำเสมอและแรงพออย่างน้อย 2 ชั่วโมงก่อนการตัดสินใจ (Interval 2.5-3 นาที Duration 40-60 วินาที ความแรงดีพอ คือการวัดความดันในโพรงมดลุกมากกว่า 50 mmHg หรือกดที่ยอดมดลูกไม่ยุบขณะแข็งตัวเต็มที่ (intensity ++ ถึง +++) หรือความแรงมากกว่า 200 Montevideo unit)
- การดำเนินการคลอดผิดปกติอย่างใดอย่างหนึ่ง ดังนี้
-
- Protraction disorders
- Arrest disorders
- Second stage disorder
กำหนดความผิดปกติในระยะที่สองของการดำเนินการคลอดและการรักษาที่เหมาะสม (Appropriate Definition of Abnormally Progressing and Management in Second-Stage Labor)
ระยะที่สองของการคลอดเริ่มต้นเมื่อปากมดลูกเปิดขยายหมด (10 เซนติเมตร) ไปจนถึงคลอดทารกออกมา การนิยามระยะเวลาที่เหมาะสมของระยะที่สองของการนำเนินการคลอดเป็นไปได้ยากเนื่องจากต้องพิจารณาหลายปัจจัยรวมทั้งผลในระยะสั้นและยาวต่อทั้งมารดาและทารกมาเปรียบเทียบกัน มีการศึกษา พบว่าระยะเวลาที่ใช้ในระยะที่สองของการคลอดไม่ได้ส่งผลเสียต่อทารก บางรายใช้เวลาถึง 5 ชั่วโมงหรือมากกว่านั้น (9)
แต่ระยะเวลาที่เนิ่นนานในระยะที่สองของการคลอดอาจส่งผลเสียต่อมารดาได้ เช่น การติดเชื้อระหว่างคลอด แผลฝีเย็บที่ลึกระดับ 3-4 หรือแม้กระทั่งภาวะตกเลือดหลังคลอด ยิ่งไปกว่านั้น แต่ละชั่วโมงที่ผ่านไปยังหมายถึงโอกาสที่ผู้ป่วยจะคลอดเองทางช่องคลอดยิ่งลดตามลงไปด้วย โดยนักวิจัยหลายรายได้กล่าวไว้ว่าหลังจากระยะที่สองผ่านไปมากกว่าสามชั่วโมง จะมีผู้ป่วยเพียง 1 ใน 4 รายเท่านั้นที่สามารถคลอดบุตรเองทางช่องคลอดได้ในครรภ์แรก และ 1 ใน 3 ในครรภ์หลัง และ 30-50% ต้องอาศัยหัตถการช่วยคลอดทางช่องคลอด(9, 10)ดังนั้น แต่ย่างไรก็ตาม ความเสี่ยงเหล่านี้อาจไม่ได้มาจากระยะเวลาที่ยาวนานทั้งหมด แต่อาจมาจากหัตถการต่างๆหรือการตอบสนองที่ผู้ช่วยคลอดทำให้แก่ผู้ป่วย เช่น การใช้หัตถการช่วยคลอดเพิ่มการบาดเจ็บบริเวณฝีเย็บ และยิ่งในปัจจุบันที่มีเครื่องตรวจสุขภาพทารกในครรภ์ขณะคลอด ทำให้ความเสี่ยงเหล่านี้ลดลงอย่างชัดเจน เช่นในงานวิจัยของ Allen ที่ศึกษาในผู้ป่วยจำนวน 58,113 คน พบว่าอันตรายที่เกิดต่อทารกน้อยกว่า 1.5% ในกรณีที่ระยะเวลาในระยะที่สองของการคลอดน้อยกว่า 2 ชั่วโมง และความเสี่ยงเหล่านี้ก็เพิ่มขึ้นไม่ถึง 2 เท่า แม้ระยะเวลาในระยะที่สองของการคลอดมากกว่า5 ชั่วโมง (11) ดังนั้น จึงไม่มีการกำหนดเวลาที่จำเพาะของระยะที่สองของการคลอดเพื่อเป็นข้อบ่งชี้ในการทำหัตถการช่วยคลอด
ภาวะ second stage arrest ควรได้รับการวินิจฉัยเมื่อแม่ออกแรงเบ่งอย่างน้อย 2 ชั่วโมงในครรภ์หลัง และอย่างน้อย 3 ชั่วโมงในครรภ์แรกแล้วทารกยังไม่คลอด สำหรับระยะเวลาที่ยาวนานกว่านี้ให้พิจารณาเป็นกรณี เช่น ในรายที่ได้รับการระงับความรู้สึกด้วยการฉีดยาชาเข้าไขสันหลัง หรือทารกอยู่ในท่าผิดปกติ(1)
การจัดการที่เหมาะสมอื่นๆเพื่อลดอัตราการผ่าตัดคลอดบุตรในระยะที่สองของการคลอด (Management for Reduce Cesarean Deliveries in the Second Stage of Labor)
1. การใช้หัตถการช่วยคลอด (Operative Vaginal Delivery)
ในขณะที่อัตราการผ่าตัดคลอดสูงขึ้นในระยะหลัง แต่การใช้หัตถการช่วยคลอดกลับลดลงอย่างชัดเจน ทั้งการใช้ Vacuum และ Forceps มีงานวิจัยในกลุ่มประชาการขนาดใหญ่สองงานวิจัยที่พบว่าภาวะแทรกซ้อนที่เกิดขึ้นจากการใช้หัตถการช่วยคลอดไม่ได้แตกต่างจากการผ่าตัดคลอดบุตร ทั้งในเรื่องของภาวะเลือดออกในสมอง และภาวะชักหลังคลอด(12, 13) ซึ่งการใช้หัตการช่วยคลอดต้องอาศัยทักษะและความชำนาญค่อนข้างสูง แต่กลับมีการสอนวิธีการทำลดลง โดยมีการสำรวจกลุ่มแพทย์ประจำบ้าน พบว่า 55% รู้สึกว่าตนเองมีความสามารถไม่เพียงพอในการใช้ Forceps Extraction เป็นหัตการช่วยคลอด (14) ดังนั้น การฝึกฝนในระบบการศึกษาต่อเฉพาะทางจึงเป็นเรื่องที่จำเป็นเพื่อการลดการผ่าตัดคลอดในอนาคต
2. การช่วบปรับท่าของทารกในครรภ์ (Manual Rotation of Fetal Occiput)
ระหว่างการคลอด ถ้าท่าของทารกเป็น Occiput posterior หรือ occiput Transverse มักสัมพันธ์กับการผ่าตัดคลอดบุตรและภาวะแทรกซ้อนที่เพิ่มมากขึ้น ในอดีตมีการใช้ Forceps เพื่อช่วยในการปรับหมุนท่าของทารก แต่ปัจจุบัน หัตถการนี้กลับลดน้อยลงไป อีกหนึ่งทางเลือกที่นิยมใช้กันในปัจจุบันคือ Manual Rotation ซึ่งสามารถช่วยลดอัตราการผ่าตัดคลอดได้อย่างชัดเจน
รูปแบบการเต้นของหัวใจทารกในครรภ์ที่จำเป็นต้องมีการรักษาหรือแก้ไขเพิ่มเติม ( Which Fetal Heart Tracing deserve Intervention)
สาเหตุอันดับที่ 2 ของการผ่าตัดคลอดคือรูปแบบการเต้นของหัวใจทารกในครรภ์ผิดปกติ (รูปที่ 2) การแปลผลที่แม่นยำและการจัดการที่เหมาะสมสามารถลดอัตราการผ่าตัดคลอดได้ ความผิดปกติของรูปแบบการเต้นของหัวใจทารกในครรภ์ประเภทที่ 3 (Category III) บ่งบอกถึงภาวะค่าความเป็นกรด-ด่างในเลือดของทารกที่ผิดปกติ และสัมพันธ์กับภาวะ Encephalopathy และ Cerebral Palsy จำเป็นต้องได้รับการบำบัดรักษาด้วย intrauterine Resuscitation ไปพร้อมๆกับการสืบค้นหาสาเหตุ ถ้าหากการทำ Intrauterine Resuscitation ไม่สามารถทำให้รูปแบบการเต้นของหัวใจทารกในครรภ์กลับมาเป็นปกติได้ ควรให้ทารกเกิดมาเร็วในทันที (ACOG 2010) (15)
ความผิดปกติของรูปแบบการเต้นของหัวใจทารกในครรภ์ประเภทที่ 2 (Category II) เป็นความผิดปกติที่พบมากที่สุดขณะคลอดและมีความหลากหลายในการแปลผลและการรักษาเบื้องต้นมาก ทำให้การผ่าตัดคลอดบุตรเนื่องจากการแปลผลว่า “Non-reassuring Fetal Heart Rate” สูงมากขึ้นเช่นกัน ดังนั้น สิ่งสำคัญในการลดอัตราการการผ่าตัดคลอดจากสาเหตุนี้คือความแม่นยำในการวินิจฉัยที่ถูกต้องและการรักษา-แก้ไขเบื้องต้น
การกระตุ้นศีรษะทารก (Scalp stimulation) เพื่อให้เกิด FHR Acceleration เป็นวิธีที่สามารถทำได้ง่าย และสามารถให้ความมั้นใจได้ว่าเลือดของทารกยังอยู่ในภาวะสมดุลของกรดด่าง(ไม่มีความเป็นกรดมากจนเกินไป) ส่วนการเกิด Recurrent Variable Deceleration เป็นการตอบสนองที่ปกติต่อภาวะกดสายสะดือ แต่ถ้าเกิดถี่และคงอยู่ตลอดอาจทำให้เกิดภาวะเลือดในตัวทารกเป็นกรดได้ การทำ Intrauterine Resuscitation และการทำ Amnioinfusion สามารถรักษาภาวะเหล่านี้และลดอัตราการผ่าตัดคลอดได้
Prolonged Fetal Heart Rate Deceleration มักต้องการการรักษาเพิ่มเติมเนื่องจากกอาจเป็นสัญญาณถึงภาวะแทรกซ้อนต่างๆ เช่น Abruptio placentae, Umbilical Cord Prolapse, Uterine Tachysystole, หรือ Uterine Rupture ดังนั้น การวินิจฉัยถึงสาเหตุที่ทำให้เกิดรูปแบบการเต้นของหัวใจทารกในครรภ์ลักษณะนี้จึงมีความจำเป็นเพื่อการรักษาที่จำเพาะต่อไป แต่สำหรับความผิดปกติบางอย่างยังคงไม่มีการรักษาแก้ไขที่จำเพาะ เช่น Atypical Features (Shoulders, Slow Return to bedline, หรือ Variability only within the deceleration) เนื่องจากไม่สัมพันธ์กับภาวะเลือดในทารกเป็นกรด
ยังไม่มีหลักฐานสนับสนุนว่าการทำ ST-segment analysis และ Fetal Pulse Oximetry จะสามารถลดอัตราการผ่าตัดคลอดได้ ส่วนการทำ Fetal Scalp Sampling สามารถทำนายค่ากรด-ด่างในเลือดทารกได้ และสามารถลดอัตราการผ่าตัดคลอดได้ แต่วิธีนี้กลับได้รับความนิยมลดลงเนื่องจากเป็นวิธีที่ยุ่งยากและค่อนข้าง Invasive ปัจจุบันวิธีนี้ไม่มีใช้ในสหรัฐอเมริกาแล้ว
การผ่าตัดคลอดอาจจะไม่จำเป็นสำหรับภาวะ Abnormal หรือ Indeterminate Fetal Heart Rate Pattern เนื่องจากยังไม่มีข้อมูลของ Neonatal Outcome จากความผิดปกติเหล่านี้ การให้ออกซิเจน สารน้ำทางหลอดเลือด และยา Tocolytic ถือเป็นหนึ่งในการทำ Intrauterine Resuscitation แต่ก็ยังไม่มีข้อมูลสนับสนุนถึงประสิทธิภาพและความปลอดภัย แต่การทำ IUR โดยที่ไม่มีการเปลี่ยนแปลงของ FHR Pattern จึงไม่จำเป็นต่อข้อบ่งชี้ในการผ่าตัดคลอด(1)
ผลของการชักนำการคลอดต่อการผ่าตัดคลอดบุตร (The Effect of Induction of Labor on Cesarean Delivery)
ผู้ป่วยที่ได้รับการชักนำการคลอดมักมีอัตราการผ่าตัดคลอดบุตรสูงกว่าปกติ แต่อย่างไรก็ตาม แนวคิดนี้อาจไม่ถูกต้องเนื่องจากมีการศึกษาพบว่าผู้ป่วยที่ไม่ได้ชักนำการคลอดและผู้ป่วยที่ได้รับการชักนำการคลอดมีอัตราการผ่าตัดคลอดที่ไม่แตกต่างกัน(16) นอกจากนี้ยังมีการศึกษา Meta-analysis ที่พบว่าการชักนำการคลอดสามารถลดอัตราการผ่าคลอดได้ (17, 18) อย่างเช่นการใช้ Cervical Ripening Methods ในการชักนำการคลอดสำหรับผู้ป่วยที่ปากมดลูกยังไม่พร้อม (Misoprostal, dinoprostine, Postaglandin E2 gel, Foley bulbs, และ Laminaria tents) สามารถลดอัตราการผ่าตัดคลอดบุตรได้(19)
การศึกษาล่าสุดพบว่าผู้ป่วยที่ได้รับการชักนำการคลอดจะมีช่วง Latent Phase ที่ยาวนานกว่าปกติ(20) ผู้ป่วยที่ได้รับการชักนำคลอดด้วย Oxytocin ที่มีช่วง Latent Phase 12-18 ชั่วโมงและมีการแตกของถุงน้ำคร่ำ หากดำเนินการชักนำต่อเนื่องจะสามารถคลอดบุตรทางช่องคลอดได้ ดังนั้น การบอกว่าความล้มเหลวในการชักนำการคลอดในรายที่ได้รับ Oxytocin และมีการแตกรั่วของถุงน้ำคร่ำควรรอให้ถึง 24 ชั่วโมงก่อน (21)
การลดอัตราการผ่าตัดคลอดในกรณีอื่นๆ (Alternative Management for Prevention of Cesarean Delivery)
1. Fetal Malpresentation
ทารกที่อยู่ในท่าก้นตอนอายุครรภ์ 37 สัปดาห์มีมากถึง 3.8% และในจำนวนนี้ 85% ต้องอาศัยการผ่าตัดคลอดบุตร ซึ่งการกลับหัวเด็กจากภายนอก (External Cephalic Version) สามารถช่วยลดอัตราการผ่าตัดคลอดได้ โดยแพทย์ควรให้เป็นทางเลือกสำหรับผู้ป่วยทุกราย และควรทำขณะที่อายุครรภืประมาร 36 สัปดาห์ร่วมกับการให้การระงับความรู้สึกแบบ Regional Analgesia (22)
2. ภาวะเด็กตัวโต (Fetal Macrosomia)
ภาวะเด็กตัวโตไม่ใช่ข้อบ่งชี้ในการผ่าตัดคลอด ตาม ACOG guideline ได้กำหนดเกณฑ์น้ำหนักโดยประมาณของทารกที่สามารถนำไปผ่าตัดคลอดได้เลยคือ 5000 กรัมในสตรีที่ไม่ได้เป็นเบาหวานระหว่างตั้งครรภ์ และ 4500 กรัมในสตรีที่เป็นเบาหวานระหว่างตั้งครรภ์ (1)
3. มารดาที่มีน้ำหนักเพิ่มขึ้นมากเกินไประหว่างตั้งครรภ์ (Excessive Maternal Weight Gain)
มารดาที่มีน้ำหนักเพิ่มขึ้นมากเกินไประหว่างตั้งครรภ์มีอัตราการผ่าตัดคลอดที่สูงกว่าผู้ป่วยทั่วไป ดังนั้นการป้องกันที่ดีที่สุดคือการระวังไม่ให้น้ำหนักขึ้นมากเกินไป ได้แก่การคุมอาหารและการออกกำลังกายที่เหมาะสมระหว่างตั้งครรภ์ (1)
4. การตั้งครรภ์แฝด (Twin Gestation)
ครรภ์แฝดที่ทารกอยู่ในท่า ศีรษะ-ศีรษะ หรือ ศีรษะ-ไม่ใช่ศีรษะ ควรได้รับคำแนะนำให้คลอดทางช่องคลอดก่อนทุกคน เนื่องจากการผ่าตัดคลอดไม่ได้เพิ่ม outcome ที่ดีให้กับทารกคนแรกที่คลอดออกมา (1)
5. การติดเชื้อเริม (Herpes Simplex Virus)
สตรีที่เคยมีประวัตติดเชื้อเริมควรได้รับยา Acyclovir ประมาณ 3-4 สัปดาห์ก่อนคลอด เพื่อกดไวรัสชนิดนี้เพื่อลดอัตราการกำเริบบริเวณช่องทางคลอดและลด Viral Shedding ซึ่งจะทำให้การผ่าตัดคลอดจากการกำเริบของโรคบริเวณช่องทางคลอดลดลง และไม่แนะนำให้ผ่าตัดคลอดในสตรีที่เคยมีประวัติเป็นโรคเริมแต่ไม่มีอาการของโรค ณ เวลที่ที่กำลังคลอด (1)
การทดลองให้คลอดทางช่องคลอดหลังจากที่เคยผ่าตัดคลอดมาแล้ว (Trial of Labor after Cesarean Delivery: TOLAC)
การทดลองให้คลอดทางช่องคลอด (TOLAC) เป็นวิธีการลดอัตราการผ่าตัดคลอดในสตรีที่แคยได้รับการผ่าตัดคลอดมาก่อน วิธีนี้ได้รับความนิยมลดลงในปัจจุบันเนื่องจากสูติแพทย์ผู้ทำคลอดมีความกังวลเกี่ยวกับภาวะแทรกซ้อนที่อาจเกิดขึ้น (1) ภาวะแทรกซ้อนที่สำคัญคือ มดลูกแตก (Uterine Rupture) พบได้ประมาณ 0.2-0.8% (23) แต่โดยรวม ความเสี่ยงต่างๆกลับน้อยกว่าการผ่าตัดคลอดซ้ำ หากได้รับการคัดสรรค์ผู้ป่วยที่เหมาะกับการทำ TOLAC ดังตารางที่ 2 ดังนั้น ผู้ป่วยที่เคยได้รับการผ่าตัดคลอดมาก่อน จึงควรได้รับการแนะนำทางเลือกในการคลอดทั้งสองวิธี คือ การผ่าตัดซ้ำหรือการทดลองคลอดทางช่องคลอด โดยมีแนวทางบริหารจัดการดังเช่นในตารางที่ 3 (24)
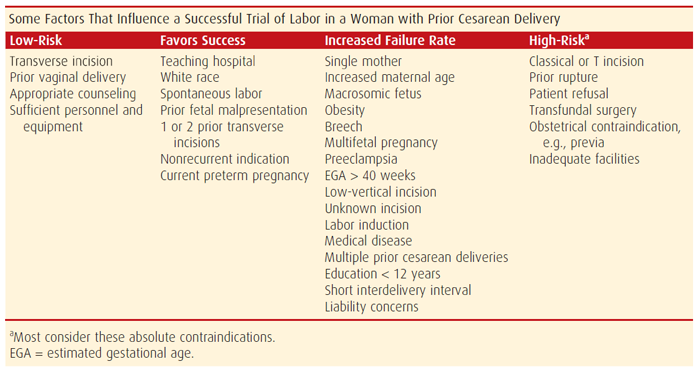
ตารางที่ 2 ปัจจัยที่มีผลต่อความสำเร็จในการทดลองให้คลอดทางช่องคลอด (ดัดแปลงจากหนังสือ Williams Obstetrics, 24th edition, Section 8 : Prior Cesarean Delivery, Page 611) (24)

ตารางที่ 3 แนวทางการดุแลสตรีที่เคยผ่าตัดคลอดและต้องการทดลองคลอดทางช่องคลอด
(ดัดแปลงจากหนังสือ Williams Obstetrics, 24th edition, Section 8 : Prior Cesarean Delivery, Page 619) (24)
สรุป
แนวทางการการลดอัตราการผ่าตัดคลอดมีดังนี้
- ผ่าตัดคลอดตามข้อบ่งชี้ที่มีเกณฑ์มาตรฐาน
- ชักนำการคลอดตามข้อบ่งชี้ที่เหมาะสม
- วินิจฉัยภาวะ CPD ตาม Guideline ที่ถูกต้อง
- ส่งเสริมการทดลองให้คลอดทางช่องคลอดหลังจากที่เคยผ่าตัดคลอดมาแล้ว (TOLAC และ VBAC)
- มีระบบตรวจสอบ Audit cesarean section rate
- ให้ความรู้แก่หญิงที่มาคลอด (Patient education) และประชาชน (Public education) เรื่องข้อดีและข้อเสียของการผ่าตัดคลอดบุตร
เอกสารอ้างอิง (Reference)
- Consensus AOC. Safe Prevention of the Primary Cesarean Delivery. 2014.
- Gregory KD, Jackson S, Korst L, Fridman M. Cesarean versus vaginal delivery: whose risks? Whose benefits? American journal of perinatology. 2012;29(1):7-18.
- Liu S, Liston RM, Joseph KS, Heaman M, Sauve R, Kramer MS. Maternal mortality and severe morbidity associated with low-risk planned cesarean delivery versus planned vaginal delivery at term. CMAJ : Canadian Medical Association journal = journal de l’Association medicale canadienne. 2007;176(4):455-60.
- Barber EL, Lundsberg LS, Belanger K, Pettker CM, Funai EF, Illuzzi JL. Indications contributing to the increasing cesarean delivery rate. Obstetrics and gynecology. 2011;118(1):29-38.
- Friedman EA. An objective approach to the diagnosis and management of abnormal labor. Bulletin of the New York Academy of Medicine. 1972;48(6):842-58.
- Zhang J, Landy HJ, Branch DW, Burkman R, Haberman S, Gregory KD, et al. Contemporary patterns of spontaneous labor with normal neonatal outcomes. Obstetrics and gynecology. 2010;116(6):1281-7.
- Arulkumaran S, Koh CH, Ingemarsson I, Ratnam SS. Augmentation of labour–mode of delivery related to cervimetric progress. The Australian & New Zealand journal of obstetrics & gynaecology. 1987;27(4):304-8.
- Rouse DJ, Owen J, Hauth JC. Active-phase labor arrest: oxytocin augmentation for at least 4 hours. Obstetrics and gynecology. 1999;93(3):323-8.
- Rouse DJ, Weiner SJ, Bloom SL, Varner MW, Spong CY, Ramin SM, et al. Second-stage labor duration in nulliparous women: relationship to maternal and perinatal outcomes. American journal of obstetrics and gynecology. 2009;201(4):357.e1-7.
- Cheng YW, Hopkins LM, Laros RK, Jr., Caughey AB. Duration of the second stage of labor in multiparous women: maternal and neonatal outcomes. American journal of obstetrics and gynecology. 2007;196(6):585.e1-6.
- Allen VM, Baskett TF, O’Connell CM, McKeen D, Allen AC. Maternal and perinatal outcomes with increasing duration of the second stage of labor. Obstetrics and gynecology. 2009;113(6):1248-58.
- Towner D, Castro MA, Eby-Wilkens E, Gilbert WM. Effect of mode of delivery in nulliparous women on neonatal intracranial injury. The New England journal of medicine. 1999;341(23):1709-14.
- Werner EF, Janevic TM, Illuzzi J, Funai EF, Savitz DA, Lipkind HS. Mode of delivery in nulliparous women and neonatal intracranial injury. Obstetrics and gynecology. 2011;118(6):1239-46.
- Powell J, Gilo N, Foote M, Gil K, Lavin JP. Vacuum and forceps training in residency: experience and self-reported competency. Journal of perinatology : official journal of the California Perinatal Association. 2007;27(6):343-6.
- ACOG. Practice bulletin no. 116: Management of intrapartum fetal heart rate tracings. Obstetrics and gynecology. 2010;116(5):1232-40.
- Stock SJ, Ferguson E, Duffy A, Ford I, Chalmers J, Norman JE. Outcomes of elective induction of labour compared with expectant management: population based study. BMJ (Clinical research ed). 2012;344:e2838.
- Caughey AB, Sundaram V, Kaimal AJ, Gienger A, Cheng YW, McDonald KM, et al. Systematic review: elective induction of labor versus expectant management of pregnancy. Annals of internal medicine. 2009;151(4):252-63, w53-63.
- Gulmezoglu AM, Crowther CA, Middleton P, Heatley E. Induction of labour for improving birth outcomes for women at or beyond term. The Cochrane database of systematic reviews. 2012(6):Cd004945.
- Hofmeyr GJ, Gulmezoglu AM, Pileggi C. Vaginal misoprostol for cervical ripening and induction of labour. The Cochrane database of systematic reviews. 2010(10):Cd000941.
- Harper LM, Caughey AB, Odibo AO, Roehl KA, Zhao Q, Cahill AG. Normal progress of induced labor. Obstetrics and gynecology. 2012;119(6):1113-8.
- Spong CY, Berghella V, Wenstrom KD, Mercer BM, Saade GR. Preventing the first cesarean delivery: summary of a joint Eunice Kennedy Shriver National Institute of Child Health and Human Development, Society for Maternal-Fetal Medicine, and American College of Obstetricians and Gynecologists Workshop. Obstetrics and gynecology. 2012;120(5):1181-93.
- Yoshida M, Matsuda H, Kawakami Y, Hasegawa Y, Yoshinaga Y, Hayata E, et al. Effectiveness of epidural anesthesia for external cephalic version (ECV). Journal of perinatology : official journal of the California Perinatal Association. 2010;30(9):580-3.
- ACOG Practice bulletin no. 115: Vaginal birth after previous cesarean delivery. Obstetrics and gynecology. 2010;116(2 Pt 1):450-63.
- Cunningham L, et al. Williams OBSTETRICS. Williams OBSTETRICS2014. p. 611 – 21.

