การคาดคะเนน้ำหนักทารกในครรภ์ (Estimate fetal weight)
นนทิกานต์ อโนทัยสถาพร
อาจารย์ที่ปรึกษา รศ. พญ. เฟื่องลดา ทองประเสริฐ
การประเมินน้ำหนักทารกระหว่างการตั้งครรภ์มีความจำเป็นต่อการเกิดภาวะแทรกซ้อนจากการคลอดและหลังคลอดได้ ในทารกรายที่มีน้ำหนักแรกคลอดต่ำและสูง
ปัจจัยที่มีอิทธิพลต่อน้ำหนักทารก
มีผลทั้งปัจจัยภายในและภายนอก เช่น
- อายุครรภ์ ณ เวลาที่คลอด, เพศของทารก
- เชื้อชาติ,ความสูง,จำนวนการตั้งครรภ์,น้ำหนักที่เพิ่มขึ้นขณะตั้งครรภ์ และกิจกรรมที่ปฏิบัติระหว่างกานตั้งครรภ์, ความเข้มข้นของเม็ดเลือดแดง, การสูบบุหรี่, มารดาเป็นโรคเบาหวานที่ไม่สามารถควบคุมได้, โรคความดันโลหิตสูง, ภาวะครรภ์เป็นพิษ
- ความสูงพ่อและแม่
ความสำคัญในการประเมินน้ำหนัก
ทารกที่มีน้ำหนักแรกเกิดต่ำ(low birth weight) และทารกที่มีน้ำหนักแรกเกิดสูง (macrosomia) จะเพิ่มความเสี่ยงระหว่างการคลอดและการดูแลหลังคลอดได้
โอกาสเกิดความแตกต่างของขนาดศรีษะทารกและอุ้งเชิงกราน ทำให้ทารกไม่สามารถคลอดทางช่องคลอดได้ (cephalopelvic disproportion) จะเพิ่มอุบัติการณ์มากขึ้น กับ ขนาดทารก ซึ่งเป็นปัจจัยหนึ่ง ที่จะเพิ่มอัตราการผ่าคลอดฉุกเฉินทางหน้าท้องได้ ในทารกที่มีน้ำหนักแรกคลอดสูงเมื่อเทียบกับทารกน้ำหนักแรกคลอดปกติ
ข้อบ่งชี้ในการประเมินน้ำหนักทารก
- มีประวัติเบาหวานก่อนการตั้งครรภ์และขณะตั้งครรภ์ที่ควบคุมได้ไม่ดี
- มารดาตัวเตี้ย
- น้ำหนักมารดาเพิ่มระหว่างการตั้งครรภ์มากกว่าปกติ
- มารดาอ้วน (BMI>25kg/m2)
- ตั้งครรภ์มาแล้วหลายครั้ง
- มีประวัติคลอดก่อนกำหนด
- มีประวัติคลอดหลังกำหนด
- มารดามีประวัติโรคความดันโลหิตสูง
- มารดาสูบบุหรี่
ตารางที่ 1 ความเสี่ยงของมารดาและทารกแรกคลอดที่มีน้ำหนักมากกว่า 4000 กรัม
|
Complication |
Relative risk |
Attributable Risk(%) |
| Shoulder dystocia |
2.0-38 |
2-18 |
| Brachial plexus palsy |
16-216 |
0.2-8 |
| Bony injury/fracture |
1.4-97 |
0.2-6 |
| Prolonged labor |
2.2-3.2 |
2-7 |
| Birth asphyxia/low Apgar scores |
1.7-5.6 |
0.6-6 |
| Forceps/vacuum extraction |
1.5-3.6 |
8-14 |
| Birth canal/perineal laceration |
1.6-5.1 |
3-7 |
| Postpartum hemorrhage |
1.6-5.2 |
2-5 |
| Cephalopelvic disproportion |
1.9-2.2 |
4-5 |
| Cesarean delivery |
1.2-2.9 |
4-14 |
*Data complication from 15 study that investigated both the relative risk of complication associated with the birth of macrosomia fetuses.
เส้นมาตรฐานการเจริญเติบโตของทารก ( Standard Fetal Growth Curves)(1)
สำหรับประเมินช่วงน้ำหนักของทารกในแต่ละอายุครรภ์
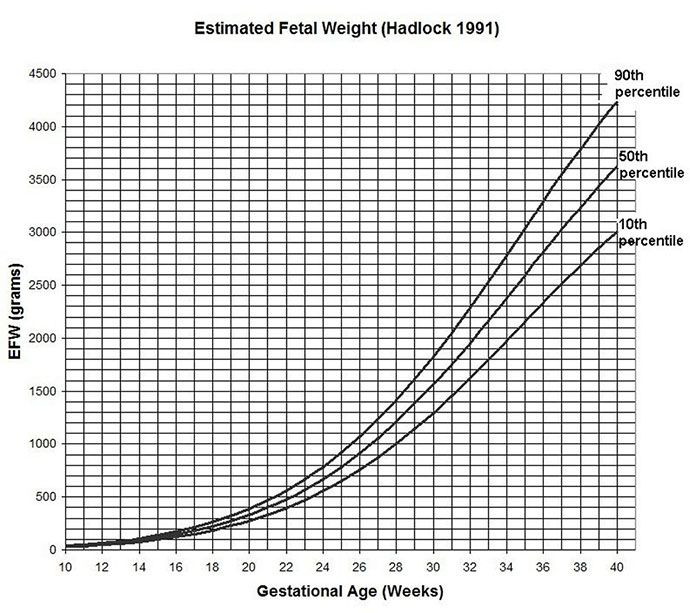
รูปที่1 แสดงเส้นมาตรฐานการเจริญเติบโตของทารก
ช่วงน้ำหนักปกติของทารกแรกคลอด
ค่าความคลาดเคลื่อนของน้ำหนักทารก (Deviation in fetal weight)
การวินิจฉัยค่าความคลาดเคลื่อนของน้ำหนักทารก อ้างอิงจากช่วงน้ำหนักในแต่ละอายุครรภ์ที่ถูกยอมรับ อายุครรภ์ที่ทารกเกิดมานั้นจะต้องมีน้ำหนักของการเกิด ที่ชัดเจน ซึ่งประเด็นนี้มีความสำคัญ เพราะว่า น้ำหนักทารกจะเพิ่มอย่างรวดเร็วในช่วงไตรมาสที่สองของการตั้งครรภ์
ค่าความแตกต่างของน้ำหนักทารก (Variation in fetal weight)
ค่าอ้างอิงช่วงอายุครรภ์สำหรับการคลอดธรรมชาติ (spontaneous delivery)ที่280วัน (40สัปดาห์)จากวันแรกของประจำเดือนครั้งสุดท้าย เนื่องจากน้อยกว่า 3%ของการเกิดที่แม่นยำ ที่อายุครรภ์40สัปดาห์ และค่าเบี่ยงเบนมาตรฐานสำหรับอายุครรภ์ครบกำหนด คือ 1สัปดาห์ ดังนั้นค่าปกติของน้ำหนักทารกคลอดครบกำหนดอ้างอิงจากการคลอดในช่วงอายุครรภ์ 38-42สัปดาห์ ค่าเฉลี่ยน้ำหนักทารกที่เพิ่มขึ้นประมาณ 12.74กรัมต่อวัน ขึ้นกับน้ำหนักของมากดาที่เพิ่มขึ้นและเชื้อชาติของมารดา
คำจำกัดความของการเจริญเติบโตของทารก
ประเภทของน้ำหนักทารก แบ่งออกเป็น 3 ประเภท คือ
- ค่าน้ำหนักปกติ (between 10th and 90th percentile)
- ภาวะทารกตัวเล็ก (Small for gestational age (<10th percentile))
- ภาวะทารกตัวโต (Large for gestational age(>90th percentile))
ภาวะแทรกซ้อนของทารก
น้ำหนักแรกเกิดต่ำ(low birth weight)
- การคลอดก่อนกำหนด
- เกิดภาวะทารกโตช้าในครรภ์ (IUGR)
ทารกที่มีน้ำหนักแรกเกิดสูง (macrosomia)
- การคลอดติดไหล่(dystocia) ,
- การบาดเจ็บต่อเส้นประสาทบริเวณคอ (brachial plexus injury),
- การบาดเจ็บต่อกระดูก
- ขณะคลอดอาจทำให้เกิดภาวะขาดอากาศ (asphyxia)
- ความเสี่ยงของมารดาขณะคลอด ประกอบด้วย การบาดเจ็บต่อช่องคลอด และเชิงกราน อีกทั้งเพิ่มความเสี่ยงต่อการตกเลือดหลังคลอดอีกด้วย
การประเมินน้ำหนักทารก
เทคนิคสำหรับการประเมินน้ำหนักทารก
1. ขนาดตัวทารก (Tactile assessment of fetal size) เป็นวิธีเก่าแก่ที่ใช้ประเมินน้ำหนัก โดยด้วยการคาดคะเนน้ำหนักด้วยมือของสูติแพทย์ จากการตรวจร่างกาย Leopold maneuvers เป็นวิธีที่ใช้กันอย่างแพร่หลาย เนื่องจากสะดวก และไม่เสียค่าใช้จ่าย แต่วิธีนี้อาจทำให้เกิดความคลาดเคลื่อนได้มาก(2, 3)
2. การประเมินน้ำหนักโดยมารดา (Maternal Self-Estimation) ใช้ในการประเมินน้ำหนักในครรภ์หลังๆ และประเมินน้ำหนักทารกที่อายุครรภ์ครบกำหนด
3. การใช้คลื่นเสียงความถี่สูง(Ultrasonography) เป็นการวัดสัดส่วนทารกในครรภ์ โดยการวัดความยาวของทารก (CRL), การวัดความกว้างของศีรษะทารก (BPD),การวัดเส้นรอบวงศีรษะ(HC),การวัดเส้นรอบท้อง(AC),การวัดความยาวกระดูกต้นขา(FL)
ตาราง แสดงการศึกษาการความแม่นยำในการทำนายน้ำหนักแรกคลอดในหญิงตั้งครรภ์ที่อายุครรภ์ มากกว่า 37 สัปดาห์ โดยการคลำทางหน้าท้อง,การตรวจโดยใช้คลื่นเสียงความถี่สูงและ ผู้ป่วยประเมินด้วยตนเอง
| Author(year) |
Best Birth Weight Estimation |
|||||
| Clinical palpation | Sonographic Fetal Biometry | Parous Patients’ Self-Estimates | ||||
|
MA% Error |
BW% |
MA% Error |
BW% |
MA% Error |
BW% |
|
| Watson(1988) |
7.9 |
67 |
8.2 |
66 |
|
|
| Chauhan (1992) |
9.0 |
66 |
15.6 |
42 |
8.7 |
70 |
| Chauhan (1993) |
9.1 |
65 |
10.7 |
56 |
|
|
| Chauhan (1995) |
7.5 |
65 |
|
|
9.2 |
67 |
| Chauhan (1995) |
9.9 |
54 |
11.4 |
51 |
|
|
| Sheman(1998) |
7.2 |
73 |
8.1 |
69 |
|
|
| Chauhan (1998) |
10.3 |
61 |
10.0 |
60 |
|
|
| Herrero(1999) |
9.5 |
61 |
|
|
9.5 |
62 |
| Hendrix(2000) |
10.6 |
58 |
16.5 |
32 |
|
|
| Range | 7.2-10.6 | 54-73 | 8.1-16.5 | 32-69 | 8.7-9.5 | 62-70 |
MA % error : Mean absolute percent error in fetal weight predictions
BW% : Percent of weights predicted to within > 10% of actual birth weight
ความแตกต่างของการคาดคะเนน้ำหนักทารกในแต่ละวิธี
ขนาดทารก (Tactile assessment of fetal size)
- การประเมินน้ำหนักทารกในแต่ละอายุครรภ์ จะต้องนำมาเปรียบเทียบกับตารางค่าน้ำหนักของทารกในอายุครรภ์ต่างๆ
- การประเมินน้ำหนักในช่วงไตรมาสที่ 2 และ 3 อาจทำให้ความแม่นยำลดลง
- มีการศึกษาจากการวัดระดับของยอดมดลูก ได้40เซนติเมตร ประเมินน้ำหนักทารกได้มากกว่า4,000 กรัม มีความไว 82% และความจำเพาะเจาะจง 80% จากการศึกษานี้ จึงใช้ ค่าระดับยอดมดลูกที่ 40(3)
- น้ำหนักที่เหมาะสมอยู่ในช่วงเปอร์เซ็นต์ไทล์ที่ 10 และ 90 ในอายุครรภ์นั้นๆ
- หากน้ำหนักของทารกน้อยกว่าเปอร์เซ็นต์ไทล์ที่ 10 อาจจะความผิดปกติของขนาดทารก ซึ่งอาจเกิดภาวะทารกโตช้าในครรภ์ได้ (FGR) เมื่อทารกเกิดมามีน้ำหนักน้อยกว่าเปอร์เซ็นต์ไทล์ที่ 10 จะเรียกว่า ภาวะทารกตัวเล็ก (Small for gestational age) และหากมากกว่าเปอร์เซ็นต์ไทล์ที่ 90 เรียกว่า ทารกน้ำหนักตัวมาก (Large for gestrational age)
การประเมินน้ำหนักด้วยคลื่นความถี่สูง (Ultrasonography)
- ได้มีการศึกษาพบว่าการประเมินน้ำหนักด้วยคลื่นความถี่สูง มีความเที่ยงมากกว่าการประเมินโดยการคลำหน้าท้อง(4)
- น้ำหนักทารกที่ประเมินได้จากคลื่นความถี่สูง ได้มาจากการประเมินจากสูตรมากมายที่ถูกพัฒนาเพื่อให้มีความเที่ยงมากที่สุด มีหลายการศึกษาที่ได้ทำการศึกษาเปรียบเทียบค่าน้ำหนักที่ได้จากสูตรกับน้ำหนักทารกแรกคลอด(5, 6)
- สูตรการคำนวณมีการวัดสัดส่วนของทารกส่วนหัว ท้อง และกระดูกต้นขา มีค่าความแปรปรวน 15% โดยแต่ละสูตรนั้นใช้อย่างน้อย 3 สัดส่วนของร่างกาย
- บางการศึกษาได้กล่าวถึงการวัดเส้นรอบวงของกระดูกต้นขา หรือ ความหนาของเนื้อเยื่อบริเวณกระดูกต้นขา หรือ ใช้เพียงแค่ 3 สัดส่วนในการประเมินน้ำหนัก จะไม่มีความเที่ยงตรง
- มีการศึกษาทบทวนวรรณกรรมอย่างเป็นระบบ (systemic review) เกี่ยวกับการใช้สูตรต่างๆในการประเมินน้ำหนักทารก เปรียบเทียบกัน พบว่า ความเที่ยงของแต่ละสูตรไม่มีความแตกต่างกัน(7)
- สูตรที่ใช้ในการคำนวณน้ำหนัก ถูกออกแบบมาเพื่อใช้ประเมินครรภ์เดี่ยว สามารถใช้ประเมินครรภ์แฝดได้ เพราะสูตรถูกพัฒนาเฉพาะสำหรับครรภ์แฝด ดังนั้น จะทำให้ไม่มีความเที่ยงตรงของทารก
- การประเมินน้ำหนักทารกมีความเที่ยงลดลงในมารดาที่มีภาวะเบาหวานขณะตั้งครรภ์ เมื่อเทียบกับ มารดาที่ไม่ได้เป็นเบาหวาน และความเที่ยงลดลงเมื่อทารกมีน้ำหนักน้อยมาก (น้อยกว่า 1000 กรัม)
- การประเมินน้ำหนักโดยผู้ตรวจคนเดียวหลายครั้ง (intraobserver) และ ตรวจโดยหลายคน (interobserver) ทำให้เกิดค่าความแปรปรวนที่ต่างกันมาก ดังนั้นการตรวจที่มีคุณภาพนั้นจะต้องใช้เทคนิคการวัด และได้ภาพที่คมชัด เช่น ขอบเขตกายวิภาค จะทำให้ได้ค่าที่เที่ยงตรง แม่นยำ
- การใช้คลื่นความถี่สูงประเมินน้ำหนักทารกในช่วงอายุครรภ์30-40สัปดาห์ น้ำหนักทารกเพิ่มขึ้นประมาณ 220 กรัมต่อสัปดาห์ และหลังจากอายุครรภ์มากกว่า40 สัปดาห์น้ำหนักจะค่อยลดลง
- สูตรที่ใช้ในการประเมินน้ำหนักใช้กันอย่างแพร่หลายทั่วโลก ถูกตีพิมพ์ ในปี ค.ศ. 1985 โดย Hadlock and colleahues
ตาราง แสดงการประเมินน้ำหนักทารก
| Body Parts Images | Formula Used for Weight Estimate |
| Head, abdomen and femur | |
| OFD measureable | สูตรที่1, using corrected BPD in place of BPD |
| OFD not measurable | สูตรที่1 |
| Head and abdomen | |
| OFD measurable | สูตรที่2, using corrected BPD in place of BPD |
| OFD not measurable | สูตรที่2 |
| Abdomen and femur | สูตรที่3 |
สูตรที่1
![]() = 1.4787 – 0.003343 AC x FL + 0.001837 BPD2 + 0.0458 AC + 0.1694 BPD
= 1.4787 – 0.003343 AC x FL + 0.001837 BPD2 + 0.0458 AC + 0.1694 BPD
สูตรที่ 2
![]() = 1.1134 + 0.5845 AC – 0.000604 AC2 – 0.007365 BPD2 + 0.00595 BPD x AC + 0.1694BPD
= 1.1134 + 0.5845 AC – 0.000604 AC2 – 0.007365 BPD2 + 0.00595 BPD x AC + 0.1694BPD
สูตรที่ 3
![]() = 1.3598 + 0.051AC + 0.1844FL – 0.0037 AC x FL
= 1.3598 + 0.051AC + 0.1844FL – 0.0037 AC x FL
- การวัดความกว้างของศีรษะทารก (BPD) หน่วยเซนติเมตร
- การวัดเส้นรอบวงศีรษะ(HC) หน่วยเซนติเมตร
- การวัดเส้นรอบท้อง(AC) หน่วยเซนติเมตร
- การวัดความยาวกระดูกต้นขา(FL) หน่วยเซนติเมตร
ข้อมูลจาก Hadlock FP, Harrist RB, Carpenter RJ, et al: Sonographic estimation of fetal weight: the value of femur length in addition to head and abdomen measurements. Radiology 150:535-
การเปรียบเทียบการผลจากการคาดคะเนน้ำหนักทารดด้วยวิธีคลำทางหน้าท้อง และใช้คลื่นความถี่สูง
|
วิธีการประเมินน้ำหนัก |
Correlation Coefficient With Actual Birth Weight |
Mean Absolute Error(g) |
Mean Absolute Error,(%) |
Within 15% of actual Birth Weight (%) |
|
คาดคะเนน้ำหนักจากลักษณะของมารดา |
0.55 |
312 |
9.8 |
86 |
|
การตรวจร่างกายโดยวิธี Leopold |
0.60 |
336 |
9.9 |
83 |
|
มารดคาดคะเนน้ำหนักจากการคลำหน้าท้อง |
0.45 |
402 |
11.5 |
67 |
|
การใช้คลื่นความถี่สูง |
||||
|
Hadlock equation1 |
0.61 |
292 |
8.4 |
88 |
|
Combs equation |
0.60 |
285 |
8.3 |
82 |
|
Hadlock equation3 |
0.60 |
325 |
9.4 |
83 |
|
Hadlock equation2 |
0.58 |
328 |
9.4 |
78 |
|
Campbell equation |
0.42 |
368 |
10.3 |
79 |
|
Warsof equation 2 |
0.63 |
370 |
10.3 |
61 |
|
Warsof equation 1 |
0.40 |
359 |
10.9 |
72 |
|
Shepard |
0.52 |
402 |
11.4 |
63 |
- จากการศึกษาวิธีทั้งหมดที่ใช้ในการประเมินน้ำหนักที่ผ่านมาพบว่า จะความคลาดเคลื่อน อยู่ในช่วง 288-560 กรัม
- วิธีที่ใช้มากที่สุกที่ประเมินน้ำหนักทารกก่อนคลอดคือการคลำทางหน้าท้อง เนื่องจากไม่มีค่าใช้จ่าย และ ไม่ได้ทำให้เกิดการบาดเจ็บ
- มีการศึกษาได้ศึกษาการใช้สูตร Hadlock AC+ FL มีความเที่ยงไม่ต่างกันกับการวัดเส้นรอบท้อง
อย่างที่กล่าวไปในข้างต้นว่าการคาดคะเนน้ำหนักทารกมีความสำคัญอย่างยิ่ง เพื่อใช้ในการวางแผนการดูแลระหว่างการตั้งครรภ์ ขณะคลอด และ หลังคลอด ได้อย่างถูกต้อง
ทุกปัจจัยที่ส่งผลต่อน้ำหนักทารดโดยตรง ประกอบด้วย :เชื้อชาติมารดา, เพศทารก,ความสูงของมารดา,ความสูงของลูกคนที่ผ่านมา,มารดาเป็นเบาหวานขณะตั้งครรภ์ที่ควบคุมไม่ได้, น้ำหนักมารดาที่เพิ่มขึ้นมากเกินไป, ความเข้มข้นของเม็ดเลือดแดง, อายุครรภ์ที่คลอด ซึ่งปัจจัยเหล่านี้มีผลต่อน้ำหนักทารก รวมถึงในรายที่คาดคะเนน้ำหนักทารกแล้วมากกว่า4,000 กรัม จะได้มีการวางแผนดูแลผู้ป่วยขณะคลอดได้และลดภาวะแทรกซ้อน และความเสี่ยงอื่นๆที่เกิดตามมาได้
เอกสารอ้างอิง
- Benson CB, Doubilet PM. Fetal Biometry and Growth.
- Khani S, Ahmad-Shirvani M, Mohseni-Bandpei MA, Mohammadpour-Tahmtan RA. Comparison of abdominal palpation, Johnson’s technique and ultrasound in the estimation of fetal weight in Northern Iran. Midwifery. 2011;27(1):99-103.
- Buchmann E, Tlale K. A simple clinical formula for predicting fetal weight in labour at term–derivation and validation. S Afr Med J. 2009;99(6):457-60.
- Eze CU, Abonyi LC, Njoku J, Okorie U, Owonifari O. Correlation of ultrasonographic estimated fetal weight with actual birth weight in a tertiary hospital in Lagos, Nigeria. Afr Health Sci. 2015;15(4):1112-22.
- Kalantari M, Negahdari A, Roknsharifi S, Qorbani M. A new formula for estimating fetal weight: The impression of biparietal diameter, abdominal circumference, mid-thigh soft tissue thickness and femoral length on birth weight. Iran J Reprod Med. 2013;11(11):933-8.
- Dudley NJ. A systematic review of the ultrasound estimation of fetal weight. Ultrasound Obstet Gynecol. 2005;25(1):80-9.
- Tongsong T, Piyamongkol W, Sreshthaputra O. Accuracy of ultrasonic fetal weight estimation: a comparison of three equations employed for estimating fetal weight. J Med Assoc Thai. 1994;77(7):373-7.


