ความผิดปกติของรก (Placental abnormalities)
นพ. ปกรณ์ จักษุวัชร
รศ.พญ. เฟื่องลดา ทองประเสริฐ
รกถือเป็นส่วนหนึ่งของอวัยวะทารกที่เกิดขึ้นขณะที่มารดาตั้งครรภ์ ประกอบไปด้วย สายสะดือ(Umbilical cord),เยื่อหุ้มรก(placental membrane)และเนื้อรก(parenchyma)เพื่อทำหน้าที่เป็นช่องทางในการส่งผ่านเลือด สารอาหาร อากาศ และสารคัดหลั่งต่างๆระหว่างมารดาและทารกในครรภ์ ความผิดปกติบางอย่างที่เกิดขึ้นกับมารดาและทารกนั้นอาจเป็นสืบเนื่องมาตั้งแต่มีการสร้าง การเจริญของรกที่ผิดปกติ ดังนั้นการตรวจรกหลังคลอดอาจทำให้สามารถอธิบายพยาธิสภาพหรือภาวะที่เกิดเขึ้นกับมารดาหรือทารกได้
การตรวจรกด้วยตาเปล่า (Gross examination of the placenta)(1)
หลักปฏิบัติทางสูติศาสตร์ได้ให้ความสำคัญกับการตรวจรกด้วยตาเปล่าภายหลังจากการคลอดรกทุกราย และแนะนำให้ทำการตรวจเร็วที่สุดเท่าที่ทำได้ทันทีหลังจากรกคลอดที่ห้องคลอด และมีการบันทึกผลการตรวจลงในเวชระเบียน โดยอย่างน้อยที่สุดควรตรวจและให้ความสนใจ จำนวนเส้นเลือดในสายสะดือ และมองหาความผิดปกติของรก(gross abnormalities)
การดูแลและการเก็บรักษารก (Handling and storing of the placenta)
หลังจากมีการตรวจรกด้วยตาเปล่าทันทีหลังจากคลอดรกที่ห้องคลอดแล้วหากตรวจพบความผิดปกติหรือมีความจำเป็นต้องส่งรกตรวจต่อทางพยาธิวิทยากับพยาธิแพทย์แนะนำให้ทำการเก็บรกแบบเก็บรักษารกสด(fresh placenta)โดยเก็บในตู้แช่เย็นที่อุณหภูมิ 4°C ไม่ควรเก็บแบบรกแช่แข็ง(frozen Placenta)การเก็บรกด้วยวิธี fresh placenta สามารถเก็บได้นานเป็นเวลา3-7 วัน และมีข้อดีคือสามารถนำกลับมาตรวจใหม่ได้ง่าย มีการเปลี่ยนแปลงของพื้นผิวรกน้อยกว่า ยังสามารถคลำในส่วนพยาธิสภาพที่แข็งได้(solid lesion) สามารถฉีดสีเพื่อตรวจสอบการเชื่อมต่อของเส้นเลือดในรกของครรภ์แฝดได้ อีกทั้งยังสามารถเก็บส่งเพาะเชื้อและส่งตรวจทางเซลล์พันธุกรรม(cytogenetic study) ได้ด้วย โดยหลังจากมีการตรวจทุกอย่างเป็นที่เรียบร้อยแล้วหากต้องการเก็บรักษารกไว้เพื่อทำการศึกษาต่อในระยะยาว แนะนำให้เก็บแบบ frozen Placenta ในnormal saline หรือแช่ในน้ำยาฟอร์มาลีน (1)
การส่งตรวจทางจุลพยาธิวิทยา (Histopathological examination)
โดยปกติแล้วการส่งตรวจทางจุลพยาธิวิทยาไม่ได้แนะนำให้ส่งตรวจทุกราย แต่แนะนำให้ส่งตรวจเฉพาะในรายที่มีความผิดปกติเกิดขึ้นกับมารดาหรือทารก ที่อาจเป็นสาเหตุหรืออธิบายได้จากพยาธิสภาพของรก โดยข้อบ่งชี้ที่แนะนำให้มีการส่งตรวจรกกับพยาธิแพทย์มีดังนี้ (รูปที่1)(2)
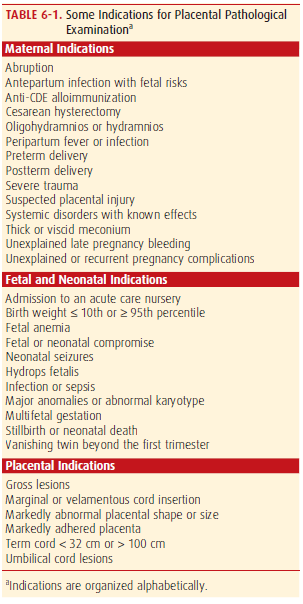
รูปที่ 1 แสดงข้อบ่งชี้ที่แนะนำให้มีการส่งตรวจรกกับพยาธิแพทย์(2)
ความผิดปกติของเนื้อรก (Abnormalities of the placenta)
รูปร่าง ขนาด และน้ำหนัก (Shape, Size and Weight)
โดยปกติรกที่ครบกำหนดจะเป็นรกเดี่ยว รูปร่างกลมถึงรี เส้นผ่านศูนย์กลางควรวัดทั้งในแนวกว้างและแนวยาว โดยเฉลี่ยยาว 22 เซนติเมตร คิดเป็นพื้นที่ประมาณ1ใน5 ของ chorionic sac โดยปกติรกที่ครบกำหนดมีความหนา 2-4 เซนติเมตร เฉลี่ย 2.5 ซม.
การชั่งน้ำหนักรกควรชั่งเร็วที่สุดหลังคลอดรกหรือภายในวันเดียวกันกับวันที่คลอดรก เนื่องจากเลือดและสารน้ำต่างๆยังคงอยู่ในเนื้อรก ควรชั่งเฉพาะส่วนที่เป็นเฉพาะเนื้อรก ไม่รวมเอาเยื่อหุ้มทารกและสายสะดือเข้ามาด้วย น้ำหนักของรกที่ชั่งได้ควรนำมาเปรียบเทียบกับน้ำหนักมาตรฐาน โดยปกติน้ำหนักของรกจะเท่ากับน้ำหนักของทารกที่อายุครรภ์ 17 สัปดาห์ และเมื่ออายุครรภ์ครบกำหนดน้ำหนักรกจะหนักประมาณ 1ใน 6 ของน้ำหนักทารก
ความผิดปกติของรูปร่าง ขนาด และน้ำหนักรก
Multilobe placenta
การเกิดmultilobe placenta เกิดขึ้นจากการฝังตัวของรกในบริเวณที่มีไหลเวียนของเลือดในมดลูกลดน้อยลง(decrease uterine perfusion) บริเวณที่มีเลือดมาเลี้ยงน้อยจะเกิด atrophy เรียกว่า trophotropism เช่นการเกาะบริเวณด้านข้างระหว่างด้านหน้าและด้านหลังของผนังมดลูกทำให้เกิดรก2lobesขึ้นโดย lobe หนึ่งเกิดที่ผนังด้านหน้า และอีกlobe หนึ่งเกิดที่ผนังด้านหลังของมดลูก หรืออาจเกิดจากปัจจัยเฉพาะที่อื่นๆบริเวณที่มีการฝังตัวของรก เช่น การฝังตัวบริเวณที่มีเนื้องอกมดลูก(leiomyoma) บริเวณที่เคยผ่าตัดมดลูกมาก่อน บริเวณ cornu หรือ บริเวณที่ผ่านปากมดลูก(cervical os)
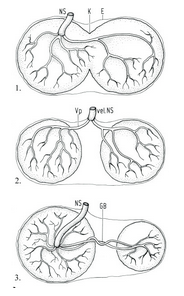
รูปที่ 2: 1) Bilobed placenta 2) Placenta duplex 3) Succenturiate Placenta
Bilobed placenta(Placental bipatite) and placenta duplex
ความผิดปกติของรกทั้งสองแบบมีลักษณะที่คล้ายคลึงกันคือมองเห็นเนื้อรกแบ่งออกเป็น 2 lobes ขนาดเท่าๆกันอาจมีเป็นส่วนน้อยที่อาจพบรก 3 หรือ 4 lobes(3)
- Bilobed placenta (Placental bipartite,placenta bilobata)เป็นภาวะที่มีรก 2 lobes ซึ่งทั้ง2 lobes ไม่ได้แยกออกจากกันอย่างสมบูรณ์ เชื่อมติดกันอยู่เส้นเลือดจากlobeหนึ่งไปรวมเข้ากับอีกlobe หนึ่งก่อนที่จะเกิดเป็นสายสะดือ ตำแหน่งที่พบมักพบว่ามีการแบ่งlobeคือบริเวณของจุดเกาะสายสะดือ(cord insertion) พบอุบัติการณ์การเกิดร้อยละ2-8
- Placenta duplex เป็นรกที่แบ่งเป็น 2 lobes อย่างสมบูรณ์ รกไม่ติดกันขนาดเท่าๆกัน เส้นเลือดของแต่ละlobes ยังคงแยกออกจากกันก่อนที่จะเข้ารวมกันในสายสะดือ
Succenturiate Placenta andSpurium Placenta
เป็นภาวะที่มีรกน้อย(small accessory lobes,additional lobe) เกิดมานอกเหนือจากรกปกติที่มีอยู่แล้ว อาจมีเกินมา 1 lobe หรือมากกว่าก็ได้โดยรกใหญ่และรกน้อยจะแยกจากกันโดยสมบูรณ์ แต่มีลักษณะที่แตกต่างกันคือ
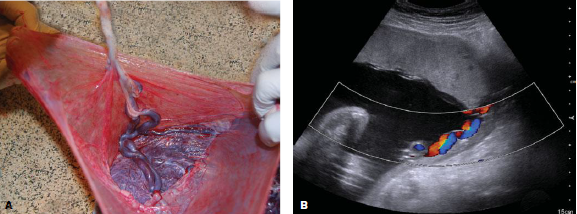
Succenturiate Placenta เป็นความผิดปกติ โดยมีรกน้อยจะแยกออกจากกันโดยสมบูรณ์จากรกใหญ่ แต่มีเส้นเลือดเชื่อมระหว่างรกใหญ่กับรกน้อย และ รกน้อยดังกล่าวยังคงสามารถทำงานได้ปกติ แต่พบว่ามากกว่าครึ่งจะเกิดการขาดเลือด(infraction) หรือatrophyไป โดยส่วนใหญ่ตำแหน่งจุดเกาะของสายสะดือจะเกาะที่รกใหญ่(dominant lobe) พบได้บ่อยในการตั้งครรภ์แฝด อุบัติการณ์การเกิดประมาณร้อยละ 5-6
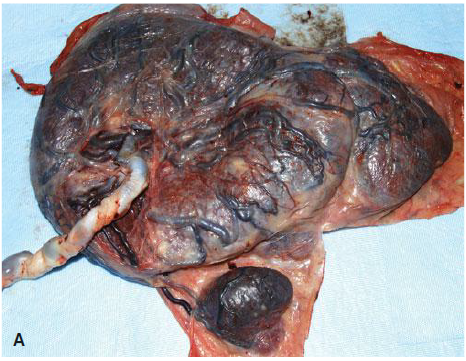
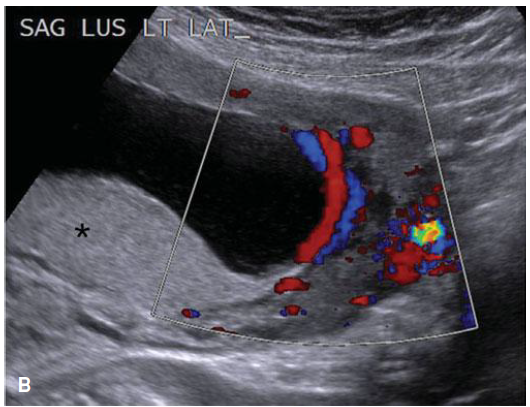
รูปที่3 Succenturiate placenta โดยมีเส้นเลือดออกมาจาก placenta disc ไปเลี้ยงรกน้อย และภาพultrasound doppler
แสดงรกหลักเกาะที่ด้านหลังของมดลูก และรกน้อยเกาะอยู่ที่ด้านหน้ามดลูกโดยมีเส้นเลือดเชื่อมต่อกัน(2)
Spurium Placentaลักษณะคล้ายกับ succenturiate placenta เพียงแต่ไม่มีเส้นเลือดเชื่อมต่อระหว่างรกใหญ่กับรกน้อย เป็นภาวะที่พบได้น้อยมาก เชื่อว่าพยาธิกำเนิดในทำนองเดียวกัน แต่มีการเสื่อมสลายของเส้นเลือดไปด้วย
ความสำคัญทางคลินิคของ multilobe placentaการเชื่อมต่อกันของเส้นเลือดระหว่างlobe ที่เกิดบนเยื่อหุ้มรก(membranous vessel) ในบางครั้งพบว่าอาจเกิดภาวะ ลิ่มเลือดอุดตัน เสี่ยงต่อการถูกกดได้ง่าย และเกิดการแตกของเส้นเลือดซึ่งอาจมาแสดงด้วยอาการเหมือน vasa previaบางครั้งส่วนของรกน้อยอาจจะค้างอยู่ในโพรงมดลูก หลังจากที่รกใหญ่คลอดไปแล้วและต่อมารกน้อยลอกตัวทำให้เกิดการตกเลือดอย่างรุนแรง ถ้าตรวจพบว่ารอยแตกของเยื่อหุ้มเด็กห่างจากขอบรกไม่มาก และมีเส้นเลือดจากรกทอดไปยังขอบที่ฉีกขาดนั้น ก็ควรนึกถึงภาวะนี้ไว้ ซึ่งโดยปกติแล้วเส้นเลือดบน chorionic plate จะหายไปก่อนถึงขอบรกประมาณ 1 ซม.
ข้อแนะนำในการตรวจการตรวจด้วยตาเปล่า ควรวัดขนาดและชั่งน้ำหนักรกแต่ละlobe แยกออกจากกันและตรวจเส้นเลือดบนmembrane ที่เชื่อมต่อกันระหว่างlobe อย่างละเอียด เพื่อบันทึกลักษณะการเชื่อมต่อ การแตกของเส้นเลือด รวมถึงการตัดเส้นเสือดเพื่อดูภาวะลิ่มเลือดอุดตันในเส้นเลือดด้วย(4)
Membranaceous placenta (Placenta diffusa)
เป็นภาวะพบได้น้อยมาก เกิดที่ villi เจริญอยู่ได้ในส่วน chorion leave(chorion sac)หรือเจริญออกไปจาก chorionทุกส่วนสาเหตุการเกิดยังไม่ทราบแน่ชัด เชื่อว่าเกิดจากความผิดปกติของเยื่อบุมดลูกเช่นเยื่อบุโพรงมดลูกฝ่อ(endometrial hypoplasia or atrophy) ,มีเลือดมาเลี้ยงบริเวณ deciduas capsularis มากผิดปกติ,มีเลือดมาเลี้ยงบริเวณ deciduas basalis น้อยผิดปกติ,เยื่อบุโพรงมดลูกอักเสบ(endometritis) รกจะมีพื้นที่ใหญ่มากอาจคลุมทั้งหมดหรือเกือบทั้งหมดของถุงหุ้มทารก(fetal sac)แต่บางมากเฉลี่ยประมาณ 1 ซม. และฝังตัวลึก อาจพบรกที่มีลักษณะเช่นนี้เกิดขึ้นเพียงบางส่วนของรกได้(partial placenta membranacea)บางครั้งพบว่ามีภาวะรกเกาะแน่นรวมด้วย(placenta accreta) โดยการทำงานของรกจะปกติดี แต่อาจเกิดปัญหาการคลอดก่อนกำหนด การตกเลือดก่อนคลอด ภาวะรกเกาะต่ำ และอาจเกิดการตกเลือดหลังคลอดจากรกลอกตัวลำบากและลอกตัวไม่หมด
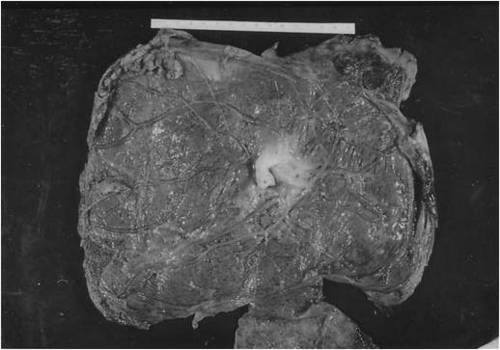
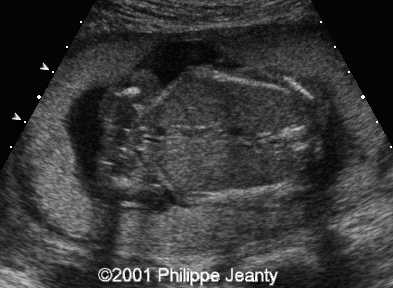
รูปที่ 4 Membranaceous placenta(ซ้าย)(4) ภาพultrasound แสดงให้เห็นว่า รกคลุมอยู่ทั่วโพรงมดลูกและบาง(ขวา)
(http://sonoworld.com/fetus/page.aspx?id=175)
Ring-shaped placenta(Zonary placenta)
เป็นความผิดปกติของรก ที่อาจเป็นmembranaceous placentaที่ผิดปกติไปจากเดิมรกมีลักษณะเป็นวงแหวน แต่มักจะพบว่าบางส่วนของวงแหวนเสื่อมสลายไปทำให้เห็นลักษณะเป็นรูปเกือกม้า ความผิดปกติของรกแบบนี้ พบได้น้อยมาก คือประมาณ 1:6,000ของการคลอด มักจะมีความสัมพันธ์กับภาวะตกเลือดก่อนคลอด ตกเลือดหลังคลอด และภาวะทารกโตช้าในครรภ์
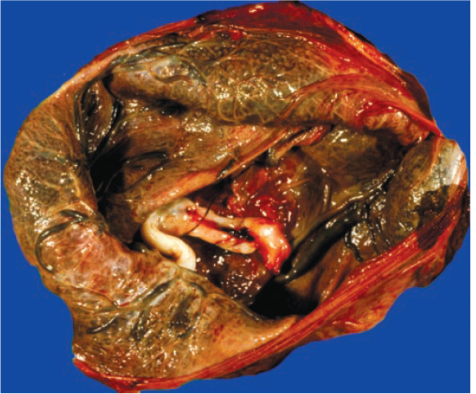
รูปที่ 5 Ring-shaped placenta(4)
Fenestrated placenta
รกมีรูอยู่บางบริเวณ มีเพียงส่วนน้อยเท่านั้นที่จะเป็นรูทะลุจริงๆ ส่วนมากเป็นเพียงบริเวณที่ villi หายไปโดยมี chorionic plate ยังคงอยู่ รกชนิดนี้มีความสำคัญทางคลินิกเพียงอย่างเดียว คืออาจทำให้เข้าใจผิดคิดว่ารกหายค้างอยู่ในมดลูก
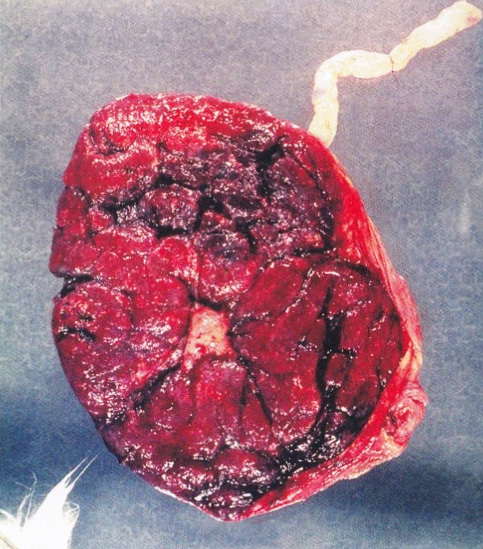
รูปที่ 6 Fenestrated placenta(1)
Extrachorial placentation
เป็นความผิดปกติของ chorionic plate โดยปกติchorionic plate จะเจริญออกไปที่ขอบรอบๆรก โดยจะมีเส้นผ่านศูนย์กลางเท่ากับ basal plateที่อยู่ทางด้านแม่แต่ความผิดปกติที่เกิดขึ้นกับ extrachorial placentation พบว่า chorionic plate ไม่สามารถเจริญออกไปรอบขอบนอกรกได้ ทำให้ chorionic plate เล็กกว่า basal plate เส้นเลือดใหญ่ๆ บน chorionic plate จึงทอดไปที่ขอบของวงแหวนดังกล่าว แทนที่จะทอดไปทั่วรกหรือในบางครั้งอาจพบว่ามีเพียงบางส่วนของรก(partial from)ซึ่งพบได้บ่อยกว่า อุบัติการณ์การเกิดเฉลี่ยประมาณร้อยละ 25 สาเหตุการเกิดยังไม่เป็นที่ทราบแน่ชัด แต่มีทฤษฎีการเกิดที่ได้รับความนิยมมากที่สุดคือเกิดจากการที่มีการเจริญมากผิดปกติของdecidua รอบๆ young placenta ทำให้เกิดการจำกัดการเจริญของ chorionic plate โดยแบ่งออกเป็น 2 ชนิด
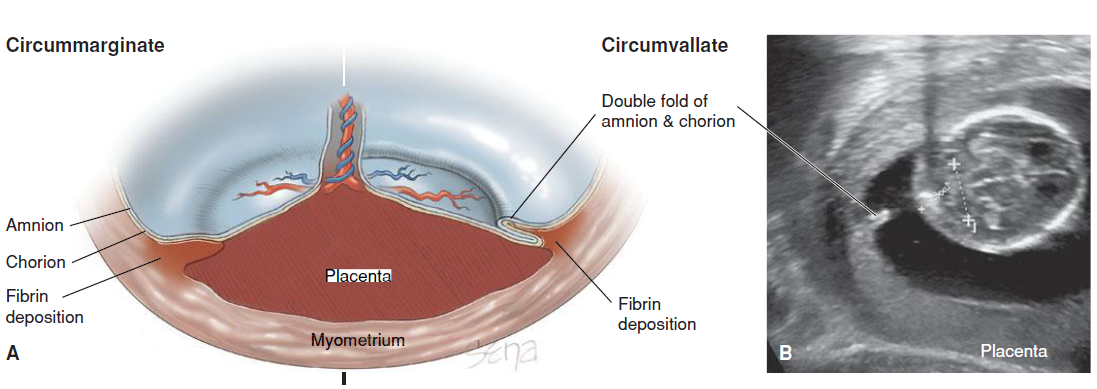
รูปที่ 7 แสดงตัวอย่างประกอบการเกิด extrachorial placentation และภาพultrasound ของ circumvallate placenta โดยเห็น รอยพับ 2 ชั้นของ amnion และ chorion(2)
- Circumvallate placenta มีลักษณะสำคัญคือ ขอบของ chorionic plateเข้ามาตั้งอยู่ข้างในของขอบรกจริงมาก ขอบของ basal plate ยื่นพ้นเลย chorionic plateออกไป ระหว่างขอบของ chorionic plateกับbasal plate จึงเกิดเป็นวงแหวนรอบรก ในวงแหวนนี้ประกอบไปด้วยรอยพับสองชั้นของเยื่อหุ้มเด็กและระหว่างรอยพับจะมี deciduas ที่เสื่อมและ fibrin สะสมอยู่ โดยที่วงแหวนอยู่เลยเข้ามาข้างในของขอบรก อุบัติการณ์เกิดมากขึ้นในมารดาที่ตั้งครรภ์หลายครั้ง(multigravida)แต่ไม่สัมพันธ์กับอายุมารดา
- Circummarginate placentaพบว่า วงแหวนตั้งอยู่ที่ขอบรกพอดี วงแหวนที่ถูกยกนูนขึ้นมานั้น ไม่มีรอยพับเป็นสองชั้นเหมือนใน Circumvallate placenta
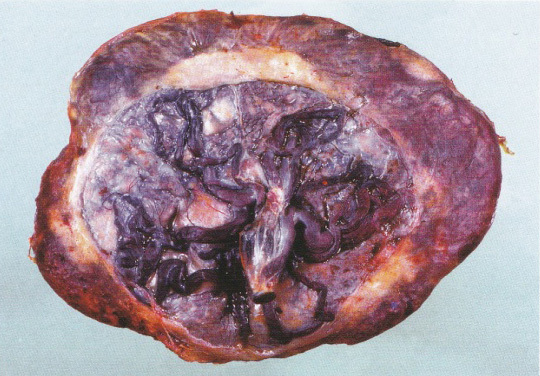

รูปที่ 8 Circumvallate placenta (ซ้าย), Circummarginate placenta (ขวา)(1)
ความสำคัญทางคลินิก พบว่า มีความสัมพันธ์กับ ภาวะตกเลือดก่อนคลอด ,การคลอดก่อนกำหนด ,perinatal mortality ,น้ำหนักตัวน้อย (small for gestational age) โดยcircumvallate placenta จะพบได้บ่อยกว่า circummarginate placenta
Placentomegaly
รกที่มีขนาดใหญ่ผิดปกติ โดยมีความหนาของรกมากกว่า 40 มม. เกิดจาก แขนงvillus ขยายใหญ่ขึ้น อาจเกิดขึ้นได้จากสาเหตุจากมารดาและทารก สาเหตุที่เกิดจากมารดาได้แก่ ภาวะซีดรุนแรง เบาหวาน สาเหตุที่เกิดจากทารกเช่น การเกิดทารกบวมน้ำ ติดเชื้อเช่น หsyphilis ,toxoplasmosis,cytomegalovirus เป็นต้น
Circulatory disturbances
รอยโรคที่เป็นสาเหตุของการเกิดการลด Placental perfusion สามารถแบ่งตามการเกิดออกได้เป็นสองกลุ่ม คือกลุ่มที่รอยโรดเกิดจากการไหลเวียนของเลือดมารดาและกลุ่มที่รอยโรคเกิดจากการไหลเวียนของเลือดทารก โดยปกติแล้วแม้ว่าจะมีการจำกัดเลือดไปที่รกแต่รกยังคงสามารถที่จะป้องกันอันตรายจากการขาดเลือดได้ โดยร้อยละ30ของvilli ที่สูญเสียการทำหน้าที่ไปยังคงทำให้รกทำงานอยู่ได้โดยไม่ส่งผลกระทบกับทารก แต่หากมีการสูญเสียที่มากกว่านั้นอาจส่งผลต่อการเจริญเติบโตของทารกได้ ความผิดปกติที่เกิดขึ้นมักตรวจเจอในรกครบกำหนดที่ปกติ รอยโรคที่รกที่เป็นสาเหตุทำให้เกิดความผิดปกติของ placental perfusion สามารถเห็นได้ด้วยตาเปล่าจากการตรวจรกหรือจากการตรวจด้วยการ ultrasound เว้นแต่รอยโรคนั้นมีขนาดเล็ก การตรวจด้วยเครื่องultrasound ในหลายๆรอยโรคจะพบเป็น foal sonolucency ในรก
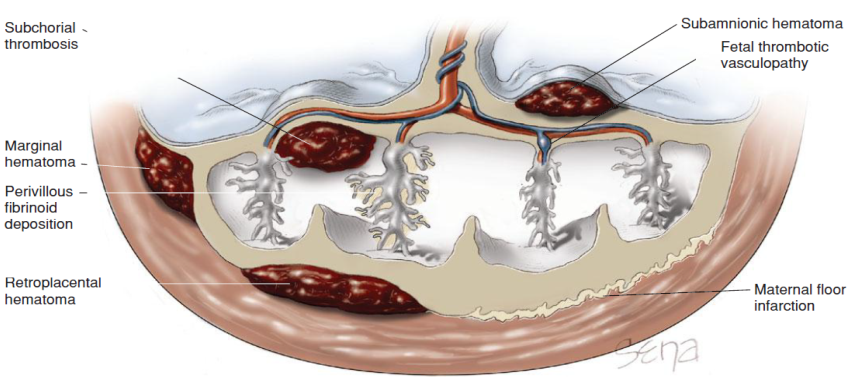
รูปที่ 9 แสดงตำแหน่งการเกิดรอยโรคทางด้านมารดาและทารกที่รบกวนระบบไหลเวียนเลือดของรก(2)
Maternal blood flow disruption
Subchorionic fibrin depositionสาเหตุเกิดจากการไหลเวียนเลือดของมารดาในintervillous spaceช้า ทำให้เกิดการสะสมของfibrin โดยตำแหน่งที่มักเกิดการไหลเวียนของเลือดที่ช้าคือบริเวณ subchorion รอยโรคจะตรวจพบมีลักษณะแผ่นสีขาวหรือเหลืองอยู่ที่รกด้านทารก
Perivillous fibrin depositionสาเหตุเกิดจากการหยุดไหลเวียนเลือดของมารดารอบๆ villus ทำให้เกิดมีการสะสมของfibrin นำไปสู่การลดลงการแลกเปลี่ยนออกซิเจน และการตายของsyncytiotrophoblast ตรวจรอยโรคจะเห็นเป็นก้อนๆเล็กๆสีขาวเหลือง(nodule) ซึ่งอาจจะพบได้เป็นปกติในรกที่มีอายุมาก
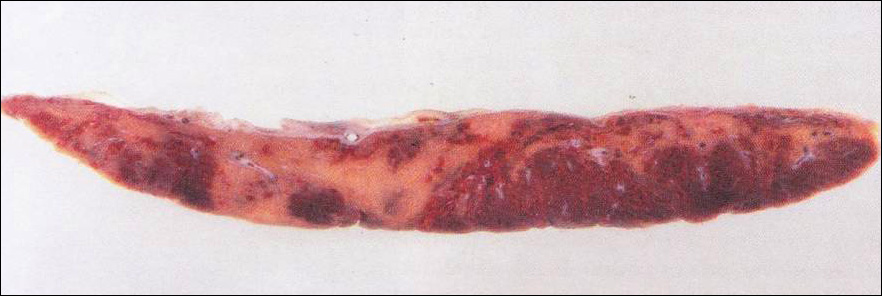
รูปที่ 11 Perivillous fibrin deposition(1)
Maternal floor infarction เป็นความผิดปกติ perivillous fibrin depositionที่ผิดแปลกไปโดยจะพบว่า ที่ชั้น basal cell จะพบชั้น fibrinoidหนาตัวขึ้น ตววจดูรอยโรคจะพบลักษณะผิวลักษณะเป็นลูกฟูก หนา สีขาว สาเหตุยังไม่ทราบแน่ชัดแต่พบว่าบางเคสเกิดขึ้นพร้อมกับมารดาที่เป็น maternal lupus anticoagulantและthrombophilias รอยโรคอาจส่งผลต่อการตั้งครรภ์ คือเกิด ภาวะแท้ง, ทารกโตช้าในครรภ์ การคลอดก่อนกำหนด และทารกตายในครรภ์
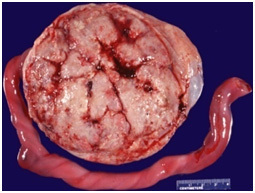
รูปที่ 12 Maternal floor infarction
(http://path.upmc.edu/cases/case224.html)
Intervillous thrombus เป็นการสะสมของเลือดแม่ที่แข็งตัวบริเวณ intervillousspace ผสมกับเลือดลูกจากการแตกของvillus การตรวจรกจะพบลักษณะ collectionกลมหรือรีขนาดแตกต่างกันไปจนพบขนาดหลายเซนติเมตรได้ อาจเห็นเป็นสีแดงหากเป็นรอยโรคเกิดใหม่ หรือเห็นเป็นสีขาวเหลืองหากเป็นรอยโรคที่เกิดนานแล้ว โดยรอยโรคนี้สามารถพบได้บ่อย และพบว่าไม่สัมพันธ์กับการเกิดผลกระทบตามมาต่อทารกในครรภ์
Infarction Chorionic villi จะได้รับออกซิเจนเพียงจากการไหลเวียนเลือดของมารดาที่มาเลี้ยงที่intervillous spaceการลดหรือขาดเลือดไปเลี้ยง ทำให้เกิดการตายของvillusกลุ่มนั้นๆ ซึ่งรอยโรคนี้สามารถพบได้บ่อยในรกของครรภ์ที่ครบกำหนดและปกติหากพบเพียงเล็กน้อย แต่หากพบว่ามีรอยโรคจำนวนมากอาจทำให้เกิด placental insufficiency ได้
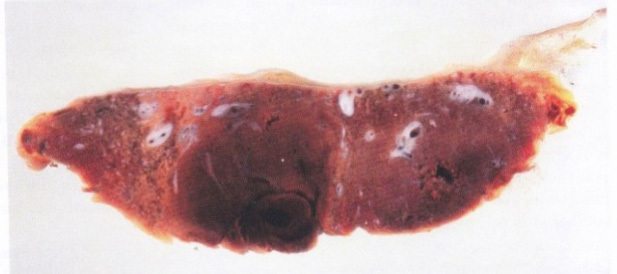
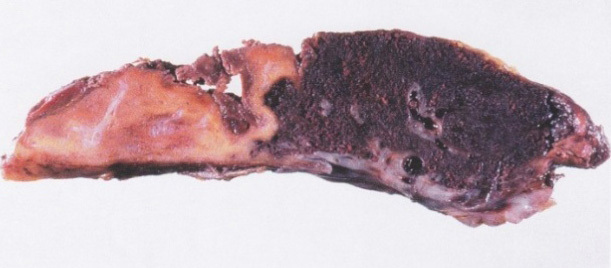
รูปที่ 13 Infarction chorionic villi , acute (ซ้าย), chronic (ขวา)(1)
Hematoma การเกิดก้อนเลือดที่รกสามารถเกิดได้หลายตำแหน่งที่ส่งผลต่อ Placental perfusion ฝั่งมารดา เช่น retroplacenta hematoma ,marginal hematoma ,subchorial thrombosis ,subamnionic hematoma การตรวจด้วยเครื่องultrasound จะพบการสะสมของของเหลวเป็น crescent shape โดยลักษณะของเหลวที่ตรวจพบ เป็น hyperechoic หากมีเลือดออกในสัปดาห์แรก ,hypoechoic หากมีเลือดออกในช่วง1-2สัปดาห์ และ anechoic หลังจากเลือดออก2สัปดาห์ไปแล้ว โดยปกติแล้ว subchorionic hematomasส่วนใหญ่ตรวจพบได้จากเครื่องUltrasound มักมีขนาดเล็กและไม่พบว่าส่งผลกระทบต่อทารกในครรภ์ แต่retroplacenta hematoma ,marginal hematoma,subchorialcollection หากมีปริมาณมากจะสัมพันธ์กับการเกิดการแท้ง รกลอกตัวก่อนกำหนด ทารกโตช้าในครรภ์ การคลอดก่อนกำหนด และรกเกาะแน่น
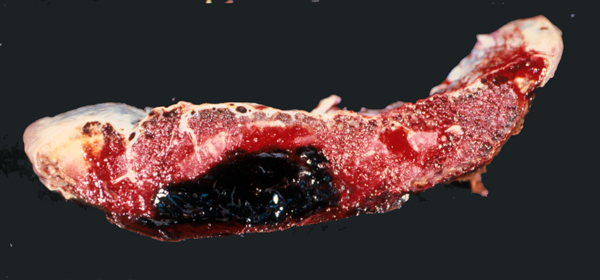
รูปที่ 14 Retroplacenta hematoma(1)
Fetal blood flow disruption
รอยโรคที่รกที่เกิดมาจากการขัดขวางการไหลเวียนเลือดของทารก
Fetal thrombotic vasculopath เลือดที่มีออกซิเจนต่ำถูกส่งออกมาทาง umbilical artery ไปยัง villi หากเกิดมีลิ่มเลือดทำให้เกิดการอุดตันของ villi ส่งผลให้ส่วนของ villi ที่อยู่ต่ำกว่าจุดที่มีการอุดตันขาดเลือดและสูญเสียการทำงานไป การพบลิ่มเลือดอุดตันเช่นนี้สามารถพบได้ปริมาณเล็กน้อยเป็นปกติ ในรกที่เจริญเต็มที่แล้ว
Subamnionic hematoma มักพบได้บ่อยในช่วงที่ 3 ของระยะคลอด(3rd stage labor)ขณะทำการดึงสายสะดือ(cord traction)แล้วเกิดการฉีกขาดของเส้นเลือด ในรอยโรคที่เกิดมานาน อาจเป็นสาเหตุของการเกิด fetomaternal hemorrhage หรือ ทารกโตช้าในครรภ์ได้ การวินิจฉัยอาจสับสนกับ placental mass อื่นๆได้เช่น chorioangioma การใช้ doppler สามารถช่วยแยก placental mass ออกจาก hematoma ได้ โดยในhematomas จะไม่พบว่ามี flowของเลือดภายในก้อน
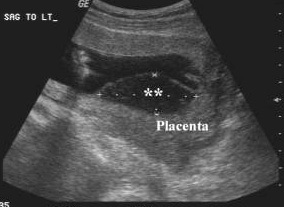
รูปที่ 15 Ultrasound แสดง subamnionic hematoma
(http://www.fetalultrasound.com/online/text/33-013.htm)
Placental calcification(Calcium speckling)
รกปกติสามารถเห็นการสะสมของแคลเซียมได้ ส่วนใหญ่จะมีการสะสมที่บริเวณ basal plate การสะสมของแคลเซียมมีมากขึ้นเมื่ออายุครรภ์เพิ่มขึ้น และสัมพันธ์กับมารดาที่ยังไม่เคยมีบุตรมาก่อน สูบบุหรี่ เศรษฐานะดี และระดับแคลเซียมในเลือดที่สูง การพบการสะสมของแคลเซียมตั้งแต่ช่วงไตรมาสที่สองของการตั้งครรภ์ถือเป็นความผิดปกติ บ่อยครั้งเกิดจาก placental infarction หรือ perivillous fibrin depositionหลายการศึกษาพบว่าสัมพันธ์กับการเกิดผลลัพธ์ของการตั้งครรภ์ที่ไม่ดี เช่น ทารกเติบโตช้าในครรภ์ ,fetal distress(5)การสะสมของแคลเซียมดังกล่าวสามารถตรวจได้จากการทำultrasound โดยแบ่งเกรดเป็น 4 ระดับ 0ถึง3 ตามปริมาณการสะสมของแคลเซียม แต่อย่างไรก็ตาม การแบ่งเกรดการสะสมของแคลเซียมพบว่าไม่ได้ช่วยทำนายผลลัพธ์ของทารก
Placental Tumor
Chorioangiomas (Placental hemangiomas) เป็น tumorชนิดที่พบได้บ่อยที่เกิดที่รก อุบัติการณ์เกิดประมาณ 1: 8,000-50,000 มักพบเป็นก้อนเดี่ยว แต่ในบางครั้งก็พบว่ามีหลายก้อนได้ ขนาดก้อนแตกต่างกันออกไปตั้งแต่ไม่กี่มิลลิเมตรจนไปถึงขนาดใหญ่ ก้อนขนาดใหญ่เห็นได้โดยจะเป็นก้อนโป่งยื่นออกมาบริเวณผิวรกด้านทารก ส่วนน้อยพบที่รกด้านมารดาหรือบนเยื่อหุ้มทารก ลักษณะก้อนกลมรีที่มีcapsuleหุ้ม สีแดงม่วง ผิวเรียบมันวาว บางครั้งอาจเห็นเป็นรูปร่างตะปุ่มตะป่ำ(bosselated)ได้ผิวหน้าตัดก้อนอาจเห็นเป็นสีน้ำตาลเหลืองหรือสีแทน ผิวเรียบละเอียดกว่าเนื้อรกปกติตรวจด้วยเครื่องdopplerultrasound จะพบ blood flow ในก้อน เมื่อตรวจดูด้วยกล้องจุลทัศน์จะพบเส้นเลือดจำนวนมากรวมกันอยู่อย่างหลวมๆ รอบๆหลอดเลือดอาจพบ fibroblasts,macrophages และfibrous tissueเล็กน้อย
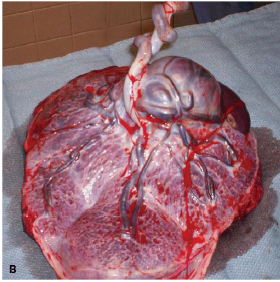
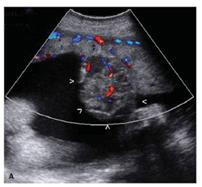
ความสำคัญทางคลินิก ก้อนขนาดเล็กส่วนใหญ่ไม่พบว่ามีผลกระทบต่อการตั้งครรภ์ แต่ก้อนที่มีขนาดใหญ่ โดยขนาดเส้นผ่าศูนย์กลางก้อนมากกว่า 5 ซม.อาจสัมพันธ์กับการเกิดภาวะแทรกซ้อนต่อการตั้งครรภ์ได้เช่น
- Fetal anemia และ fetal hydrop จากการมี arterovenous shunting ในplacenta เป็นสาเหตุทำให้เกิด ภาวะซีดของทารกในครรภ์ หากมีความรุนแรงอาจทำให้เกิดภาวะทารกบวมน้ำ(fetal hydrop)ได้
- Polyhydramnios มีรายงานว่าก้อนที่มีขนาดใหญ่กว่าไข่ไก่พบภาวะ polyhydramnios ร้อยละ48.7 แต่ก้อนขนาดเล็กก็สามารถพบได้เช่นกัน ประมาณร้อยละ 11 แต่พบว่าก้อนที่มีขนาดใหญ่มากจะไม่พบว่าเกิดภาวะ polyhydramnios สาเหตุการเกิดยังไม่แน่ชัด แต่มีทฤษฏีต่างๆพยายามอธิบายการเกิด เช่น น้ำคร่ำที่มากขึ้นเกิดจากก้อนไปกดumbilical veins ,เป็นส่วนของ transudate จากเส้นเลือดที่มีปริมาณเพิ่มมากขึ้นที่ก้อนบนด้านของทารก หรือมีการขับปัสสาวะของทารกในครรภ์ที่เพิ่มมากขึ้นจากของเสียที่สะสมมากขึ้น
- Hemorrhage
- Preterm labor
- เกิดภาวะแทรกซ้อนช่วงคลอด โดยปกติplacental hemangiomasมักจะคลอดออกมาพร้อมรก แต่ในรายที่มีก้อนใหญ่มากอาจทำให้ไม่สามารถคลอดรกออกทางช่องคลอดได้ มีรายงานพบว่าhemangiomas อาจจะหลุดแยกออกจากรก ในช่วงก่อนคลอดทารก หรือช่วงรอคลอดรกได้ ทำให้ก้อนอาจข้างอยู่ในโพรงมดลูก เป็นผลทำให้เกิด subinvolutionของมดลูก หรือ ตกเลือดหลังคลอดได้
การรักษาจะรักษาในรายที่มีก้อนขนาดใหญ่ โดยทำ occlusion หรือ ablation เพื่อลดหรือหยุดเลือดที่เข้ามาในก้อนhemangiomas
Placental teratoma พบได้น้อยมาก มีรายงานเพียงไม่กี่เคส และพบว่าไม่มีความสำคัญทางคลินิค placental teratomaมักพบบริเวณ amnion และ chorion ที่รกด้านรก ลักษณะเป็นก้อนกลมรีผิวเรียบ ขนาดที่มีรายงานประมาณ2.5-7.5 ซม. มีเส้นเลือดที่เป็นแขนงของ fetal artery มาเลี้ยงก้อน เมื่อนำมาตรวจด้วยกล้องจุลทัศน์จะพบมีลักษณะเหมือนกับ mature teratoma
Placental metastases from maternal neoplasms พบได้น้อยมาก โดยจะลุกลามมาทางหลอดเลือดมาอยู่ที่ intervillous space มะเร็งที่พบว่ามีการลุกลามมาที่รกได้บ่อยได้แก่ melamona ,breast cancer,leukemia และ lymphoma
ความผิดปกติของสายสะดือ (Abnormalities of the umbilical cord)
ความยาวและความหนาสายสะดือผิดปกติ(Abnormal length and diameter of the cord)
ความยาวของสายสะดือปกติเท่ากับ 40 –70 ซม.โดยวัดตลอดความยาวของสายสะดือตั้งแต่จุดเกาะที่รกจนถึงจุดเกาะที่ทารก และควรวัดทันที่หลังรกคลอดและบันทึกไว้ เนื่องจากการส่งตรวจหรือการปล่อยทิ้งไว้ในช่วงไม่กี่ชั่วโมงหลังคลอดจะทำให้วัดสายสะดือได้สั้นกว่าปกติถึง 7 ซม. การวินิจฉัยว่าสายสะดือสั้นผิดปกติคือมีความยาวน้อยกว่า 32ซม. และสายสะดือยาวผิดปกติคือมีความยาวมากกว่า 100 ซม. ปัจจุบันยังไม่ทราบปัจจัยที่มาควบคุมความยาวของสายสะดือ แต่มีรายงานว่าความยาวสายสะดือนั้นสัมพันธ์กับการเคลื่อนไหวของทารก ในทารกที่มีการเคลื่อนไหวน้อยจากการมีข้อจำกัดเช่น มีamniotic bands,skeletal dysplasia,uterine malformation และ oligohydramnios สัมพันธ์กับการเกิดสายสะดือที่สั้น ภาวะสายสะดือสั้นอาจสัมพันธ์กับการเกิดทารกเติบโตช้าในครรภ์ ความพิการแต่กำเนิด ,intrapartum distress และเพิ่มความเสี่ยงต่อการตายของทารก 2 เท่า ในภาวะที่มีสายสะดือยาวผิดปกติ สัมพันธ์กับการเกิดการพันของสายสะดือ(cord entanglement)หรือสายสะดือย้อย(prolapsed cord) อย่างไรก็ตามการประเมินความยาวสายสะดือทำได้ยาก การใช้ความหนาของสายสะดือ ปกติสายสะดือที่เล็กสัมพันธ์กับการเกิด ทารกเติบโตช้าและสายสะดือขนาดใหญ่สัมพันธ์กับทารกตัวโต
ความผิดปกติของการบิดของสายสะดือ (Abnormal coiling of thecord)
สายสะดือจะมีการบิดหมุนเป็นปกติอยู่แล้ว แต่ไม่ทราบว่าเกิดจากสาเหตุใด การบิดหมุนของสายสะดือนั้นมีประโยชน์คือช่วยป้องกันการกด การพับงอ การบิดขั้ว เพื่อป้องกันการขัดขวางการไหลเวียนเลือดของสายสะดือ สายสะดือปกติส่วนใหญ่จะมีการบิดหมุนไปทางด้านซ้าย เฉลี่ยประมาณ 3รอบครึ่ง แต่หากพบว่ามีการบิดหมุนไปทางด้านขวาก็ไม่พบว่ามีความสำคัญทางคลินิคแต่อย่างใด(6) จำนวนของ coiling นิยมบอกเป็น Umbilical cord coiling index หาได้จากจำนวนรอบของการบิดหมุนที่สมบูรณ์(number of complete coiling) ต่อ ความยาวของสายสะดือเป็นเซนติเมตร มีเฉลี่ยประมาณ 0.2 ในช่วงหลังคลอด (0.4 ในช่วงantepartumที่ได้จากการตรวจด้วยเครื่องultrasound) หากพบว่า Umbilical cord coiling index มีค่า น้อยกว่า0.1 หรือมากกว่า 0.3 มักมีนัยสำคัญต่อการเกิดผลต่อทารกในที่ไม่ดี ในรายที่พบว่ามีการบิดหมุนน้อย(hypocoiling)หรือไม่มีการบิดหมุนของสายสะดือ สัมพันธ์กับการตายของทารกในครรภ์ ทารกเติบโตช้าในครรภ์ intrapartum fetal acidosisและมีรายงานการพบร่วมกับทารกที่เป็นtrisomyและ single umbilical artery(7)
ความผิดปกติของจำนวนเส้นเลือดในสายสะดือ (Abnormal of the umbilical vesselnumber)
เส้นเลือดแดงสายสะดือหายไป 1 เส้น (Single umbilical artery) สาเหตุเชื่อว่าเกิด primary aplasia หรือ secondaryatrophy ของเส้นเลือดที่หายไป อุบัติการณ์เกิดประมาณร้อยละ0.63 ของทารกที่รอดชีวิต ร้อยละ1.92ของการเสียชีวิตทารกในครรภ์ และร้อยละ 3 ของทารกฝาแฝด ตรวจนับเส้นเลือดในสายสะดือ ทำได้โดยการตัดสายสะดือบริเวณห่างจากจุดเกาะที่รก 2-4 ซม.พบว่ามีรายงานการรวมกันของเส้น umbilical artery ทั้งสองเส้นบริเวณสายสะดือส่วนล่างที่ใกล้รกเป็น single umbilical arteryได้(8) ความสำคัญทางคลินิกพบว่า ในรายที่มี single umbilical arteryเพียงอย่างเดียวไม่พบความความพิการอื่นๆ พบว่าไม่ได้เพิ่มความเสี่ยงต่อ fetal aneuploidy แต่หากพบว่ามีความพิการของทารกร่วมด้วย ความเสี่ยงต่อการเกิด fetal aneuploidy จะเพิ่มขึ้นมากซึ่งแนะนำให้ตรวจด้วยการเจาะน้ำคร่ำเพื่อวินิจฉัยต่อไป ความพิการที่พบบ่อยและสัมพันธ์กับการเกิดsingle umbilical artery คือ ระบบหัวใจและหลอดเลือด(cardiovascular)กับ ทางเดินปัสสาวะและระบบสืบพันธุ์(genitourinary ) และมีรายงานบางการศึกษาพบว่าsingle umbilical arteryสัมพันธ์กับการเกิด ทารกเติบโตช้าในครรภ์
เส้นเลือดสายสะดือเกิน (Supernumary umbilical vessel ) โดยมีจำนวนของ artery หรือ vein ที่เกิดก็ได้ มีรายงานอุบัติการณ์การเกิดมากกว่า single umbilical artery ประมาณร้อยละ 1.7-5 แต่ไม่มีรายงานว่ามีความสัมพันธ์กับการเกิดความพิการแต่กำเนิด ส่วนใหญ่พบว่าเป็นเส้นเลือดแขนงเล็กๆสัมพันธ์กับการคงอยู่ของ vitelline หรือ Right umbilical vein
Remnants
Remnantsที่สามารถพบได้ได้แก่ vitelline duct, allantoic duct และ embryonic vessel ซึ่งพบว่าไม่มีความสัมพันธ์กับการความพิการแต่กำเนิดหรือภาวะแทรกซ้อนต่อทารกขณะตั้งครรภ์
Cysts
สามารถเกิดขึ้นได้ตลอดแนวของความยาวสายสะดือ แบ่งออกเป็น2ชนิดคือ true cyst คือถุงน้ำที่เกิดจากremnants ของ allantoic duct หรือ vitelline ที่มีเยื่อบุภายใน เกิดขึ้นบริเวณให้จุดที่สายสะดือเกาะกับรก และ pseudocysts(false cyst)จะพบได้บ่อยกว่าเกิดจาก
การสะลายตัวของ Wharton jelly จึงสามารถพบได้ตลอดความยาวสายสะดึอ การเกิด ถุงน้ำก้อนเดี่ยวในช่วงไตรมาสแรกของการตั้งครรภ์มักพบว่ายุบหายเองได้ รายที่มีถุงน้ำหลายถุงอาจเกิดการแท้งหรือ fetal aneuploidy และในรายที่ถุงน้ำคงอยู่ไม่ยุบหายไป พบว่าเพิ่มความเสี่ยงการเกิดทารกพิการ และความผิดปกติของโครโมโซม
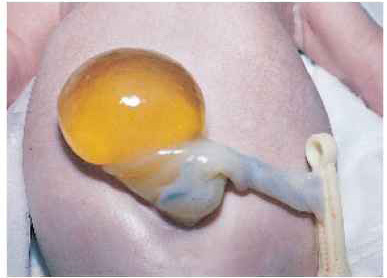
รูปที่ 17 cyst เกิดจากremnants ของ allantoic duct
(www.rrnursingschool.biz/newborns/the-placenta-its-membranes-and-the-umbilical-cord.html)
Absence of periarterial Wharton’s jelly (Furcate cord)
สายสะดือปกติจะมีเนื่อเยื่อเกี่ยวพันห่อหุ้มเส้นเลือดในสายสะดืออยู่ เปน loose gelatinous tissue เรียกกว่า Wharton’s jelly ลักษณะ สีขาวขุ่นผิวเรียบเงา ภาวะที่ไม่พบ Wharton’s jellyรอบ umbilical artery พบได้น้อยมากเสี่ยงต่อการถูกกด การบิดขั้ว และการเกิดลิ่มเลือดอุตตันของเส้นเลือดได้ และพบว่ามีความสัมพันธ์กับการเสียชีวิตของทารกหลังคลอด(9)
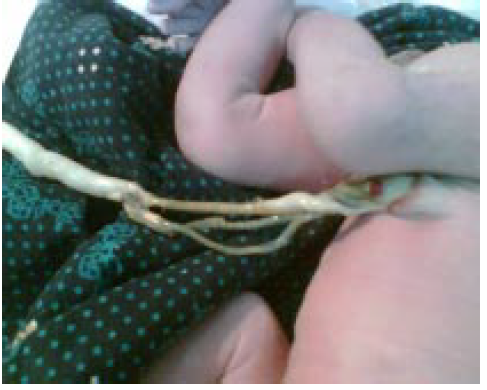
รูปที่ 18 Absence of periarterial Wharton’s jelly(9)
Abnormalities of insertion
โดยปกติแล้วจุดเกาะของสายสะดือที่ placental disc จะเกาะตรงกลาง(central cord insertion)แต่อาจพบว่ามีการเกาะที่ตำแหน่งอื่นๆที่ไม่ใช่จุดกึ่งกลางได้เช่น eccentric,marginal หรือ velamentous insertions สาเหตุเกิดจากความผิดปกติของการฝังตัวของตัวอ่อน โดยไม่เอา embryonic pole ฝังลงไปคือเอียงไปข้างใดข้างหนึ่ง ส่วนของ bodystalk ก็จะเลื่อนออกไปทางขอบด้านใดด้านหนึ่งของ chorion frondosum อาจทำให้เกิดeccentric หรือmarginalinsertionได้ ในกรณีที่หันเอาด้าน embryonic pole อยู่ด้านนอก body stalk จะไปติดกับ chorion tissue ที่จะกลายเป็น chorion leave ส่วนที่body stalkเกาะไม่ตรงกับchorion frondosum จึงกลายเป็น membranous insertion หรือ velamentous insertion
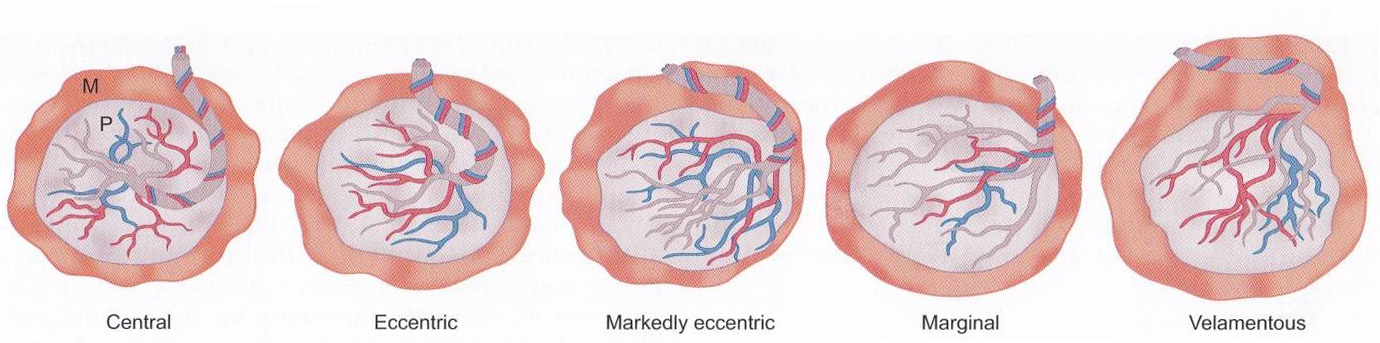
รูปที่ 19 แสดงตัวอย่างประกอบตำแหน่งจุดเกาะของสายสะดือ(1)
Eccentric insertion จริงๆแล้ว Eccentric insertion ตามรายงานพบว่ามีมากกว่า central insertion โดยเกิดขึ้นประมาณร้อยละ 48-75 ไม่พบว่ามีความสำคัญทางคลินิคแต่อย่างไร
Marginal insertion (Battledore placenta) คือสายสะดือเกาะที่ขอบรกพอดี มีอุบัติการณ์การเกิดน้อย มีรายงานพบได้ร้อยละ2 -9พบได้บ่อยในครรภแฝดโดยเฉพาะครรภ์ที่ใช้เทคโนโลยีช่วยเจริญพันธ์มีความสัมพันธ์ทางคลินิคคือพบว่ากว่าร้อยละ70 ของ marginal insertion ทำให้เกิดการเจ็บครรภ์คลอดก่อนกำหนดได้ แต่ไม่สัมพันธ์กับการเกิดทารกโตช้าในครรภ์ ในช่วงคลอดรกอาจเกิดปัญหาขึ้นได้ในช่วงที่ดึงคลอดรก
Velamentous insertion เกิดจากเส้นเลือดของสายสะดือแตกสาขาออกไปก่อนที่จะเกาะกับรก หรือเส้นเลือดต่างๆมารวมกันเป็นสายสะดือนอกรกที่เยื่อหุ้มทารก พบได้ประมาณร้อยละ 1 พบได้บ่อยในรายที่เป็นรกเกาะต่ำ(placenta previa)และการตั้งครรภ์แฝดการเกาะของสายสะดือเช่นนี้ทำให้เสี่ยงต่อการถูกกดเส้นเลือดได้ง่าย อาจทำให้เกิดfetal hypoperfusion หรือ acidemia ได้ การวินิจฉัยก่อนคลอดสามารถตรวจได้จากการทำultrasound จะพบลักษณะเส้นเสือดของสายสะดือที่เป็น velamentous insertion ทอดไปตามผนังของมดลูกของที่จะเข้าplacental disc
รูปที่ 20 Velamentous insertion(2)
ความสำคัญทางคลินิก พบว่ามีอันตรายมากโดยเฉพาะอย่างยิ่งในรายที่มี velamentous insertionที่ผิดแปลกออกไปเช่น มีส่วนของเส้นเสือดที่เกาะต่ำ(Vasa previa)ทอดผ่านปากมดลูก หรือ ส่วนนำของเด็ก ทำให้เสี่ยงมากต่อการถูกกด การฉีกขาดของเส้นเลือด อาจทำให้เลือดของทารกออกอย่างรวดเร็ว ทำให้ทารกเสียชีวิตได้ หากพบภาวะนี้แนะนำให้ผ่าตัดคลอดตั้งแต่อายุครรภ์ 34-35 สัปดาห์
ปมสายสะดือ (Knotof umbilical cord)
- ปมเทียม (False knot) เกิดจากเส้นเสือดในสายสะดือขดงอโป่งพอง หรือการที่มี Wharton’s jellyมากเฉพาะที่ซึ่งไม่มีอันตรายต่อทารก
- ปมจริง (True knot) เป็นภาวะที่สายสะดือผูกกันเป็นปมอย่างแท้จริง สาเหตุเกิดจากการดิ้นของทารก พบได้ประมาณร้อยละ 1 ของการทารกเกิด พบได้บ่อยในการตั้งครรภ์แฝดชนิดmonochorion monoamnion twins หากพบในครรภ์เดี่ยวพบว่าเพิ่มความเสี่ยงต่อการตายของทารกในครรภ์ 4-10 เท่าหลังคลอดควรส่งตรวจกับพยาธิแพทย์เพื่อตรวจการลักษณะinflammation,necrosis หรือ thrombosis ในเส้นเลือด
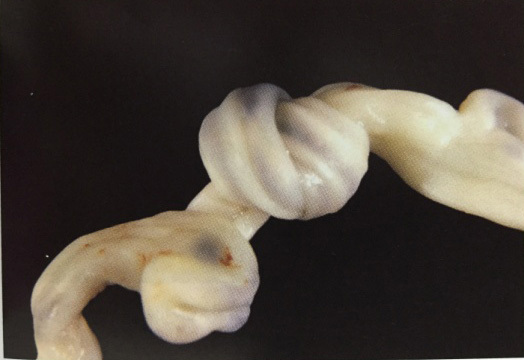
สายสะดือตีบ (Strictures of umbilical cord)
คือจุดที่มีการตีบของสายสะดือ ส่วนมากมักเกิดบริเวณใกล้กับจุดเกาะของสายสะดือกับทารก ลักษณะทางพยาธิวิทยาพบว่า มีการหายไปของ Wharton’s jelly และมีการตีบ(stenosisหรือobliteration)ของเส้นเลือดสายสะดือ การเกิดการตีบของสายสะดือส่วนใหญ่พบว่าเด็กเสียชีวิตสาเหตุเชื่อว่าเกิดมาจากการบิดหมุน(torsion) ของสายสะดือ
สายสะดือบวม (Edema of the umbilical cord)
การบวมของสายสะดือสามารถพบได้ประมาณร้อยละ 10 ของการคลอด และอาจสัมพันธ์กับการเกิด respiratory distress ในทารกแรกเกิด หากพบว่าสายสะดือมีลักษณะบวมมากและพบใกล้บริเวณสายสะดือที่อยู่ติดทารก อาจเกิดจากการมีปัสสาวะไหลย้อยออกมา(retrograde urination)เข้าไปในสายสะดือ จึงควรนึกถึงภาวะ patent urachus ไว้ด้วย(10)
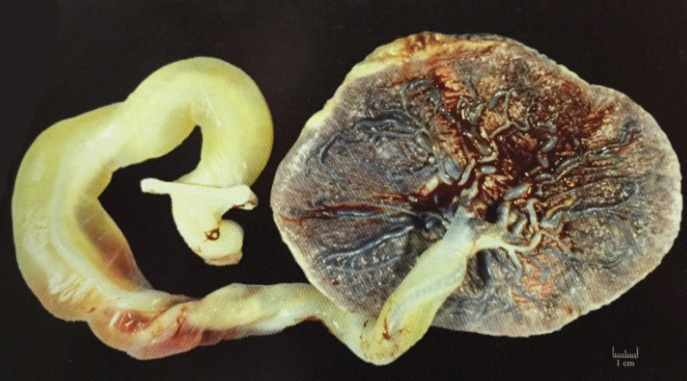
รูปที่ 22 สายสะดือบวม(10)
Vascular lesion
Hematoma การเกิดก้อนเลือดที่สายสะดือ พบได้ไม่บ่อยนัก แต่พบว่ามีความสัมพันธ์กับการตายของทารกสาเหตุอาจเกิดจากการทำหัตถการเช่น การเจาะสายสะดือ ผลข้างเคียงจากการเจาะตรวจน้ำคร่ำ,aneurysm หรือการอักเสบของสายสะดือ(funisitis) สามารถพบได้หลายขนาด ตั้งแต่ความยาว 4-40 ซม. มีรายงานการตรวจพบว่าก้อนเลือดสามารถเกิดขึ้นได้ตลอดความยาวของสายสะดือด้วย การเกิดก้อนเลือดในสายสะดืออาจทำให้กดเส้นเลือดสายสะดือได้ แต่อย่างไรก็ตามยังไม่มีหลักฐานรายงานถึงความสัมพันธ์ระหว่างขนาดของก้อนเลือดและความเสี่ยงต่อการตายของทารก ในบางครั้งการเกิดก้อนเลือดที่สายสะดืออาจเกิดขึ้นในช่วงของการทำคลอดรกโดยการดึงสายสะดือทำให้เกิดการฉีกขาดของเส้นเลือดได้ มักเกิดที่บริเวณที่หนีบสายสะดือหรือ จุดเกาะที่ placental discได้
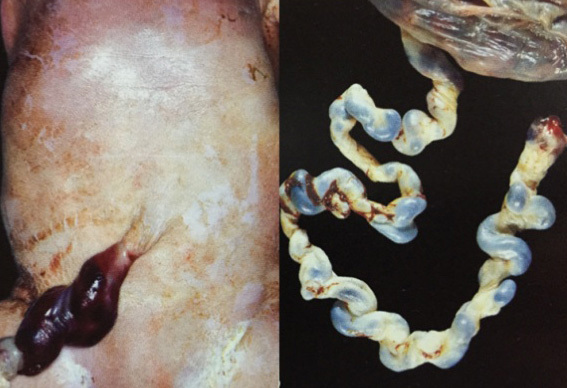
รูปที่ 23 Hematoma of cord(10)
Thrombosis of umbilical vesselsการเกิดลิ่มเลือดอุตตันเส้นเลือดสายสะดือขณะที่อยู่ในครรภ์ มีรายงานการเกิดน้อย ประมาณร้อยละ 0.07 -0.1 โดยพบว่า เป็นการเกิดในเส้นเลือด vein ร้อยละ70 เกิดในเส้นเลือด artery ร้อยละ10 และเกิดในทั้งเส้นเลือดveinและartery ร้อยละ20 การเกิดลิ่มเลือดอุดตันในเส้นเลือดartery พบว่าเกิดอัตราการตาย(morbidity and mortality) ที่สูงกว่า โดยสัมพันธ์กับ การเกิดทารกโตช้าในครรภ์ ,fetal acidosisและการตายของทารกในครรภ์
ความผิดปกติของเยื่อหุ้มทารก (Abnormalities of the membranes)
Meconium stain
ทำให้เห็น เยื่อหุ้มทารกเป็นสีเขียวเหลืองของขี้เทา เกิดจากการที่เด็กถ่ายขี้เทาออกมาก่อนคลอด 1-3 ชั่วโมง
Amnion nodosum
เป็น multiple small nodule ที่เกิดบนพิวของ amnion หากตรวจดูด้วยตาเปล่าจะเห็นเป็นก้อนกลมรีขนาดเล็กๆนูนขึ้นมา ขนาดตั้งแต่ 1-5มม. สีเขียวเหลืองผิวมันวาว พบว่ามีความสัมพันธ์กับการเกิดน้ำคร่ำน้อย(oligohydramnios)และความพิการแต่กำเนิด
เอกสารอ้างอิง
- Fox H, Sebire NJ. Pathology of the placenta. 3rd ed. Philadelphia, PA: W.B. Saunders; 2007.
- Cunningham FG, Leveno KJ, Bloom SL, Spong CY, Dashe JS, Hoffman BL, et al. Williams obstetrics. 24th edition. McGraw-Hill: New York, 2014:116-126.
- ธีระ ทองสง และคณะ. รกเเละเยื่อหุ้มเด็ก: สูติศาสตร์. ฉบับที่ 5. บริษัทลักษมีรุ่ง: กรุงเทพ, 2555 :27-42.
- Baergen RN, Benirschke K. Manual of Benirschke and Kaufmann’s Pathology of the human placenta. New York: Springer,2005.
- Chen KH, Chen LR, Lee YH. Exploring the relationship between preterm placental calcification and adverse maternal and fetal outcome. Ultrasound in obstetrics & gynecology : the official journal of the International Society of Ultrasound in Obstetrics and Gynecology. 2011;37(3):328-34.
- Kalish RB, Hunter T, Sharma G, Baergen RN. Clinical significance of the umbilical cord twist. American journal of obstetrics and gynecology. 2003;189(3):736-9.
- de Laat MW, Franx A, Bots ML, Visser GH, Nikkels PG. Umbilical coiling index in normal and complicated pregnancies. Obstetrics and gynecology. 2006;107(5):1049-55.
- Fujikura T. Fused umbilical arteries near placental cord insertion. American journal of obstetrics and gynecology. 2003;188(3):765-7.
- Kulkarni ML, Matadh PS, Ashok C, Pradeep N, Avinash T, Kulkarni AM. Absence of Wharton’s jelly around the umbilical arteries. Indian journal of pediatrics. 2007;74(8):787-9.
- Reichert RA. Diagnostic gynecologic and obstetric pathology : an atlas and text. Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins; 2012.


