Vulvovaginal atrophy
พญ. ภพรรัต ตันติวุฒิกุล
อ.พญ. อุษณีย์ แสนหมี่
Vulvovaginal atrophy (VVA) ในปัจจุบันแนะนำให้ใช้คำว่า Genitourinary syndrome of menopause (GSM) แทน (1) เป็น ปัญหาที่พบได้บ่อยโดยเฉพาะในสตรีวัยหมดระดู ซึ่งก่อให้เกิดอาการ ต่างๆ ตามมา เช่น ช่องคลอดแห้ง แสบร้อนในช่องคลอด มีอาการคันในช่องคลอด เจ็บเวลามีเพศสัมพันธ์ เลือดออกหลังมีเพศสัมพันธ์ และระบบทางเดินปัสสาวะ เช่น urgency, frequency และ urge incontinence (2)
ผนังช่องคลอดโดยปกติ จะประกอบไปด้วยเนื้อเยื่อ 3 ชั้น คือ mucosal layer, muscular layer และ adventitia layer (รปท 1) เซลล์บุผิวของช่องคลอด (mucosal layer) จะเป็นชนิด non keratinized stratified squamous epithelium อยู่เหนือต่อ lamina propia โดยจะแบ่งย่อยออกเป็นชั้นลึกสุดคือ basal layer (stratum germinativum) ถัดมาเป็น intermediate (spinous) layer และชั้นตื้นสุดคือ superficial layer (stratum comeum) ซึ่งจะประกอบไปด้วยเซลล์ 4 ชนิด ได้แก่ basal (lower basal cell), parabasal cell (outer basal), intermediate (precornified) squarmous cell และ superficial (cornified) cell (3)
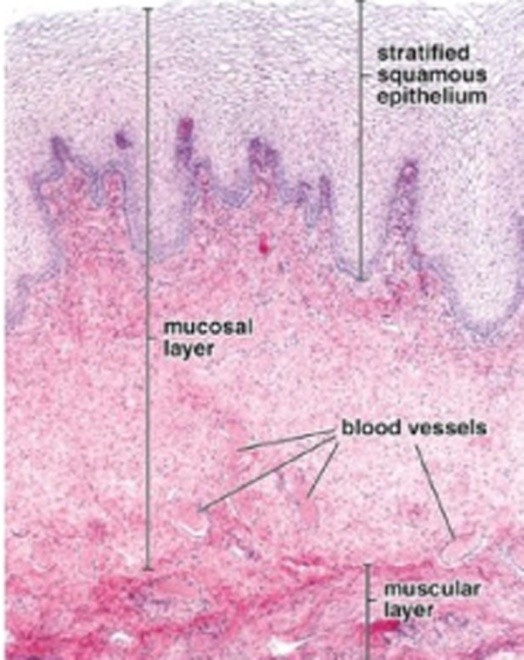
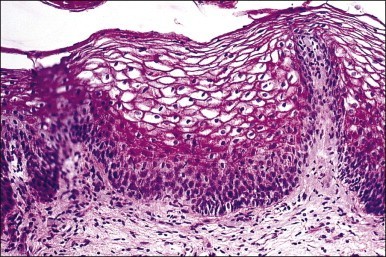
รูปที่ 1 แสดงเยื่อบุผนังช่องคลอดปกติ
ในสตรีวัยเจริญพันธุ์ ร่างกายสามารถสร้างเอสโตรเจนได้อย่างเพียงพอ ซึ่งเอสโตรเจนนี้ช่วยกระตุ้นเนื้อเยื่อเกี่ยวพันใต้เยื่อบุช่องคลอด ทำให้เกิดความแข็งแรงและความยืดหยุ่นของช่องคลอด และยังช่วยรักษาระดับความหนาของชั้นต่างๆ ของเยื่อบุช่องคลอดโดยเฉพาะ superficial cell ทำให้ช่องคลอดมี rugae และมีความชุ่มชื้นที่เหมาะสม นอกจากนี้เอสโตรเจนยังกระตุ้นการสร้าง glycogen ที่เยื่อบุช่อง
คลอด โดย Döderlein’s lactobacilli ซึ่งเป็นเชื้อปกติที่พบในช่องคลอด จะเปลี่ยน glycogen ไปเป็น lactic acid ทำให้ช่องคลอดอยู่ในภาวะที่เป็นกรด (pH 3.5 – 4.5) (2) มีผลช่วยป้องกันการติดเชื้อในช่อง คลอดได้
การวินิจฉัย vulvovaginal atrophy อาศัยการตรวจร่างกายเป็นหลัก แต่ก็มีหลายการตรวจที่จะ ช่วยสนับสนุนการวินิจฉัยได้แม่นยำมากขึ้น ซึ่งจะได้กล่าวถึงโดยละเอียดในบทนี้ โดยในที่นี้จะกล่าวถึงการ ตรวจประเมิน VVA ซึ่งแบ่งได้ 2 กลุ่มใหญ่ๆ คือ 1) objective assessment คือ การตรวจประเมินโดยการใช้ มาตราวัดต่างๆ เช่น การตรวจทาง histological หรือ physiological test เป็นต้น และ 2) subjective assessment คือการตรวจโดยการอธิบายความรู้สึก เช่น อาการที่มีของผู้ป่วย เป็นต้ น (4)
Objective assessment
Vaginal cytology
Vaginal maturation index (VMI)
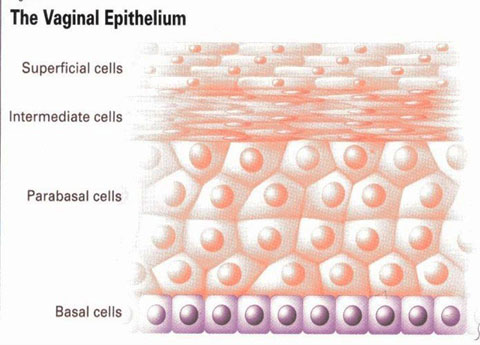
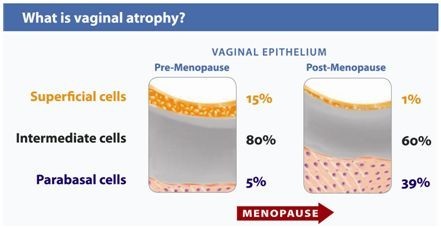
รูปที่ 2 แสดงเยื่อบุช่องคลอดชั้นต่างๆ และ ลักษณะที่พบในวัยเจริญพันธุ์ และวัยหมดระดู
เป็นค่าที่แสดงถึงเปอรเซ็นต์ของ parabasal, intermediate และ superficial squamous cell บน vaginal smear (5) ซึ่งสามารถนำวิธีการนี้มาใช้ช่วยประเมิน hormonal influence ในสตรีได้ และนิยมใช้ใน การประเมินผลการรักษา vaginal atrophy จากการใช้ผลิตภัณฑ์ต่างๆ
โดยการอ่านผลค่า VMI จะอ่านจากทางด้านซ้ายไปขวา เช่น 0/30/70 หมายถึง มี parabasal cell 0%, intermediate cell 30% และ superficial cell 70% หากมีปริมาณ superficial cell น้อย จะบ่งบอกถึงการมีภาวะเอสโตรเจนที่ต่ำ ซึ่งมีสูตรคำนวณหาค่า VMI ที่หลากหลายแล้วแต่การศึกษา ดังแสดงใน ตารางที่ 1
ตารางที่ 1 แสดงสูตรที่ใช้ในการคำนวณหา VMV (vaginalmaturation value) / VMI (vaginal maturation index)
{tabulizer:style[gr.alterora.elemental_1_blue_green.css]}
| Formula | VMV/VMI | Study |
| 0.2 x % parabasal cells + 0.6 x % intermediate cells + 1.0 x % superficial cells | VMV | Barentsen et al. (1997); Casper and Petri (1999); Henriksson et al. (1996); Cano et al. (2012) |
| VMI | Speroff (2003); Henriksson et al. (1994); Ayton et al. (1996); Lee et al. (2011); Zeyneloglu et al. (2007); Speroff et al. (2006); Utian et al. (2005) | |
| 0 x % parabasal cells + 0.5 x % intermediate cells + 1.0 x % superficial cells | VMV | Ekin et al. (2011); Simon et al. (2008); Bachmann et al. (2008); Pinkerton et al. (2003); Manonai et al. (2007); Meisels (1967) |
| VMI | Raghunnandan et al. (2010); Freedman et al. (2009); Manonai et al (2006); Simon et al. (2008); Griesser et al. (2012); Simon et al. (2007) | |
| 0 x % parabasal cells + 0.5 x % intermediate cells +1.0 x % superficial cells divided by 2 number or proportion of parabasal, intermediate, and superficial cells out of 100 calculated cells | VMV | Davila et al. (2003); Karp et al. (2012) |
| VMI | Yildirim et al. (2004); Barentsen et al. (1997); Smith et al. (1993); Henriksson et al. (1994); Ayton et al. (1996); Henriksson et al. (1996) | |
| Percentage of parabasal, intermediate, and superficial cells out of 200 calculated cells (1.0 x % superficial cells) ± [(0.5 x % intermediate cells) + (0.5 x % parabasal cells)] | VMI | Le Donne et al. (2011); Nilsson et al. (1995) |
| Maturation proportion | Yumru et al. (2009) |
ค่า Cutoff ของ vaginal atrophy มีค่าที่หลากหลาย เช่น Speroff ใช้ค่า cutoff ที่ 52 หรือน้อย กวา (6) ส่วน pinkerton et al ใช้ค่าที่ 50 (7) เป็นต้น
ปัจจัยที่มีผลต่อค่า VMI ได้แก่ การสูบบุหรี่, ดัชนีมวลกาย, DBP >100 mmHg ซึ่งส่งผลให้เกิดการ shift to the right รวมไปถึงปัจจัยจากขั้นตอนการเก็บเซลล์ เช่น delayed fixation, cell contamination และป้ายสไลด์หนาเกินไป เป็นต้น
Karyopyknotic index
เป็นค่าที่วัดความสัมพันธ์ระหว่าง superficial cell ต่อ mature squamous cell ทั้งหมด (8) ซึ่งเป็น ค่าที่บ่งบอกถึง estrogen activity เช่นกัน แต่นิยมใช้น้อยกว่าค่า VMI โดยค่า cutoff ที่บ่งบอกถึง atrophy
คือ KPI < 10 % (9) โดยค่า KPI นี้อาจเปลี่ยนแปลงได้จาก BMI ที่มากกว่า 90th percentile หรือ DBP >100 mmHg
Vaginal pH (4)
ในช่องคลอดของสตรีวัยเจริญพันธุ์ จะอยู่ในภาวะที่มีเอสโตรเจนมาก เยื่อบุช่องคลอดมีการสร้าง glycogen อย่างเพียงพอ ทำให้ lactobacilli สามารถเปลี่ยน glycogen ไปเป็น lactic acid ทำให้ช่อง คลอดอยู่ในภาวะที่เป็นกรด โดยจะมีค่า pH อยู่ในช่วง 3.5 – 4.5 ซึ่งตรงข้ามกับในสตรีวัยหมดระดู ที่มี เอสโตรเจนต่ำ ทำให้ glycogen ต่ำ จึงทำให้ค่า pH ในช่องคลอดสูงขึ้น (10)
การวัดค่า pH ในช่องคลอดมีหลากหลายวิธี เช่น pH indicator strip, nitrazine paper, hydrion pH paper เป็นต้น โดยตำแหน่งที่วัดคือ lateral vaginal wall ซงมีปัจจัยหลายประการที่อาจทำให้ค่า pH เปลี่ยนแปลงได้ เช่น การติดเชื้อในช่องคลอด, ปนเปื้อนเลือด, cervical mucous, น้ำอสุจิ, การใช้ยาสอด ทางช่องคลอด รวมทั้งการสวนล้างช่องคลอด เป็นต้น
Subjective assessment
Symptoms
อาการของภาวะ vaginal atrophy มีหลากหลาย จึงมีการสร้างแบบประเมินเกี่ยวกับอาการต่างๆ ของภาวะนี้ออกมามากมาย เช่น UGAQoL (Urogenital atrophy-specific quality of life instrument), UAQ (Urogenital atrophy questionnaire) ฯลฯ แตวิธีที่นิยมใช้กันมากที่สุดคือ ” The most bothersome vaginal score” เป็นการสอบถามอาการที่พบบ่อย 4 อาการ ได้แก่ อาการช่องคลอดแห้ง (vaginal dryness), อาการแสบคันช่องคลอด (vaginal itching/irritation), อาการเจ็บปวดในช่องคลอด ( vaginal soreness) และอาการเจ็บเวลามีเพศสัมพันธ์ (dysparenuria) แล้วให้คะแนนแต่ละอาการเป็น 0-3 (absent, mild, moderate, severe) (11)
Physical examination
ภาวะ vulvovaginal atrophy สามารถตรวจร่างกายพบลักษณะต่างๆ ตั้งแต่อวัยวะสืบพันธุ์ ภายนอกที่เล็กลงทั้งแคมใหญ่และแคมเล็ก ขนบริเวณหัวหน่าวบางลง เมื่อตรวจภายในช่องคลอดพบว่า รอยย่นบริเวณเยื่อบุผิวด้านในช่องคลอด ( rugae) หายไป ผนังช่องคลอดบางลง มีสีซีด ช่องคลอดแคบและ สั้นลง ความยืดหยุ่นลดลง เยื่อบุผิวช่องคลอดเปื่อยยุ่ยง่าย ( friability) อาจมีจุดเลือดออก (petechiae) หรือ มีแผลเกิดขึ้นและมีเลือดออกได้ง่าย ปากมดลูกมีขนาดเล็กลง เยื่อบุผิวบริเวณปากมดลูกบางลงทำให้ปาก
มดลูกเป็นแผลได้ง่าย มีการนำสิ่งตรวจพบเหล่านี้จากการตรวจร่างกายมาคิดเป็นคะแนน เพื่อประเมิน ความรุนแรงของภาวะดังกลาว ซึ่งมีหลายแบบประเมิน (12-18) แตวิธีที่นิยมใช้มี 2 วิธี ได้แก่
Vaginal atrophy score (19) คะแนนยิ่งมากแสดงว่า VVA รุนแรงมาก
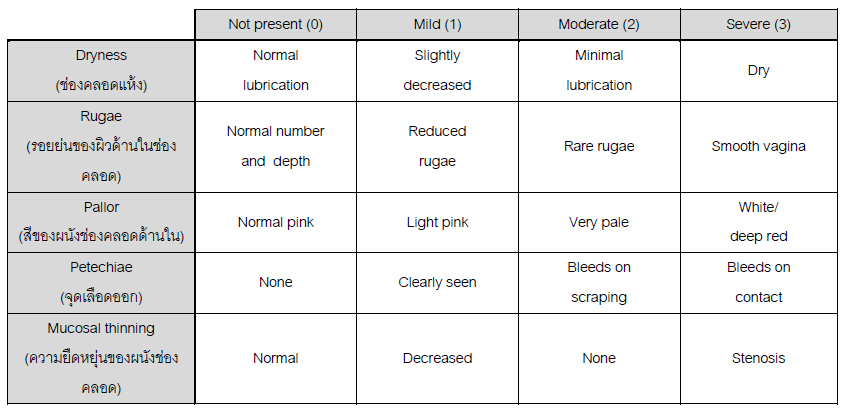
Vaginal health index (VHI) (20) คะแนนยิ่งมากแสดงว่า VVA รุนแรงน้อย
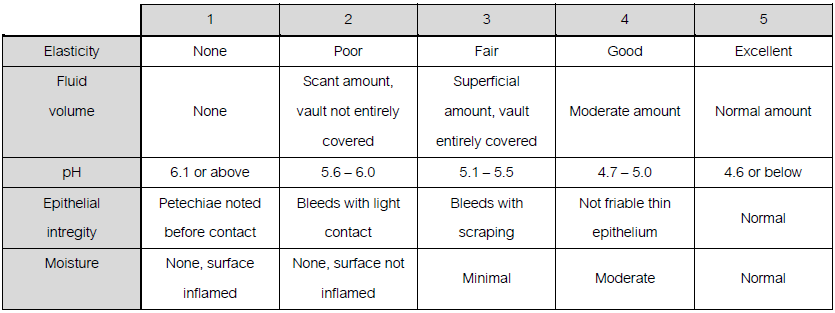
การประเมินดังกล่าวมีความแตกต่างกันได้มากในผู้ตรวจแต่ละคนจึงทำให้ปัจจุบันไม่เป็นที่นิยมใช้นัก โดย FDA แนะนำว่าการตรวจติดตามประเมินหลังการรักษาภาวะ vulvovaginal atrophy นั้น ควรตรวจ ติดตามจาก 3 วิธี คือ The most bothersome vaginal score, vaginal pH และ vaginal maturation index (VMI)
การรักษา
1. การรักษาโดยไม่ใช้ฮอร์โมน
ในกรณีที่ผู้ป่วยปฎิเสธการใช้ฮอร์โมนหรือในคนที่มีประวัติเป็นมะเร็งที่ไวต่อการได้รับฮอร์โมน เช่น มะเร็งเต้านม การรักษาทางเลือกที่มี ไดแก่
- Moisturizers เช่น Replans, Me-again, Feminease เป็นต้น ไปยึดติดกับเซลล์เยื่อบุช่อง คลอด ทำให้เกิดการสะสมของสารน้ำในช่องคลอด ทำให้ชุ่มชื่นขึ้น โดยไม่มีผลต่อ VMI เมื่อใช้ต่อเนื่อง สม่ำเสมอพบว่าสามารถบรรเทาอาการจากภาวะ VVA ได้อย่างมีประสิทธิภาพเทียบเท่ากับการได้ฮอร์โมน เอสโตรเจนเฉพาะที่ (21)
- Lubricants เช่น KY-jelly, Aquagel , Pre-seed เป็นต้น มักใช้เวลาที่จะมีเพศสัมพันธ์ เพื่อ ช่วยหล่อลื่นเพียงชั่วคราว โดยที่ไม่ได้มีผลในระยะยาว ไม่มีผลต่อความเป็นกรดด่างในช่องคลอดและไม่มี ผลต่อ VMI
- การมีเพศสัมพันธ์อย่างสม่ำเสมอ มีการศึกษาพบว่าในสตรีที่มีเพศสัมพันธ์สม่ำเสมอจะมีอาการ ที่สัมพันธ์กับ VVA น้อยกว่า จากการเพิ่มเลือดที่มายังอุ้งเชิงกราน และคงความยืดหยุ่นของช่องคลอด อย่างไรก็ตามยังไม่มีข้อมูลที่แน่ชัดว่าความถี่เท่าใดจึงจะ มีประสิทธิภาพที่สุด
- vaginal dilator กลไกคล้ายกับการมีเพศสัมพันธ์
2. การรักษาโดยการใช้ฮอร์โมน
การให้การรักษาด้วยฮอร์โมนเอสโตรเจนนั้น เอสโตรเจนจะทำให้มีการเปลี่ยนแปลงของเซลล์เยื่อ บุช่องคลอดเป็นชนิด superficial cell และมี glycogen เพิ่มขึ้น ทำให้ช่องคลอดกลับมามีสภาพเป็นกรด, เพิ่มปริมาณเลือดที่มายังช่องคลอด และเพิ่มการสร้างน้ำหล่อลื่นในขณะมีเพศสัมพันธ์ สามารถใช้ได้ทั้ง แบบ systemic และ local แต่มักนิยมใช้แบบเฉพาะที่มากกว่ากรณีหวังผลรักษาอาการ VVA เท่านั้น เนื่องจากมีผลข้างเคียงน้อยกว่า และออกฤทธิ์ในตำแหน่งที่ต้องการโดยตรง อาจใช้ในรูปแบบครีมทา, ยา เม็ดสอดหรือห่วงใส่ในช่องคลอด ดังแสดงในตารางที่ 2 ซึ่งทั้งสามรูปแบบนี้มีประสิทธิภาพเทียบเท่ากัน อาการจะดีขึ้นใน 2-3 สัปดาห์หลังจากใช้ แต่จะออกฤทธิ์สมบูรณ์ต้องใช้เวลา 4-6 สัปดาห์ ในคนที่ได้รับ ฮอรโมนในแบบ systemic เอง พบว่าประมาณร้อยละ 25 ยังคงมีอาการของภาวะ VVA ได้อยู่ แม้อาการ อื่นๆ ที่สัมพันธ์กับการขาดเอสโตรเจนจะดีขึ้นก็ตาม
ตารางที่ 2 แสดงรูปแบบการใช้ฮอร์โมนเอสโตรเจนเฉพาะที่ (22)
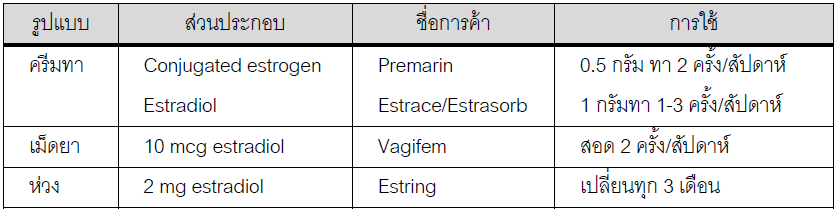
จากการศึกษาที่มีเมื่อติดตามการใช้เอสโตรเจนเฉพาะที่ไม่ว่ารูปแบบใดในขนาดมาตรฐานไป 1-2 ปี ยังไม่พบว่าทำให้เกิดการหนาตัวของเยื่อบุโพรงมดลูกและมะเร็งเยื่อบุโพรงมดลูก (23) ดังนั้นจึงยังไม่แนะนำให้ใช้ฮอร์โมนโปรเจสเตอโรนร่วมด้วยในกรณีดังกล่าว (24)
References
- Portman DJ, Gass ML. Genitourinary syndrome of menopause: New terminology for vulvovaginal atrophy from the International Society for the Study of Women’s Sexual Health and The North American Menopause Society. Maturitas. 2014 Aug 19.
- Gleason J, Richter H, Varner E. Pelvic organ prolapse. In: Berek JS, editor. Berek & Novak’s Gynecology. 15 ed. Philadelphia, USA: Lippincott Williams & Wilkins; 2012.
- George L. Mutter JP. Pathology of the Female Reproductive Tract. 3 ed.: Elsevier Limited; 2014.
- Weber MA, Limpens J, Roovers JP. Assessment of vaginal atrophy: a review. Int Urogynecol J. 2014.
- McEndree B. Clinical application of the vaginal maturation index. The Nurse practitioner. 1999;24(9):48, 51-2, 5-6.
- Speroff L. Efficacy and tolerability of a novel estradiol vaginal ring for relief of menopausal symptoms. Obstet Gynecol. 2003;102(4):823-34.
- Pinkerton JV, Shifren JL, La Valleur J, Rosen A, Roesinger M, Siddhanti S. Influence of raloxifene on the efficacy of an estradiol-releasing ring for treating vaginal atrophy in postmenopausal women. Menopause. 2003;10(1):45-52.
- Schaffer J, Fantl JA. Urogenital effects of the menopause. Bailliere’s clinical obstetrics and gynaecology. 1996;10(3):401-17.
- Benjamin F, Deutsch S. Immunoreactive plasma estrogens and vaginal hormone cytology in postmenopausal women. International journal of gynaecology and obstetrics: the official organ of the International Federation of Gynaecology and Obstetrics. 1980;17(6):546-50.
- Stika CS. Atrophic vaginitis. Dermatologic therapy. 2010;23(5):514-22.
- Ettinger B, Hait H, Reape KZ, Shu H. Measuring symptom relief in studies of vaginal and vulvar atrophy: the most bothersome symptom approach. Menopause. 2008;15(5):885-9.
- Greendale GA, Zibecchi L, Petersen L, Ouslander JG, Kahn B, Ganz PA. Development and validation of a physical examination scale to assess vaginal atrophy and inflammation. Climacteric. 1999;2(3):197-204.
- Raymundo N, Yu-cheng B, Zi-yan H, Lai CH, Leung K, Subramaniam R, et al. Treatment of atrophic vaginitis with topical conjugated equine estrogens in postmenopausal Asian women. Climacteric. 2004;7(3):312-8.
- Bachmann G, Bouchard C, Hoppe D, Ranganath R, Altomare C, Vieweg A, et al. Efficacy and safety of low-dose regimens of conjugated estrogens cream administered vaginally. Menopause. 2009;16(4):719-27.
- Simon J, Nachtigall L, Gut R, Lang E, Archer DF, Utian W. Effective treatment of vaginal atrophy with an ultra-low-dose estradiol vaginal tablet. Obstet Gynecol. 2008;112(5):1053-60.
- Rane A, Hassan S, Corstiaans A. Does conventional HRT protect from urogenital atrophy? A prospective study. J Obstet Gynaecol. 2000;20(3):306-7.
- Laan E, van Lunsen RH. Hormones and sexuality in postmenopausal women: a psychophysiological study. J Psychosom Obstet Gynaecol. 1997;18(2):126-33.
- Leiblum S, Bachmann G, Kemmann E, Colburn D, Swartzman L. Vaginal atrophy in the postmenopausal woman. The importance of sexual activity and hormones. JAMA. 1983;249(16):2195-8.
- Parsons A, Merritt D, Rosen A, Heath H, 3rd, Siddhanti S, Plouffe L, Jr. Effect of raloxifene on the response to conjugated estrogen vaginal cream or nonhormonal moisturizers in postmenopausal vaginal atrophy. Obstet Gynecol. 2003;101(2):346-52.
- Bachmann BA, Morris N, Sandra JK, Carol T. Long term nonhormonal treatment of vaginal dryness. Clinical practice in sexuality.8:1-8.
- Sinha A, Ewies AA. Non-hormonal topical treatment of vulvovaginal atrophy: an up-to- date overview. Climacteric. 2013;16(3):305-12.
- Ibe C, Simon JA. Vulvovaginal atrophy: current and future therapies. J Sex Med. 2010;7:1042-50.
- Simon J, Nachtigall L, Ulrich LG, Eugster-Hausmann M, Gut R. Endometrial safety of ultra-low-dose estradiol vaginal tablets. Obstet Gynecol. 2010;116(4):876-83.
- Estrogen and progestogen use in postmenopausal women: 2010 position statement of The North American Menopause Society. Menopause. 2010;17(2):242-55.


