Singleton Breech Delivery
จัดทำโดย : พญ. ธัญธิดา เจียมพจมาน
อาจารย์ที่ปรึกษา : ผศ.ดร.นพ.ภูดิศ เจต๊ะวรรณ
Breech presentation จะพบได้ประมาณร้อยละ 2-5 ของการคลอดครรภ์เดี่ยวทั้งหมด
-
Classification
สามารถแบ่งชนิดของ breech presentation ได้ทั้งหมด 3 ชนิด โดยจะแบ่งตามลักษณะของการยืดเหยียดของสะโพก และเข่าของทารกเป็นหลัก
-
- Frank breech presentation
ทารกจะอยู่ในท่างอข้อสะโพก และเหยียดข้อเข่าทั้งสองข้าง โดยจะทำให้ตำแหน่งเท้าของทารกอยู่ใกล้กับบริเวณศีรษะ ทำให้การตรวจภายในไม่ควรได้ส่วนนำของทารกเป็นเท้า
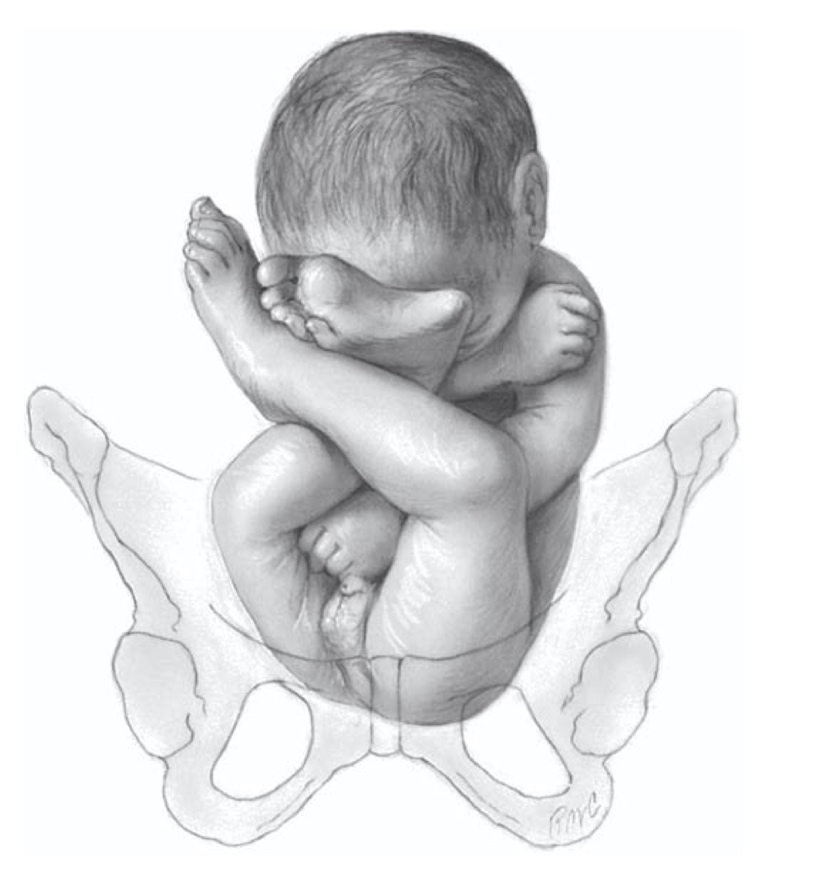
รูปที่ 1 แสดงท่า Frank breech presentation
ที่มา F. Gary Cunningham KJL, Jodi S. Dashe, Barbara L. Hoffman, Catherine Y. Spong, Brian M. Casey. Singleton Breech Delivery. Williams Obstetrics. 26th ed2022. p. 518-32.
-
- Complete breech presentation
ทารกจะอยู่ในท่างอข้อสะโพกทั้งสองข้าง และงอข้อเข่าอย่างน้อยด้านใดด้านหนึ่ง การตรวจภายใน จะสามารถคลำเท้าของทารกอยู่บริเวณข้างๆก้นของทารก
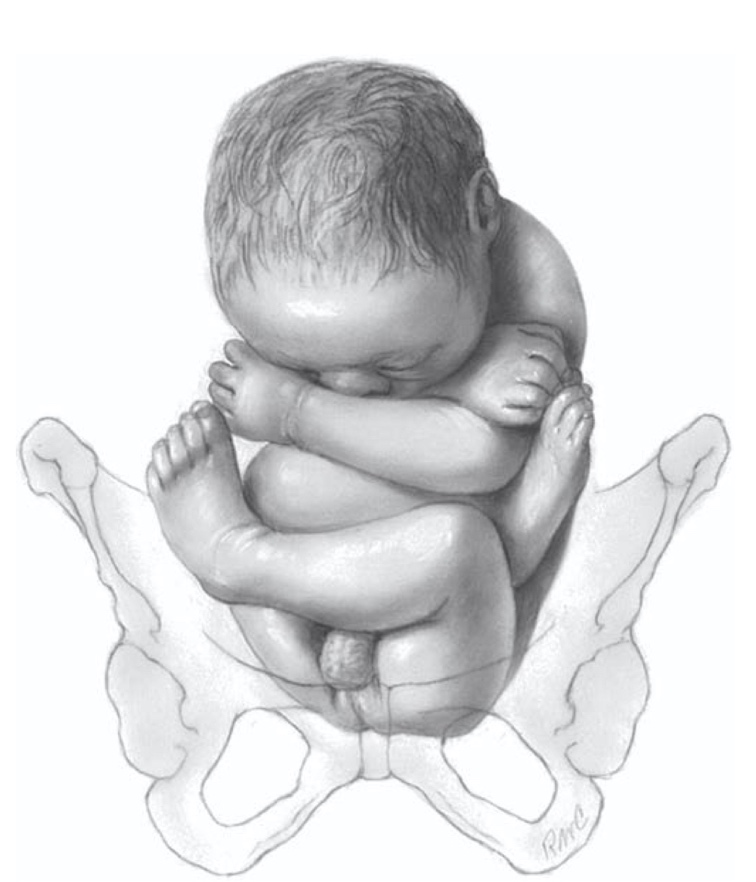
รูปที่ 2 แสดงท่า Complete breech presentation
ที่มา F. Gary Cunningham KJL, Jodi S. Dashe, Barbara L. Hoffman, Catherine Y. Spong, Brian M. Casey. Singleton Breech Delivery. Williams Obstetrics. 26th ed2022. p. 518-32.
-
- Incomplete breech presentation
ทารกจะอยู่ในท่าเหยียดข้อสะโพกอย่างน้อย ด้านใดด้านหนึ่ง สังเกตได้จากจะมีข้อเข่าหรือเท้าของทารกด้านใดด้านหนึ่ง อยู่ล่างต่อตัวของทารก การตรวจภายใน จึงสามารถคลำเท้าอยู่ต่ำกว่าก้นของทารก โดย footling breech presentation หมายถึงมีเท้าข้างใดข้างหนึ่งเป็นส่วนนำ ดังนั้น footling breech presentation จึงจัดเป็นส่วนหนึ่งใน incomplete breech presentation
-
Diagnosis
ปัจจัยเสี่ยงที่ทำให้เกิด breech presentation ได้แก่ ภาวะครรภ์แฝดน้ำ (polyhydramnios), ทารกมีความผิดปกติ (fetal anomalies), ลักษณะมดลูกมีความผิดปกติ (structural uterine abnormalities), ภาวะรกเกาะต่ำ (placenta previa), การตั้งครรภ์ครั้งแรก (nulliparity), อายุมารดาที่เพิ่มขึ้น (Advance maternal age), ทารกเพศหญิง (female fetal gender), ครรภ์ก่อนเป็นท่าก้น (prior breech delivery), ทารกน้ำหนักน้อย (small for gestational age) มีการศึกษาพบว่า อัตราการเกิดซ้ำคิดเป็นร้อยละ 10 และเกิดซ้ำในครรภ์ที่สามร้อยละ 28 (3)
การตรวจร่างกายที่จะบอกถึง breech presentation ได้แก่การตรวจ Leopold maneuvers ที่จะสามารถคลำเจอส่วนแข็งที่บ่งบอกถึงศีรษะของทารกบริเวณยอดมดลูก และจะคลำเจอส่วนนุ่มที่สามารถเคลื่อนไปมาได้ บริเวณ pelvic inlet ความแม่นยำของการตรวจร่างกายแตกต่างกันตามแต่ละบุคคล หากการตรวจร่างกายไม่ชัดเจน ควรทำการตรวจยืนยันด้วยอัลตราซาวด์
การตรวจภายใน ในท่า frank breech presentation จะคลำได้เป็นส่วน ischial tuberosities, sacrum และ anus ในบางครั้ง การแยกส่วนของใบหน้าและทวารของทารกจะค่อนข้างยาก รูทวารอาจสับสนกับปากของทารก อาจสังเกตได้จาก การคลำส่วนของกระดูก หากเป็นท่า breech ส่วนของกระดูกที่คลำได้จะเป็นส่วนของ ischial tuberosities ซึ่งจะตรงกับรูทวาร หากเป็นท่า vertex ส่วนของกระดูกที่คลำได้จะเป็นส่วน malar eminences ซึ่งจะวางตัวกับช่องปากเป็นรูปสามเหลี่ยม
การบอกท่าทางของทารก จากการตรวจภายในจะยึดตามกระดูก sacrum ของทารกเป็นหลักเทียบกับอุ้งเชิงกรานของมารดา เช่น left sacrum anterior (LSA) จะหมายถึง หลังทารกอยู่ทางซ้าย และกระดูก sacrum อยู่ด้านหน้า ส่วนท่าทางอื่นๆได้แก่ right sacrum anterior (RSA), right or left sacrum posterior (RSP or LSP), right or left sacrum transverse (RST or LST)
-
Delivery route
การพิจารณาช่องทางการคลอดของทารกท่า breech พิจารณาได้จากหลายปัจจัย เช่นการประเมิณความกว้างของอุ้งเชิงกราน ประสบการณ์ของผู้ทำคลอด ความพร้อมของโรงพยาบาล น้ำหนักทารก ท่าของทารก เป็นต้น และเมื่อเปรียบเทียบระหว่างทารกที่ครบกำหนด และทารกก่อนกำหนด การคลอดท่าก้น จะมีภาวะแทรกซ้อนมากกว่า เนื่องจาก ตัวทารกเล็กกว่า และพัฒนาการยังไม่สมบูรณ์ ซึ่งจะกล่าวต่อไป
-
-
Term Breech Fetus
-
มีการศึกษา Term Breech Trial ในปี 2000 (4) เป็นการศึกษาแบบ RCT เปรียบเทียบระหว่างการคลอดทารกท่าก้นแบบคลอดทางช่องคลอดและคลอดทางการผ่าตัดคลอด พบว่าในกลุ่มที่คลอดทางช่องคลอดร้อยละ 57 สามารถคลอดได้ แต่ในกลุ่มที่คลอดทางการผ่าตัดคลอดพบว่ามีภาวะแทรกซ้อนน้อยกว่า รวมถึงภาวะแทรกซ้อนของทารกที่น้อยกว่า ยังมีอีกการศึกษาของ WHO ในปี 2010 ที่สนับสนุนการผ่าตัดคลอดในทารกท่าก้นเช่นกัน แต่มีบางการศึกษา เช่น PREMODA study (5) ที่ให้ผลการศึกษาที่ไม่ต่างกันระหว่างคลอดทางช่องคลอดและคลอดทางการผ่าตัดคลอด รวมถึงการศึกษาในระยะยาวของเด็ก ระหว่างการคลอดทั้งสองช่องทาง ให้ผลที่ไม่แตกต่างกัน แต่อย่างไรก็ตาม อัตราการคลอดท่าก้นทางช่องคลอดในปัจจุบันนั้นค่อยๆลดลงไป ทำให้มีผู้เชี่ยวชาญในการคลอดท่าก้นทางช่องคลอดนั้นลดลงด้วยเช่นกัน
ในการพิจารณาช่องทางการคลอดนั้น ยังมีคำแนะนำจากหลายๆองค์กร เช่น American College of Obstetricians and Gynecologists (ACOG) (6) สามารถพิจารณาคลอดทางช่องคลอดได้ในทารกน้ำหนักมากกว่า 2,500 ถึง 2800 กรัมและน้อยกว่า 3,800 ถึง 4,000 กรับ โดยข้อห้ามอื่นๆเช่นภาวะทารกโตช้าในครรภ์ (Fetal growth restriction) และภาวะน้ำคร่ำน้อย (Oligohydramnios) สำหรับผู้ที่เคยมีแผลผ่าตัดที่มดลูกมาก่อน ซึ่งจะเพิ่มความเสี่ยงต่อมดลูกแตก ยังมีการศึกษาที่จำกัดสำหรับการคลอดท่าก้น ในบางการศึกษาจัดเป็นข้อห้ามในการคลอดทางช่องคลอด สำหรับปัจจัยที่ส่งเสริมการคลอดท่าก้นทางช่องคลอดได้สำเร็จคือจำนวนครั้งของการคลอดทางช่องคลอด
-
-
Preterm Breech Fetus
-
Periviable fetuses; อายุครรภ์ 20-256/7 สัปดาห์
จากการศึกษาที่มีอยู่ ไม่ได้ส่งเสริมการผ่าตัดคลอดในทุกราย เพื่อลดอัตราการเสียชีวิตของทารกและผลลัพธ์ทางระบบประสาท ทาง American College of Obstetricians and Gynecologists (ACOG) และ Society for Maternal-Fetal Medicine (sMFM) (7) มีคำแนะนำให้พิจารณาการผ่าตัดคลอดในช่วงอายุครรภ์ตั้งแต่ 23 สัปดาห์ และแนะนำให้ผ่าตัดคลอดอายุครรภ์ตั้งแต่ 25 สัปดาห์ขึ้นไป
อายุครรภ์ 23-28 สัปดาห์
ยังคงมีการศึกษาที่จำกัดและผลยังไม่แน่ชัดสำหรับการผ่าตัดคลอด โดยการผ่าตัดคลอดนั้นทำไปเพื่อหลีกเลี่ยงการบาดเจ็บจากการคลอดทางช่องคลอด แต่การผ่าตัดคลอดอาจจำเป็นที่จะต้องผ่าตัดแบบ Classical uterine incision ซึ่งก็มีความเสี่ยงเช่นกันเช่นเสียเลือดมากหรือการติดเชื้อ
อายุครรภ์ 24-32 สัปดาห์
พบว่าการคลอดทางช่องคลอด มีอัตราความสำเร็จที่ต่ำ และทำให้เกิดอัตราการเสียชีวิตของทารกที่สูงกว่า เมื่อเทียบกับการผ่าตัดคลอด
อายุครรภ์ 32-37 สัปดาห์
การศึกษาที่มีอยู่ พบว่าการผ่าตัดคลอด และการคลอดทางช่องคลอด มีอัตราการเสียชีวิต (perinatal mortality) และภาวะทุพพลภาพของทารก (perinatal morbidity) ไม่ต่างกัน
| Clinical characteristics | Sonographic fetal characteristic | Maternal characteristics |
| Lack of operator experience | Large fetus: >3800 to 4000g | Pelvic contraction |
| Patient request | Severe FGR: Term weight <2500 to 2800g | Inadequate pelvimetry |
| Prior perinatal death or birth trauma | Fetal anomaly incompatible with vaginal delivery | Prior cesarean delivery |
| Oligohydramnios | ||
| Incomplete breech presentation | ||
| Hyperextended neck | ||
| Viable preterm either with active labor or with indicated delivery |
รูปที่ 3 ตารางแสดงปัจจัยส่งเสริมการผ่าตัดคลอด
ดัดแปลงจาก F. Gary Cunningham KJL, Jodi S. Dashe, Barbara L. Hoffman, Catherine Y. Spong, Brian M. Casey. Singleton Breech Delivery. Williams Obstetrics. 26th ed2022. p. 518-32.
Delivery complication
ภาวะแทรกซ้อนที่เกิดจากการคลอดท่าก้น สำหรับมารดา ไม่ว่าจะเป็นการผ่าตัดทำคลอด หรือคลอดทางช่องคลอด อาจเกิดภาวะช่องทางคลอดฉีกขาดได้ ในกรณีผ่าตัดทำคลอด อาจทำให้แผลที่มดลูกฉีกขาดเพิ่มมากขึ้น ในการคลอดทางช่องคลอดอาจทำให้ช่องคลอดหรือปากมดลูกฉีกขาดมากขึ้นได้ ซึ่งส่งผลให้เสียเลือดหรือเกิดการติดเชื้อได้มากขึ้น สำหรับทารกนั้น อาจเกิดภาวะสายสะดือย้อยได้มากกว่าทารกท่าหัว อาจเกิดการบาดเจ็บของทารกได้เช่น กระดูกต้นแขนหัก กระดูกไหปลาร้าหัก เส้นประสาทบาดเจ็บหรือ ไขสันหลังบาดเจ็บจากการทำคลอด ซึ่งเกิดจากการคลอดทางช่องคลอดมากกว่าการผ่าตัดคลอด
-
Labor and delivery
- Labor management
เมื่อมารดามาถึงห้องคลอด อันดับแรก คือติดเครื่องประเมินการเต้นของหัวใจของทารกในครรภ์ และติดเครื่องบันทึกการบีบตัวของมดลูก หลังจากนั้นให้รวบรวมบุคคลที่จะทำหน้าที่ในด้านต่างๆ ได้แก่ บุคคลผู้เป็นคนทำคลอดท่าก้น, บุคคลที่จะช่วยในกระบวนการคลอด, ผู้ที่สามารถให้ยาระงับความปวดได้ และผู้ที่สามารถช่วยชีวิตเด็กแรกเกิดได้ ต่อมา เปิดเส้นน้ำเกลือให้มารดา เผื่อจะต้องให้ยามารดา หากต้องดมยาสลบในกรณีฉุกเฉิน หรือจะต้องให้การช่วยเหลือมารดากรณีเสียเลือดมาก
หลังจากนั้นให้ประเมินการเปิดขยายของปากมดลูก ประเมินการมีอยู่ของถุงน้ำคร่ำ การบันทึกการเต้นของหัวใจของทารกในครรภ์ใน first stage of labor จะบันทึกทุก 15 นาที
หากมีน้ำเดิน จะมีโอกาสที่จะเกิดภาวะสายสะดือย้อยได้ โดยเฉพาะในทารกที่ตัวเล็กหรือ เป็นท่า non-frank breech ดังนั้นหากมีน้ำเดิน จะต้องตรวจภายในทันที และติดตามอัตราการเต้นหัวใจของทารกอย่างตั้งใจ ในช่วง 5-10 นาทีหลังจากน้ำเดิน
ในช่วง second-stage labor การดำเนิดคลอดอาจเป็นไปได้ช้ากว่าปกติ มีการศึกษาแนะนำว่า ในช่วง second-stage labor ถ้ายังไม่เห็นก้นทารกใน 1 ชั่วโมงครึ่งถึง 2 ชั่วโมง แนะนำให้ผ่าตัดทำคลอด (8,9)
หลังจากที่เห็นก้นทารกที่บริเวณปากช่องคลอดแล้ว มีคำแนะนำว่าควรผ่าตัดทำคลอดถ้าไม่สามารถคลอดได้สำเร็จภายใน 60 นาที (9)
การคลอดทารกท่าก้นทางช่องคลอด ประกอบด้วยทั้งหมด 3 วิธี
- Spontaneous breech delivery คือ การคลอดเป็นไปตามธรรมชาติโดยไม่ได้ใช้แรงช่วยจากภายนอก
- Partial breech extraction คือการคลอดเองจนถึงระดับสะดือ และที่เหลือจะคลอดโดยใช้แรงจากภายนอกและท่าคลอดต่างๆ
- Total breech extraction คือการคลอดท่าก้นโดยใช้แรงจากภายนอกทั้งหมด
- Spontaneous Breech Delivery
การคลอดเป็นไปตามธรรมชาติ ทารกจะมีการปรับเปลี่ยนและหมุนเพื่อให้ผ่านทางช่องคลอดได้ตาม cardinal movement โดยทารกจะเริ่มจากการ engagement โดยนำส่วนที่กว้างที่สุดของทารก ผ่านกระดูกเชิงกรานของมารดา ในทารกท่าก้น ทารกจะนำส่วน bitrochanteric diameter ผ่าน pelvic ของมารดา (รูปที่ 4) หลังจากนั้นสะโพกทารกจะลงมาเรื่อยๆ ซึ่งเป็นระยะ descend ต่อมาทารกจะหมุนให้สะโพกด้านหน้าไปทาง pelvic arch เป็นทิศทาง internal rotate 45 องศา ให้ bitrochanteric diameter อยู่ในแนวหน้าหลังของ pelvic outlet (รูปที่ 5)
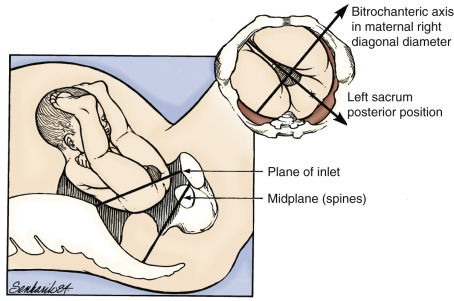
รูปที่ 4 แสดงทารกท่าก้นขณะ engage
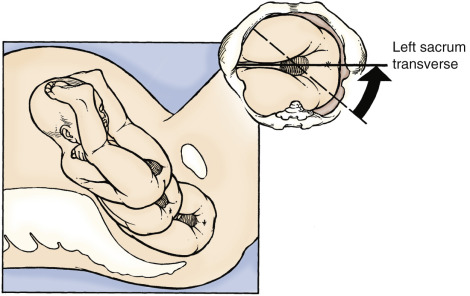
รูปที่ 5 แสดงทารกท่าก้นขณะ internal rotate
ที่มา Malpresentations: Obgynkey; 2019 [updated 31 Mar 2019; cited 2023 20 Aug]. Available from: https://obgynkey.com/malpresentations/?fbclid=IwAR2q7QnJzLBIPWMpDBEuAKBdsEYgluH-DuqyeY7EOaTX25xOGCf2Fsp2eOc.
เมื่อทารกเคลื่อนต่ำลงจนเห็นบริเวณปากช่องคลอด ทารกจะอยู่ในท่า sacrum transverse หลังจากนั้นเมื่อส่วนก้นคลอด ทารกจะ external rotate ให้ทารกอยู่ในท่า sacrum anterior ส่วนของไหล่ทิศทางเฉียงของ pelvis ของมารดา และ internal rotate มากขึ้นจนส่วน bisacromial diameter อยู่ทางหน้าหลังของ pelvis หลังจากนั้นไหล่จะคลอดออกมา และศีรษะทารกก็จะคลอดตามมา โดยศีรษะทารกจะก้มเอาคางชิดอก และหมุนให้ท้ายทอยไปอยู่ใต้ pubic symphysis
-
Partial breech extraction
วิธีการ อันดับแรก ควรตัดแผลฝีเย็บ (episiotomy) เพื่อช่วยในการคลอดท่าก้น ถึงแม้ว่าช่องทางคลอดจะดูยืดหยุ่นเพียงพอก็ตาม โดยจะพิจารณาตัดฝีเย็บเป็นแบบ mediolateral เพื่อหลีกเลี่ยงการบาดเจ็บหูรูดส่วนก้น ผู้ทำคลอดจะเริ่มช่วยคลอดทารก เมื่อก้นคลอดออกมาแล้วจนถึงระดับสะดือของทารก โดยจะใช้การช่วยคลอดขา ลำตัว แขน และศีรษะตามลำดับ
ส่วนแรกที่จะคลอดออกมา คือด้านหลังของสะโพก ตามด้วยด้านหน้าของสะโพก หลังจากนั้นตัวทารกจะหมุนให้ส่วนกระดูก sacrum มาอยู่ทางด้านหน้า ให้มารดาเบ่งคลอดไปเรื่อยๆ จนกระทั่งสามารถจับส่วนของขาทารกได้
การคลอดส่วนขาของทารก จะทำคลอดขาทีละข้างของทารก โดยวางนิ้วมือของผู้ทำคลอดขนานไปกับส่วนกระดูกต้นขา (femur) และออกแรงปลายนิ้วมือ ปัดขาบริเวณด้านในข้อข้อพับ (popliteal fossa) ให้ต้นขาพลิกกางออกจากตรงกลาง หลังจากคลอดส่วนของขาเสร็จ ใช้มือทั้งสองข้างจับกระดูกเชิงกรานของทารก โดยเอานิ้วโป้งวางบนกระดูกส่วน sacrum และสี่นิ้วที่เหลือวางบนส่วนของ anterior superior iliac crests เพื่อลดการบาดเจ็บต่อส่วนท้องของทารก หลังจากนั้นให้มารดาเบ่งร่วมกับผู้ทำคลอดออกแรงดึงลงเพื่อช่วยการคลอดลำตัว โดยใช้แรงการดึงลงที่นุ่มนวลและคงที่ จนกระทั่งเมื่อทารกคลอดจนเห็นรักแร้ข้างใดข้างหนึ่ง จึงจะเริ่มการช่วยคลอดส่วนไหล่และแขนต่อไป
การช่วยคลอดส่วนไหล่และแขน มีหลายวิธี
- Cat’s paw method
เป็นการคลอดไหล่และแขนโดยใช้ปลายนิ้วมือสอดเข้าไประหว่างไหล่เด็กและกระดูกหัวหน่าว และเกี่ยวส่วนของต้นแขน ให้ส่วนต้นแขนแนบไปกับลำตัวของเด็ก ส่วนการคลอดไหล่หลัง จะใช้มือที่จับขา ยกตัวเด็กขึ้น แล้วใช้มืออีกข้างรองส่วนของอกเด็ก สอดเข้าไปเกี่ยวต้นแขนด้านหลังออกมา ดังนั้นวิธีนี้ จะเป็นการคลอดไหล่หน้าทางด้านหน้าของมารดา และคลอดไหล่หลังทางด้านหลังของมารดา
- Muller’s Method
เป็นการคลอดโดยใช้ทักษะการหมุนและการดึงลำตัวของเด็ก โดยการคลอดไหล่หน้า จะจับเด็กให้แน่นบริเวณสะโพกสองข้าง โดยนิ้วหัวแม่มือแนบขนานกับส่วนหลังของเด็ก และนิ้วอื่นๆของทั้งสองมือ อ้อมไปจับด้านหน้าของต้นขา จากนั้นค่อยๆดึงตัวทารกลงช้าๆ โดยดึงพร้อมกับหมุนไหล่ให้มาอยู่ในแนวหน้าหลัง จนไหล่หน้าคลอดออกมาเองพร้อมกับแขนและมือ เมื่อไหล่หน้าคลอดแล้ว ให้ยกทารกขึ้นแนวตั้ง ให้ขาอยู่ด้านบน โดยไหล่หน้ายังคงอยู่ทางด้านหน้า จากนั้นยกให้ตัวเด็กอ้อมวกไปหาหน้าท้องมารดา จนแขนและไหล่หลังเคลื่อนผ่านทางฝีเย็บออกมาได้
- Classical Method
เป็นการคลอดไหล่หรือแขน ทางด้านหลังของมารดา โดยจะคลอดทีละข้าง เริ่มจากให้ไหล่ทั้งสองข้างอยู่ในแนว หน้าหลังของมารดา มือของผู้ทำคลอดข้างหนึ่งจับข้อเท้าเด็กทั้งสองข้างไว้ด้วยกัน แล้วยกโยกลำตัวเด็กไปทางหน้าขาของมารดา ฝั่งที่อยู่ด้านหน้าต่อเด็ก และสอดนิ้วมือของมืออีกข้างเข้าไปเกี่ยวแขนที่อยู่ด้านหลังของมารดา ให้แขนแนบผ่านทางหน้าอกของเด็กออกมา ต่อมา จับตัวเด็กหมุนให้แขนหน้าไปเป็นแขนหลัง โดยการหมุน จะหมุนในทางที่เด็กคว่ำหน้าลง วิธีนี้เหมาะกับรายที่คิดว่าจะคลอดยาก หรือใน total breech extraction (รูปที่ 6)
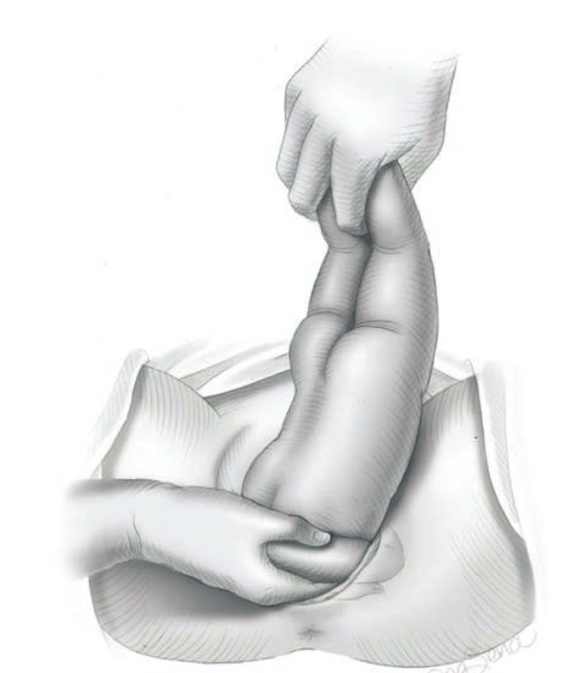
รูปที่ 6 แสดงการคลอดแขน Classical Method
ที่มา F. Gary Cunningham KJL, Jodi S. Dashe, Barbara L. Hoffman, Catherine Y. Spong, Brian M. Casey. Singleton Breech Delivery. Williams Obstetrics. 26th ed2022. p. 518-32.
- Lovset’s Method
เป็นวิธีที่ให้ไหล่ทั้งสองข้าง คลอดทางด้านหน้าทั้งหมด โดยธรรมชาติแนวช่องทางการคลอดส่วนล่าง จะมีการหักโค้งงอมาทางด้านหน้า เมื่อเด็กคลอดท่าก้น จึงจะมี lateral flexion ทำให้ส่วนของเด็กที่อยู่ทางด้านหลังที่ติดกับทางฝีเย็บเคลื่อนที่ลงมาเร็วกว่าและอยู่ต่ำกว่าไหล่หน้า ดังนั้นเมื่อช่วยคลอดโดยหมุนตัวเด็กพร้อมดึงลงให้ไหล่หลังเด็กผ่านด้านหน้าของเชิงกราน จากเดิมที่ไหล่หลังจะอยู่ต่ำกว่าไหล่หน้าก็จะถูกดึงลง และหมุนไปอยู่ด้านหน้าพ้นปากช่องคลอดออกมา และเมื่อหมุนกลับไป ไหล่หลังก็จะกลับไปอยู่ด้านหน้า ไหล่ก็จะหลุดออกมาเช่นเดียวกัน
หากแขนไม่หลุดออกมาเองก็อาจใช้นิ้วช่วยเกี่ยวออกมาเช่นเดียวกับวิธี cat’s paw อย่างไรก็ตามการหมุนตัวเด็ก ควรจะพยายามให้หลังของเด็กอยู่ทางด้านหน้าเชิงกรานเสมอ เนื่องจากการหงายหน้าของเด็กจะทำให้การคลอดศีรษะทำได้ลำบากได้
ข้อดีของวิธีนี้ คือการกระทำต่อแขนของไหล่ทารกน้อย จึงอันตรายต่อทารกน้อย และสามารถทำคลอดไหล่และแขนได้ แม้ว่าจะแขนจะเหยียด (extended arm) หรือแขนยกขึ้นและไขว้ไปทางด้านหลังต้นคอเด็ก หรือที่เรียกว่า nuchal arm
ในกรณี nuchal arm หรือภาวะที่แขนของทารกพาดไปบริเวณคอและหลัง จะทำให้การคลอดแขนและไหล่ยากกว่าปกติ การคลอดจึงจะเป็นการหมุนทารกครึ่งวงกลมโดยให้เกิดแรงเสียดทานของช่องคลอด ทำให้แขนที่พาดอยู่คลายไปทางใบหน้าทารกได้ เช่น แขนที่พาดบริเวณคอเป็นทางด้านขวา ลำตัวทารกจะต้องหมุนไปทางทวนเข็มนาฬิกา (รูปที่ 7) และหากแขนที่พาดบริเวณคอเป็นทางด้านซ้าย ลำตัวของทารกจะต้องหมุนไปทางตามเข็มนาฬิกา หากหมุนแล้วไม่ได้ผล ให้ดันทารกกลับขึ้นไป เพื่อให้มีพื้นที่การหมุนเพิ่มขึ้น และหากยังคงหมุนไม่ได้ ให้ผู้ทำคลอดเอามือเข้าไปบริเวณหัวไหล่ของทารก โดยให้นิ้วมือวางอยู่บนแนวยาวของกระดูกต้นแขน (humerus) จากนั้นกดบริเวณข้อพับของข้อศอกให้เกิดการงอของข้อศอก และทำให้แขนของทารกถูกปัดลงมาบริเวณหน้าของทารก วิธีนี้มีโอกาสที่จะทำให้กระดูกต้นแขน (humerus) และกระดูกไหปลาร้า (clavicle) ทารกหักได้ง่าย
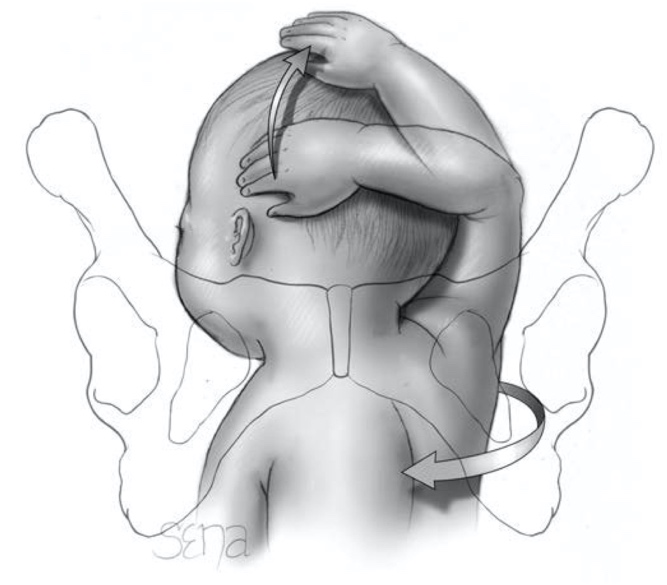
รูปที่ 7 แสดงการหมุนทวนเข็มนาฬิกา เพื่อแก้ไขภาวะ nuchal arm ของแขนขวา
ที่มา F. Gary Cunningham KJL, Jodi S. Dashe, Barbara L. Hoffman, Catherine Y. Spong, Brian M. Casey. Singleton Breech Delivery. Williams Obstetrics. 26th ed2022. p. 518-32.
ลำดับต่อมาเป็นการทำคลอดศีรษะ มีทั้งหมด 3 วิธี
- Mauriceau maneuver
มือซ้ายอุ้มประคองตัวเด็ก ให้ตัวของเด็กนอนคร่อมอยู่บนแขนซ้าย นิ้วชี้และนิ้วกลางกดบริเวณกระดูกขากรรไกร (maxilla) หรือสอดนิ้วกลางเข้าไปในปากเด็ก จากนั้นดึงรั้งเบาๆให้หัวเด็กก้ม และใช้นิ้วมือของมืออีกฝั่งหนึ่ง จับบริเวณไหล่ทั้งสองข้างของทารก ดึงเด็กลงมาตรงๆลงต่ำ จนหัวเด็กก้มจนส่วน subocciput ยันกับกระดูกหัวเหน่า แล้วจึงใช้นิ้วกลางเหยียดตรงกับกระดูกคอกับทารก ช่วยกดบริเวณท้ายทอยของทารกให้หัวทารกก้มลงด้วย ร่วมกับมือซ้ายยังคงพยายามให้หัวเด็กก้มให้มากที่สุด (รูปที่ 8)
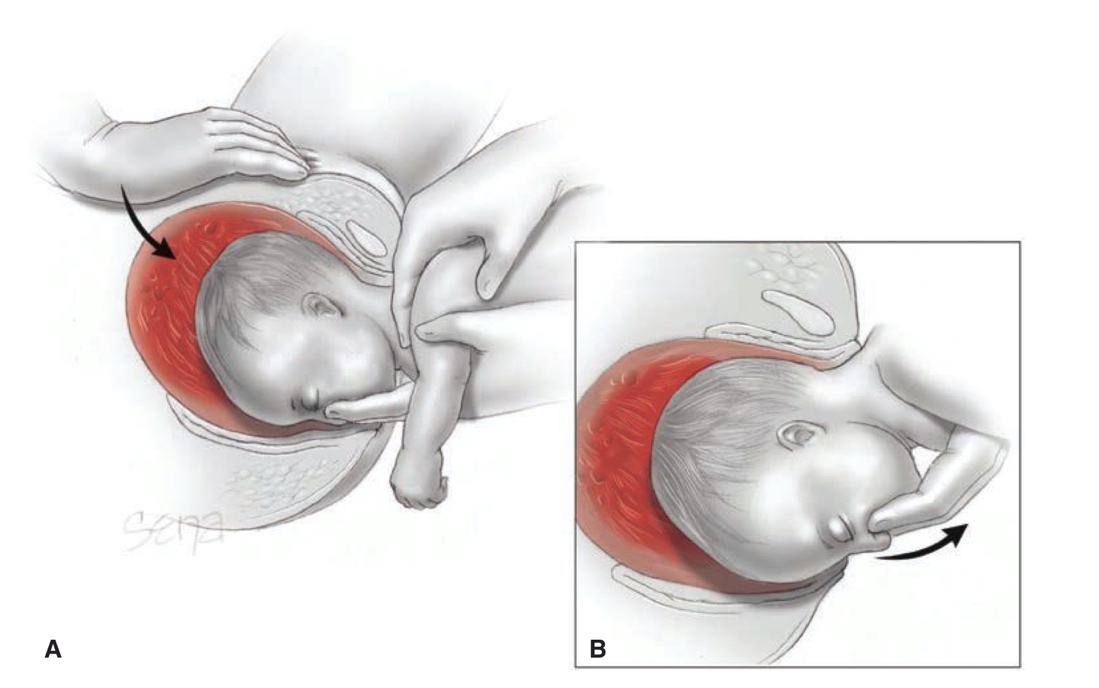
รูปที่ 8 แสดงการคลอดศีรษะวิธี Mauriceau maneuver
ที่มา F. Gary Cunningham KJL, Jodi S. Dashe, Barbara L. Hoffman, Catherine Y. Spong, Brian M. Casey. Singleton Breech Delivery. Williams Obstetrics. 26th ed2022. p. 518-32.
- การช่วยคลอดศีรษะด้วย Piper forceps หรือ Laufe-Piper forceps
การใช้ Piper forceps อาจใช้ในกรณีที่ช่วยทำคลอดศีรษะทันทีหรือใส่หลังจากทำคลอดด้วยวิธี Mauriceau maneuver ไม่สำเร็จก็ได้ การใส่ Piper forceps ควรจะใส่ขณะที่ศีรษะทารกลงมาต่ำแล้ว
ก่อนใส่คีม Piper ต้องสอดนิ้วให้มั่นใจว่าศีรษะทารกอยู่ในแนว Anteroposterior และลงมาต่ำแล้ว หากศีรษะเด็กยังเฉียงอยู่ ให้สอดนิ้วเข้าไปในปากเด็กเพื่อหมุนให้หัวอยู่ในแนวตรงก่อน ให้ผู้ช่วยยกตัวเด็กขึ้นไปทางด้านหน้าท้องแม่ โดยใช้ผ้าพยุงตัวเด็กไว้ ให้แขนของเด็ก และสายสะดือออกจากบริเวณที่คีม Piper จะใส่เข้าไป หากศีรษะเด็กยังไม่ลงต่ำมากพอ การพยุงตัวเด็กขึ้น จะทำให้เกิดอันตรายต่อกระดูกต้นคอได้
คีม Piper อยู่ในแนวเฉียงขึ้น จากแนวของอุ้งเชิงกราน ผู้ทำคลอดควรนั่งคุกเข่าข้างหนึ่งลงกับพื้น จะได้ใส่คีมได้ง่าย (one-knee kneeling position) หลักการใส่คีม คือใส่เข้าไปในแนวขนานกับแนวราบ ให้ใส่ทางซ้ายก่อนเสมอ โดยมือซ้ายของผู้ทำคลอดจับคีมด้านซ้าย สอดส่วน blade เข้าทางด้านซ้ายของช่องคลอดที่บริเวณ 3 นาฬิกา มือทางขวาใส่เข้าไประหว่างศีรษะทารกและช่องคลอดของมารดาทางซ้าย จากนั้น มือขวาจับคีมด้านขวา สอด blade เข้าไปทางด้านขวาของช่องคลอดที่บริเวณ 9 นาฬิกา จากนั้นล็อกคีมทั้งสองข้างเข้าด้วยกัน ยกด้ามขึ้นเล็กน้อยเพื่อให้หัวเด็กก้มหน้า เมื่อทำการดึงให้ใช้มือขวาจับด้ามคีมดึงลงติดต่อกัน เมื่อศีรษะเด็กเคลื่อนลงมาอยู่ระดับฝีเย็บจึงยกด้ามคีมขึ้น เพื่อให้หัวเด็กคลอด เอาส่วนท้ายทอยยันไว้ใต้รอยต่อกระดูกหัวเหน่า ให้ปากและจมูกคลอดเคลื่อนผ่านฝีเย็บออกมา (รูปที่ 9)
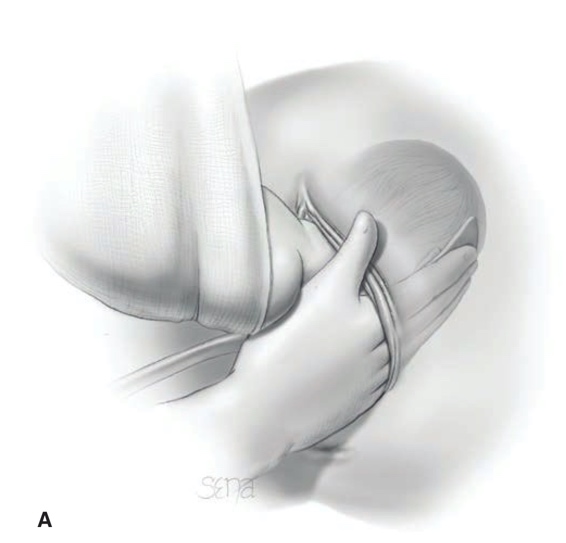
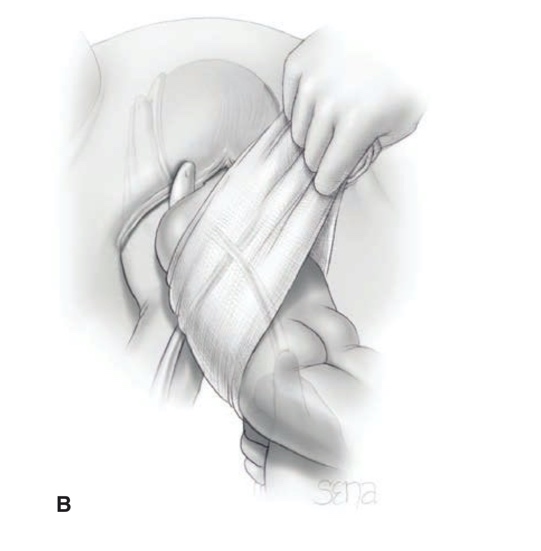
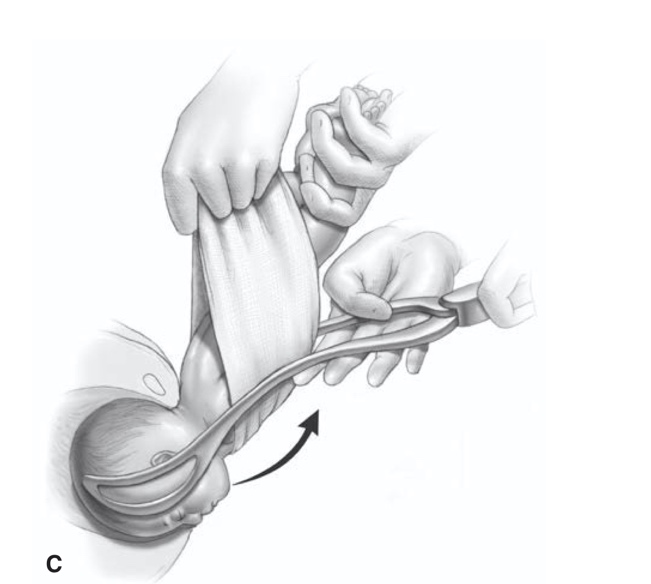
รูปที่ 9 แสดงการคลอดศีรษะด้วย Piper forceps
ที่มา F. Gary Cunningham KJL, Jodi S. Dashe, Barbara L. Hoffman, Catherine Y. Spong, Brian M. Casey. Singleton Breech Delivery. Williams Obstetrics. 26th ed2022. p. 518-32.
- Prague maneuver
กรณีที่ทารกไม่สามารถหมุนด้านหลังไปหากระดูกแนวประสานหัวหน่าว (Pubic symphysis) ได้ จะใช้วิธี Prague Manuever ในการช่วยคลอด โดยจะใช้นิ้วสองนิ้วของมือข้างหนึ่งจับบริเวณไหล่ของทารก ในขณะที่มืออีกข้างหนึ่งจับขาทั้งสองข้างของทารกยกขึ้นไปทางหน้าท้องของมารดา
ในกรณีที่ศีรษะไม่สามารถคลอดออกมาได้ แม้ว่าสาเหตุจะเป็นทั้งจากปากมดลูกเปิดไม่สมบูรณ์หรือเกิดจากภาวะ cephalopelvic disproportion (CPD) ถือว่าเป็นกรณีฉุกเฉินเนื่องจากจะมีภาวะสายสะดือถูกกด
การที่ปากมดลูกยังเปิดไม่สมบูรณ์จะทำให้ปากมดลูกรัดบริเวณลำคอของทารก โดยเฉพาะอย่างยิ่งทารกที่คลอดก่อนกำหนด หากออกแรงดึงบริเวณลำตัวของทารก บางครั้งทารกสามารถผ่านออกจากปากมดลูกออกมาได้ หากไม่สำเร็จ อาจจำเป็นต้องทำหัตถการตัดปากมดลูก (Dührssen incision) (รูปที่ 10) โดยจะใช้การดมยาสลบ(general anesthesia) ด้วย halogenated agents เพื่อช่วยให้มดลูกคลายตัว การตัดปากมดลูก เริ่มตัดที่ตำแหน่ง 2 นาฬิกาของปากมดลูกก่อน และหากคิดว่าตัดไม่เพียงพอ สามารถตัดที่ตำแหน่ง 10 นาฬิกาต่อ หากยังไม่สามารถคลอดได้ สามารถตัดที่ตำแหน่ง 6 นาฬิกาได้ ตำแหน่งเหล่านี้จะทำให้เลือดออกจาก cervical branches ได้น้อยที่สุด
ถ้าหลังตัดปากมดลูกแล้ว ยังไม่สามารถคลอดได้ ให้ดันตัวเด็กขึ้นเข้าไปในมดลูก และตามด้วยการผ่าตัดคลอด เรียกว่า Zavanelli maneuver หากการคลอดติดศีรษะเกิดจากภาวะ cephalopelvic disproportion (CPD) อาจพิจารณาทำ Zavanelli maneuver หรือ Symphysiotomy
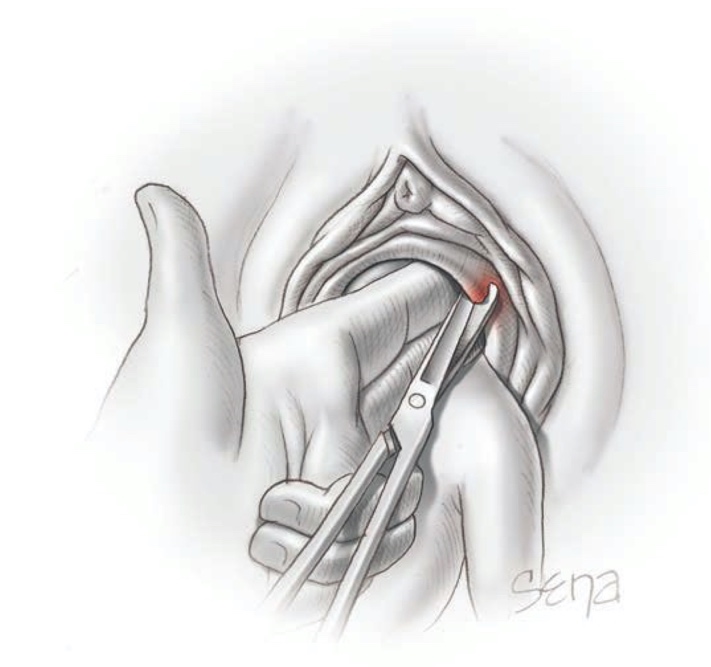
รูปที่ 10 แสดงการตัดปากมดลูก (Dührssen incision)
ที่มา F. Gary Cunningham KJL, Jodi S. Dashe, Barbara L. Hoffman, Catherine Y. Spong, Brian M. Casey. Singleton Breech Delivery. Williams Obstetrics. 26th ed2022. p. 518-32.
-
Total breech extraction
จะเป็นการช่วยคลอดทุกส่วนของทารก โดยดึงออกมาทางช่องคลอด ตั้งแต่ส่วนก้นอยู่สูง
-
Frank breech
เริ่มจากการเอานิ้วเข้าไปเกี่ยวบริเวณขาหนีบของทารก หลังจากคลอดก้นทารกออกมาแล้ว ขั้นตอนต่อไปจะเหมือนกับการคลอดแบบ partial breech extraction ดังที่กล่าวไปก่อนหน้า
หากต้องการเปลี่ยนท่าของทารกในมดลูก จากท่า frank breech เป็นท่า footling breech โดยจะสามารถทำได้ง่าย หากน้ำเดินได้ไม่นาน หากน้ำคร่ำน้อย หรือมดลูกแข็งตัวมาก การเปลี่ยนท่าทารกในมดลูกจะทำได้ยาก หากจะทำ การทำให้มดลูกคลายตัว อาจจำเป็น เช่น การดมยาสลบ การให้ยาแมกนีเซียมซัลเฟต การให้ยาไนโตรกลีเซอรีน หรือการให้ยากลุ่ม betamimetic agent วิธีนี้เรียกว่า Pinard maneuver เริ่มจากใช้นิ้วสองนิ้วเข้าไปจับที่บริเวณต้นขา กดบริเวณด้านในของต้นขา ดันให้กางออกเล็กน้อย จากนั้นใช้นิ้วชี้และนิ้วกลางออกแรงกดทางด้าน popliteal fossa ให้งอพับลงมา ทำให้เท้าและขาส่วนล่างลดต่ำลงมา สอดนิ้วชี้ไว้ใต้ข้อพับ นิ้วนางและนิ้วกลางจับบริเวณหน้าแข้ง แล้วรูดไปหาข้อเท้า และดึงให้คลอดออกมา หลังจากนั้นก็ทำการช่วยคลอดก้น ไหล่และศีรษะตามลำดับ
-
Incomplete or complete breech
เริ่มจากใส่มือเข้าไปในช่องคลอด จับข้อเท้าของทารกทั้งสองข้าง โดยให้นิ้วกลางของมืออยู่ระหว่างเท้าทั้งสองข้างของทารก (รูปที่ 11) จากนั้นดึงลงช้าๆ จนให้เท้าทั้งสองข้างมาอยู่ที่ปากช่องคลอด จากนั้นก็ดึงลงต่อไปเรื่อยๆ จนขาออกมาทั้งหมด ตามด้วยก้นของทารก ออกมาอยู่บริเวณปากช่องคลอด จึงเปลี่ยนเป็นนิ้วโป้งมาวางบริเวณกระดูก sacrum ของทารก และนิ้วทั้งสี่ของผู้ทำคลอดวางบนกระดูกสะโพกส่วน iliac crest จากนั้นให้ทำคลอดด้วยวิธี partial breech extraction ต่อ
หากช่วงเริ่มทำ สามารถจับข้อเท้าของทารกได้เพียงข้างเดียว หากเป็นขาด้านขวาให้จับด้วยมือขวา หากเป็นขาซ้ายให้จับด้วยมือซ้าย จากนั้นนำมืออีกข้างใส่ไล่ไปตามขาด้านที่ออกมาแล้วเข้าไปจนเจอข้างอีกข้างหนึ่ง หากข้อสะโพกเหยียดอยู่ สามารถดึงขาอีกข้างลงมาได้เลย แต่หากสะโพกข้างนั้นงออยู่ให้ใส่มือเข้าไปบริเวณสะโพก และดึงลงมาจนกว่าจะจับขาข้างนั้นได้
สำหรับการผ่าตัดคลอด จะใช้วิธี total breech extraction ตามที่กล่าวไป ทั้งท่า frank, complete และ incomplete breech ผ่านทางแผลผ่าตัด

รูปที่ 11 แสดงการจับข้อเท้าของการคลอด total breech extraction ของทารกท่า Incomplete or complete breech
ที่มา F. Gary Cunningham KJL, Jodi S. Dashe, Barbara L. Hoffman, Catherine Y. Spong, Brian M. Casey. Singleton Breech Delivery. Williams Obstetrics. 26th ed2022. p. 518-32.
-
External Cephalic Version
การทำ version คือ หัตถการหมุนเปลี่ยนท่าเด็กจากท่าต่างๆเช่น Oblique หรือ Transverse ไปเป็น Longitudinal lie โดยจะทำการหมุนเปลี่ยนท่าเด็กให้ส่วนนำเป็นท่าหัวผ่านทางหน้าท้องภายนอก จึงเรียกว่า external cephalic version สำหรับหัตถการหมุนเปลี่ยนท่าเด็กให้ส่วนนำเป็นท่าก้นภายในมดลูกจะเรียกว่า internal podalic version ซึ่งมักจะใช้สำหรับการคลอดแฝดคนที่สอง
ข้อบ่งชี้ในการทำ External cephalic version
การทำ External cephalic version สามารถลดการคลอดท่าก้นได้ โดยมีโอกาสสำเร็จประมาณร้อยละ 50-60 สำหรับท่าขวาง (Transverse lie) จะมีโอกาสสำเร็จสูงกว่า
โดยทั่วไปแล้ว การทำ ECV นั้นจะทำในช่วงอายุครรภ์ 37 สัปดาห์โดยที่ยังไม่เข้าสู่ระยะคลอด (8) เนื่องจากเป็นช่วงอายุครรภ์ที่ครบกำหนดแล้ว นอกจากนี้ยังเป็นช่วงที่มีปริมาณน้ำคร่ำที่พอเหมาะซึ่งจะช่วยให้การหมุนทำได้ง่ายขึ้น มีการศึกษาพบว่าการทำ ECV ในช่วงอายุครรภ์ที่น้อยกว่า 37 สัปดาห์ สามารถเพิ่มอัตราการทำสำเร็จ แต่อัตราการผ่าตัดคลอดไม่ได้ลดลง นอกจากนี้ยังเพิ่มอัตราการคลอดก่อนกำหนดอีกด้วย (10) และในอายุครรภ์ที่น้อยกว่า 37 สัปดาห์นั้น ทารกท่าก้นยังมีโอกาสที่จะเปลี่ยนเป็นท่าหัวด้วยตัวเอง การทำ ECV ในช่วงอายุครรภ์น้อย จะมีโอกาสที่ทารกจะกลับเป็นท่าก้นได้ นอกจากนี้ ถ้าหากจำเป็นต้องให้คลอดหลังจากทำ ECV การทำ ECV ในช่วงอายุครรภ์ 37 สัปดาห์นั้น โอกาสเกิดภาวะแทรกซ้อนจาก early term จะมีไม่มากนัก
ข้อห้ามในการทำ External cephalic version
สำหรับข้อห้ามในการทำ ECV นั้นคือ การมีข้อห้ามในการคลอดทางช่วงคลอด เช่น ภาวะรกเกาะต่ำ สำหรับข้อห้ามโดยอนุโลม (relative contraindication) นั้น ได้แก่ ภาวะน้ำคร่ำน้อย ถุงน้ำคร่ำแตก สายสะดือพันคอ มดลูกมีความผิดปกติทางโครงสร้าง ทารกโตช้าในครรภ์ ครรภ์แฝด หรือครรภ์ก่อนหน้ามีภาวะรกลอกตัวก่อนกำหนด
ปัจจัยที่ส่งเสริมให้การทำ ECV ให้สำเร็จ ได้แก่ ครรภ์หลัง (multiparity) ส่วนนำยังไม่ลงต่ำ (unengaged presenting part) รกไม่ได้เกาะทางด้านหน้า มารดาไม่มีภาวะอ้วน น้ำคร่ำมีปริมาณมากพอ แต่การให้สารน้ำทางหลอดเลือดหรือ amnioinfusion ไม่ได้ช่วยเพิ่มอัตราการทำสำเร็จแต่อย่างใด
ภาวะแทรกซ้อนจากการทำ External cephalic version
ภาวะแทรกซ้อนของการทำ ECV ที่อาจเกิดขึ้นได้ ได้แต่ ภาวะรกลอกตัวก่อนกำหนด (Placental abruption), เจ็บครรภ์คลอดก่อนกำหนด (Preterm labor), ภาวะมดลูกแตก (Uterine rupture), ภาวะเลือดทารกเข้าสู่ระบบหมุนเวียนโลหิตของมารดา (Fetomaternal hemorrhage) และ ภาวะน้ำคร่ำอุดกั้นปอด (Amniotic fluid embolism) อย่างไรก็ตามถึงแม้ว่าการทำ ECV ได้สำเร็จ แต่อัตราการผ่าตัดคลอดกลับไม่ได้ลดลงมากนัก เนื่องจากอาจเกิดภาวะต่างๆ เช่น dystocia, malpresentation หรือ nonreassuring fetal heart rate ได้มากขึ้น
Technique of External cephalic version
การทำ ECV ควรจะทำในสภานพยาบาลที่พร้อมสำหรับการผ่าตัดคลอดฉุกเฉินได้ทันที เนื่องจากมีความเสี่ยงที่อาจจะได้ผ่าตัดคลอดฉุกเฉินได้ ผู้ป่วยควรจะงดอาหารอย่างน้อย 6 ชั่วโมงก่อนทำหัตถการ สำหรับน้ำสามารถงดก่อน 2 ชั่วโมงได้ ควรทำการตรวจอัลตราซาวด์เพื่อยืนยันท่าของทารกรวมถึงประเมินปริมาณน้ำคร่ำและตำแหน่งรก ก่อนทำหัตถการควรจะประเมินอัตราการเต้นของหัวใจทารก เตรียม Anti-D immunoglobulin สำหรับผู้ป่วย Rh D-negative สำหรับ Tocolysis และ regional analgesia สามารถพิจารณาเป็นรายๆไป
อันดับแรก คือการจัดท่า จะจัดท่าให้เอียงข้างซ้ายเล็กน้อย (left lateral tilt) เพื่อเพิ่ม uteroplacental perfusion และการจัดท่า Trendelenburg position จะช่วยทำให้การหมุนทำได้ง่ายขึ้น ระหว่างการทำ ECV ควรจะประเมินการเต้นของหัวใจผ่านการอัลตราซาวด์ตลอดเวลา ซึ่งเจลอัลตราซาวด์สามารถลดแรงเสียดทานและลดความเจ็บปวดจากการทำ ECV ได้ (11)
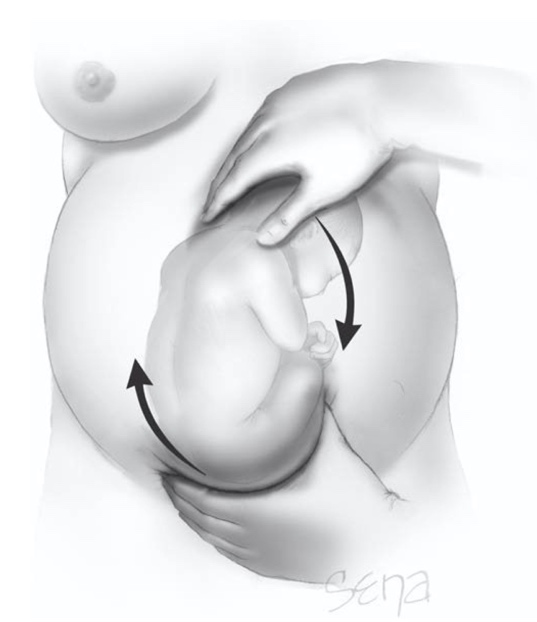
รูปที่ 12 แสดงการทำ external cephalic version
ที่มา F. Gary Cunningham KJL, Jodi S. Dashe, Barbara L. Hoffman, Catherine Y. Spong, Brian M. Casey. Singleton Breech Delivery. Williams Obstetrics. 26th ed2022. p. 518-32.
การทำ ECV จะเริ่มจากการ forward roll ก่อน โดยมือข้างหนึ่งจับที่บริเวณศีรษะทารก อีกข้างดันบริเวณก้นทารก ไปในทิศตรงข้าม ทำให้ก้นทารกเคลื่อนออกไปด้านข้าง และขึ้นไปบริเวณยอดมดลูก ส่วนหัวจะเคลื่อนลงมาในเชิงกราน (รูปที่ 12) ถ้าหากทำ forward roll ไม่สำเร็จ จะทำเป็นวิธี backward flip แทน การทำ ECV ควรจะหยุดเมื่อผู้ป่วยรู้สึกปวด (discomfort) อัตราการเต้นของหัวใจทารกผิดปกติ หรือทำไม่สำเร็จในหลายๆครั้ง
ถ้าหากทำสำเร็จแล้ว ควรจะทำการตรวจ NST จนกว่าจะปกติ การทำ ECV นั้นสามารถทำให้เกิด transient abnormal fetal heart rate ได้ร้อยละ 6-9 และมีอัตราการผ่าตัดคลอดฉุกเฉินที่ร้อยละ 0.2-0.4 ดังนั้นจึงควรเตรียมการ resuscitate เช่น การให้สารน้ำ การให้ออกซิเจนให้พร้อมเสมอ หากทำ ECV ก่อนอายุครรภ์ 39 สัปดาห์ ควรจะรอให้การเจ็บครรภ์เกิดขึ้นเอง เนื่องจากมีการศึกษาพบว่าการชักนำคลอดทันทีส่งผลให้อัตราการผ่าตัดคลอดสูงขึ้น (12, 13)
Tocolysis
การผ่อนคลายมดลูกก่อนทำ ECV โดยใช้ tocolysis สามารถเพิ่มอัตราการสำเร็จได้ มีการศึกษาพบว่าการใช้ Terbutaline ให้ผลดีในการทำ ECV โดยจะเริ่มทำ ECV เมื่อยา Terbutaline ออกฤทธิ์ โดยอาจสังเกตจากอัตราการเต้นของหัวใจมารดาเริ่ม หรืออัตราการเต้นของหัวใจทารกสูงขึ้นจากยา Terbutaline ที่ผ่านรกได้เหมือนกัน การใช้ tocolysis ในกลุ่มอื่นๆ ได้แก่ กลุ่ม Calcium channel blockers เช่น nifedipine กลุ่ม nitric oxide donors เช่น nitroglycerin กลุ่ม oxytocin-receptor antagonist เช่น atosiban ยังมีข้อมูลจำกัด
Conduction analgesia
การทำ Epidural analgesia ร่วมกับการใช้ tocolysis มีการศึกษาว่าเพิ่มอัตราการทำ ECV สำเร็จเมื่อเปรียบเทียบกับการใช้ tocolysis เพียงอย่างเดียว มากไปกว่านั้นภาวะแทรกซ้อนต่างๆเช่น abnormal fetal heart rate การผ่าตัดคลอดฉุกเฉิน หรือภาวะรกลอกตัวก่อนกำหนด ไม่ได้สูงมากไปกว่าการวิธีอื่น แต่อย่างไรก็ตามยังไม่มีการศึกษาถึงวิธีการระงับปวดที่ดีที่สุด
เอกสารอ้างอิง
- F. Gary Cunningham KJL, Jodi S. Dashe, Barbara L. Hoffman, Catherine Y. Spong, Brian M. Casey. Singleton Breech Delivery. Williams Obstetrics. 26th ed2022. p. 518-32.
- เกษมศรี ศรีสุพรรณดิฐ, ธีระ ทองสง. การคลอดทารกท่าก้นทางช่องคลอด. สูติศาสตร์. 6 ed. ภาควิชาสูติศาสตร์และนรีเวชวิทยา คณะแพทยศาสตร์ มหาวิทยาลัยเชียงใหม่2021. p. 671-82.
- Ford JB, Roberts CL, Nassar N, Giles W, Morris JM. Recurrence of breech presentation in consecutive pregnancies. Bjog. 2010;117(7):830-6.
- Hannah ME, Hannah WJ, Hewson SA, Hodnett ED, Saigal S, Willan AR. Planned caesarean section versus planned vaginal birth for breech presentation at term: a randomised multicentre trial. Term Breech Trial Collaborative Group. Lancet. 2000;356(9239):1375-83.
- Goffinet F, Carayol M, Foidart JM, Alexander S, Uzan S, Subtil D, et al. Is planned vaginal delivery for breech presentation at term still an option? Results of an observational prospective survey in France and Belgium. Am J Obstet Gynecol. 2006;194(4):1002-11.
- ACOG Committee Opinion No. 745: Mode of Term Singleton Breech Delivery. Obstet Gynecol. 2018;132(2):e60-e3.
- Obstetric Care consensus No. 6: Periviable Birth. Obstet Gynecol. 2017;130(4):e187-e99.
- Management of Breech Presentation: Green-top Guideline No. 20b. Bjog. 2017;124(7):e151-e77.
- Kotaska A, Menticoglou S. No. 384-Management of Breech Presentation at Term. J Obstet Gynaecol Can. 2019;41(8):1193-205.
- Hutton EK, Hofmeyr GJ, Dowswell T. External cephalic version for breech presentation before term. Cochrane Database Syst Rev. 2015;2015(7):Cd000084.
- Vallikkannu N, Nadzratulaiman WN, Omar SZ, Si Lay K, Tan PC. Talcum powder or aqueous gel to aid external cephalic version: a randomised controlled trial. BMC Pregnancy Childbirth. 2014;14:49.
- Kuppens SM, Hutton EK, Hasaart TH, Aichi N, Wijnen HA, Pop VJ. Mode of delivery following successful external cephalic version: comparison with spontaneous cephalic presentations at delivery. J Obstet Gynaecol Can. 2013;35(10):883-8.
- Burgos J, Iglesias M, Pijoan JI, Rodriguez L, Fernández-Llebrez L, Martínez-Astorquiza T. Probability of cesarean delivery after successful external cephalic version. Int J Gynaecol Obstet. 2015;131(2):192-5.

