Diagnosis and management of gonadotropin dependent precocious puberty
การวินิจฉัยและการดูแลภาวะวัยสาวก่อนกำหนดชนิด gonadotropin dependent
พญ. ปิ่นนภา เตอะอ้าย
อาจารย์ที่ปรึกษา ผศ.พญ. อุบล แสงอนันต์
วัยแรกรุ่นหรือวัยสาว (Puberty) คือช่วงเวลาในการเข้าสู่วัยสาว ซึ่งแสดงออกโดยมีการพัฒนาของลักษณะทางเพศขั้นที่สอง (secondary sex characteristic) และมีความสามารถในการเจริญพันธุ์ (sexual reproduction) ซึ่งเป็นผลทั้งทางตรงและทางอ้อมจากการพัฒนาที่สมบูรณ์ของต่อมใต้สมอง ส่งผลให้ hypothalamus-pituitary-gonadal axis (HPA) ทำงานได้อย่างมีประสิทธิภาพ เกิดการสร้าง gonadotropin releasing hormone (GnRH) มากระตุ้นต่อม pituitary ให้สร้าง gonadotropin เพื่อกระตุ้นต่อมเพศให้สร้างฮอร์โมนเพศ (sex steroid) ต่อไป (1) โดยอายุเฉลี่ยปกติในการเข้าสู่วัยสาวของเด็กผู้หญิงคือ 10 ปี (2)
วัยสาวก่อนกำหนด หรือที่เรียกว่า precocious puberty คือ ภาวะเข้าสู่วัยสาวก่อนกำหนด โดยมีการพัฒนาของวัยสาวเกิดขึ้นเร็วกว่าอายุเฉลี่ยของประชากรทั่วไปมากกว่า 2.5 SD กล่าวคือพบการพัฒนาของลักษณะทางเพศขั้นที่สองก่อนอายุ 8 ปีในเด็กผู้หญิง และก่อนอายุ 9 ปีในเด็กผู้ชาย (2) โดยมีปัจจัยต่าง ๆ เป็นสิ่งส่งเสริม ไม่ว่าจะเป็นปัจจัยทางด้านพันธุกรรม ภาวะโภชนาการ สภาวะสุขภาพกายและสุขภาพจิต ภูมิประเทศที่อยู่อาศัย เป็นต้น (1)
ประเภทของภาวะเข้าสู่วัยสาวก่อนกำหนด
สามารถจำแนกภาวะเข้าสู่วัยสาวก่อนกำหนดได้ 3 กลุ่ม ดังแสดงในภาพที่ 1 ได้แก่ (2)
1. Gonadotropin dependent precocious puberty (GDPP) or central precocious puberty or true precocious puberty:
เป็นความผิดปกติที่เกิดจาก HPA axis พัฒนาและเริ่มทำงานเร็วกว่าปกติ (maturation and activation) ทำให้เกิดการพัฒนาการของเต้านม และขนบริเวณหัวเหน่าก่อนอายุเฉลี่ยของประชากรทั่วไป โดยลักษณะทางเพศขั้นที่สองจะแสดงออกแบบเดียวกับเพศของเด็ก เรียกว่า isosexual precocious puberty
2. Gonadotropin independent precocious puberty (GIPP) or peripheral precocious puberty or pseudo precocious puberty:
เป็นความผิดปกติที่เกิดจากการได้รับฮอร์โมนเพศจากตัวต่อมเพศ (gonad) เอง ต่อมหมวกไต (adrenal) หรือ สิ่งแวดล้อมภายนอก โดยการแสดงออกของลักษณะทางเพศขั้นที่สองพบได้ทั้งแบบตรงเพศของเด็ก (isosexual) และตรงข้ามกับเพศของเด็ก (contrasexual) ขึ้นกับว่ามีการสร้างฮอร์โมนเพศชนิดใดเป็นหลัก
3. Incomplete precocious puberty or benign or nonprogressive pubertal variants
เป็นความแปรปรวนของการพัฒนาสู่วัยสาวปกติที่อาจพบได้ เช่น การเจริญของเต้านมก่อนวัย (isolated premature thelarche) การเจริญของขนบริเวณหัวเหน่าก่อนวัย (isolated premature adrenarche) การมีประจำเดือนก่อนวัย (isolated premature menarche) ซึ่งภาวะเหล่านี้สามารถกลายเป็น complete precocious puberty ได้ในอนาคต ดังนั้นจึงควรติดตามอาการอย่างใกล้ชิด
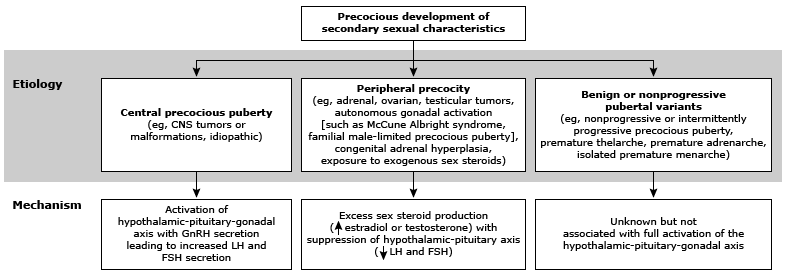
ภาพที่ 1 แสดงการแบ่งจำแนกประเภทของ precocious puberty
อ้างอิง: Harrington J, Palmert MR, Hamilton J. an example from the diagnostic evaluation of precocious puberty. Arch Dis Child 2014; 99:15.
สาเหตุของการเข้าสู่วัยสาวก่อนกำหนด
สาเหตุของการเกิดภาวะเข้าสู่วัยสาวก่อนกำหนดสามารถจำแนกได้ตามประเภทของภาวะวัยสาวก่อนกำหนดดังตารางที่ 1
ตารางที่ 1 ตารางแสดงสาเหตุของการเกิดภาวะเข้าสู่วัยสาวก่อนกำหนด
|
GDPP or Central precocious puberty |
GIPP or Peripheral precocious puberty |
|
|
อ้างอิง: S.Berek J. Berek & Novak’s Gynecology 16 ed: Wolters Kluwer 2020.
การประเมินและวินิจฉัยภาวะวัยสาวก่อนกำหนด
หลักการของการประเมินและการวินิจฉัยภาวะวัยสาวก่อนกำหนด จะเริ่มด้วยการซักประวัติ ตรวจร่างกาย เป็นหลักในเด็กที่สงสัยภาวะวัยสาวก่อนกำหนด หากพบว่าประวัติและการตรวจร่างกายเข้าได้กับภาวะวัยสาวก่อนกำหนดจะมีการส่งตรวจทางห้องปฏิบัติการเพื่อดูระดับฮอร์โมน รวมไปถึงการตรวจทางรังสีเพื่อประเมินอายุกระดูกว่ามีการเจริญเติบโตอย่างไร โดยจะนำข้อมูลเหล่านี้มาประกอบการวินิจฉัย ซึ่งมีรายละเอียดดังนี้
• การซักประวัติ (2,3)
- เน้นให้ทราบถึงช่วงเวลาและลำดับเหตุการณ์ที่เกิดการพัฒนาและเปลี่ยนแปลงของร่างกายรวมถึงลักษณะทางเพศขั้นที่สองที่ชัดเจน ว่าสิ่งใดเกิดก่อนหลัง ยกตัวอย่างเช่น หากการพัฒนาและการเปลี่ยนแปลงของลักษณะทางเพศขั้นที่สองเป็นไปตามลำดับการพัฒนาเข้าสู่วัยสาวปกติ กล่าวคือพบการพัฒนาของเต้านมเป็นสิ่งแรก ตามด้วยการพัฒนาของขนบริเวณหัวเหน่า และการมีประจำเดือน เพียงแต่การพัฒนาเหล่านี้เกิดก่อนอายุที่สมควร จะบ่งบอกได้ว่าเด็กหญิงรายนั้นอาจมีภาวะ GDPP แต่หากลำดับการพัฒนาและการเปลี่ยนแปลงไม่ได้เรียงตามลำดับการพัฒนาปกติ และเกิดก่อนวัยที่สมควร อาจบ่งบอกได้ว่าเด็กหญิงรายนั้นมีภาวะ GIPP ที่เกิดจากการได้รับฮอร์โมนเพศจากแหล่งอื่นมากกว่าเกิดจากภาวะ GDPP หรือหากพบการพัฒนาของเต้านม ขนบริเวณหัวเน่า การมีประจำเดือนเพียงอย่างใดอย่างหนึ่งโดยไม่มีการพัฒนาของลักษณะทางเพศขั้นที่สองอื่นๆ อาจเป็นเพียง benign pubertal variants ก็เป็นได้
- ช่วงเวลาการเข้าสู่วัยหนุ่มสาวของพ่อแม่และพี่น้องในครอบครัว
- หาหลักฐานของความสูงที่เพิ่มขึ้นอย่างรวดเร็ว (growth acceleration) เช่น สมุดบันทึกการเจริญเติบโต โดยนำมาคำนวณอัตราการเจริญเติบโต โดยเฉพาะอัตราการเพิ่มขึ้นของความสูง (height velocity) มีหน่วยเป็นเซนติเมตรต่อปี โดยในเด็กหญิงที่มีภาวะวัยสาวก่อนกำหนดชนิด GDPP มักจะพบลักษณะของความสูงที่เพิ่มขึ้นอย่างรวดเร็ว กล่าวคือพบความสูงเพิ่มขึ้นมากกว่า 6 เซนติเมตรต่อปี
- ซักถามประวัติอาการผิดปกติทางระบบประสาท เช่น ปวดศีรษะ ชัก พฤติกรรมเปลี่ยนแปลงไป ประวัติการบาดเจ็บต่อระบบประสาทส่วนกลางและการได้รับการฉายรังสีบริเวณศีรษะ ซึ่งจะสัมพันธ์กับการเกิดภาวะวัยสาวก่อนกำหนดที่มาจาก GDPP ได้
- ซักถามประวัติการสัมผัส sex steroid จากยา หรือ ผลิตภัณฑ์เครื่องสำอาง โดยเฉพาะที่มีส่วนผสมของฮอร์โมนเพศ ซึ่งจะสัมพันธ์กับการเกิดภาวะวัยสาวก่อนกำหนดที่มาจาก GIPP
- ซักถามประวัติร่วมอื่นๆ เช่น ปวดท้องน้อย คลำได้ก้อนบริเวณท้องน้อย มีรอยโรคผิวหนัง เป็นต้น
• การตรวจร่างกาย (2,3)
o ตรวจร่างกายทุกระบบอย่างละเอียด โดยเฉพาะระบบประสาท
- น้ำหนัก ส่วนสูง และมวลกาย (BMI)
- ตรวจลักษณะทางเพศขั้นที่สอง (tanner stage) ประเมินลักษณะทางเพศขั้นที่สองว่าเจริญเติบโตตามปกติของช่วงอายุหรือไม่ ดังแสดงในภาพที่ 2 และ 3
การพัฒนาของเต้านม
ภาพที่ 2 แสดงการพัฒนาการของเต้านม (tanner stage of breast)
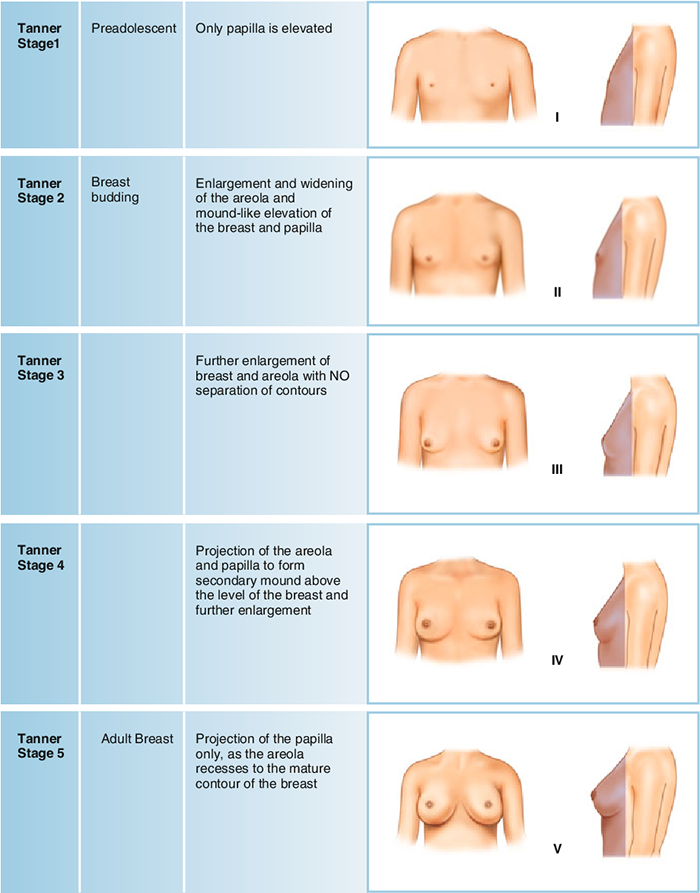
อ้างอิง: Marshall WA, Tanner JM. Variations in pattern of pubertal changes in girls (5)
การพัฒนาของขนบริเวณหัวเหน่า
ภาพที่ 3 แสดงการพัฒนาของขนบริเวณหัวเหน่า ( tanner stage of pubic hair)
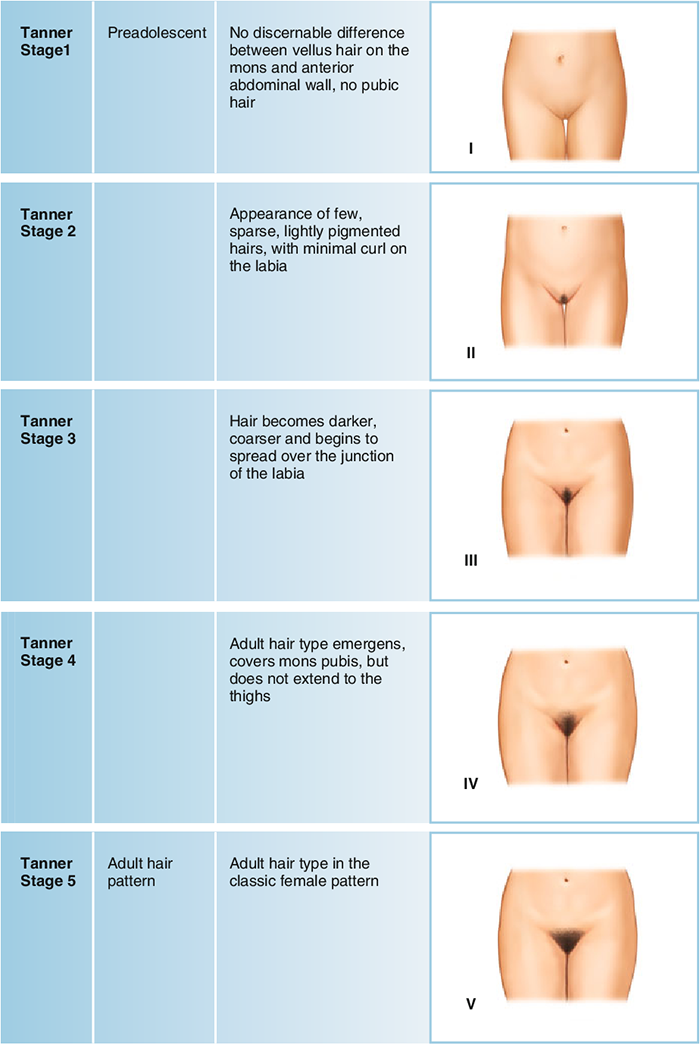
อ้างอิง: Marshall WA, Tanner JM. Variations in pattern of pubertal changes in girls (5)
- การตรวจลานสายตา (Visual fields) กรณีสงสัย sellar mass lesion
- ตรวจดูจอตา (Fundoscopic examination) เพื่อดู papilledema กรณีมีภาวะ increase intracranial pressure
- Café-au-lait spots ซึ่งจะพบในกลุ่มที่เป็น neurofibromatosis หรือ McCune-Albright syndrome
• การตรวจทางห้องปฏิบัติการ
o อายุกระดูก (bone age)
การตรวจด้วยการ X-ray บริเวณมือหรือข้อมือ (hand or wrist) เพื่อประเมินอายุกระดูกตามแนวทางของ Greulich and Pyle หรือ Tanner and Whitehouse โดยในเด็กหญิงที่มีภาวะวัยสาวก่อนกำหนด มักพบลักษณะ “advanced bone age” กล่าวคือ อายุกระดูกมากกว่า 2SD ของอายุจริงของเด็ก (chronological age) ซึ่งจะพบในภาวะวัยสาวก่อนกำหนดชนิด GDPP หรือ GIPP มากกว่า benign pubertal variants (6) แต่อย่างไรก็ตามมีรายงานว่าร้อยละ 30 ของ เด็กที่มีภาวะ premature adrenarche พบอายุกระดูกมากกว่าอายุจริงของเด็กประมาณ 2 ปี (7)
o การตรวจระดับฮอร์โมน (hormonal profile) มีแนวทางการตรวจดังแสดงในภาพที่ 4 โดยมีรายละเอียดดังนี้
- Basal serum luteinizing hormone (LH)
เป็นตรวจคัดกรองขั้นต้นที่ดี ในการบ่งบอกว่า HPA axis เริ่มมีการทำงาน โดยในภาวะก่อนเข้าสู่วัยสาว ระดับของ LH ควรมีค่าน้อยกว่า 0.2 IU/L แต่หากพบว่าระดับของ LH มีค่า ตั้งแต่ 0.2-0.3 IU/L ขึ้นไป แสดงว่ามีภาวะ progressive GDPP (8) ส่วน GIPP หรือ benign pubertal variants จะพบระดับของ LH มีค่าใกล้เคียงกับภาวะก่อนเข้าสู่วัยสาว - Basal serum follicle-stimulating hormone (FSH)
FSH ยังมีข้อจำกัดในการนำมาใช้ในการวินิจฉัย เนื่องจากระดับฮอร์โมนอาจสูงได้ในเด็กที่มีภาวะ GDPP แต่อาจมีระดับต่ำได้ในเด็กที่มีภาวะ GIPP นอกจากนั้นในเด็กปกติที่กำลังจะเข้าสู่วัยสาวอาจมีระดับ FSH, LH, E2 ในระดับต่ำ ๆ ได้เช่นเดียวกับเด็กที่ยังไม่เข้าสู่วัยสาว (3) จึงควรระมัดระวังในการแปลผล - GnRH stimulation test
เป็นการทดสอบที่จะนำมาช่วยในการวินิจฉัยเมื่อลักษณะทางคลินิกไม่สัมพันธ์กับระดับฮอร์โมน LH เช่น มีการพัฒนาของลักษณะทางเพศขั้นที่สองชัดเจน แต่ระดับฮอร์โมน LH น้อยกว่า 0.3 IU/L จึงนำการทดสอบนี้มาช่วยแยกภาวะ GDPP และ benign pubertal variants โดยใช้ GnRH agonist 100 ไมโครกรัม ฉีดเข้าหลอดเลือดดำ หรือ Leuprolide acetate 20 ไมโครกรัมต่อกิโลกรัม ฉีดเข้าชั้นใต้ผิวหนัง จากนั้นตรวจวัดระดับ LH และ FSH หลังให้ยา โดยจะวินิจฉัยภาวะ GDPP เมื่อระดับ LH > 4-5 IU/L ที่ 30-60 นาทีหลังให้ยา หรือ ระดับ LH > 5 IU/L ที่นาทีที่ 40 และ 45 ทั้งสองครั้ง ซึ่งความไวของการทดสอบอยู่ที่ร้อยละ 98 และความจำเพาะของการทดสอบอยู่ที่ร้อยละ 100 นอกจากนั้นยังสามารถใช้ LH/FSH ratio ช่วยวินิจฉัยได้ โดยจะวินิจฉัยภาวะ GDPP เมื่อค่า LH/FSH ratio มากกว่า 0.66 (10) - Serum estradiol (E2)
E2 อาจตรวจพบว่ามีระดับสูงได้ใน GIPP ที่มีสาเหตุจากเนื้องอกรังไข่ แต่การตรวจวัดระดับ E2 ใน เด็กช่วงก่อนเข้าสู่วัยสาวหรือช่วงเริ่มต้นวัยสาวนั้นมีความไวต่ำ จึงยังมีข้อจำกัดในการนำมาใช้ในการวินิจฉัย (3) - Serum testosterone
ระดับฮอร์โมน testosterone ในเด็กผู้ชาย มีความไวสูงในการวินิจฉัย precocious puberty หากมีค่าตั้งแต่ 50 ng/dL ขึ้นไปแสดงว่าเข้าสู่วัยหนุ่มแล้ว ระดับ testosterone ที่มีระดับสูงมาก ๆ อาจบ่งบอกว่ามีภาวะ GIPP ได้ นอกจากนั้นการตรวจวัดระดับ DHEAS ที่เป็น adrenal steroid อาจช่วยแยกว่าระดับ androgen ที่สูงนั้นสร้างมาจากต่อมหมวกไตหรืออัณฑะได้ (3)
ภาพที่ 4 แผนภาพแสดงแนวทางการประเมินและวินิจฉัยภาวะวัยสาวก่อนกำหนดในผู้หญิง
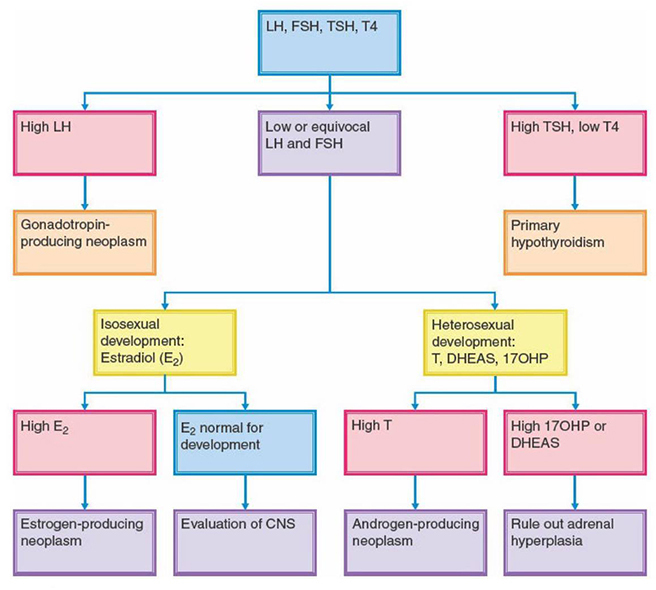
อ้างอิง: S.Berek J. Berek & Novak’s Gynecology 16 ed: Wolters Kluwer 2020.
• การตรวจอื่น ๆ
o การตรวจอวัยวะในอุ้งเชิงกรานด้วยคลื่นเสียงความถี่สูง (pelvic ultrasound)
สามารถช่วยในการวินิจฉัย GIPP ที่เกิดจากถุงน้ำหรือเนื้องอกรังไข่ เนื้องอกต่อมหมวกไต เป็นต้น นอกจากนั้นการตรวจอวัยวะในอุ้งเชิงกรานด้วยคลื่นเสียงความถี่สูงยังสามารถช่วยแยก GDPP กับ benign pubertal variants ได้ ในกรณีที่การวินิจฉัยไม่ชัดเจน โดยเด็กที่มีภาวะ GDPP จะตรวจพบปริมาตรของมดลูกและรังไข่ (uterine and ovary volume) ที่มากกว่าเด็กที่ยังไม่เข้าสู่วัยสาว จากการศึกษาในปี 2008 พบว่าในเด็กที่มีภาวะ GDPP มักมี ปริมาตรของมดลูกมากกว่า 2 มิลลิลิตร และความยาวมากกว่า 34 มิลลิเมตร และมีเยื่อบุโพรงมดลูกที่หนา (11) แต่จากการศึกษาที่พบในปี 2016 (12) พบว่ามีเพียงปริมาตรของมดลูกเท่านั้นที่ช่วยแยกภาวะ GDPP กับ benign pubertal variants ได้ กล่าวคือปริมาตรของมดลูกใน GDPP จะมากกว่าใน benign pubertal variants และจากการวิเคราะห์พบว่าความไวและความจำเพาะของการตรวจนี้ค่อนข้างต่ำ ไม่เหมาะกับการนำมาใช้เป็นข้อบ่งชี้ในการวินิจฉัย
o การตรวจสมองด้วยคลื่นแม่เหล็กไฟฟ้า (brain MRI)
การตรวจนี้แนะนำให้ทำในเด็กผู้ชายทุกคนที่วินิจฉัยว่ามีภาวะ GDPP และในเด็กผู้หญิงอายุน้อยกว่า 6 ปี ที่มีภาวะ GDPP เนื่องจากพบว่า สาเหตุของการเข้าสู่วัยสาวก่อนกำหนดมากจากความผิดปกติของระบบประสาทได้ค่อนข้างบ่อยในคนกลุ่มดังกล่าว รวมถึงเด็กทุกรายที่มีอาการผิดปกติทางระบบประสาทควรได้รับการตรวจสมองด้วยคลื่นแม่เหล็กไฟฟ้าเพื่อหารอยโรคในสมอง
การประเมินและวินิจฉัยภาวะวัยสาวก่อนกำหนด จะเห็นได้ว่ามีหลายขั้นตอนในการประเมินเพื่อให้ได้มาซึ่งการวินิจฉัยว่าแท้จริงแล้วเด็กมีภาวะวัยสาวก่อนกำหนดจริงหรือไม่ เกิดจากสาเหตุใด อยู่ในกลุ่มชนิด GDPP, GIPP หรือ benign pubertal variants ซึ่งการวินิจฉัยที่ถูกต้องแม่นยำ จะนำไปสู่การวางแผนการรักษาที่เหมาะสมต่อไป โดยขั้นตอนการประเมินโดยสรุปเป็นดังภาพที่ 5 ดังนี้
ภาพที่ 5 แสดงแนวทางการประเมินและวินิจฉัยภาวะวัยสาวก่อนกำหนด
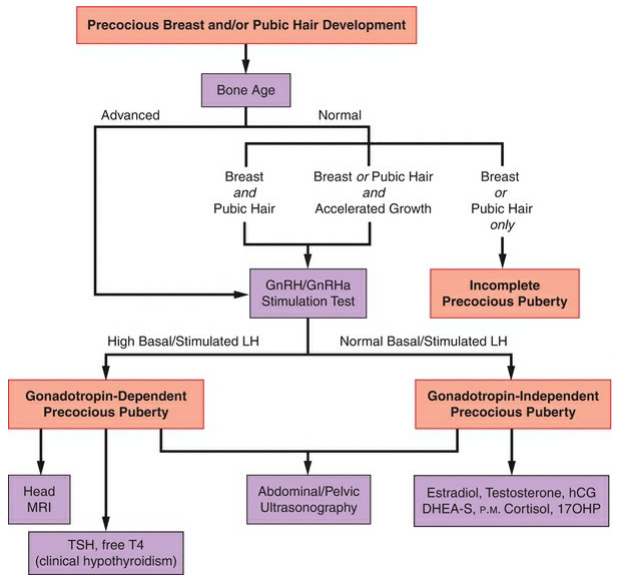
อ้างอิง: Hugh S. Taylor. Speroff’s clinical gynecologic endocrinology and infertility 9 ed: Wolters Kluwer 2020
จากขั้นตอนการประเมินที่กล่าวมาข้างต้น การวินิจฉัยแยกโรคของภาวะวัยสาวก่อนกำหนดว่าเกิดจากสาเหตุใด ต้องอาศัยการรวบรวมข้อมูลจากการซักประวัติ ตรวจร่างกาย การส่งตรวจทางห้องปฏิบัติการ รวมถึงการตรวจทางรังสี ซึ่งสามารถจำแนกภาวะ GDPP, GIPP และ benign pubertal variants ได้ดังตารางที่ 2
ตารางที่ 2 ตารางแสดงการวินิจฉัยแยกโรคสำหรับภาวะ precocious puberty
|
Nonprogressive pubertal variants |
GDPP or Central precocious puberty |
GIPP or Peripheral precocious puberty |
|
| การตรวจร่างกายและลักษณะทางเพศขั้นที่ 2 (Tanner stage) | ไม่มีการเปลี่ยนแปลงของระดับขั้นลักษณะทางเพศขั้นที่สองภายใน 3-6 เดือนจากการสังเกต | มีการเปลี่ยนแปลงของระดับขั้นลักษณะทางเพศขั้นที่สองใน 3-6 เดือน | มีการเปลี่ยนแปลง |
| อัตราเร็วในการเจริญเติบโต (ความสูง) | อัตราเร็วปกติ | อัตราเร็วสูง (มากกว่า 6 เซนติเมตรต่อปี) | อัตราเร็วสูง |
| อายุกระดูก (Bone age) | ปกติหรือมากกว่าอายุจริงเล็กน้อย | มากกว่าอายุจริง (มากกว่า 2SD) | มากกว่าอายุจริง |
| ระดับฮอร์โมนเอสโตรเจน (estrogen) ในเด็กผู้หญิง | เทียบเท่าระดับก่อนเข้าสู่วัยสาว | เทียบเท่าระดับก่อนเข้าสู่วัยสาวและระดับในวัยสาว | เพิ่มขึ้นในกรณีมีสาเหตุจากรังไข่ที่ผิดปกติ (GIPP) หรือได้รับฮอร์โมนเอสโตรเจนจากภายนอกมากเกินไป |
| ระดับฮอร์โมนเทสโทสเทอโรน (testosterone) ในเด็กผู้ชาย หรือเด็กผู้หญิงที่มีภาวะ virilization | เทียบเท่าระดับก่อนเข้าสู่วัยสาว | เทียบเท่าระดับก่อนเข้าสู่วัยสาวและระดับในวัยสาว | เทียบเท่าระดับในวัยสาว หรือเพิ่มขึ้นจากปกติ |
| ระดับฮอร์โมน LH ที่ไม่ได้รับการกระตุ้น (Basal serum LH) | เทียบเท่าระดับก่อนเข้าสู่วัยสาว (<0.2 IU/L) | เทียบเท่าระดับวัยสาว (0.2-0.3 IU/L) | ระดับต่ำกว่าปกติ หรือเทียบเท่าระดับก่อนเข้าสู่วัยสาว |
| GnRH stimulation test |
ระดับ LH เทียบเท่าระดับก่อนเข้าสู่วัยสาว LH:FSH ratio ต่ำ |
ระดับ LH เทียบเท่าระดับวัยสาว LH:FSH ratio สูง (>0.66) |
ไม่มีการเปลี่ยนแปลง หรือระดับ LH เทียบเท่าระดับก่อนเข้าสู่วัยสาว |
อ้างอิง: Oerter KE, Uriarte MM, Rose SR, et al. Gonadotropin secretory dynamics during puberty in normal girls and boys. J Clin Endocrinol Metab 1990; 71:1251
การรักษาภาวะวัยสาวก่อนกำหนดชนิด gonadotropin dependent
การรักษาภาวะเข้าสู่วัยสาวก่อนกำหนดชนิด GDPP ขึ้นอยู่กับสาเหตุ หากเกิดพยาธิสภาพในระบบประสาทส่วนกลาง ไม่ว่าจะเป็นเนื้องอก การติดเชื้อ การได้รับบาดเจ็บ การกำจัดพยาธิสภาพนั้นถือเป็นการรักษาที่เหมาะสม ในส่วนของ hypothalamic hamartomas ที่เป็นเนื้องอกชนิดหนึ่งในระบบประสาทส่วนกลาง และพบเป็นสาเหตุของการเกิดวัยสาวก่อนกำหนดได้บ่อยเป็นอันดับสอง การรักษาจะมุ่งเน้นการติดตามและเฝ้าระวังอาการทางระบบประสาท หากพบมีอาการชัก จะรักษาด้วยยาควบคุมการชัก และหากพบภาวะวัยสาวก่อนกำหนดจากเนื้องอกชนิดนี้สามารถรักษาด้วยยา GnRH agonist เพื่อยับยั้งการเข้าสู่วัยสาวก่อนกำหนดได้ ทั้งนี้การผ่าตัดไม่ใช่ทางเลือกแรกของเนื้องอกชนิดนี้ เนื่องจากเป็นเนื้องอกที่อยู่ในตำแหน่งที่ผ่าตัดยาก มีความเสี่ยงในการผ่าตัดสูง อีกทั้งหลังการผ่าตัดมีรายงานว่า ไม่สามารถรักษาอาการชักที่เกิดจากเนื้องอกให้หายขาดได้
สำหรับการรักษาที่จะขอกล่าวในบทความนี้จะเน้นในส่วนของการรักษา GDPP แบบ idiopathic เป็นหลัก เนื่องจากเป็นสาเหตุที่พบได้บ่อยที่สุด และสามารถรักษาด้วยการใช้ยาได้ โดยในกระบวนการรักษานั้น สิ่งที่ต้องคำนึงถึงและตอบคำถามให้ได้ คือ ใครบ้างควรได้รับการรักษา เป้าหมายการรักษาเป็นอย่างไร แนวทางการรักษา และสามารถตรวจติดตามการรักษาได้เช่นไร ซึ่งจะได้กล่าวในลำดับถัดไป
• กลุ่มเป้าหมายที่ควรได้รับการรักษา
เด็กที่มีภาวะเข้าสู่วัยสาวก่อนกำหนด ไม่จำเป็นต้องได้รับการรักษาด้วยยาในทุกราย บางรายสามารถเจริญเข้าสู่วัยสาวโดยที่ไม่พบความผิดปกติ และระดับความสูงอยู่ในเกณฑ์ที่เหมาะสม ซึ่งกลุ่มที่ควรได้รับการรักษาด้วยยานั้นมีข้อพิจารณา ดังนี้
o อายุ
- ในเด็กผู้หญิงที่มีภาวะ precocious puberty ก่อนอายุ 6 ปี หากได้รับการรักษาด้วย GnRH agonist มีรายงานว่าสามารถเพิ่มความสูงในวัยผู้ใหญ่ (adult height) ได้ 9-10 เซนติเมตร หรือช่วงอายุ 6-8 ปี เพิ่มความสูงได้ 4-7 เซนติเมตร (2)
- หากเกิดภาวะ precocious puberty เมื่ออายุใกล้เคียงกับช่วงอายุปกติที่จะเข้าสู่ภาวะวัยสาว การรักษาอาจไม่จำเป็น
o อัตราการพัฒนาของการเข้าสู่วัยสาว (pubertal progression)
- การพัฒนาแบบรวดเร็ว (rapid progression) ควรได้รับการรักษา
- การพัฒนาแบบช้า (slow progression) ไม่แนะนำรักษาด้วย GnRH agonist จากการศึกษาพบว่าไม่ได้ส่งผลต่อความสูงในวัยผู้ใหญ่มากนัก โดยเฉพาะเด็กที่มีภาวะ precocious puberty หลังอายุ 6 ปี มักจะเป็นพัฒนาการแบบช้า
o การคำนวณความสูงในวัยผู้ใหญ่ (predicted adult height)
- คำนวณความสูงจากความสูงของพ่อแม่ (midparental height or MPH) โดยมีสูตรการคำนวณดังนี้
- เด็กหญิง MPH = (ความสูงพ่อ (ซม.) + ความสูงแม่ (ซม.) – 13) / 2
- เด็กชาย MPH = (ความสูงพ่อ (ซม.) + ความสูงแม่ (ซม.) + 13) / 2
- ความสูงในวัยผู้ใหญ่ที่คาดคะเน คือ MPH ± 8.5 (ซม.)
- การคำนวณความสูงในวัยผู้ใหญ่ หากได้มากกว่า 150 เซนติเมตร ในเด็กผู้หญิง หรือ มากกว่า 160 เซนติเมตร ในเด็กผู้ชาย ไม่แนะนำรักษาด้วย GnRH agonist (2)
จากที่ได้กล่าวมาข้างต้น สรุปได้ว่ากลุ่มที่ควรได้รับการรักษาด้วย GnRH agonist คือ “เด็กผู้หญิงอายุน้อยกว่า 6 ปี ที่มีภาวะ Progressive GDPP พบการพัฒนาของเต้านมและขนบริเวณอวัยวะเพศ, advanced bone age (อายุกระดูกมากกว่าหรือเท่ากับ 1 ปี เมื่อเทียบกับอายุจริง) และอัตราการเพิ่มขึ้นของความสูงอย่างรวดเร็วเร็ว ที่เรียกว่า accelerated height velocity (มากว่า 6 เซนติเมตรต่อปี) ”
“เด็กผู้หญิงที่เกิด late onset GDPP ที่มีการพัฒนาเข้าสู่วัยสาวแบบช้า ไม่พบอัตราการเพิ่มขึ้นของความสูงอย่างรวดเร็ว แนะนำให้ติดตามอาการ 3-6 เดือน จากนั้นประเมินและตัดสินใจการรักษาอีกครั้ง”
• เป้าหมายของการรักษา
o ต้องการหยุดหรือชะลอการพัฒนาเข้าสู่วัยสาวจนกว่าอายุใกล้เคียงกับช่วงเข้าสู่วัยสาวปกติ
o ต้องการให้ความสูงใกล้เคียงความสูงปกติในวัยผู้ใหญ่
o ต้องการบรรเทาความเครียด วิตกกังวลของเด็กและผู้ปกครอง
• การรักษาด้วย GnRH agonist
เป้าหมายการใช้ยาในกลุ่ม GnRH agonist มุ่งหวังเพื่อกดการทำงานของ HPA axis ขนาดยาที่ใช้ในการรักษามีความหลากหลาย โดยมียาที่ใช้ในปัจจุบัน ดังนี้ (2)
o Buserelin 6.3 mg every 2 months
o Goserelin 3.6 mg every months or 9.8 mg every 3 months
o Histrelin 50 mg implant every year
o Leuprolide 3.75-7.5 mg monthly or 11.25 mg every 3 months
o Triptorelin 3.0-3.75 mg monthly or 11.25 mg every 3 months
การติดตามการรักษาหลังจากให้ยากลุ่ม GnRH agonist ว่าการรักษาได้ผลหรือไม่ ควรติดตามทุก 3-6 เดือนเป็นระยะ สิ่งที่ต้องประเมิน มีดังนี้
o พัฒนาการการเข้าสู่วัยสาว: หากการรักษาได้ผล การพัฒนาลักษณะทางเพศขั้นที่สอง (เต้านม, ขนบริเวณอวัยวะเพศ) ควรหยุดการพัฒนา หากมีประจำเดือนก็ควรหายไปหลังการรักษา
o อัตราการเพิ่มขึ้นของความสูง: อัตราการเพิ่มขึ้นของความสูงควรช้าลง
o อายุกระดูก (ควรตรวจทุก 6-12 เดือน): อายุกระดูกควรลดลง รวมถึง ความหนาแน่นของมวลกระดูก (bone density) ควรลดลงด้วยเช่นกัน แต่หลังหยุดการรักษา ค่ามวลกระดูกสูงสุด (peak bone mass) ควรกลับมาเป็นปกติ
o การวัดระดับความเข้มข้นของฮอร์โมน LH ในเลือด: โดยจะเจาะดูระดับ LH ในเลือด ประมาณ 30-60 นาที หลังได้รับการฉีด GnRH agonist ซ้ำในแต่ละครั้ง โดยระดับ LH ควรน้อยกว่า 3.0 IU/L
ระยะเวลาในการรักษาด้วย GnRH agonist ส่วนมากจะหยุดให้ยา เมื่ออายุจริงประมาณ 11 ปี อายุกระดูก 12 ปี และความสูงในวัยผู้ใหญ่ที่คาดคะเนไว้ใกล้เคียงกับความสูงตามพันธุกรรม(1) โดยส่วนใหญ่ GnRH agonist มักไม่พบผลเสียในระยะยาวจากการใช้ยา และไม่มีผลต่อ HPA axis หลังหยุดใช้ยา จากการศึกษาพบว่า HPA axis จะกลับมาทำงานได้ปกติหลังหยุดยาประมาณ 12-18 เดือน
ภาวะเข้าสู่วัยสาวก่อนกำหนดเกิดได้จากหลายสาเหตุ การค้นหาสาเหตุเป็นสิ่งสำคัญ โดยเน้นจากการซักประวัติ ตรวจร่างกาย ประเมินลักษณะทางเพศขั้นที่สอง รวมถึงการตรวจระดับฮอร์โมน เพื่อให้ได้การวินิจฉัยที่ถูกต้อง นำไปสู่การดูแลรักษาที่เหมาะสม เนื่องจากเด็กที่เข้าสู่ภาวะวัยสาวก่อนกำหนดไม่จำเป็นต้องได้รับการรักษาด้วย GnRH agonist ทุกราย ทั้งนี้ขึ้นอยู่กับอายุ อัตราการเพิ่มขึ้นของความสูง อายุกระดูก ที่จะนำมาพิจารณาในการตัดสินใจรักษา เพื่อมุ่งหวังให้เด็กมีความสูงที่ใกล้เคียงกับความสูงตามพันธุกรรม และลดความเครียดวิตกกังวลของทั้งเด็กและผู้ปกครอง ให้เด็กสามารถใช้ชีวิตได้อย่างปกติสุข
เอกสารอ้างอิง
- S.Berek J. Berek & Novak’s Gynecology 16 ed: Wolters Kluwer 2020.
- Hugh S. Taylor. Speroff’s clinical gynecologic endocrinology and infertility 9 ed: Wolters Kluwer 2020.
- Latronico AC, Brito VN, Carel JC. Causes, diagnosis, and treatment of central precocious puberty. Lancet Diabetes Endocrinol 2016;4:265-74.
- Kota AS, Ejaz S. Precocious Puberty. StatPearls Publishing; 2020 Jan-: https://www.ncbi.nlm.nih.gov/books/NBK544313/
- Chronological ageMarshall WA, Tanner JM. Variations in pattern of pubertal changes in girls. Arch Dis Child 1969 Jun;44(235): 291–303
- Stephen H Bradley , Neil Lawrence, Caroline Steele, Zainaba Mohamed. Precocious puberty. BMJ 2020;368:l6597
- DeSalvo DJ, Mehra R, Vaidyanathan P, Kaplowitz PB. In children with premature adrenarche, bone age advancement by 2 or more years is common and generally benign. J Pediatr Endocrinol Metab 2013; 26:215.
- Bangalore Krishna K, Fuqua JS, Rogol AD, et al. Use of Gonadotropin-Releasing Hormone Analogs in Children: Update by an International Consortium. Horm Res Paediatr 2019; 91:357.
- Wacharasindhu S, Srivuthana S, Aroonparkmongkol S, et al. Final adult height in “early normal pubertal girls” treated with gonadotropin releasing hormone agonists. J Med Assoc Thai 2003;86(Suppl 2):S170-3
- Siti Nadirah Ab Rahim, MBBS1,2, Julia Omar, MBBS, MPaTH3,4, Tuan Salwani Tuan Ismail, MBBS, MPaTH. Gonadotropin-releasing hormone stimulation test and diagnostic cutoff in precocious puberty: a mini review. Annals of Pediatric Endocrinology & Metabolism2020;25:152-155
- Carel JC, Leger J. Precocious puberty (clinical practice). N Engl J Med. 2008; 358:2366-2377
- Sang Heon Lee. The Diagnostic Value of Pelvic Ultrasound in Girls with Central Precocious Puberty. Chonnam Med J 2016;52:70-74


