Antepartum assessment
นพ. นาวิน ศักดาเดช
รศ. พญ. เฟื่องลดา ทองประเสริฐ
การตรวจสุขภาพทารกในครรภ์เป็นสิ่งที่จะช่วยยืนยันว่าทารกในครรภ์ปลอดภัย เป้าหมายของการตรวจ คือ ป้องกันทารกเสียชีวิตในครรภ์ โดยมีเทคนิคต่าง ๆ ที่ใช้ประเมินความเสี่ยงต่อการเกิดทารกเสียชีวิต ในสตรีตั้งครรภ์ที่มีภาวะต่าง ๆ เช่น เบาหวาน, ความดันโลหิตสูง, ครรภ์เป็นพิษ, การบาดเจ็บที่ท้อง เป็นต้น การตรวจสุขภาพทารกในครรภ์ที่ใช้ในปัจจุบันมีหลายวิธี ได้แก่ การนับลูกดิ้น, non-stress test (NST), contraction stress test (CST), acoustic stimulation test, biophysical profile (BPP), modified biophysical profile (mBPP) และ คลื่นเสียงดอพเลอร์ (1)
การนับลูกดิ้น (Maternal-fetal movement assessment)
การที่มารดารู้สึกลูกดิ้น เป็นวิธีที่ใช้กันมานานในการบอกถึงสุขภาพของทารกในครรภ์ การรับรู้ถึงทารกดิ้นที่ลดลงจากปกติอาจแสดงถึงทารกอยู่ในภาวะคับขัน หรือ เสียชีวิต โดยมีอย่างน้อยร้อยละ 40 ของหญิงตั้งครรภ์ ที่จะมาตรวจด้วยลูกดิ้นน้อยลงระหว่างตั้งครรภ์ (1-3)
วิธีนับลูกดิ้น
การนับลูกดิ้นที่ใช้กันในปัจจุบันมีหลายวิธี ซึ่งขึ้นกับความสะดวกในการนำไปใช้ แต่มีวิธีที่นิยมใช้ ดังนี้
- Modified Cardiff count to ten” โดย Baskett และ Liston (4) คือ นับจำนวนเด็กดิ้นจนครบ 10 ครั้ง ในเวลา 4 ชั่วโมง ซึ่งนิยมให้นับในช่วงเช้า 8.00-12.00 น. ถ้ามีความผิดปกติ ในตอนบ่ายให้มาพบแพทย์ทันที
- Sadovsky และ Polishuk (5) คือ การนับลูกดิ้น 3 เวลาหลังมื้ออาหาร ครั้งละ 1 ชั่วโมง ถ้าน้อยกว่า 3 ครั้งต่อชั่วโมง แปลผลว่าผิดปกติ และถ้านับต่ออีก 6-12 ชั่วโมงต่อวัน รวมจำนวนครั้งที่ดิ้นใน 12 ชั่วโมงต่อวัน เรียกว่า “daily fetal movement record (DFMR)” ถ้าน้อยกว่า 10 ครั้ง ถือว่าผิดปกติ
Contraction stress testing
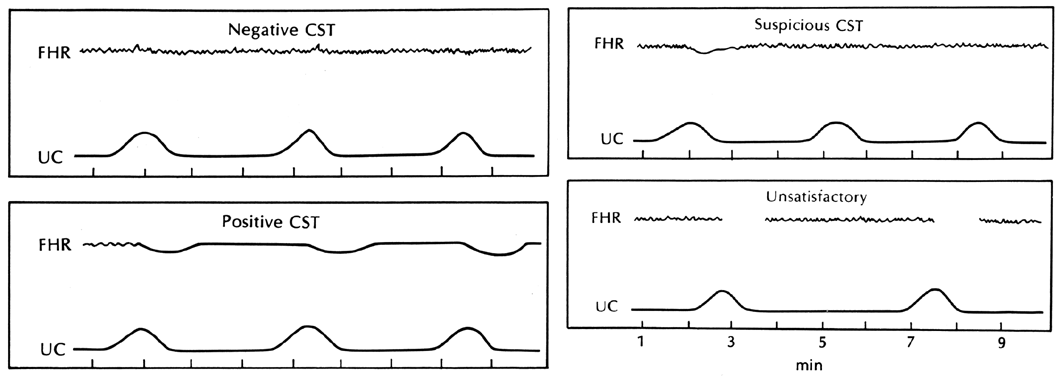
การตรวจด้วย Contraction stress test หรือ CST ขึ้นอยู่กับการตอบสนองของทารกต่อระดับออกซิเจนระหว่างที่มดลูกหดตัว ถ้าทารกขาดออกซิเจนจะมีการกระตุ้นตัวรับ (baroreceptor, chemoreceptor) ทำให้เกิดการตอบสนองโดยหัวใจจะเต้นช้าลงและจะแสดงออกมาในลักษณะ late deceleration (2)
การตรวจด้วย CST จะทำในรายที่เป็น nonreactive NST โดยวิธีการทำต้องมีการหดรัดตัวของมดลูกร่วมด้วย ถ้าไม่มีต้องชักนำให้เกิด ซึ่งมีวิธีการชักนำอยู่ 2 วิธี คือ การกระตุ้นด้วย oxytocin หรือ nipple stimulation. ผลของการตรวจ CST แบ่งได้ตามตาราง (3)
|
Criteria for Interpretation of the Contraction Stress Test |
|
|
Negative |
no late or significant variable decelerations |
|
Positive |
late decelerations following 50% or more of contractions (even if the contraction frequency is fewer than three in |
|
Equivocal-suspicious |
intermittent late decelerations or significant variable decelerations |
|
Equivocal-hyperstimulatory |
fetal heart rate decelerations that occur in the presence of contractions more frequent than |
|
Unsatisfactory |
fewer than three contractions in 10 minutes or an uninterpretable tracing |
ข้อห้ามของการทำ CST (relative contraindication) คือ ภาวะที่ไม่ต้องการให้เกิดการเจ็บครรภ์หรือการคลอด เช่น
- Preterm labor หรือมีความเสี่ยงสูงในการเกิด preterm labor.
- Preterm premature rupture of membrane
- มีประวัติผ่าตัดมดลูกหรือ classic cesarean delivery.
- Placenta previa
- Multiple gestation
- Polyhydramnios เป็นต้น
Fetal acoustic stimulation test (FAST)
หลักการเดียวกันกับการทำ NST แต่มีการกระตุ้นด้วยกล่องเสียงเทียม (artificial larynx) บริเวณท้องมารดา โดยกระตุ้น 1-3 วินาที สามารถกระตุ้นซ้ำได้ 3 ครั้ง ถ้ามี acceleration ตามเกณฑ์ reactive ของ NST ถือว่าปกติ ถ้า nonreactive ให้ดูแลเหมือนรายที่ตรวจด้วย NST คือทำการตรวจยืนยันด้วยวิธีอื่นต่อไป (3, 6)
Biophysical profile (BPP)
การตรวจ biophysical profile (BPP) เป็นการตรวจสุขภาพทารกในครรภ์ชนิดหนึ่ง โดยมีการตรวจทั้งหมด 5 อย่าง โดยการตรวจแต่ละอย่างถ้าผลการตรวจปกติจะได้ 2 คะแนน แต่ถ้าผลการตรวจผิดปกติจะได้ 0 คะแนน (1, 3)
|
Components and Scores for the Biophysical Profile |
||
|
Component |
Score 2 |
Score 0 |
|
Nonstress testa |
≥2 accelerations of ≥15 beats/min for ≥15 sec within 20–40 min |
0 or 1 acceleration within 20–40 min |
|
Fetal breathing |
≥1 episode of rhythmic breathing lasting ≥30 sec within 30 min |
<30 sec of breathing within 30 min |
|
Fetal movement |
≥3 discrete body or limb movements within 30 min |
<3 discrete movements |
|
Fetal tone |
≥1 episode of extremity extension and subsequent return to flexion |
0 extension/flexion events |
|
Amnionic fluid volumeb
|
A pocket of amnionic fluid that measures at least 2 cm in two planes perpendicular to each other (2 × 2 cm pocket) |
Largest single vertical pocket ≤2 cm |
a : May be omitted if all four sonographic components are normal.
b : Further evaluation warranted, regardless of biophysical composite score, if largest vertical amnionic fluid pocket ≤2 cm
ผลการตรวจ
- 8-10 คะแนน ปกติ
- 6 คะแนน equivocal
- =< 4 คะแนน ผิดปกติ
|
Interpretation of Biophysical Profile Score |
||
|
Biophysical Profile Score |
Interpretation |
Recommended Management |
|
10 |
Normal, nonasphyxiated fetus |
No fetal indication for intervention; repeat test weekly except in diabetic patients and postterm pregnancy (twice weekly) |
|
8/10 (Normal AFV) 8/8 (NST not done) |
Normal, nonasphyxiated fetus |
No fetal indication for intervention; repeat testing per protocol |
|
8/10 (Decreased AFV) |
Chronic fetal asphyxia suspected |
Deliver |
|
6 |
Possible fetal asphyxia |
– If amnionic fluid volume abnormal, deliver – If normal fluid at >36 weeks with favorable cervix, deliver – If repeat test ≤6, deliver – If repeat test >6, observe and repeat per protocol |
|
4 |
Probable fetal asphyxia |
Repeat testing same day; if biophysical profile score ≤6, deliver |
|
0 to 2 |
Almost certain fetal asphyxia |
Deliver |
|
AFV = amnionic fluid volume; NST = nonstress test. |
||
Modified BPP (6)
การประเมินสุขภาพทารกในครรภ์ด้วย biophysical profile ประกอบไปด้วย acute และ chronic marker ที่จะช่วยบอกความเสี่ยงของทารกในครรภ์ได้เป็นอย่างดี เนื่องจากการตรวจพฤติกรรมทารกด้วยอัลตราซาวด์ในบางครั้งอาจใช้เวลานานและไม่สามารถทำได้ในทุกราย จึงมีการประยุกต์วิธีการตรวจให้เหมาะสม โดยมีการปรับลดขั้นตอนและเพิ่มการตรวจบางอย่างเข้าไป โดยตรวจ NST ที่เป็น acute marker ร่วมกับ amniotic fluid index ซึ่งเป็น chronic marker รวมเรียกว่า modified biophysical profile
วิธีการตรวจ
- Non stress test และแปลผลเป็น reactive และ nonreactive ใช้เกณฑ์เดียวกับ biophysical profile คือ มีอย่างน้อย 2 accelerations ที่มีขนาดอย่างน้อย15 bpm นานอย่างน้อย 15 วินาที ที่สัมพันธ์กับการเคลื่อนไหวของทารกในช่วง 20 นาที
- amniotic fluid index (AFI) วิธีการวัดทำได้โดยแบ่ง บริเวณมดลูกที่หน้าท้องมารดาเป็น 4 ส่วน ให้วัดปริมาณน้ำคร่ำในแนวดิ่งของแอ่งที่ลึกที่สุดของแต่ละส่วน แล้วนำค่าที่ได้มารวมกัน ถ้าน้อยกว่า 5 แปลผลว่าผิดปกติ
คลื่นเสียงดอพเลอร์
การตรวจด้วยดอพเลอร์เป็น noninvasive technique ใช้ประเมินระบบไหลเวียนโลหิต ดูความต้านทานของเส้นเลือดในหญิงตั้งครรภ์ โดยดูความผิดปกติของรูปคลื่นเสียง (1) อาศัยหลักการเมื่อมีปัญหา uteroplacental insufficiency การไหลเวียนของเลือดที่รกจะลดลง ความต้านทานของรกจะเพิ่มขึ้น ทำให้การไหลเวียนของเลือดในจังหวะคลายตัวน้อยลง ลักษณะรูปคลื่นที่ผิดปกติจะเห็น diastole(d) wave ต่ำลง ถ้าในรายที่รุนแรง ลักษณะของ d wave จะหายไป เรียกว่า absent end diastolic velocity(AEDV) หรืออาจะจะมีการสะท้อนหรือไหลย้อนกลับเป็น reverse end diastolic velocity(REDV) ได้ เส้นเลือดที่นิยมตรวจวัดเพื่อประเมินสุขภาพทารกในครรภ์ ได้แก่ umbilical artery, middle cerebral artery, ductus venosus และ umbilical vein (6)
ค่าที่ใช้ในการประเมิน ได้แก่ peak systolic velocity and frequency shift (S), end-diastolic frequency shift (D), mean peak frequency shift over the cardiac cycle (A) โดยนำไปคำนวณเป็นค่าต่าง ๆ ดังนี้ (1)
- Systolic to diastolic ratio (S/D)
- Resistance index (S-D/S)
- Pulsatility index (S-D/A)
Non-stress test (NST)
NST เป็นวิธีที่นิยมในการตรวจสุขภาพทารกในครรภ์ เนื่องจากเป็น noninvasive และสามารถทำได้ง่ายและสะดวก อาศัยหลักการการเปลี่ยนแปลงอัตราการเต้นของหัวใจ ดู fetal heart rate variability ซึ่งเป็นการตอบสนองของระบบประสาทอัตโนมัติต่อสิ่งกระตุ้น (7)
รูปแบบการเต้นของหัวใจทารกในครรภ์ (fetal heart rate pattern) (6, 8)
FHR baseline ทารกปกติจะอยู่ระหว่าง 110-160 bpm
FHR variability คือ การแปรปรวนของการเต้นของหัวใจ ถ้าเป็นความแปรปรวนระหว่างการเต้นแต่ละครั้ง เรียกว่า beat to beat variability หรือ short term variability แต่ถ้าเป็นความแปรปรวนของ baseline FHR ในแต่ละช่วงเวลา เรียกว่า long term variability
- Absent variability คือ ไม่มีความแปรปรวนของ FHR เมื่อมองด้วยตาเปล่า สัมพันธ์กับภาวะ asphyxia ของทารกในครรภ์สูง
- Minimal variability คือ สังเกตเห็นความแปรปรวนของ FHR ได้แต่มีขนาดน้อยกว่าหรือเท่ากับ 5 bpm สัมพันธ์กับภาวะ acidosis ของทารกในครรภ์ แต่อาจไม่มี asphyxia ก็ได้
- Moderate (normal) variability คือช่วงขนาดของความแปรปรวนอยู่ระหว่าง 6-25 bpm มักพบในทารกปกติ
- Marked variability คือ ความแปรปรวนของ FHR มากกว่า 25 bpm สัมพันธ์กับการเคลื่อนไหวของทารกในครรภ์ และยังเป็นการตอบสนองต่อภาวะขาดออกซิเจน
FHR acceleration คือ การเพิ่มขึ้นของ FHR อย่างฉับพลัน มากกว่าหรือเท่ากับ 15 bpm และนานกว่า 15 วินาที แต่น้อยกว่า 2 นาที แต่ถ้านานกว่า 2 นาที แต่ไม่ถึง 10 นาที จัดเป็น prolonged deceleration แต่ในรายที่อายุครรภ์น้อยกว่า 32 สัปดาห์ เกณฑ์การวินิจฉัยลดลงเป็น เพิ่มขึ้น 10 bpm นานกว่า 10 วินาที
FHR deceleration คือ การลดลงของ FHR ซึ่งแบ่งเป็น 3 ชนิด
- Early deceleration คือ การลดลงของ FHR อย่างช้า ๆ ค่อยเป็นค่อยไปและกลับคืนสู่ baseline อย่างช้า ๆ สัมพันธ์กับการหดรัดตัวของมดลูก โดยจุดตั้งต้นของการลดลงของ FHR จุดต่ำสุด และการกลับคืนสู่ baseline จะตรงกับจุดเริ่มต้นของการหดรัดตัวของมดลูก จุดสูงสุด และการคลายตัวของมดลูกกลับคืนสู่ baseline ตามลำดับ ใช้เวลาจากจุดเริ่มต้นจนถึงจุดต่ำสุดมากกว่าหรือเท่ากับ 30 วินาที
- Variable deceleration คือ การลดลงของ FHR อย่างฉับพลัน สามารถสังเกตได้ด้วยตาเปล่า โดย FHR จะลดลงมากกว่าหรือเท่ากับ 15 bpm คงอยู่นานมากกว่าหรือเท่ากับ 15 วินาที และไม่นานเกิน 2 นาที โดยอาจจะสัมพันธ์กับการหดรัดตัวของมดลูกหรือไม่ก็ได้ การลดลงของ FHR ใช้เวลาจากจุดเริ่มต้นจนถึงจุดต่ำสุดน้อยกว่า 30 วินาที
- Late deceleration คือ การลดลงของ FHR อย่างช้า ๆ ค่อยเป็นค่อยไปและกลับคืนสู่ baseline อย่างช้า ๆ สัมพันธ์กับการหดรัดตัวของมดลูก โดยจุดตั้งต้นของการลดลงของ FHR จุดต่ำสุด และการกลับคืนสู่ baseline จะเกิดช้ากว่าจุดเริ่มต้นของการหดรัดตัวของมดลูก จุดสูงสุด และการคลายตัวของมดลูกกลับคืนสู่ baseline ตามลำดับ การลดลงของ FHR จะใช้เวลาจากจุดเริ่มต้นจนถึงจุดต่ำสุดมากกว่าหรือเท่ากับ 30 วินาที
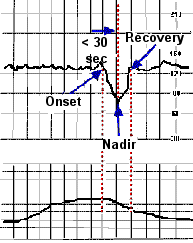
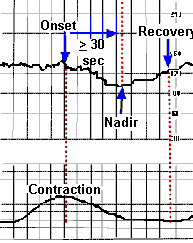
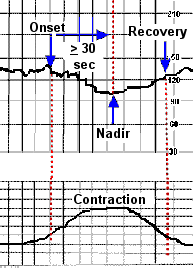
Early DC Variable DC Late DC
การแปลผล
Reactive หมายถึง การเพิ่มขึ้นของ FHR มากกว่าหรือเท่ากับ 15 bpm และนานกว่า 15 วินาที อย่างน้อย 2 ครั้งในช่วงการตรวจ 20 นาที ถ้าอายุครรภ์น้อยกว่า 32 สัปดาห์ ให้ลดเกณฑ์ลง ให้มีการเพิ่มขึ้นของ FHR อย่างน้อย 10 bpm และนานกว่า 10 วินาที โดยที่ FHR baseline อยู่ในช่วง 110-160 bpm และ baseline variability อยู่ในช่วง 5-25 bpm
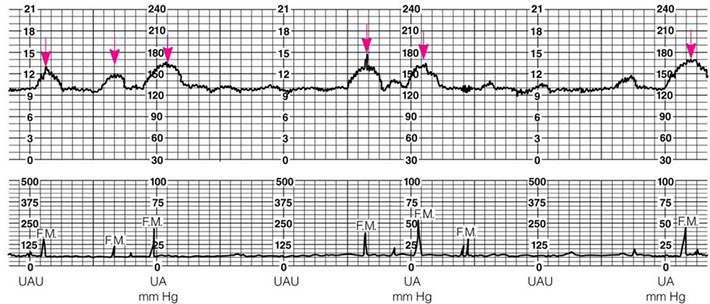
Non-reactive หมายถึง การเพิ่มขึ้นของ FHR ไม่เป็นไปตามเกณฑ์หรือไม่มีการเพิ่มขึ้นของ FHR เลยในการตรวจนาน 40 นาที
ประสิทธิภาพของ NST
NST ถือว่ามี ความจำเพาะสูง มากกว่าร้อยละ 90 แต่ความไวต่ำประมาณร้อยละ 50 ดังนั้น NST reactive สามารถเชื่อมั่นได้ว่าทารกในครรภ์สุขภาพดี แต่ถ้า nonreactive ยังบอกไม่ได้ว่าทารกอยู่ในภาวะอันตรายจริงหรือไม่ต้องตรวจยืนยันเพิ่มเติม
Indication for antepartum fetal surveillance (9)
Maternal conditions
- Pregestational diabetes mellitus
- Hypertensive disorder
- Systemic lupus erythematosus
- Chronic renal disease
- Antiphospholipid syndrome
- Hyperthyroidism (poorly controlled)
- Hemoglobinopathies (sickle cell, sickle cell–hemoglobin C, or sickle cell–thalassemia disease)
- Cyanotic heart disease
Pregnancy-related conditions
- Gestational hypertension
- Preeclampsia
- Decreased fetal movement
- Gestational diabetes mellitus (poorly controlled or medically treated)
- Oligohydramnios
- Fetal growth restriction
- Late term or postterm pregnancy
- Isoimmunization
- Previous fetal demise (unexplained or recurrent risk)
- Monochorionic multiple gestation (with significant growth discrepancy)
การตรวจสุขภาพทารกในครรภ์ควรเริ่มตรวจตอนไหน และควรตรวจบ่อยแค่ไหน?
|
Indications |
Test |
When to start |
Frequency |
|
1. Pregestational DM with no complication (10) |
NST |
32 weeks |
– weekly – twice a week (36 – delivery) |
|
2. Pregestational DM with complication (IUGR, oligohydramnios, preeclampsia, poor controlled blood sugar) (10) |
NST |
26 weeks |
– twice a week |
|
3. Gestational DM poor glycemic control (on insulin) (11) |
NST + AFI |
32 weeks |
– twice a week |
|
4. Chronic hypertension with superimposed preeclampsia or IUGR (12) |
NST or BPP Doppler in the latter weeks of pregnancy |
32 weeks |
– twice a week |
|
5. Preeclampsia (13) |
NST + AFI or BPP |
Time of diagnosis |
– twice a week |
|
6. Gestation hypertension (14) |
NST + AFI or BPP |
32 weeks |
– weekly |
|
7. Fetal growth restriction (15) |
NST + AFI |
Time of diagnosis |
– weekly |
|
8. Fetal growth restriction with oligohydramnios, preeclampsia, decelerating fetal growth, severe growth restriction, increase umbilical artery doppler index (15) |
BPP |
Time of diagnosis |
– twice a week |
|
9. IUGR with AEDV or REDV (15) |
BPP |
Time of diagnosis |
– daily |
|
10. Twin (DCDA) (16) |
NST |
32 weeks |
– weekly |
|
11. Twin (MCDA) (16) |
NST |
28-32 weeks |
– weekly or twice a week in some center |
|
12. Twin with fetal growth restriction (16) |
NST |
28 weeks |
– twice a week |
|
13. Twin (MCMA) (16) |
Fetal heart rate |
24-28 weeks |
– twice a week |
|
NST |
28 weeks |
– twice a week |
|
|
14. Nearly or Postterm pregnancy (17) |
NST + AFI |
41 weeks |
– twice a week |
|
15. Decrease fetal movement (18) |
NST |
– |
– |
|
16. SLE (19) |
NST |
Final 4 – 6 weeks |
– weekly |
|
17. SLE with positive anti-Ro/SSA or anti-La/SSB (20) |
pulsed-Doppler fetal echocardiography (AV time) |
18-25 weeks |
– Weekly |
|
18. Antiphospholipid syndrome (21) |
NST or BPP |
32 weeks |
– Weekly or twice a week |
|
19. Alloimmunization (MCA-PSV > 1.5 MoMs) (22) |
NST |
32 weeks |
– weekly |
|
20. Oligohydramnios (23) |
NST + AFI |
32 weeks |
– weekly or twice a week |
|
21. Prior fetal demise (24) |
NST |
Prior to GA of the previous stillbirth and by 32 weeks |
– weekly – twice a week |
เอกสารอ้างอิง
- Practice bulletin no. 145: antepartum fetal surveillance. Obstet Gynecol. 2014;124(1):182-92.
- Signore C, Spong C. Overview of antepartum fetal surveillance: Up To Date; 2018 [2019 Dec 9]. Available from: http://www.uptodate.com.
- Cunningham FG, Leveno KJ, Bloom SL, Dashe JS, Hoffman BL, Casey BM, et al. Williams Obstetrics : Fetal assessment. 25th ed ed. United state: Mc Graw Hill; 2018. p. 331-41.
- Baskett TF, Liston RM. Fetal movement monitoring: clinical application. Clin Perinatol. 1989;16(3):613-25.
- Sadovsky E, Polishuk WZ. Fetal movements in utero: nature, assessment, prognostic value, timing of delivery. Obstet Gynecol. 1977;50(1):49-55.
- สุชยา ลือวรรณ. การตรวจสุขภาพทารกในครรภ์: มหาวิทยาลัยเชียงใหม่; 2558 [9 ธันวาคม 2562]. Available from: https://w1.med.cmu.ac.th/obgyn/index.php?option=com_content&view=article&id=1093:2015-02-22-23-15-51&catid=38&Itemid=480.
- Miller DA. Nonstress test and contraction stress test: Up To Date; 2019 [2019 Dec 9]. Available from: http://www.uptodate.com.
- American College of O, Gynecologists. ACOG Practice Bulletin No. 106: Intrapartum fetal heart rate monitoring: nomenclature, interpretation, and general management principles. Obstet Gynecol. 2009;114(1):192-202.
- Liston R, Sawchuck D, Young D, Society of O, Gynaecologists of C, British Columbia Perinatal Health P. Fetal health surveillance: antepartum and intrapartum consensus guideline. J Obstet Gynaecol Can. 2007;29(9 Suppl 4):S3-56.
- Ecker JL. Pregestational (preexisting) diabetes mellitus: Obstetric issues and management: Up To Date; 2019 [2019 Dec 9]. Available from: http://www.uptodate.com.
- Caughey AB. Gestational diabetes mellitus: Obstetric issues and management: Up To Date; 2019 [2019 Dec 9]. Available from: http://www.uptodate.com.
- August P. Management of hypertension in pregnant and postpartum women: Up To Date; 2019 [2019 Dec 9]. Available from: http://www.uptodate.com.
- Norwitz ER. Preeclampsia: Management and prognosis: Up To Date; 2019 [2019 Dec 8]. Available from: http://www.uptodate.com.
- Magloire L, Funai EF. Gestational hypertension: Up To Date; 2019 [2019 Dec 8]. Available from: http://www.uptodate.com.
- Resnik R. Fetal growth restriction: Evaluation and management: Up To Date; 2019 [2019 Dec 8 ]. Available from: http://www.uptodate.com.
- Chasen ST, Chervenak FA. Twin pregnancy: Prenatal issues: Up To Date; 2019 [2019 Dec 8]. Available from: http://www.uptodate.com.
- Norwitz ER. Postterm pregnancy: Up To Date; 2019 [2019 Dec 8]. Available from: http://www.uptodate.com.
- Fretts RC. Decreased fetal movement: Diagnosis, evaluation, and management: Up To Date; 2019 [2019 Dec 8]. Available from: http://www.uptodate.com.
- Bermas BL, Smith NA. Pregnancy in women with systemic lupus erythematosus: Up To Date; 2018 [2019 Dec 8]. Available from: http://www.uptodate.com.
- Buyon JP. Neonatal lupus: Epidemiology, pathogenesis, clinical manifestations, and diagnosis: Up To Date; 2019 [2019 Dec 8]. Available from: http://www.uptodate.com.
- Lockwood CJ, Lockshin MD. Antiphospholipid syndrome: Pregnancy implications and management in pregnant women: Up To Date; 2019 [2019 Dec 8]. Available from: http://www.uptodate.com.
- Jr KJM. Management of pregnancy complicated by RhD alloimmunization: Up To Date; 2019 [2019 Dec 8]. Available from: http://www.uptodate.com.
- Beloosesky R, Ross MG. Oligohydramnios: Up To Date; 2019 [2019 Dec 8]. Available from: http://www.uptodate.com.
- Fretts RC, Spong C. Late fetal death and stillbirth: Incidence, etiology, and prevention: Up To Date; 2019 [2019 Dec 8]. Available from: http://www.uptodate.com.


