Approach to the patient with an adnexal mass
พญ. ปานวาด หาญอมร
รศ. พญ. จารุวรรณ แซ่เต็ง
บทนำ (Introduction)
ก้อนที่ปีกมดลูก (adnexal mass) ในที่นี้หมายรวมถึง ก้อนที่รังไข่ ท่อนำไข่ และเนื้อเยื่อเกี่ยวพันในบริเวณใกล้เคียง เป็นปัญหาที่พบบ่อยในทางนรีเวช ประมาณกันว่า ในประเทศสหรัฐอเมริกาพบว่า ตลอดชีวิตของผู้หญิงมีโอกาสได้รับการผ่าตัดจากก้อนเนื้องอกที่รังไข่ประมาณ 5-10% โดยก้อนที่ปีกมดลูกนี้สามารถพบได้ในผู้หญิงทุกช่วงอายุ และชนิดของก้อนอาจแตกต่างกันไปตามช่วงอายุเช่นกัน โดยหลักการสำคัญของการประเมินก้อนที่ปีกมดลูก คือการประเมิน acute condition เช่น การตั้งครรภ์นอกมดลูก (ectopic pregnancy) และลักษณะก้อนที่สงสัยมะเร็งออกให้ได้ เพื่อการรักษาที่เหมาะสม
หลักการประเมินก้อนที่ปีกมดลูก (Clinical approach)
1. Anatomic location
ตารางที่ 1 : ก้อนที่ปีกมดลูกจำแนกตามตำแหน่งที่เกิด
|
Gynecologic : Ovarian |
Gynecologic : Tubal |
Gynecologic : Extraovarian and extratubal |
Nongynecologic |
|
Benign |
|
|
|
|
|
|
|
|
Malignant or borderline |
|
|
|
|
|
|
|
Modified from : Rauh-Hain JA, Melamed A, Buskwofie A, Schorge JO. Adnexal mass in the postmenopausal patient. Clin obstet gynecol 2015; 58:53.(1)
2. Age and reproductive status
• Children and adolescents
ก้อนที่ปีกมดลูกในช่วงวัยเด็กและวัยรุ่นนั้นพบน้อย แต่มีโอกาสที่จะเกิด adnexal torsion และ ovarian malignancy สูงกว่าในวัยเจริญพันธุ์ (reproductive age) โดย Germ cell tumor เป็นมะเร็งรังไข่ที่พบมากที่สุด ประมาณ 35% เมื่อเทียบกับที่พบในผู้ใหญ่ประมาณ 20%
• Premenopausal women
ก้อนที่ปีกมดลูกในวัยนี้พบได้มากและส่วนใหญ่เป็นก้อนเนื้องอกธรรมดา (benign adnexal mass) เนื่องจากก้อนเนื้องอกเหล่านี้มักสัมพันธ์กับ menstrual cycle และ reproductive hormone เช่น follicular cyst, corpus luteum cyst และ endometriomas เป็นต้น ส่วน ovarian และ fallopian tube cancer นั้นพบน้อยในกลุ่มวัยนี้เมื่อเทียบกลับกลุ่ม menopause อย่างไรก็ตามอุบัติการณ์การเกิด ovarian cancer เพิ่มตามอายุที่เพิ่มขึ้น
• Pregnant women
ก้อนที่ปีกมดลูกบางชนิดสัมพันธ์กับการตั้งครรภ์ เช่น การตั้งครรภ์นอกมดลูก (Ectopic pregnancy),
Luteoma, Theca lutein cyst และ corpus luteum cyst เป็นต้น
• Postmenopausal woman
สถิติในประเทศสหรัฐอเมริกาพบว่าอายุเฉลี่ยของผู้หญิงที่เป็นมะเร็งรังไข่คือ 63 ปี ดังนั้นในช่วงวัย
หมดประจำเดือน สิ่งสำคัญในการประเมินก้อนที่ปีกมดลูกคือการ excluding malignancy
การประเมินทั่วไป (General evaluation)
• Medical history
อาการนำที่พบได้บ่อยที่สุดคือ อาการปวดหรือแน่นท้องน้อย(pelvic pain) (2) ควรซักประวัติเพิ่มเติมเพื่อดูลักษณะอาการปวด เวลาที่เริ่มปวด ตำแหน่ง อาการปวดสัมพันธ์กับปัจจัยอื่น เช่น การมีประจำเดือน เป็นต้น ก้อนที่ปีกมดลูกที่ severe pain, abrupt onset หรือ อาการปวดในหญิงตั้งครรภ์จำเป็นต้องได้รับการประเมินอย่างเร่งด่วน
ผู้ป่วยบางรายอาจมาด้วยเลือดออกผิดปกติจากช่องคลอด หากอยู่ในวัยเจริญพันธุ์ควรได้รับการทดสอบการตั้งครรภ์ทุกราย บางรายอาจมาด้วยอาการที่เกิดจากการสร้างฮอร์โมนจากก้อนเนื้องอก เช่น เนื้องอกกลุ่ม sex cord-stromal tumors
ประวัติเกี่ยวกับตกขาวผิดปกติ ไข้ เพื่อช่วยวินิจฉัย Tuboovarian abscess ในคนไข้ที่สงสัย endometrioma หรือ hydrosalpinx ควรซักประวัติเกี่ยวกับ infertility เพิ่มเติม กรณีสงสัย ovarian cancer ควรซักประวัติปัจจัยเสี่ยงที่ทำให้เกิด ovarian cancer ด้วย
ตารางที่ 2 : ปัจจัยเสี่ยงต่อการเกิดมะเร็งรังไข่
|
Risk of ovarian cancer |
Relative risk |
Lifetime probability, percent |
|
General population |
1.0 |
1.4 |
|
BRCA1 gene mutation |
|
35-46 |
|
BRCA2 gene mutation |
|
13-23 |
|
Lynch syndrome (hereditary nonpolyposis colon cancer) |
|
3-14 |
|
Family history of ovarian cancer (negative testing for a familial ovarian cancer syndrome) |
Uncertain |
|
|
Infertility |
2.67 |
|
|
Polycystic ovarian syndrome |
2.52 |
|
|
Endometriosis (increase in risk of clear cell, endometrioid, or low grade serous carcinomas ) |
2.04 |
|
|
Cigarette smoking (increase in risk of mucinous carcinoma) |
2.1 |
|
|
Intrauterine device |
1.76 |
|
|
Past use of oral contraceptives |
0.73 |
|
|
Past breast feeding (for > 12 months) |
0.72 |
|
|
Tubal ligation |
0.69 |
|
|
Previous pregnancy |
0.6 |
|
Modified from : Uptodate “Approach to the patient with an adnexal mass”(3)
• Physical examination
การตรวจร่างกายควรบันทึกลักษณะของก้อนที่ตรวจได้ให้ครบ เช่น ขนาด (size), ตำแหน่ง (site), รูปร่าง (shape), พื้นผิว (surface), consistency, ก้อนยึดติดกับอวัยวะข้างเคียงหรือไม่ (mobility), กดเจ็บที่ตำแหน่งก้อนหรือไม่ (tenderness)
ลักษณะก้อนที่สงสัยมะเร็งได้แก่ ก้อนแข็ง (solid mass), ผิวไม่เรียบ (irregular surface), ก้อนติดกับอวัยวะข้างเคียงไม่สามารถขยับได้(fixed) หรือคลำได้ nodularity ที่บริเวณ cul-de-sac อย่างไรก็ตาม endometrioma และ tuboovarian abscess ก็อาจมีลักษณะดังกล่าวได้ นอกจากตรวจลักษณะของก้อนแล้ว การดูท้องว่ามี distension หรือตรวจพบ ascites อาจทำให้สงสัยมะเร็งมากขึ้น อีกทั้งควรตรวจร่างกายในระบบอื่นๆ เพื่อดูว่ามีการกระจายของมะเร็งไปยังอวัยวะอื่นหรือไม่ โดยตำแหน่งที่พบการกระจายของมะเร็ง กลุ่ม epithelial ovarian cancer บ่อยๆ ได้แก่ rectum, liver, spleen, lungs, inguinal หรือ supraclavicular lymph nodes เป็นต้น
กรณีที่ก้อนนั้นเกิดการอักเสบ เวลาตรวจด้วยการคลำที่ก้อนผู้ป่วยจะรู้สึกเจ็บ เช่นก้อนที่เกิดจาก tuboovarian abscess แต่ในบางครั้ง ovarian malignancy ก็อาจมีอาการปวดได้
การตรวจ rectovaginal examination จะช่วยทำให้คลำรังไข่ที่อยู่ด้านหลังได้ดีขึ้น โดยปกติการตรวจพบ rectal mass หรือตรวจพบ fecal occult blood มักไม่ค่อยสัมพันธ์กับก้อนที่ปีกมดลูกหรือกลุ่ม epithelial ovarian cancer เนื่องจากการลุกลามแบบ direct transmural extension นั้นพบได้น้อย อย่างไรก็ตามกลุ่ม rectal endometriosis หรือ clear cell, endometrioid cancer อาจเกิดจาก endometriosis ที่บริเวณ rectal wall ได้
• Imaging studies
Pelvic ultrasound ถือเป็น investigation of choice ในการ evaluate ก้อนที่ปีกมดลูก การทำ transabdominal ultrasound จะช่วยประเมินลักษณะของก้อนได้ดี โดยเฉพาะก้อนที่โตออกมาจากอุ้งเชิงกราน ส่วน transvaginal ultrasound จะช่วยในการ identified pelvic structure ได้ดี artifact น้อย แต่ไม่จำเป็นทำตอน full bladder
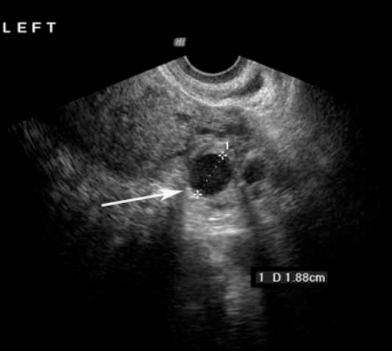
รูปภาพที่ 1 : Left ovary with simple anechoic clear cyst (follicular cyst)
หากการทำ ultrasound ผลไม่แน่ชัด การทำ MRI ถือเป็น second imaging study เพื่อช่วยในการวางแผนการผ่าตัด
Steps in characterizing a mass
Step 1 : Is it a simple cyst?
Simple cyst จะมีลักษณะ anechoic fluid filling the cyst cavity, thin walls, distal acoustic enhancement
ในกลุ่ม premenopausal women simple cyst ที่มีขนาดเล็กกว่า 3 cm มันจะเป็น normal follicle ซึ่งบางครั้งอาจใหญ่ได้ถึง 5 cm โดย Society of Radiologists in Ultrasound (SRU) ไม่แนะนำให้ติดตามหากไม่มีอาการผิดปกติ หากขนาด 5-7 cm แนะนำให้ติดตาม ultrasound ทุก 1 ปี หากขนาดมากกว่า 7 cm อาจเลือกทำ MRI ได้ หากการทำ ultrasound ประเมินได้ไม่ชัดเจน (4)
ในกลุ่ม postmenopausal women โอกาสที่ simple cyst จะเป็นมะเร็งนั้นค่อนข้างน้อย ดังนั้น simple cyst ที่ขนาด 1-3 cm หากไม่มีอาการไม่จำเป็นต้อง follow-up หากขนาดใหญ่กว่านี้ควรติดตาม ultrasound ทุกปี
ก้อนที่ปีกมดลูกชนิดอื่นอาจให้ภาพ ultrasound ที่คล้ายคลึงกับ simple cyst ยกตัวอย่างเช่น Cystadenoma ซึ่งเป็น benign neoplasm ของ ovary หรือ fallopian tube ซึ่งควรจะสงสัยภาวะนี้หาก cyst ที่พบมีขนาด >5 cm ใน premenopausal women และ >3 cm ใน postmenopausal women บางครั้ง simple cyst ที่พบอาจเป็น paraovarian หรือ paratubal cyst
Step 2 : Is there a physiologic process that can account for potentially confusing finding?
หากภาพที่เห็นจาก ultrasound ไม่ใช่ simple cyst ต้องพิจารณาต่อว่าอาจเป็น physiologic process อื่นๆ ที่ทำให้ ultrasound finding ดูไม่เหมือน simple cyst ยกตัวอย่างเช่น corpus luteum จะมีขอบหนา, มี circumferential color Doppler flow หรือ two simple cysts อาจอยู่ชิดกันจนเห็นเป็น septated single cyst
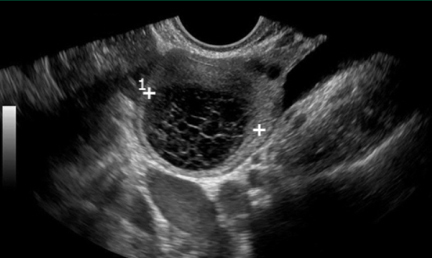
รูปภาพที่ 2 : Hemorrhagic ovarian cyst, contains a reticular pattern of internal echoes
นอกจากนั้นการมีเลือดออกใน cyst อาจทำให้เห็นเป็น septation หรือ mural nodules ได้ ซึ่ง hemorrhagic cyst จะมีลักษณะที่จำเพาะคือ ภายในจะเห็นเป็น fine network หรือเรียกว่า fishnet or reticula pattern (5) ส่วนของ linear echo ที่เห็นมักจะเป็นเส้นบางๆ และไม่ตัดผ่านตลอดความกว้างของ cyst เหมือนกับ true septa โดยปกติหาก hemorrhagic cyst นี้ไม่มีอาการ หรือมีอาการดีขึ้นแล้ว ไม่จำเป็นต้อง follow-up ultrasound (4)
Step 3 : Are there characteristics of specific entities?
ก้อนที่ปีกมดลูกบางชนิดมีลักษณะที่จำเพาะที่พบจาก ultrasound imaging ยกตัวอย่างเช่น
Endometrioma : Homogeneous low to medium level echoes, ลักษณะ cystic mass อาจะเป็น unilocular หรือ multilocular และไม่พบ solid component อาจะพบ small echogenic foci บริเวณ inner wall of the cyst(6) อย่างไรก็ตามประมาณ 25% ของ endometrioma พบ solid-appearing nodular component ซึ่งเกิดจาก clot หรือ endometrial tissue หาก solid component นั้นเกิดจาก endometrial tissue จะพบ blood flow เมื่อตรวจด้วย Doppler ultrasound ทำให้คล้ายคลึงกับ malignancy ได้
Mature teratoma (dermoid cyst) : Markedly hyperechoic nodule with distal acoustic shadow, calcification, floating globule ในบางครั้งพบเป็นก้อนที่มี fluid-fluid level มีการศึกษาพบว่า 75% ของ teratomas มีลักษณะใดลักษณะหนึ่งมากกว่าอย่างตามที่ได้กล่าวไปข้างต้น(7) และไม่มีผลบวกลวง(false-positive) หากภาพ ultrasound พบลักษณะจำเพาะมากกว่า 1 อย่างของ teratomas นอกจากนั้นการทำ Doppler study ยังช่วยในการวินิจฉัยเนื่องจาก mature teratomas มันไม่พบ flow ในก้อน หากพบ flow ดังกล่าวควรสงสัย struma ovarii, malignant teratoma, exophytic lipoleiomyoma เป็นต้น
Hydrosalpinx : เกิดจาก postinflammatory chronic edema ของ fallopian tube ภาพ ultrasound จะเห็นเป็น tubular shape, incomplete septation ซึ่งเกิดจากการม้วนพับของผนังท่อด้านนั้น บางครั้งอาจเห็นเป็น nodule ที่ผนังของท่อนำไข่ซึ่งเกิดจาก endosalpingeal fold ที่หนาตัวขึ้นซึ่งอาจทำให้ดูคล้ายมะเร็งได้
Pedunculated leiomyoma : heterogenous, hypoechoic, solid mass ก้อนนี้อาจทำให้สับสนกับ ovarian mass ได้ในกรณีที่ไม่สามารถ identified ovary ข้างเดียวกันได้ การทำ Doppler อาจช่วยในการวินิจฉัยหากตรวจพบ bridging vascular pedicle
Peritoneal inclusion cyst (multicystic inclusion cyst) : เป็น mesothelial lesion ที่พบได้ไม่บ่อย มักเห็นเป็น septated, cystic mass ที่อยู่ล้อมรอบรังไข่ มักพบในผู้หญิงที่มี pelvic adhesion อย่างไรก็ตามการจะวินิจฉัยว่าเป็น peritoneal inclusion cyst ควร exclude ภาวะอื่นๆ ออกก่อน เพราะหากพบ septated cystic adnexal mass และไม่สามารถหารังไข่ปกติได้ ควรคิดถึง ovarian neoplasm เป็นอันดับแรก
Malignancy : ลักษณะจาก ultrasound ที่ทำให้สงสัย ovarian หรือ fallopian tubal malignancy ได้แก่ solid component ที่ไม่ใช่ hyperechoic lesion ซึ่งบ่อยครั้งเป็น nodular หรือ papillary lesion(8), septation ที่มีลักษณะ irregularly thick (>2-3 mm), พบ Doppler flow ภายใน solid component และ ascites ส่วนลักษณะอื่น ๆ เช่น peritoneal mass , enlarge node หรือ matted bowel ก็ทำให้สงสัยมะเร็งมากขึ้นแต่อาจดูได้ยากจาก ultrasound
หนึ่งวิธีการ approach ที่ได้รับการยอมรับในการแยกระหว่าง benign กับ malignancy ได้แก่ “10 simple rules” ของ International Ovarian Tumor Analysis (IOTA) group ดังแสดงในตาราง
ตารางที่ 3 : 10 simple rules” ของ International Ovarian Tumor Analysis (IOTA) group
|
Rules for predicting a malignant tumor (M-rules) |
Rules for predicting a benign tumor (B-rules) |
||
|
M1 |
Irregular solid tumor |
B1 |
Unilocular |
|
M2 |
Presence of ascites |
B2 |
Presence of solid components where the largest solid component has a largest diameter < 7 mm |
|
M3 |
At least four papillary structures |
B3 |
Presence of acoustic shadows |
|
M4 |
Irregular multilocular solid tumor with largest diameter ≥ 100 mm |
B4 |
Smooth multilocular tumor with largest diameter < 100 mm |
|
M5 |
Very strong blood flow (color score 4) |
B5 |
No blood flow (color score 1) |
Modified from : Simple rule from IOTA group (9)
หากลักษณะของก้อนที่ปีกมดลูกมีเฉพาะ B-features ก้อนนั้นจะถึงว่าเป็น benign mass หากลักษณะที่พบเข้าได้กับ M-feature จะถือว่าเป็น malignancy แต่หากพบทั้ง B และ M-features หรือไม่พบทั้งสองลักษณะจะไม่สามารถจัดแยกได้ว่าเป็นก้อนที่สงสัย benign หรือ malignancy ซึ่งจำเป็นจะต้องพิจารณาเป็นรายๆ ไปโดยอาศัยประสบการณ์จากผู้ทำ ultrasound
Step 4 : Follow-up ultrasound or additional testing?
ในบางกรณีหากยังไม่สามารถวินิจฉัยได้ชัดเจน การ follow-up ultrasound หรือใช้ imaging study อื่นรวมทั้ง investigation อื่น ๆ จะช่วยในการวินิจฉัยได้ดีขึ้น เช่น สงสัยว่าก้อนที่ปีกมดลูกอาจเกิดจาก physiologic process เช่น hemorrhagic cyst ที่บางครั้งมีลักษณะคล้ายกับ malignancy อาจเลือก follow-up ultrasound โดยควรทำสัปดาห์ที่ 2 หลังมีประจำเดือนในช่วง follicular phase (cycle days 7-12) หากลักษณะ cyst ที่พบเล็กลง หายไป หรือลักษณะภายใน cyst เปลี่ยนแปลงอย่างชัดเจน บ่งบอกว่าน่าจะสัมพันธ์กับ physiologic activity
Magnetic resonance imaging: การทำ MRI มีประโยชน์ในกรณีที่ ultrasound ไม่สามารถวินิจฉัยก้อนที่ปีกมดลูกได้อย่างแน่ชัด หรือช่วยตัดสินใจเลือก management ยกตัวอย่างเช่น exophytic leiomyoma ซึ่งหากไม่มี complication ก็ไม่จำเป็นต้องผ่าตัด แต่หากเป็น solid adnexal mass เกือบทั้งหมดจำเป็นต้องผ่าตัด หรือกรณีที่ ultrasound สงสัย benign cystic teratoma แต่ยังไม่สามารถ excluded malignancy ได้ (โอกาส ≤1%) การทำ MRI ก็สามารถช่วยวินิจฉัย teratoma และช่วยวางแผนก่อนผ่าตัดได้
การนำลักษณะของก้อนที่ปีกมดลูกจาก ultrasound มาแปลผลร่วมกับระดับ CA 125 จะเพิ่ม specificity ในการวินิจฉัย malignancy มากกว่าการใช้ CA 125 เพียงอย่างเดียว ปัจจุบันจึงได้มีการคิด scoring system ต่างๆ เพื่อช่วยแยก benign และ malignant adnexal mass เช่น Risk of Malignancy Index (RMI) หรือ Risk of Malignancy Algorithm (ROMA) เป็นต้น
• Laboratory evaluation
การส่งตรวจขึ้นกับว่าสงสัยโรคอะไร ยกตัวอย่างเช่น Pregnancy test ใน reproductive-age woman, CBC ในกรณีที่มีเลือดออกมาก เช่น ectopic pregnancy, ruptured or hemorrhagic ovarian cyst หรือต้องการจะดู leukocytosis ใน tuboovarian abscess
EVALUATION FOR URGENT CONDITIONS
• First trimester bleeding or pain
ก้อนที่ปีกมดลูกที่พบในช่วง early pregnancy มักเกิดจาก ectopic pregnancy และ corpus luteum cyst ซึ่ง corpus luteum cyst นั้นพบได้เป็นปกติและไม่สัมพันธ์กับ vaginal bleeding อีกทั้งลักษณะของก้อนทั้งสอง สามารถแยกด้วยการทำ ultrasound
• Acute pelvic or abdominal pain
Adnexal torsion: ผู้ป่วยมักมาด้วยอาการปวดท้องรุนแรงทันที และมักมีอาการคลื่นไส้อาเจียน
Ruptured or hemorrhagic cyst: classic presentation คือ อาการปวดรุนแรงทันที ในช่วงกลางรอบเดือนหลังมีเพศสัมพันธ์ เนื่องจากในช่วงกลางรอบเดือน follicular cyst จะโตขึ้น และจะกลายเป็น corpus luteum ซึ่ง cyst มักจะแตกหรือมีเลือดออกในช่วงนี้ โดยอาจเกิดขึ้นเอง หรือถูกกระตุ้นจาก activity ต่างๆ เช่น การมีเพศสัมพันธ์
• Fever
ผู้ป่วยที่มีก้อนที่ปีกมดลูกร่วมกับมีไข้ ควรนึกถึง tuboovarian abscess อย่างไรก็ตาม clinical presentation อาจคล้ายคลึงกับ periappendiceal abscess หรือ diverticular abscess บางครั้ง adnexal torsion ก็อาจมีไข้ได้
อาการที่สำคัญของ tuboovarian abscess ได้แก่ lower abdominal pain, fever, chills, vaginal discharge และ adnexal mass เมื่อทำ ultrasound จะพบลักษณะ complex multilocular mass ซึ่ง obliterate normal adnexal architecture
EVALUATION FOR MALIGNANCY
ก้อนที่ปีกมดลูกที่เป็นมะเร็งได้แก่ ovarian cancer ชนิดที่พบบ่อยที่สุดได้แก่ epithelial ovarian carcinoma ชนิดอื่นๆ ได้แก่ germ cell tumors และ sec cord-stromal tumors เป็นต้น นอกจากนั้นอาจเกิดจาก fallopian tube carcinoma หรือ metastatic cancer เช่น เต้านม, กระเพาะอาหาร
การประเมินก้อนที่ปีกมดลูกว่ามีโอกาสเป็นมะเร็งมากน้อยเพียงใด ต้องประเมินหลายปัจจัย เช่น อายุ หรือ menopausal status, risk factor, laboratory results และ imaging study ในกรณีที่สงสัยมะเร็ง การผ่าตัดเพื่อให้ specimen สำหรับส่ง histology ซึ่งถือเป็น definite diagnosis อย่างไรก็ตามการจะได้ชิ้นเนื้อในกลุ่ม ovarian cancer ไม่สามารถทำจาก minimal invasive technique ได้ เนื่องจากอาจทำให้มะเร็งลุกลามและเปลี่ยนแปลงพยากรณ์ของโรคได้
Initial evaluation
• Medical history
กลุ่มอายุที่พบว่าก้อนที่ปีกมดลูกเป็นมะเร็งได้มากคือ menopausal woman หรือเด็กอายุน้อย สำหรับอาการต่างๆ ที่สัมพันธ์กับมะเร็งได้แก่ abdominal pain or pressure, bloating หรืออาการผิดปกติจากระบบทางเดินอาหารและปัสสาวะ ซึ่งอาการมักจะเกิดขึ้นช้าๆ ใช้เวลาหลายสัปดาห์หรือหลายเดือน โดยส่วนใหญ่ ovarian cancer มักไม่มีอาการในตอนแรก และมักวินิจฉัยได้เมื่อเป็น advanced stage ที่มีภาวะแทรกซ้อนต่างๆ เช่น bowel obstruction, pleural effusion เป็นต้น พบไม่บ่อยที่ก้อนจะแตก, เกิด torsion หรือมีอาการปวดท้องฉับพลัน ovarian tumor บางชนิดหลั่งฮอร์โมนได้ทำให้เกิด estrogen excess ผู้ป่วยจะมี abnormal uterine bleeding หรือ androgen excess ทำให้มี virilization or hirsutism
ควรซักประวัติเกี่ยวกับคนในครอบครัวว่าเป็น ovarian, breast, uterine หรือ colon cancer หรือไม่ ในกรณีที่มีประวัติในครอบครัวเป็น hereditary ovarian cancer syndrome เช่น BRCA gene mutation หรือ Lynch syndrome ควร counseling เกี่ยวกับ genetic testing เนื่องจากเป็นกลุ่มที่มีความเสี่ยงสูงในการเกิด ovarian cancer
• Imaging study
จาก meta-analysis พบว่า Pelvic ultrasound มี sensitivity ในการวินิจฉัย ovarian cancer 86-91% และมี specificity 68-83% (10) ส่วนการทำ imaging ชนิดอื่นมีประโยชน์ในการประเมินอวัยวะอื่นๆ ในช่องท้องและดูการแพร่กระจายของมะเร็ง
• Laboratory studies
การส่งตรวจ biomarker มีประโยชน์ในการช่วยวินิจฉัยมะเร็งรังไข่ นอกจากนั้นยังใช้ในการติดตามระหว่างและหลังการรักษา ดังต่อไปนี้
CA 125 (Cancer antigen 125) เป็น transmembrane glycoprotein ที่พบใน coelomic (pericardium, pleura, peritoneum) และ mullerian (fallopian tube, endometrium, endocervix) epithelial ค่าปกติคือ ≤35 U/ml การศึกษาแบบ meta-analysis พบว่าหากใช้ค่าที่ >35 U/ml เพื่อวินิจฉัย ovarian cancer ใน postmenopausal women มี sensitivity 69-87% และ specificity 81-93% สำหรับในกลุ่ม premenopausal women มี sensitivity 50-74%, specificity 69-78%(10) เนื่องจาก CA 125 สามารถสูงขึ้นได้จากหลายภาวะในช่วง reproductive age เช่น menstrual period, ovulation หรือ fibroids จึงทำให้การใช้ค่า CA 125 ใน premenopausal women มี specificity ที่น้อยกว่า
Human epididymis protein 4 (HE4) ตรวจพบใน serous และ endometrioid ovarian carcinoma ถูกนำมาใช้ทำนายโอกาสการเป็นมะเร็ง ใน Risk of Malignancy Algorithm (ROMA) และ Overa score และยังใช้สำหรับติดตามโรคเพื่อดูว่ามี recurrent หรือ progression ของ epithelial ovarian cancer หรือไม่ ค่าปกติคือ ≤150 pM (>95th percentile ทั้ง premenopausal และ postmenopausal women)
Carcinoembryonic antigen (CEA) เป็นโปรตีนที่พบใน embryonic หรือ fetal tissue หลังจากเกิดจะตรวจไม่พบระดับ CEA ในเลือด แต่อาจตรวจพบได้เล็กน้อยในลำไส้ใหญ่ ระดับ CEA จะสูงขึ้นใน mucinous cancer ของ GI tract และ ovary และยังอาจสูงขึ้นได้ใน breast, pancreas, thyroid และ lung cancer นอกจากนั้น CEA ยังสูงขึ้นใน benign condition เช่น การสูบบุหรี่, mucinous cystadenoma of ovary or appendix, cholecystitis, liver cirrhosis, diverticulitis, inflammatory bowel disease, pancreatitis และ pulmonary infection ค่าปกติของ CEA ในคนที่ไม่สูบบุรี่คือ ≤3.8 mcg/L สำหรับคนที่สูบบุหรี่ ≤5.5 mcg/L
ตารางที่ 4 : serum marker สำหรับ ovarian tumor ชนิดต่าง ๆ
|
|
AFP |
hCG |
LDH |
E2 |
Inhibin |
Testosterone |
Androsterone |
DHEA |
AMH |
|
Germ cell tumors |
|||||||||
|
Dysgerminoma |
– |
± |
+ |
± |
– |
– |
– |
– |
– |
|
Embryonal |
± |
+ |
± |
± |
– |
– |
– |
– |
– |
|
Immature teratoma |
± |
– |
± |
± |
– |
– |
– |
± |
– |
|
Choriocarcinoma |
– |
+ |
± |
– |
– |
– |
– |
– |
– |
|
Yolk sac tumor |
+ |
– |
+ |
– |
– |
– |
– |
– |
– |
|
Gonadoblastoma |
– |
– |
– |
± |
± |
± |
± |
± |
– |
|
Polyembryoma |
± |
+ |
– |
– |
– |
– |
– |
– |
– |
|
Mixed germ cell |
± |
± |
± |
– |
– |
– |
– |
– |
– |
|
Sex cord-stromal tumors |
|||||||||
|
Thecoma-fibroma |
– |
– |
– |
– |
– |
– |
– |
– |
– |
|
Granulosa cell |
– |
– |
– |
± |
+ |
± |
– |
– |
+ |
|
Setoli-leydig |
± |
– |
– |
± |
± |
± |
± |
± |
– |
Modified from : Uptodate “Approach to the patient with an adnexal mass”(3)
• Other modalities
Risk of Malignancy Algorithm (ROMA) : FDA ได้ approve การใช้ ROMA score ในการทำนายโอกาสการเป็น malignancy ในผู้หญิงที่ต้องได้รับการผ่าตัดจาก adnexal mass ในปี คศ. 2011 ซึ่งใช้กันอย่างสากล คำนวณจากค่า CA 125, HE4 และ menopausal status โดยค่าที่ถือว่า High risk of malignancy ในกลุ่ม premenopausal และ postmenopausal status ได้แก่ ≥13.1% และ≥27.7% ตามลำดับ จากการศึกษาแบบ Meta-analysis ในผู้หญิงที่มี pelvic mass พบว่า sensitivity 89% และ specificity 83% ในการวินิจฉัย epithelial ovarian cancer
Risk of Malignancy index (RMI) : ค่า RMI ได้ถูกคิดค้นขึ้นแตกต่างกันตามค่าที่ใช้คำนวณ มีตั้งแต่ RMI I – VI แต่ RMI I เป็นค่าที่ได้รับความนิยมมากที่สุด (11)พิจารณาจาก serum CA 125, pelvic ultrasound (U) และ menopausal status (M) มีสูตรคำนวณคือ RMI I = U x M x CA 125 ลักษณะที่ใช้ประเมินจาก ultrasound ได้แก่ multi-locular cyst, solid areas, metastases, ascites และ bilateral masses หากมี 1 ลักษณะ แทนค่า U=1 แต่หากมี 2-5 ลักษณะ ค่า U=3 สำหรับ menopausal status ให้คะแนน premenopause; M=1, postmenopasause; M= 3 ส่วนค่า CA 125 มีหน่วยเป็น IU/ml ค่า RMI I หาก ≥200 ซึ่ง มี sensitivity 79% และ specificity 87% ในการวินิจฉัย ovarian cancer โดย NICE guideline แนะนำว่าควรส่งต่อผู้ป่วยไปพบ gynecologic oncologist เมื่อค่า ≥200
Referral to a specialist
ผู้ป่วยที่มีก้อนที่ปีกมดลูกโดย ultrasound finding สงสัยมะเร็ง มี evidence ของ metastatic epithelial ovarian cancer หรือสงสัย fallopian tube or peritoneal carcinoma หรือ serum marker suggest ovarian cancer (eg. CA 125 สูง) ควรส่งต่อผู้ป่วยไปรักษาต่อยังสถาบันที่มี gynecologic oncologist
โดย recommendation จาก ACOG committee opinion ปี 2011 (12)ได้แนะนำว่า ใน premenopausal woman ที่มี CA 125 สูงมาก, มี ascites หรือมี evidence ของ abdominal or distant metastases กลุ่ม postmenopausal woman ที่มี CA 125 สูง, มี ascites, ตรวจพบ nodular or fixed pelvic mass หรือมี evidence ของ abdominal or distant metastases หากมีเพียงข้อใดข้อหนึ่งควรส่งตัวผู้ป่วยไปพบ gynecologic oncologist
เอกสารอ้างอิง
- Rauh-Hain JA, Melamed A, Buskwofie A, Schorge JO. Adnexal mass in the postmenopausal patient. Clin Obstet Gynecol. 2015;58(1):53-65.
- Givens V, Mitchell GE, Harraway-Smith C, Reddy A, Maness DL. Diagnosis and management of adnexal masses. Am Fam Physician. 2009;80(8):815-20.
- Approach to the patient with an adnexal mass [Internet]. 2016 [cited December 20, 2017]. Available from: https://www.uptodate.com/contents/approach-to-the-patient-with-an-adnexal-mass?search=adnexal%20mass&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1.
- Levine D1 BD, Andreotti RF, Benacerraf B, Benson CB, Brewster WR, Coleman B, DePriest P, Doubilet PM, Goldstein SR, Hamper UM, Hecht JL, Horrow M, Hur HC, Marnach M, Patel MD, Platt LD, Puscheck E, Smith-Bindman R; Society of Radiologists in Ultrasound. Management of asymptomatic ovarian and other adnexal cysts imaged at US Society of Radiologists in Ultrasound consensus conference statement. Ultrasound Q. 2010;26(3):121-31.
- Patel MD, Feldstein VA, Filly RA. The likelihood ratio of sonographic findings for the diagnosis of hemorrhagic ovarian cysts. J Ultrasound Med. 2005;24(5):607-14; quiz 15.
- Patel MD, Feldstein VA, Chen DC, Lipson SD, Filly RA. Endometriomas: diagnostic performance of US. Radiology. 1999;210(3):739-45.
- Patel MD1 FV, Lipson SD, Chen DC, Filly RA. Cystic teratomas of the ovary: diagnostic value of sonography. AJR Am J Roentgenol. 1998;171(4):1061-5.
- Brown DL DP, Miller FH, Frates MC, Laing FC, DiSalvo DN, Benson CB, Lerner MH. Benign and malignant ovarian masses: selection of the most discriminating gray-scale and Doppler sonographic features. Radiology 1998;208(1):103-10.
- Timmerman D1 VCB, Testa A3, Savelli L4, Fischerova D5, Froyman W6, Wynants L7, Van Holsbeke C8, Epstein E9, Franchi D10, Kaijser J11, Czekierdowski A12, Guerriero S13, Fruscio R14, Leone FPG15, Rossi A16, Landolfo C6, Vergote I17, Bourne T18, Valentin L19. Predicting the risk of malignancy in adnexal masses based on the Simple Rules from the International Ovarian Tumor Analysis group. Am J Obstet Gynecol. 2016 214(4):424-37.
- Myers ER, Bastian LA, Havrilesky LJ, Kulasingam SL, Terplan MS, Cline KE, et al. Management of adnexal mass. Evid Rep Technol Assess (Full Rep). 2006(130):1-145.
- Bast RC, Jr., Skates S, Lokshin A, Moore RG. Differential diagnosis of a pelvic mass: improved algorithms and novel biomarkers. Int J Gynecol Cancer. 2012;22 Suppl 1:S5-8.
- Committee on Gynecologic Practice SoGO. Committee Opinion No. 716: The Role of the Obstetrician-Gynecologist in the Early Detection of Epithelial Ovarian Cancer in Women at Average Risk. Obstet Gynecol. 2017;130(3):e146-e9.


