Surgical management of uterine atony
นพ.สันต์ธีร์ ติยะธะ
ศ.นพ จตุพล ศรีสมบูรณ์
ภาวะมดลูกไม่หดรัดตัว (Uterine atony) เป็นสาเหตุหลักของภาวะตกเลือดหลังคลอด (PPH : Post-partum hemorrhage) มากถึงร้อยละ 80 (1) โดยภาวะตกเลือดหลังคลอดเป็นสาเหตุการเสียชีวิตที่พบบ่อยที่สุดของผู้ป่วยสูติกรรมทั่วโลก พบมาก 140,000 รายต่อปี หรือทุก 4 นาทีจะมีหญิงตั้งครรภ์เสียชีวิต 1 ราย นอกจากการเสียชีวิตแล้ว การตกเลือดหลังคลอดยังส่งผลที่ตามมาหลายอย่างเช่น การหายในลำบากเฉียบพลัน ความผิดปกติของการแข็งตัวของเลือด ภาวะช็อกจากการเสียเลือดมาก ภาวะมีบุตรยาก และต่อมใต้สมองตายจากการขาดเลือด (Pituitary necrosis :Sheehan syndrome) (2)
ความหมายของภาวะตกเลือดหลังคลอดโดยทั่วไป หมายถึง ภาวะที่มีการเสียเลือดมากกว่า 500 มิลลิลิตร ในการคลอดทางช่องคลอด หรือมากกว่า 1000 มิลลิลิตร ในการผ่าท้องคลอด มักเกิดภายใน 24 ชั่วโมงหลังการคลอด เรียกว่า Primary PPH แต่หากเกิดภาวะตกเลือดหลังคลอด 24 ชั่วโมง จนถึง 12 สัปดาห์ เรียกว่า Secondary PPH
ปัจจุบันมียาหลายชนิดที่ใช้รักษาภาวะมดลูกไม่หดรัดตัว แต่หากหลังให้ยาไปแล้วมดลูกยังหดรัดตัวไม่ดีและยังมีเลือดออกทางช่องคลอด ควรพิจารณาว่าล้มเหลวในการรักษาด้วยยา โดยระยาเวลาของการให้ยาหรือให้ยากี่ตัวจะถือว่าล้มเหลวยังไม่มีข้อสรุปแน่ชัด แต่หากมดลูกไม่ตอบสนองต่อยา จำเป็นจะต้องรักษาภาวะมดลูกหดรัดตัวไม่ดีด้วยหัตถการต่างๆ และการผ่าตัดห้ามเลือดเพื่อรักษาชีวิตของผู้ป่วยต่อไป
ปัจจัยส่งเสริมของภาวะมกลูกหดรัดตัวไม่ดี (3)
- ระยะคลอดยืดเยื้อยาวนาน (Failure to progression)
- มดลูกขยายหรือยืดตัวมากเกินไป (Overdistended uterus) เช่น ครรภ์แฝด ครรภ์แฝดน้ำ ทารกตัวโต(Macrosomia)
- การคลอดที่ต้องใช้หัตถการต่างๆ เช่น การใช้มือเข้าไปหมุนเปลี่ยนท่าทารกในโพรงมดลูก (Internal podalic version) การทำคลอดด้วยคีม (Forcep extraction)
- การเสียเลือดมาก จากหลายสาเหตุเช่น จากแผลผีเย็บหรือการฉีกขาด ทำให้มดลูกมี hypoxia ยิ่งส่งเสริมให้มดลูกหดรัดตัวไม่ดี และยิ่งเสียเลือดมากยิ่งขึ้น
- เคยคลอดบุตรหลายคน (Multiparity) โดยเฉพาะในรายที่เคยมีประวัติตกเลือดหลังคลอดมาก่อน
- มีแผลที่ตัวมดลูกมาก่อน เช่น เคยผ่าตัดทำคลอด ผ่าตัดเนื้องอกมดลูก หรือ hysterotomy
- มีเนื้องอกที่ตัวมดลูก ซึ่งจะขัดขวางการกดรัดตัวของมดลูก
- รกลอกตัวก่อนกำหนด และมี couvelaire uterus คือ การเห็นผนังมดลูกมีสีคล้ำเป็นจ้ำๆ เนื่องจากเลือดออกชนิด concealed ได้แทรกซึมเข้าไปในชั้นกล้ามเนื้อมดลูกจนถึงใต้ชั้น serosa
- การชั้นนำคลอด (Induction of labour) หรือการกระตุ้นเสริมการหดรัดตัวมดลูก (Augmentation)
- การหดรัดตัวหลังคลอดไม่ดีโดยไม่ทราบสาเหตุ (Idiopathic atony)
Surgical management of uterine atony
ผู้ป่วยที่ล้มเหลวในการรักษาด้วยยาจะต้องได้รับการดูแลร่วมกันเป็นทีม (สูติแพทย์ วิสัญญีแพทย์ ทีมห้องผ่าตัด ทีมห้องคลอด ธนาคารเลือด และหอผู้ป่วยหนัก) ร่วมกับการดูแลรักษารักษาเบื้องต้นที่ต้องทำเช่น การเปิดเส้นเลือดให้สารน้ำหรือส่วนประกอบของเลือด ให้ออกซิเจน ตรวจติดตามสัญญาณชีพ และปริมาณปัสสาวะ เป็นต้น
หัตถการที่ใช้ในการรักษาภาวะตกเลือดหลังคลอดจากมดลูกไม่หดรัดตัวนั้นมีอยู่หลายวิธี โดยการเลือกใช้แต่ละวิธีขึ้นอยู่กับหลายปัจจัยเช่น ความพร้อมของสถานพยาบาล ประสบการณ์และความชำนาญของแพทย์ ความรุนแรงของการการตกเลือดหลังหลอด สภาวะผู้ป่วย และความต้องการในการมีบุตร ซึ่งโดยทั่วไปแล้วแพทย์ควรเลือกหัตถการที่สามารถอนุรักษ์ภาวะเจริญพันธุ์ของผู้ป่วยก่อนเป็นอันดับแรก แต่หากภาวะตกเลือดรุนแรงมาก และไม่ตอบสนองต่อการรักษาแบอนุรักษ์ ดังนั้นการรักษาโดยการตัดมดลูกเพื่อหยุดภาวะตกเลือดก็เป็นสิ่งที่ต้องทำต่อไปเพื่อรักษาชีวิตของผู้ป่วย
1.การแพ็คในโพรงมดลูกให้แน่น (Tamponade)
พิจารณาในรายที่รักษาด้วยยาล้มเหลว หรือใช้เพื่อหยุดเลือดขณะรอผ่าตัด(4) โดยเฉพาะรอเพื่อการส่งตัวไปรักษาต่อยังโรงพยาบาลที่มีศักยภาพที่พร้อมมากกว่า มีการศึกษาพบว่า ถึงแม้ว่าการใช้ balloon tamponade จะไม่ประสบความสำเร็จแต่การการแพ็คในโพรงมดลูกให้แน่นจะช่วยลดปริมาณเลือดที่ออกและเป็นการยืดเวลาเพื่อทำการรักษาที่เหมาะสมต่อไปในสถานพยาบาลระดับตติยภูมิได้อย่างมีประสิทธิภาพ (5)
1.1 Double condom intrauterine balloon tamponade
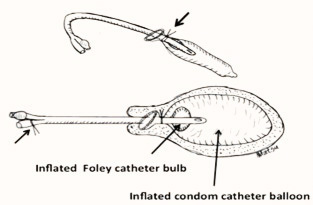
อุปกรณ์
- Condom 2 ชิ้น
- Silk No.0 หรือ 1
- Folay cath No.16
- Sterile water หรือ Sterile saline 500-700 ml
- Irrigate syringe
- ชามรูปไต
- Top gauze หรือ Tampon
ในกรณีใช้กับผู้ป่วยที่มีภาวะ Uterine atony หลังผ่าตัด Cesarean section - Speculum หรือ AP retractor
- Sponge Holder forceps
วิธีทำ
- นำ condom 2 อันมาซ้อนกัน ใช้ปลายสาย Folay cath เป็นตัวดันจากด้านใน condom
- รูด condom ตัวในออกจนสุด แล้วค่อยรูด condom ตัวนอกออก
- ถอยปลาย Folay cath ออกจาก condom 1-2 เซนติเมตร
- นำ Silk มาผูก condom ให้ติดกับ Folay cath โดยเว้นระยะห่างจากปลาย condom 5-7 เซนติเมตร
- วิธีการผูก ผูก 1 ครั้ง อ้อมซ้าย-ขวา ผูกอีก 1 ครั้ง อ้อมซ้าย-ขวา ผูกอีก 1 ครั้ง แล้วจึงผูกเงื่อนตาย ตัดปลายสายให้เหลือ 1-2 เซนติเมตร
- นำ Silk อีกเส้นมาผูกเหมือนกัน โดยเว้นระยะห่างจากปมแรก 1-2 เซนติเมตร
- เท Sterile water ลงชามรูปไต ทำกาตรวจสอบโดยการใช้ Irrigated Syringe ดูด Serine water ประมาณ 20-30 มิลลิลิตร
- ยก Folay cath ขึ้น เพื่อดูว่าเกิดการรั่วและการเลื่อนหลุดของ condom balloon หรือไม่
การใส่ Double Condom Intrauterine Balloon Tamponade
- ผู้ป่วยอยู่ในท่า Lithotomy
- ล้วง blood clot ที่อยู่ในมดลูกออกให้หมดก่อน
- ใช้นิ้วช้ีและนิ้วกลางของมือด้านที่ถนัดคีบปลาย condom balloon
- ในขณะท่ีใส่ condom balloon เข้าไปในโพรงมดลูก มืออีกข้างช่วยกดยอดมดลูก เพื่อให้ cervical os ลงมาอยู่ใกล้ช่องคลอด
- ใส่ condom balloon เข้าไปทาง cervical os โดย condom ทั้งหมดต้องอยู่ในโพรงมดลูก
- ยื่นปลาย Foley cath ให้ผู้ช่วยเติม sterile water โดยใช้ irrigated syringe โดยมือข้างที่ถนัดพยายามอย่าให้ condom balloon เลื่อนหลุดออกจากโพรงมดลูก
- ใช้มืออีกข้างช่วยบีบสาย Foley cath ไว้ทุกครั้งที่ผู้ช่วยไปดูด Sterile water เพื่อมาเติมใน condom balloon จน condom balloon โปร่งตึงคลำได้ที่ cervical os
- นำ Top gauze หรือ Tampon ใส่เข้าไปในช่องคลอด เพื่อนดันแทนนิ้วมือไม่ให้ condom balloon หลุดออกจากโพรงมดลูก โดยจะใช้ Top gauze หรือ Tampon ประมาณ 1-3 ชิ้น
- เติม sterile water ต่อจนเลือดหยุดไหล โดยทั่วไปจะเติม sterile water 500 – 700 มิลลิลิตร
- เมื่อได้ sterile water ที่ต้องการ หรือเลือดหยุดไหล ให้หนีบที่ปลาย Foley cath และใช้มือดันไว้ก่อน 5-15 นาที เพื่อให้แน่ใจว่าเลือดหยุดไหล
- ใส่ Top gauze หรือ Tampo ในช่องคลอดเติมจนแน่นเพื่อให้มั่นใจว่า condom balloon ไม่เลื่อนหลุด
- นำ Silk หรือยางมาผูก ที่ปลาย Foley cath เพ่ือไม่ให้น้ำไหลออกมา
การใส่ Remove Double Condom Intrauterine Balloon Tamponade
- ผู้ป่วยอยู่ในท่า Lithotomy
- ตัดไหมหรือยางผูกปลาย Folay cath ออก
- ปล่อยน้ำออกจาก condom balloon ไหลออกให้หมด
- คีบ Top gauze หรือ Tampon ที่ใส่ไว้ออกจนหมด
- ใช้นิ้วหรือ Forcep จับส่วนของ condom ที่โผล่ออกมาจาก cervical os แล้วจึงดึง condom balloon ออกจากโพรงมดลูก พร้อมสาย Folay cath
- สังเกตว่ามีเลือดไหลออกมาอีกหรือไม่ และตรวจภายในว่ามีวัสดุเหลือออยู่ในช่องคลอด
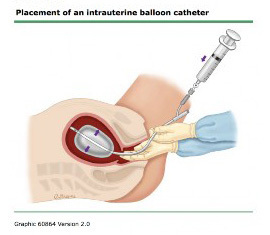
1.2 Bakri tamponade balloon
วิธีทำ : Transvaginal Placement
- นำส่วน balloon portion of catheter ใส่เข้าไปในมดลูก ให้มั่นใจว่าใส่เข้าใน cervical canal
วิธีทำ : Tranabdominal Placement, Post Cesarean Section
- ใส่ Bakri balloon ผ่านทาง Cesarean incision แล้ว inflate ส่วนแรกในส่วนของมดลูกและปากมดลูก
- ส่วนกลางของ Bakri balloon ให้ปลายสายสอดผ่านทาง vaginal canal อาจให้ผู้ช่วย ช่วยดึงปลายสายทาง vaginal canal
- เย็บปิด Uterine incition ตามวิธีปกติ ระวังการเย็บอาจเย็บโดน Bakri balloon ทำให้รั่วได้
ใส่สายสวนปัสสาะวะไปพร้อมในเวลาเดียวกัน แต่หากไม่ใส่ให้ติดตามปริมาณปัสสาวะที่ออกมาด้วย
Balloon Inflation
- inflate ด้วย sterile water ไม่ควร inflate ด้วยอากาศ หรือแก็สชนิดต่างๆ
- ปริมาณ sterile water ไม่ควรเกิน 500 มิลลิลิตร การใส่ปริมาณน้ำมากเกินไปจะทำให้ balloon เลื่อนจากมดลูก มายังตำแหน่งช่องคลอดได้
- ยืนยันตำแหน่งที่ถูกต้องและปริมาณน้ำที่ใส่ไปด้วยการใช้อัลตราซาวด์
- ดึงสาย Bakri balloon เบาๆ เพื่อให้ได้ตำแหน่งที่ balloon กดห้ามเลือดที่ออกมาที่ผิวของโพรงมดลูก ให้ใช้น้ำหนักถ่วงไม่เกิน 500 กรัม
- ใส่ vaginal packing
- ติดตามปริมาณเลือดที่ออกมาจากโพรงมดลูก และสัญญาณชีพ ร่วมด้วย
Balloon Removal
ระยะเวลาในการใส่บอลลูนภายในโพรงมดลูก ยังไม่มีกำหนดที่แน่ชัด ขึ้นอยู่กับดุลยพินิจของแพทย์ผู้ทำการรักษา ทั้งนี้ต้องประเมินว่า ไม่มีเลือดออกทางช่องคลอดมาอีก และสัญญาณชีพปกติ ก็อาจพิจารณา ถอดบอลลูนออกได้ โดยระยะเวลาที่แนะนำไม่ควรนานมากกว่า 24 ชั่วโมง มีการศึกษาความสัมพันธ์ระหว่างระยะเวลาที่ใช้ intrauterine balloon tamponade กับ postpartum memorrhage outcome ซึ่งดูจากปริมาณเลือดที่ออกมาหลังใส่ balloon ,อัตราการนอนในหอผู้ป่วยหนัก , ระยะเวลาในการนอนโรงพยาบาล และ ภาวะไข้หลังคลอด พบว่าไม่มีความแตกต่างกันในทางสถิติ ในผู้ป่วยที่ใช้ intrauterine balloon tamponade นาน 2-12 ชั่วโมง และ มากกว่า 12 ชั่วโมง ดังนั้นในการศึกษานี้จึงแนะนำว่าควรใส่อย่างน้อยนาน 12 ชั่วโมง (6)
การ Deflation ให้ใช้ syringe ดูด fluid content ใน balloon ออกจนหมดในทีเดียว หรืออาจค่อยๆ ลดปริมาตรของน้ำในบอลลูนก่อน เพื่อสังเกตว่ายังคงมีเลือดออกหรือไม่ ก่อนที่จะทำการถอดออกจากโพรงมดลูก
ในการศึกษาแบบ case series พบว่ามีโอกาสสำเร็จในการควบคุมการตกเลือดหลังคลอดจากมดลูกไม่หดรัดตัวมากถึง 57 เปอร์เซ็นต์ในการคลอดแบบผ่าตัดคลอดทางหน้าท้อง และ 100 เปอร์เซ็นต์ ในการคลอดทางช่องคลอด โดยจะขึ้นอยู่กับชนิดที่ใช้อุปกรณ์ด้วย (7-11)
หากเมื่อเปรียบเทียบกับวิธีอื่น มีการศึกษาแบบ systematic review เปรียบเทียบการแพ็คในโพรงมดลุกให้แน่น ,uterine compression suture , pelvic devasularization และ arterial embolization พบว่าไม่มีหลักฐานที่ชัดเจนที่เปรียบเทียบได้ว่าชนิดไหนมีโอกาสสำเร็จมากกว่ากัน (9) เพียงแต่การใช้ Balloon tamponade มีข้อดีคือ รวดเร็ว และราคาประหยัด มากกว่าวิธีอื่นๆ
ภาวะแทรกซ้อนของการแพ็คในโพรงมดลูกให้แน่น คือ การติดเชื้อภายในโพรงมดลูก และมดลูกแตก แต่เป็นภาวะแทรกซ้อนที่พบได้ไม่บ่อยนัก แต่เคยมีรายงานว่าการเลื่อนของ Balloon จนทำให้เกิดมดลูกทะลุได้ (12)

2. Compressive suture
เป็นการเย็บผูกมดลูกเพื่อให้บีบมัดตัวมดลูกหรือเพื่อให้ผนังมดลูกทางด้านหน้าและด้านหลังกดเข้าหากัน ให้เลือดออกลดลง
2.1 B-Lynch suture
ในกรณีผ่าตัดคลอดทางหน้าท้อง สามารถตรวจดูภายใน uterine cavity ได้
ขั้นตอนการทำ B-Lynch suture (13)
- เริ่มเย็บ lateral borderข้างใดข้างหนึ่งก่อนด้วยVicryl suture (No. 1 or 0) เข็ม round-bodied , 90-mmปักเข็มด้านล่างห่างจากขอบ Right lateral border 3 cm ปักเข็มเข้าไปใน uterine cavity
- จากนั้นให้ปลายเข็มโผล่ขึ้นมาห่าง upper incision 3 cm และห่างจากขอบมดลูกด้าน lateral เข้ามา 4 cm
- Vicryl_จะโผล่ขึ้นมาเหนือแผล ดึงขึ้นมาพาดอ้อมผ่านuterine fundus ให้ห่างจากcornual border ประมาณ 3–4 cm พาดผ่านด้าน posterior ในแนวตั้ง
- หลังจากนั้นปักเข็มทางด้าน posterior ในระดับเดียวกับกับด้าน anterior เพื่อเข้า uterine cavity ทางด้านหลัง
- ดึง Vicryl เพื่อรัดมดลูกด้วยแรงปานกลาง ร่วมกับการทำmanual compression (by 1st assistant)
- จากนั้นปักเข็มออกทางด้าน posterior ที่ระดับเดียวกัน ในแนวนอน ห่างขอบมดลูกด้าน lateral เข้ามา 4 cmเช่นกัน
- ดึง Vicrylผ่าน posterior ของ uterus fundus ในแนวตั้ง อ้อมกลับมาทางด้านหน้า เช่นเดียวกับที่ทำอีกข้างร่วมกับการทำ manual compression
- จากนั้น ปักเข็มกลับเข้ามาใน uterine cavity ในตำแหน่งเดียวกับด้านขวา คือ 3 cm เหนือต่อ upper incision และปักเข็มออกมาด้านหน้า ใต้ต่อ lower incision 3 cm
- รวบปลาย Vicryl_ ทั้งสองด้าน พร้อมกับให้ผู้ช่วยทำ bimanual compressionเพื่อลดการเกิด trauma ต่อบริเวณที่เย็บระหว่างนี้ ควรตรวจดูบริเวณ vagina ว่าไม่มีเลือดออกเพิ่มเติมหากเลือดหยุดดี สามารถผูกไหมได้ (double knot)
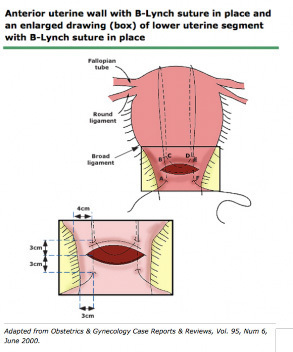
ภาพขั้นตอนการทำ B-Lynch suture
โดยเทคนิคสามารถใช้ร่วมกัน balloon tamponade ได้ เรียกว่า uterine sandwich
2.2 Hayman suture (Modified B-Lynch suture)
Richard Hayman และ Subaratnam Arulkumaran (14) ได้ประยุกต์วิธีการเย็บจาก B-Lynch sutureซึ่งสามารถทำได้โดยไม่ต้องเปิดโพรงมดลูก ไม่จำเป็นต้องมี uterine incision เหมาะกับกรณี PPH ที่คลอดทางช่องคลอด เป็นวิธีที่สามารถหยุดเลือดที่เกิดจากภาวะมดลูกไม่หดรัดตัวได้ค่อนข้างดีเมื่อเปรียบเทียบกับวิธีอื่นๆ (15-19) ซึ่งเป็นวิธีทำได้ง่าย รวดเร็ว ปลอดภัย กระทบต่อภาวะเจริญพันธ์และการตั้งครรภ์ในอนาคตค่อนข้างน้อย(20-21)
ขั้นตอนการทำ จะใช้ Vicryl หรือ Dexon No. 2 ผูกมัดมดลูกจากด้านหน้าไปยังด้านหลัง เริ่มจากส่วนเหนือต่อ reflection ของกระเพาะปัสสาวะ และผูกรวมกันที่บริเวณ fundus ส่วนใหญ่จะทำ 2 suture แต่หากมดลูกมีขนาดใหญ่หรือเพื่อให้ compression ได้อย่างมีประสิทธิภาพ ไม่เลื่อนหลุด สามารถทำได้มากกว่า 2 sutureและผูก knot ให้แน่นที่บริเวณ fundus ได้
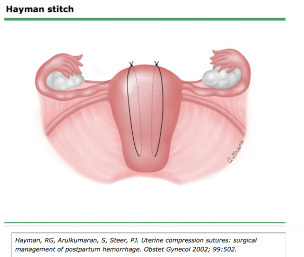
ภาพแสดงลักษณะของ Hayman suture
การทำ Compressive suture จะเกิดผลข้างเคียงเช่น uterine necrosis, erosion และ pyometra ส่วนในเรื่องของความสามารถในการเจริญพันธ์พบว่า หากติดตามไปหากจากผู้ป่วยที่ทำ Compressive sutue พบว่าไม่มีผลกระทบที่ร้ายแรงต่อภาวะการณ์เจริญพันธ์และการตั้งครรภ์ในอนาคต(22-23)
3.Uterine and Ovarian Vessel ligation
วิธีการทำ (24)
- หลังจากเปิดเข้าสู่บริเวณ broad ligament , Mobilize bladder และ ureter
- ligate uterine artery และ vein บริเวณ lower uterine segment ซึ่งจะตรงกับ 2 – 3 cm ใต้ต่อ transverse uterine incision โดยใช้ absorbable sutureปักเข็ม 2 – 3 cm medial ต่อ uterine vessel ปักให้ลึกถึง myometrium (เพื่อหยุดเลือดที่ออกจาก intramyometrial ascending branch ร่วมด้วย) หลังจากนั้นขึ้นมาด้าน lateral ต่อ vessels ผ่าน broad ligament เรียกว่า low ligation
- นอกจากนี้ ควรทำ second ligature คือ เย็บผูก ovarian artery บริเวณรอยต่อของ utero-ovarian ligament และ uterusเรียกว่า high ligation
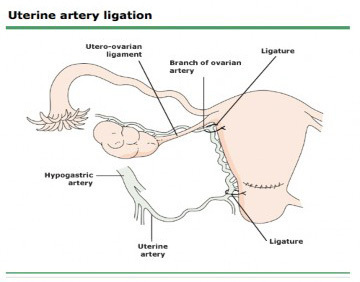
ภาพแสดงการทำ Uterine artery ligation
4.Internal iliac artery ligation (Hypogastric artery ligation)
อวัยวะในอุ้งเชิงกรานมีเส้นเลือดหลักที่เลี้ยงคือ Internal iliacartery หรือ Hypogastric artery โดยการผูกเส้นเลือดดังกล่าวทั้งสองข้างจะทำให้เลือดหยุดได้ โดยที่ไม่ต้องตัดมดลูก
วิธีการทำ (24)
- เปิด peritoneum ที่คลุม common iliac artery , identify ureter และ retract เข้ามาทางด้านใน
- เปิด sheath ที่คลุม internal iliac (hypogastric) artery ตามแนวของหลอดเลือด
- right-angle clamp ลอดผ่านใต้ต่อ artery (lateral to medial direction)ระมัดระวัง ไม่ให้ internal iliac vein ขาด
- ตำแหน่ง ligation คือ 2 cm distal ต่อ bifurcation เพื่อหลีกเลี่ยงการตัดposterior division hypogastric ซึ่งทำให้เกิดการขาดเลือดบริเวณผิวหนังและกล้ามเนื้อ gluteus
- nonabsorbable sutures 2-0 silk 2 เส้น ในการ ligation (ก่อนการผูก คลำชีพจรของ external iliac artery ก่อน) และทำhypogastric artery ligation ทั้งสองข้าง
วิธีนี้ไม่ได้มีประสิทธิภาพในการควบคุมภาวการณ์ตกเลือดที่ดี และวิธีทำค่อนข้างซับซ้อน ไม่แนะนำให้ทำโดยแพทย์ที่ไม่ชำนาญ
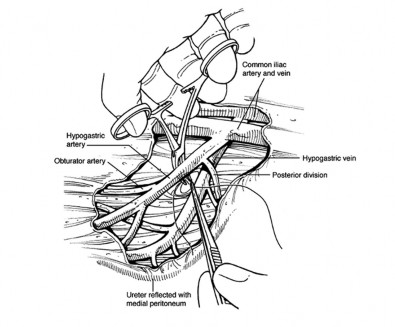
ภาพแสดงการทำ Internal liac artery ligation
5. Hyterectomy
เมื่อวิธีการผ่าตัดแบบอนุรักษ์ไม่ได้ผล การตัดมดลูกจะเป็นวิธีลำดับท้ายที่จะใช้เพื่อหยุดภาวะตกเลือด
การตัดมดลูกอาจทำเป็น Total หรือ Subtotal hysterectomy มีวิธีการเช่นเดียวกับ standard gynecological abdominal hysterectomy การทำ Subtotal hysterectomy มีประโยชน์ในการหยุดภาวะตกเลือดในผู้ป่วยที่มีภาวะตกเลือดรุนแรงได้เร็วกว่า
เอกสารอ้างอิง
- Michael A Belfort. Overview of postpartum hemorrhage. Up to date 2017
- World Health Organization. WHO Recommendations for the Prevention and Treatment of Postpartum Haemorrhage. Geneva: World Health Organization 2012. WHO guidelines Approved by the Guidelines Review Committee. Available at: http://www.ncbi.nlm.nih.gov/books/NBK131942/.
- ธีระ ทองสง, สุพัตรา ศิริโชติยะกุล. การตกเลือดหลังคลอด. สุติศาสตร์ 2555 ;1:255-267.
- Tuncalp O, Souza JP, Gulmezoglu M. New WHO recommendations on preventation and treatmet of postpartum hemorrhage. Int J Gynecol Obstet 2013; 123:254-6.
- Grönvall M, Tikkanen M, Tallberg E, et al. Use of Bakri balloon tamponade in the treatment of postpartum hemorrhage: a series of 50 cases from a tertiary teaching hospital. Acta Obstet Gynecol Scand 2013; 92:433.
- Einerson BD, Son M, Schneider P, Field I, Miller ES. The association between intrauterine ballon tamponade duration and postpartum hemorrhage outcomes. American Journal of Obstetrics and Gynecology 2017;300:e5
- Vitthala S, Tsoumpou I, Anjum ZK, Aziz NA. Use of Bakri balloon in post-partum haemorrhage: a series of 15 cases. Aust N Z J Obstet Gynaecol 2009; 49:191.
- Dabelea V, Schultze PM, McDuffie RS Jr. Intrauterine balloon tamponade in the management of postpartum hemorrhage. Am J Perinatol 2007; 24:359.
- Doumouchtsis SK, Papageorghiou AT, Arulkumaran S. Systematic review of conservative management of postpartum hemorrhage: what to do when medical treatment fails. Obstet Gynecol Surv 2007; 62:540.
- Vintejoux E, Ulrich D, Mousty E, et al. Success factors for Bakri™ balloon usage secondary to uterine atony: a retrospective, multicentre study. Aust N Z J Obstet Gynaecol 2015; 55:572.
- Revert M, Cottenet J, Raynal P, Cbot E,Quantin C, Rozenberg P, Intrauterine balloon tamponade for management of severe postpartum heamorrhage in a perinatal network: a prospective cohort study.An International Journal of Obstetric and Gynaecology 2016.
- Leparco S, Viot A, Benachi A, Deffieux X. Migration of Bakri balloon through an unsuspected uterine perforation during the treatment of secondary postpartum hemorrhage. Am J Obstet Gynecol 2013; 208:e6.
- B-Lynch C CA, Lawal AH et al: The B-Lynch surgical technique for the control of massive postpartum haemorrhage:an alternative to hysterectomy? Five cases reported. Br J Obstet Gynaecol 104:372-5, 1997.
- Hayman RG, Arulkumaran S, Steer PJ. Uterine compression sutures: Surgical management of postpartum hemorrhage. Obstet Gynecol 2002;99:502-6
- B-Lynch C, Coker A, Lawal AH, et al. The B-Lynch surgical technique for the control of massive postpartum haemorrhage: an alternative to hysterectomy? Five cases reported. Br J Obstet Gynaecol 1997; 104:372.
- Ferguson JE, Bourgeois FJ, Underwood PB. B-Lynch suture for postpartum hemorrhage. Obstet Gynecol 2000; 95:1020.
- Allam MS, B-Lynch C. The B-Lynch and other uterine compression suture techniques. Int J Gynaecol Obstet 2005; 89:236.
- Sentilhes L, Gromez A, Razzouk K, et al. B-Lynch suture for massive persistent postpartum hemorrhage following stepwise uterine devascularization. Acta Obstet Gynecol Scand 2008; 87:1020.
- Smith KL, Baskett TF. Uterine compression sutures as an alternative to hysterectomy for severe postpartum hemorrhage. J Obstet Gynaecol Can 2003; 25:197
- Fuglsang J. Later reproductive health after B-Lynch sutures: a follow-up study after 10 years’ clinical use of the B-Lynch suture. Fertil Steril 2014; 101:1194.
- Cowan AD, Miller ES, Grobman WA. Subsequent pregnancy outcome after B-lynch suture placement. Obstet Gynecol 2014; 124:558.
- Gizzo S, Saccardi C, Patrelli TS, et al. Fertility rate and subsequent pregnancy outcomes after conservative surgical techniques in postpartum hemorrhage: 15 years of literature. Fertil Steril 2013; 99:2097.
- Doumouchtsis SK, Nikolopoulos K, Talaulikar V, et al. Menstrual and fertility outcomes following the surgical management of postpartum haemorrhage: a systematic review. BJOG 2014; 121:382.
- John A. Rock HWJ. Te Linde’s Operative Gynecology, Obstetric Problems. 10 ed2008.


