How to management of adnexal mass in pregnancy
นพ.รัตน์พล อ่ำอำไพ
ร.ศ.พญ.เฟื่องลดา ทองประเสริฐ
บทนำ
การตรวจพบก้อนในอุ้งเชิงกรานขณะตั้งครรภ์ ก่อนหน้านี้จะมักมีการตรวจพบโดยบังเอิญในขณะที่ผ่าตัดคลอด หรือมีอาการต่างๆจากภาวะแทรกซ้อนของก้อนนั้นๆ แต่ในปัจจุบันมีการตรวจอัลตร้าซาวน์ ในสตรีตั้งครรภ์มากขึ้น ด้วยข้อบ่งชี้ต่างๆ เช่น ตรวจยืนยันอายุครรภ์ ตรวจหาความผิดปกติของทารก ตรวจติดตามการเจริญเติบโตของทารกในครรภ์ ดังนั้นจึงเพิ่มโอกาสการตรวจพบก้อนที่ปีกมดลูกหรือรังไข่ มากขึ้น และ สร้างความกังวลใจให้กับแพทย์ผู้ดูแลและสตรีตั้งครรภ์เองว่าก้อนที่ปีกมดลูกหรือรังไข่ นั้นแนวโน้มน่าจะเป็น ก้อนเนื้อธรรมดา หรือ มะเร็ง ซึ่งก้อนที่พบส่วนมากมักจะหายหรือลดขนาดลงได้เอง แต่มีส่วนน้อยที่อาจก่อให้เกิดภาวะแทรกซ้อนของก้อนและทำให้เกิดผลเสียต่อสุขภาพของมารดาและทารกในครรภ์ได้
อุบัติการณ์
จากการศึกษาก่อนหน้านี้ Bernhardและคณะพบอุบัติการณ์การพบก้อนที่ปีกมดลูกหรือรังไข่ ในสตรีตั้งครรภ์ประมาณร้อยละ 2.3 [1] ขณะที่ Goh และคณะ ซึ่งศึกษาเกี่ยวกับหญิงตั้งครรภ์ประมาณ 24,000 คนพบอุบัติการณ์ของก้อนที่ปีกมดลูกหรือรังไข่ 4.9 % [2] และการศึกษาเกี่ยวกับอุบัติการณ์ของ simple cystในหญิงตั้งครรภ์ ของ Glanc และคณะ พบประมาณร้อยละ 5.3 และอุบัติการณ์จะลดลงไปร้อยละ 1.5 เมื่ออายุครรภ์มากขึ้น [3] ส่วนอุบัติการณ์การเกิดมะเร็งรังไข่ในสตรีตั้งครรภ์พบได้ประมาณร้อยละ 1 [1][4][5]
การวินิจฉัย
ทางเลือกในการช่วยวินิจฉัย
1. การตรวจทางรังสีวิทยา (Imaging)
สำหรับก้อนที่ปีกมดลูกหรือรังไข่ นั้นอาศัยการซักประวัติและการตรวจร่างกายเป็นอันดับแรก แต่อย่างไรก็ตามหากเป็นก้อนขนาดที่มีขนาดเล็กหรือไม่มีอาการ การตรวจทางรังสีวิทยาจึงมีบทบาทช่วยในการวินิจฉัย
การตรวจอัลตร้าซาวน์ [6]
เป็นการตรวจทางรังสีวิทยาที่เลือกใช้เป็นอันดับแรกในกรณีที่สงสัยความผิดปกติในอุ้งเชิงกรานเนื่องจากตรวจได้รวดเร็วและผู้ป่วยไม่ต้องเสี่ยงรับรังสี โดยเฉพาะอย่างยิ่งในหญิงตั้งครรภ์นั้นจะมีการตรวจอัลตร้าซาวน์ อยู่บ่อยครั้ง ด้วยข้อบ่งชี้ต่างๆทางสูติศาสตร์ แต่ทั้งนี้การตรวจอัลตร้าซาวน์ให้ได้ข้อมูลขึ้นอยู่กับประสบการณ์ของผู้ทำอัลตร้าซาวน์ด้วย
ตารางที่ 1 แสดงสาเหตุของก้อนที่ปีกมดลูกหรือรังไข่ที่พบได้ในหญิงตั้งครรภ์ (ดัดแปลงจาก [7])
Causes of adnexal mass in pregnancy
Ovarian
- Simple cyst
- Haemorrhagic cyst
- Hyperstimulation in woman who have undergone fertility treatment
- Luteoma
- Endometrioma
- Brenner tumor
- Epithelial tumor : serous and mucinous; endometrioid and clear cell carcinoma
- Germ cell tumor : mature and immature teratoma, dysgerminoma, endodermal sinus tumor, embryonal carcinoma
- Sex cord – stromal tumors : fibrothecoma; granulosa cell, sclerosing stromal and Sertoli – Leydig cell tumor
- Metastatic (Secondary) tumor; Krukenberg
- Lymphoma
Tubal
- Hydrosalpinx
- Paratubal cyst
- Heterotopic pregnancy
Leiomyoma
Non-gynaecological
- Mesenteric cyst
- Appendix mass
- Diverticular disease
- Pelvic kidney
- Urachal cyst
การตรวจอัลตร้าซาวน์ผ่านทางหน้าท้องจะช่วยให้เห็นภาพรวมและดูความสัมพันธ์ของก้อนกับอวัยวะในอุ้งเชิงกรานได้ดี ส่วนการตรวจทางช่องคลอดจะช่วยให้ได้ภาพที่มีความคมชัดมากขึ้น โดยเฉพาะอย่างยิ่งก้อนที่ปีกมดลูกหรือรังไข่ สำหรับการตรวจอัลตร้าซาวน์ที่ใช้ส่วนมากจะเป็นแบบ Gray-scale ซึ่งมีประโยชน์ในการเห็นลักษณะรูปร่างของก้อน เช่น การแยกระหว่างลักษณะ cystic, solid หรือ mix solid cystic ส่วนการตรวจแบบ Color Doppler นั้นจะช่วยในการดูเส้นเลือดที่มาหล่อเลี้ยงก้อนที่ปีกมดลูกหรือรังไข่ ว่ามีมากน้อยเพียงใด
ตารางที่ 2 แสดงลักษณะที่พบได้จากภาพอัลตร้าซาวน์ของก้อนที่ปีกมดลูกหรือรังไข่ (ดัดแปลงจาก [7])
{tabulizer:style[gr.alterora.elemental_1_blue.css]}
|
Pathology |
Ultrasound appearance |
|
Teratoma |
Complex mass with solid and cystic areas due to presence of fat, bone, sebaceous material and hair |
|
Endometrioma |
Diffuse ‘ground glass’ pattern due to presence of old blood (‘chocolate’) within the cyst |
|
Malignant/ Borderline ovarian tumor |
Complex, multi-septate mass with solid and cystic areas Papillary projections or mural nodules Ascites may be present Appearance may be bilateral in up to 25% of cases |
|
Hydrosalpinx |
Tubular-shaped structure with anechoic content and incomplete septum of tubal wall |
|
Leiomyoma |
Hypoechoic, round, solid masses Cystic change may occur if red degeneration develops |
การตรวจเอ็กซเรย์คลื่นแม่เหล็กไฟฟ้า (Magnetic resonance imaging, MRI) [8]
ในหญิงตั้งครรภ์ที่พบก้อนที่ปีกมดลูกหรือรังไข่ นั้นไม่นิยมการตรวจเอ็กซเรย์คอมพิวเตอร์ (CT scan) เนื่องจากจะทำให้หญิงตั้งครรภ์หรือทารกได้รับรังสี 2-4 rads ต่อการตรวจหนึ่งครั้ง ดังนั้นการตรวจด้วยเอ็กซเรย์คลื่นแม่เหล็กไฟฟ้าซึ่งปลอดภัยต่อหญิงตั้งครรภ์หรือทารกมากกว่า จึงมีบทบาทในกรณีที่การตรวจอัลตร้าซาวน์แล้วยังไม่สามารถวินิจฉัยได้ ซึ่งมีประมาณร้อยละ 20 โดยเฉพาะก้อนเนื้อที่ไม่รู้จุดกำเนิด หรือประเมินลักษณะภายในตัวก้อนได้ไม่ชัดเจน นอกจากนี้เอ็กซเรย์คลื่นแม่เหล็กไฟฟ้ายังมีประโยชน์ในการช่วยประเมินการลุกลามในกรณีที่ก้อนเนื้อนั้นเป็นมะเร็ง หรือช่วยวินิจฉัยแยกโรคกับระบบทางเดินอาหารได้ เช่น ไส้ติ่งอักเสบ โรคลำไส้อักเสบชนิดอื่นๆ ทั้งนี้จะทำก็ต่อเมื่อการตรวจอัลตร้าซาวน์แล้วไม่ได้ผลการวินิจฉัย
2. การตรวจหาค่าบ่งชี้มะเร็งในเลือด (Tumor marker)
ในหญิงไม่ตั้งครรภ์ที่ตรวจพบก้อนที่ปีกมดลูกหรือรังไข่ นั้น จะมีการเจาะเลือดเพื่อนำไปหาค่าบ่งชี้มะเร็ง แต่สำหรับหญิงตั้งครรภ์นั้นการใช้ค่าบ่งชี้มะเร็งยังมีข้อจำกัด โดยเฉพาะค่าบ่งชี้มะเร็ง CA-125 ใช้ช่วยในการบ่งชี้มะเร็งชนิด Epithelial cell tumors และมีการศึกษามากที่สุดในหญิงตั้งครรภ์พบว่า จะมีค่าสูงขึ้นในไตรมาสแรก และลดลงในไตรมาสที่สองและสาม และเพิ่มขึ้นอีกครั้งในช่วงคลอดและหลังคลอด [9] นอกจากนี้โรคทางนรีเวชอื่นๆที่ไม่ใช่มะเร็งก็อาจทำให้ค่าของ CA-125 สูงขึ้นได้ [10] เช่น fibroids และ endometriosis ดังนั้นจะเห็นได้ว่าการส่งตรวจค่า CA-125 ใช้ในการบ่งชี้มะเร็งชนิด Epithelial cell tumors ซึ่งเป็นมะเร็งชนิดที่พบได้ไม่บ่อยในหญิงวัยเจริญพันธุ์ จึงยังมีข้อจำกัดในการนำมาใช้อยู่ค่อนข้างมาก
แต่อย่างไรก็ตามหากตรวจพบก้อนที่ปีกมดลูกหรือรังไข่ ร่วมกับค่าบ่งชี้มะเร็ง CA-125 สูงขึ้นมากๆอาจช่วยในการบ่งชี้ว่าเป็นมะเร็งได้ และช่วยในการติดตามผลหลังจากที่ผ่าตัดก้อนออกไปแล้วหรือภายหลังให้การรักษาเพิ่มเติมได้
ส่วน Germ cell tumors ซึ่งพบได้บ่อยกว่าในหญิงวัยเจริญพันธุ์ ค่าบ่งชี้มะเร็งที่ใช้สำหรับกลุ่มนี้ ก็มีข้อจำกัดเนื่องจากมีค่าสูงขึ้นอยู่แล้วในขณะตั้งครรภ์ เช่น AFP (ใช้บ่งชี้มะเร็งกลุ่ม Endodermal sinus tumor, Embryonal carcinoma, Mixed tumors), LDH (มีค่าสูงขึ้นในกลุ่ม Dysgerminoma) และ hCG ดังนั้นจึงมีข้อจำกัดเช่นเดียวกับ CA-125 [11]
สารบ่งชี้มะเร็งอื่นๆ ยังมีข้อจำกัดในการนำมาใช้ในหญิงตั้งครรภ์เช่นเดียวกัน เช่น Inhibin A ใช้เป็นสารบ่งชี้มะเร็งของ มะเร็งชนิด Granulosa cell tumor แต่อาจมีค่าเพิ่มขึ้นโดยเฉพาะช่วงตั้งครรภ์ในช่วงแรกได้ ส่วน Human epididymis protein 4 (HE4) นั้น มีประโยชน์ในการตรวจติดตามการดำเนินโรคและการกลับมาเป็นซ้ำของโรค แต่ไม่สามารถนำมาใช้ตรวจคัดกรองได้
ภาวะแทรกซ้อน (Complications)
1. การบิดขั้ว (Torsion) [11]
อุบัติการณ์การบิดขั้ว พบตั้งแต่ร้อยละ 0.2-15 ซึ่งความเสี่ยงในการเกิดภาวะนี้พบว่าสูงขึ้นในหญิงตั้งครรภ์ คาดว่าเป็นผลจากมดลูกที่ขยายขนาดขึ้นจึงไปเบียดปีกมดลูก ทั้งนี้พบภาวะนี้สูงขึ้นสัมพันธ์กับก้อนที่มีขนาดใหญ่ จากการศึกษาก่อนหน้านี้ พบว่าผู้ป่วยที่มีก้อนขนาด 6- 10 เซนติเมตร มีความเสี่ยงในการเกิดภาวะบิดขั้ว มากขึ้นถึง 2 เท่า และก้อนที่มีขนาดมากกว่า 10 เซนติเมตรจะมีการบิดขั้วที่น้อยลง
ภาวะนี้มักพบในไตรมาสแรกหรือต้นๆ ไตรมาสที่สอง ประมาณร้อยละ 60 ของผู้ป่วยที่เกิดการบิดขั้ว เกิดในช่วงอายุครรภ์ที่ 10-17 สัปดาห์ ผู้ป่วยมักจะมีอาการเช่นเดียวกับหญิงไม่ตั้งครรภ์ ได้แก่ ปวดท้องอย่างรุนแรง คลื่นไส้ อาเจียน อย่างไรก็ตามในบางรายอาจแยกได้ยากจากภาวะปกติขณะตั้งครรภ์
2. ก้อนแตก (Rupture) [11]
พบอุบัติการณ์การแตกของก้อนค่อนข้างต่ำมาก น้อยกว่าร้อยละ 1
3. การขัดขวางการคลอด (Labor obstruction)
แม้ว่าจะเกิดขึ้นค่อนข้างต่ำแต่ก้อนที่ปีกมดลูกหรือรังไข่ ขนาดใหญ่ ก็ทำให้เกิดการคลอดยากได้เช่นกัน จากการศึกษาของ Gohและคณะ พบว่าในหญิงตั้งครรภ์ที่มีก้อนที่ปีกมดลูกหรือรังไข่ ขนาดใหญ่ต้องได้รับการผ่าตัดเนื่องจากภาวะคลอดล้มเหลวถึงร้อยละ 25 [2]
4. มะเร็ง (Malignancy)
แนวทางการรักษามะเร็งในหญิงตั้งครรภ์ต้องแพทย์ต่างสาขาวิชาร่วมกัน ทั้ง สูตินรีแพทย์ กุมารแพทย์ แพทย์ผู้เชี่ยวชาญทางด้านมะเร็งวิทยานรีเวช รวมถึงจิตแพทย์ อุบัติการณ์การเกิดมะเร็งในหญิงตั้งครรภ์ พบว่าเป็น 1 ใน 20000-50000 ราย [12][13][14] พบว่าเป็นมะเร็งระยะแรกประมาณ ร้อยละ 75 และมีอัตราการรอดชีวิตในช่วง 5 ปีแรกประมาณ ร้อยละ 70-90 [15] การรักษาเหมือนกับหญิงไม่ตั้งครรภ์ ทั้งนี้ขึ้นอยู่กับอายุครรภ์ด้วย
การดูแลและรักษา (Management)
แผนภาพที่ 1 แสดงแนวทางการดูแลรักษาของก้อนที่ปีกมดลูกหรือรังไข่ที่พบได้ในหญิงตั้งครรภ์ (ดัดแปลงจาก [7])
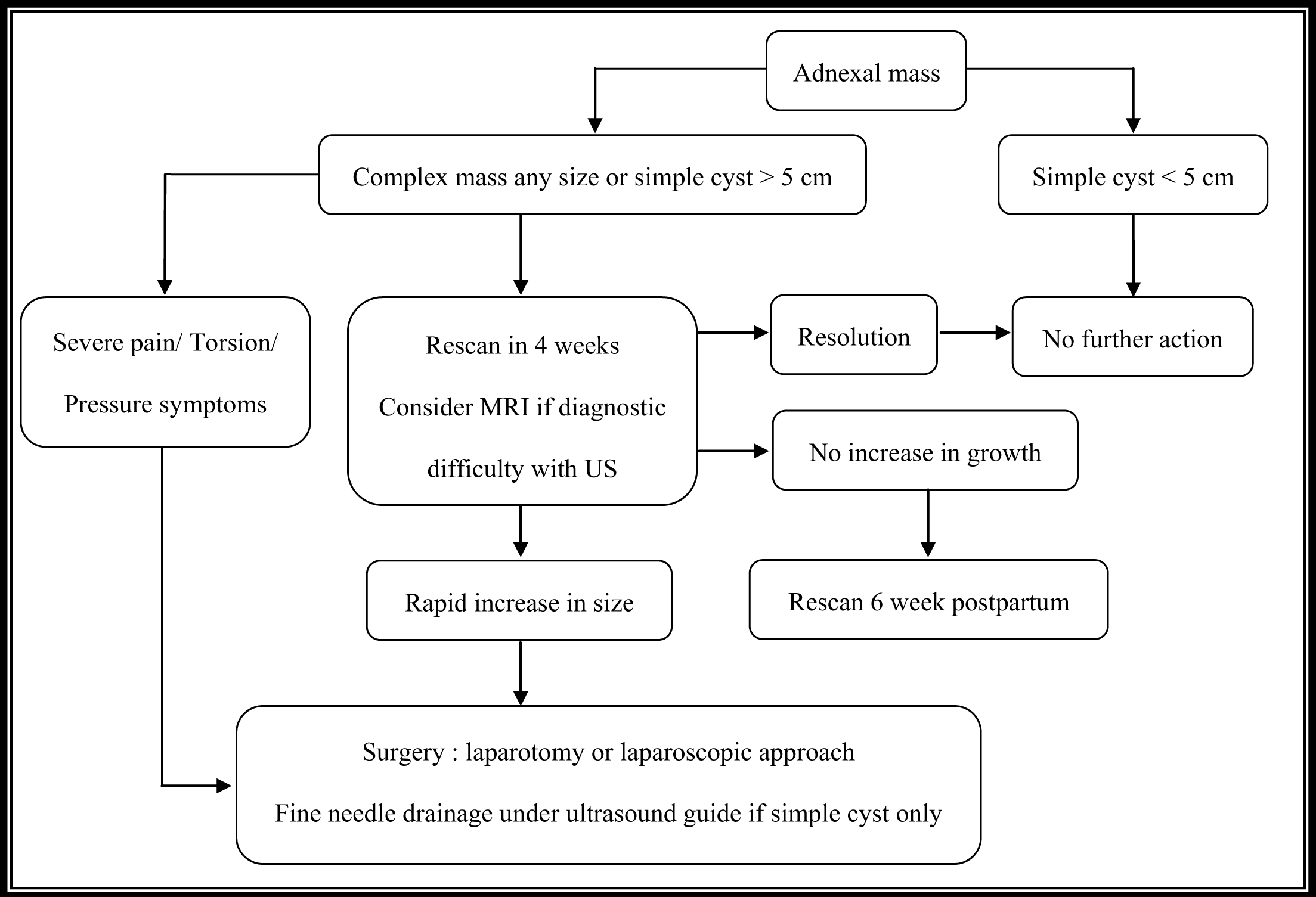
หลักการเบื้องต้น (General principles)
ในหญิงตั้งครรภ์ที่มีภาวะแทรกซ้อนจากก้อนเนื้องอก ควรได้รับการรักษาโดยการผ่าตัดเช่นเดียวกับหญิงไม่ตั้งครรภ์ ส่วนการรักษาด้วยการผ่าตัดในกรณีที่ไม่มีภาวะแทรกซ้อนต้องคำนึงความเสี่ยงของทั้งมารดาและทารกในครรภ์
การรักษาโดยการเฝ้าระวังและติดตาม (Conservative treatment)
ในกรณีที่ไม่มีภาวะแทรกซ้อนและไม่พบอาการใด ๆ อาจติดตามไปจนถึงครบกำหนดคลอด โดยส่วนใหญ่มักจะพบว่าตัวก้อนที่พบในไตรมาสแรกมักมีขนาดเล็กลงในไตรมาสสุดท้ายของการตั้งครรภ์
จากการศึกษาของ Lam และคณะ ที่ศึกษาเกี่ยวกับก้อนที่ปีกมดลูกหรือรังไข่ในหญิงตั้งครรภ์ พบว่าเป็น simple cyst ร้อยละ 77 ของทั้งหมด ขนาดเฉลี่ยเส้นผ่าศูนย์กลางประมาณ 5 เซนติเมตร, ร้อยละ 93 หายได้เองขณะตั้งครรภ์, ร้อยละ 56 ก้อนมีขนาดเล็กลง มีเพียง 8 รายเท่านั้นต้องได้รับการผ่าตัด และทั้งหมดไม่ใช่มะเร็ง ทั้งนี้ไม่พบภาวะแทรกซ้อนใดๆ เช่น การบิดขั้วหรือการขัดขวางการคลอด [16]
ส่วนการศึกษาของ Glanc และคณะ ได้ควรตรวจติดตามหญิงตั้งครรภ์ที่มีก้อนที่ปีกมดลูกหรือรังไข่ ขนาดมากกว่าหรือเท่ากับ 5 เซนติเมตร ไปจนถึงอายุครรภ์ 16 สัปดาห์ หากมีแนวโน้มที่ก้อนมีขนาดใหญ่ขึ้นแนะนำให้ตรวจทางรังสีเพิ่มเติม และพิจารณาเรื่องการรักษาด้วยการผ่าตัด [17]
การรักษาโดยการผ่าตัด (Surgical treatment)
พิจารณาให้การรักษาโดยการผ่าตัดเมื่อสงสัยว่าเป็นมะเร็งหรือมีอาการและภาวะแทรกซ้อนจากก้อน หากเป็นก้อนที่มีลักษณะเป็น solid หรือ mix solid cystic ร่วมกับมีน้ำในช่องท้อง จะพิจารณาลงแผลแบบ midline laparotomy โดยต้องตรวจอวัยวะภายในอุ้งเชิงกราน และทำ peritoneal washing เพื่อประเมินการลุกลามด้วย
จาก ACOG committee opinions 2011 [18] ได้กล่าวถึงคำแนะนำในการผ่าตัดในหญิงตั้งครรภ์ ที่ไม่ใช่โรคทางสูติศาสตร์ เนื่องจากเป็นเรื่องสำคัญสำหรับแพทย์ในการตัดสินใจให้การรักษา และยังไม่มีคำแนะนำที่ออกมาเป็นลายลักษณ์อักษร ดังนั้น ACOG จึงมีบทสรุปเกี่ยวกับเรื่องดังกล่าวดังนี้
- ปัจจุบันยังไม่มี anesthetic agents ตัวใดที่ทำให้เกิด teratogenic effects หากใช้อย่างถูกต้องตามหลักการทางวิสัญญี
- fetal heart rate monitoring จะช่วยในการตัดสินใจเรื่อง maternal positioning และ cardiorespiratory management และการคลอดในกรณีฉุกเฉิน
- หากมีข้อบ่งชี้ในการผ่าตัดเร่งด่วน ควรได้รับการผ่าคัดโดยไม่ต้องคำนึงถึงอายุครรภ์
- หากเป็นการผ่าตัดที่ไม่เร่งด่วน ควรเลื่อนไปทำหลังคลอด
- หากเป็นการผ่าตัดที่จำเป็นต้องทำแต่ไม่เร่งด่วน ควรทำในช่วงไตรมาสที่ 2 เนื่องจากเป็นช่วงที่มีความเสี่ยงในการคลอดก่อนกำหนดและแท้งต่ำ
- การผ่าตัดควรทำในที่ที่สามารถดูแลเด็กแรกเกิดได้ และสูติแพทย์พร้อมทำการผ่าตัดคลอดฉุกเฉิน รวมถึงสามารถแปลผล fetal heart pattern ได้อย่างแม่นยำและรวดเร็ว
- เฝ้าสังเกต fetal heart rate และ uterine contraction ทั้งก่อนและหลังการผ่าตัด
- ต้องมีสูติแพทย์ที่พร้อมทำการผ่าคลอดฉุกเฉิน และควรให้หญิงตั้งครรภ์เซนต์ยินยอมก่อนเข้ารับการผ่าตัด ไว้เผื่อกรณีที่ต้องผ่าคลอดฉุกเฉิน
ทั้งนี้การตัดสินใจทำหัตถการต่างๆ ขึ้นอยู่กับแพทย์ผู้รักษาโดยคำนึงถึงอายุครรภ์ ชนิดของการผ่าตัดที่จะทำ เครื่องมือ อุปกรณ์และบุคลากร ที่สำคัญที่สุดคือความปลอดภัยของมารดาและทารกในครรภ์
ส่วนการผ่าตัดแบบ laparoscopic พบว่า มีประโยชน์ในการผ่าตัดภาวะบิดขั้วมากกว่าการผ่าตัดเปิดหน้าท้อง ได้แก่ ปวดหลังผ่าตัดน้อยกว่า ใช้ยาแก้ปวดหลังผ่าตัดต่ำกว่า การติดเชื้อต่ำกว่า จากการศึกษาของ Koo และคณะ [19] ศึกษาในหญิงตั้งครรภ์ 88 รายที่ได้รับการผ่าตัดก้อนที่ปีกมดลูกหรือรังไข่โดยวิธี laparoscopic ค่าเฉลี่ยอายุครรภ์ 11.6 สัปดาห์ พบภาวะแทรกซ้อนค่อนข้างต่ำ ได้แก่ น้ำหนักตัวน้อย, คลอดก่อนกำหนด, การได้รับยาระงับการแข็งตัวมดลูก, APGAR scores ต่ำ และ fetal anomalies ส่วนผลข้างเคียงที่น่ากังวลของการผ่าตัดแบบ laparoscopic คือ uterine blood flow ที่ลดลง, carbondioxide absorption , fetal hypotension
Adjuvant therapy of ovarian cancer in pregnancy [20]
กรณีที่ได้รับการวินิจฉัยว่าเป็นมะเร็งนั้น การดูแลรักษาขึ้นอยู่กับชนิดของมะเร็งจากผลทางพยาธิวิทยาและระยะของโรคมะเร็ง
สำหรับก้อนเนื้อในกลุ่ม Tumors of low malignant potential (LMP) ยังไม่นำการให้การรักษาด้วยเคมีบำบัดในขณะตั้งครรภ์ ส่วนกลุ่มมะเร็งชนิด Epithelial cell เฉพาะที่เป็นชนิด well-differentiated ที่พบอยู่ในรังไข่เท่านั้น และได้รับการผ่าตัดกำหนดระยะโรคแล้ว ก็ไม่จำเป็นต้องได้รับยาเคมีบำบัดเพิ่มเติมเช่นเดียวกัน ขณะที่มะเร็งกลุ่มอื่นๆ การใช้ยาเคมีบำบัดชนิด platinum and taxane-based ควรให้ขณะตั้งครรภ์ เป็นการรักษาที่แนะนำและเป็นมาตรฐาน สำหรับยาเคมีบำบัดที่ใช้รักษามะเร็งในกลุ่ม Germ cell เช่น Dysgerminoma อาจให้เป็น bleomycin, etoposide, and cisplatin (BEP)
สำหรับการรักษาด้วยเคมีบำบัดในขณะตั้งครรภ์นั้น พบว่ายาเคมีบำบัดทุกตัวจัดอยู่ใน category D ซึ่งมีผลข้างเคียงต่อทารก เช่น ทารกเจริญเติบโตช้าในครรภ์, คลอดก่อนกำหนด, น้ำหนักตัวน้อย และพิษจากยาเคมีบำบัดที่เกิดกับตัวทารกในครรภ์เช่นเดียวกับที่เกิดในหญิงตั้งครรภ์ เมื่อมีข้อบ่งชี้ในการได้รับยาเคมีบำบัดแล้วนั้นไม่ควรเริ่มยาช้า แนะนำว่าควรเริ่มยาในช่วงไตรมาสที่สองหรือช่วงต้นของไตรมาสที่สามของการตั้งครรภ์ ซึ่งการสร้างและพัฒนาอวัยวะของทารก (Organogenesis) ซึ่งอยู่ในช่วงระหว่าง อายุครรภ์ 5 ถึง 10 สัปดาห์ ซึ่งหากได้รับยาเคมีบำบัดในช่วงนี้อาจทำให้เกิดความพิการแต่กำเนิดของทารกได้ แต่หากได้หลังจากพ้นช่วง organogenesis ไปแล้วพบว่าความเสี่ยงจะลดลง
การตรวจพบโดยบังเอิญขณะผ่าตัดคลอด (Incidental detection at cesarean delivery)
ยังไม่มีข้อสรุปที่แน่ชัดของการผ่าตัดนำก้อนที่พบโดยบังเอิญขณะผ่าตัดคลอด หรือจะทำการตรวจติดตามโดยใช้อัลตร้าซาวน์ในภายหลัง เพราะส่วนมากของก้อนที่ปีกมดลูกหรือรังไข่ ที่พบนี้จะเป็นก้อนเนื้องอกชนิดไม่ร้ายแรง แต่อย่างไรก็ตามโดยส่วนมากแล้วแนะนำให้ผ่าตัดก้อนออกเพื่อให้รู้แน่ชัดว่าก้อนนั้นๆไม่ใช่มะเร็ง และลดความเสี่ยงที่จะต้องผ่าตัดซ้ำภายหลัง ดังที่การศึกษาของ Ulker และคณะ [21] โดยศึกษาในหญิงตั้งครรภ์ที่พบก้อนที่ปีกมดลูกหรือรังไข่ ขณะผ่าตัดคลอด พบว่าส่วนมากเป็นก้อนเนื้อชนิด mature cystic teratoma (ร้อยละ 32) และ functional cysts (ร้อยละ 26) มีจำนวน 6 รายที่มีก้อนทั้ง 2 ข้าง ขนาดก้อนเฉลี่ยประมาณ 6.4 cm และมีจำนวน 2 รายที่ได้รับการวินิจฉัยว่าเป็นก้อนมะเร็ง จึงสรุปว่าควรผ่าตัดก้อนที่พบโดยบังเอิญขณะผ่าตัดคลอดออกเพื่อให้รู้แน่ชัดว่าก้อนนั้นๆไม่ใช่มะเร็ง และลดความเสี่ยงที่จะต้องผ่าตัดซ้ำหลังผ่าตัดคลอด
ในช่วงการผ่าตัด ควรมีการส่งตรวจ Frozen section หากเป็นไปได้ รวมไปถึงการปรึกษา แพทย์ผู้เชี่ยวชาญด้านมะเร็งวิทยานรีเวช เพื่อร่วมประเมินในห้องผ่าตัด หรือทำการผ่าตัดกำหนดระยะของมะเร็งหากก้อนนั้นๆเป็นมะเร็ง นอกจากนี้ในผู้ป่วยรายที่ผู้ผ่าตัดพบว่ามีความจำเป็นที่จะต้องผ่าตัดเพิ่มเติม การแจ้งให้ผู้ป่วยหรือญาติทราบก่อนเป็นสิ่งที่สำคัญมาก โดยเฉพาะอย่างยิ่งในการผ่าตัดรังไข่
การดูแลรักษาในช่วงหลังคลอด
สำหรับหญิงตั้งครรภ์ที่ยังมีก้อนที่ปีกมดลูกหรือรังไข่ ตลอดการตั้งครรภ์นั้นควรตรวจติดตามหลังคลอดด้วยการอัลตร้าซาวน์ สำหรับช่วงเวลาหลังคลอดไม่ได้มีกำหนดไว้ชัดเจน ส่วนมากแนะนำให้ทำการตรวจอัลตร้าซาวน์ในช่วง 6 สัปดาห์หลังการคลอดซึ่งเป็นช่วงที่ฟื้นตัวเต็มที่แล้ว หากจะทำการผ่าตัดก็สามารถทำได้
สรุป
ในปัจจุบันมีการใช้ อัลตร้าซาวน์ เพื่อตรวจทางสูติศาสตร์ ทำให้มีการตรวจพบก้อนที่ปีกมดลูกหรือรังไข่เพิ่มมากขึ้นตามไปด้วยนำไปสู่การผ่าตัดเพื่อ ป้องกันการเกิดภาวะแทรกซ้อนที่มากขึ้น การตรวจเอ็กซเรย์คลื่นแม่เหล็กไฟฟ้า ซึ่งปลอดภัยและแนะนำให้ทำ ในกรณีที่ได้ข้อมูลที่ไม่เพียงพอจากการตรวจด้วยอัลตร้าซาวน์
ส่วนมากของก้อนที่ปีกมดลูกหรือรังไข่ ที่พบนี้จะเป็นก้อนเนื้องอกชนิดไม่ร้ายแรง เช่น mature teratoma หรือ endometrioma บางส่วนอาจมีขนาดเล็กลงหรือหายไปได้เอง เช่น Simple cyst หรือ functional cyst ส่วนมะเร็งรังไข่พบได้น้อยในกลุ่มหญิงวัยเจริญพันธุ์ ดังนั้นการพบก้อนที่ปีกมดลูกหรือรังไข่ จึงมักจะดูแลรักษาโดยการเผ้าระวังและติดตาม อย่างไรก็ตามหากมีอาการภาวะแทรกซ้อนของก้อนหรือมีแนวโน้มว่าอาจเป็นมะเร็งควรทำการรักษาด้วยการผ่าตัด
สำหรับการผ่าตัดก้อนที่ปีกมดลูกหรือรังไข่ในหญิงตั้งครรภ์นั้นควรเลือกช่วงไตรมาสที่สองของการตั้งครรภ์เพื่อลดความเสี่ยงในเรื่องของการแท้งบุตร ส่วนวิธีการผ่าตัดขึ้นอยู่กับความชำนาญของผู้ผ่าตัด กรณีที่ไม่ได้ผ่าตัดในช่วงตั้งครรภ์ควรแนะนำให้ตรวจติดตามด้วยอัลตร้าซาวน์หลังจากคลอดบุตรแล้ว
ดังนั้นการตรวจพบก้อนที่ปีกมดลูกหรือรังไข่ในขณะตั้งครรภ์จึงสร้างความกังวลใจให้กับแพทย์ผู้ดูแลและสตรีตั้งครรภ์เอง โดยเฉพาะอย่างยิ่งหากตรวจแล้วพบว่าเป็นมะเร็ง จะต้องให้การดูแลโดยแพทย์ต่างสาขาวิชาร่วมกัน ทั้ง สูตินรีแพทย์ กุมารแพทย์ แพทย์ผู้เชี่ยวชาญทางด้านมะเร็งวิทยานรีเวช รวมถึงจิตแพทย์ เพื่อให้ผลการรักษาเป็นไปอย่างดีที่สุด
เอกสารอ้างอิง
- Bernhard LM, Klebba PK, Gray DL, Mutch DG. Predictors of persistence of adnexal masses in pregnancy. Obstet Gynecol 1999;93(4):585-589.
- Goh WA, Rincon M, Bohrer J, et al. Persistent ovarian masses and pregnancy outcomes. J Matern Fetal Neonatal Med. 2013;26:1090–1093.
- Glanc P,Brofman N,Salem S, et al. The prevalence of incidental simple ovarian cysts > or = 3cm detected by transvaginal sonography in early pregnancy. J Obstet Gynaecol Can. 2007;29:502–506.
- Leiserowitz GS, Xing G, Cress R, Brahmbhatt B, Dalrymple JL, Smith LH. Adnexal masses in pregnancy: how often are they malignant? Gynecol Oncol 2006;101:315-321.
- Ueda M, Ueki M. Ovarian tumors associated with pregnancy. Int J Gynaecol Obstet 1996;55:59–65.
- Perera DS, Prabhakar HB. Imaging of the adnexal mass. Clin Obstet Gynecol. 2015 Mar;58(1):28-46.
- Spencer CP, Robarts PJ. Management of adnexal masses in pregnancy. The Obstetrician & Gynaecologist 2006;8:14–19.
- Goh W, Bohrer J, Zalud I. Management of the adnexal mass in pregnancy. Curr Opin Obstet Gynecol. 2014 Apr;26(2):49-53.
- Zecsi PB, Andersen MR, Bjørngaard B, Hedengran KK, Stender S. Cancer antigen 125 after delivery in women with a normal pregnancy: a prospective cohort study. Acta Obstet Gynecol Scand 2014; 93: 1295–1301.
- Foundation for Women’s Cancer. Understanding CA 125 Levels: a Guide for Ovarian Cancer Patients .2011. Available from: http://www.foundationforwomenscancer.org/wp-content/uploads/CA125levels.pdf/
- Naqvi M1, Kaimal A. Adnexal masses in pregnancy. Clin Obstet Gynecol. 2015 Mar;58(1):93-101.
- Palmer J1, Vatish M, Tidy J. Epithelial ovarian cancer in pregnancy: a review of the literature. BJOG. 2009 Mar;116(4):480-491.
- Eibye S1, Kjær SK, Mellemkjær L. Incidence of pregnancy-associated cancer in Denmark, 1977-2006.Obstet Gynecol. 2013 Sep;122(3):608-617.
- Smith LH, Danielsen B, Allen ME, Cress R, Dalrymple JL, Leiserowitz GS, et al. Cancer associated with obstetric delivery: results of linkage with the California cancer registry. Am J Obstet Gynecol 2003;189(4):1128–1135.
- Brewer M, Kueck A, Runowicz CD. Chemotherapy in pregnancy. Clin Obstet Gynecol.2011;54(4):602–618.
- Lam WK, Cheung KB. Outcomes of asymptomatic adnexal masses in pregnancy. Hong Kong J Gynaecol Obstet Midwifery 2010; 10:69-74.
- Glanc P, Salem S, Farine D. Adnexal masses in the pregnant patient: a diagnostic and management challenge. Ultrasound Q 2008; 24:225–240.
- ACOG Committee on Obstetric Practice. ACOG Committee Opinion No. 474: nonobstetric surgery during pregnancy. Obstet Gynecol. 2011;117 (2 pt 1):420–421.
- Koo J, Lee J, Lim K, et al. A 10-year experience of laparoscopic surgery for adnexal masses during pregnancy. Int J Gynaecol Obstet 2011; 113:36–39.
- Horowitz N. Management of adnexal masses in pregnancy. Clin Obstet Gynecol 2011; 54:519–527.
- Ulker V, Gedikbasi A, Numanoglu C, et al. Incidental adnexal masses at cesarean section and review of the literature. J Obstet Gynaecol Res 2010;36:502–505.


