การตรวจหัวใจทารกด้วย M mode : Fetal Cardiac Assessement with M-mode
การตรวจด้วย m mode ใช้แสดงการตรวจด้วยคลื่นเสียงที่จะเห็นต่อเนื่องกันเป็นแนวเส้นตามความเข้มของเนื้อเยื่อที่ตัดผ่าน ในปัจจุบันไม่เป็นที่นิยมนัก เพราะมี color และ pulsed Doppler อยู่แล้ว แต่ก็ยังมีประโยชน์ในการตรวจดังนี้
- วัดขนาดโครงสร้างของหัวใจ
- ประเมินการทำงานของหัวใจ โดยเฉพาะ left ventricular function
- ประเมินจังหวะการทำงานของ atrium และ ventricle
หลักการ
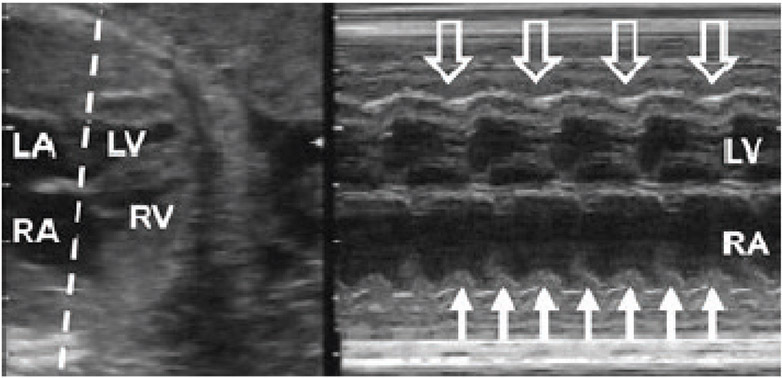
การตรวจด้วย M-mode เริ่มจากกำหนดทิศทางของทารกว่าอยู่ทางด้านไหน แล้วจึงเริ่มตรวจด้วย B-mode ในวิวที่ใช้ตรวจบ่อยคือ four chamber และ left parasternal ดังรูปที่ 10-1 ส่วนวิวอื่น ๆ ที่ใช้ เช่น short axis ของ ventricles หรือ great vessels เป็นต้น
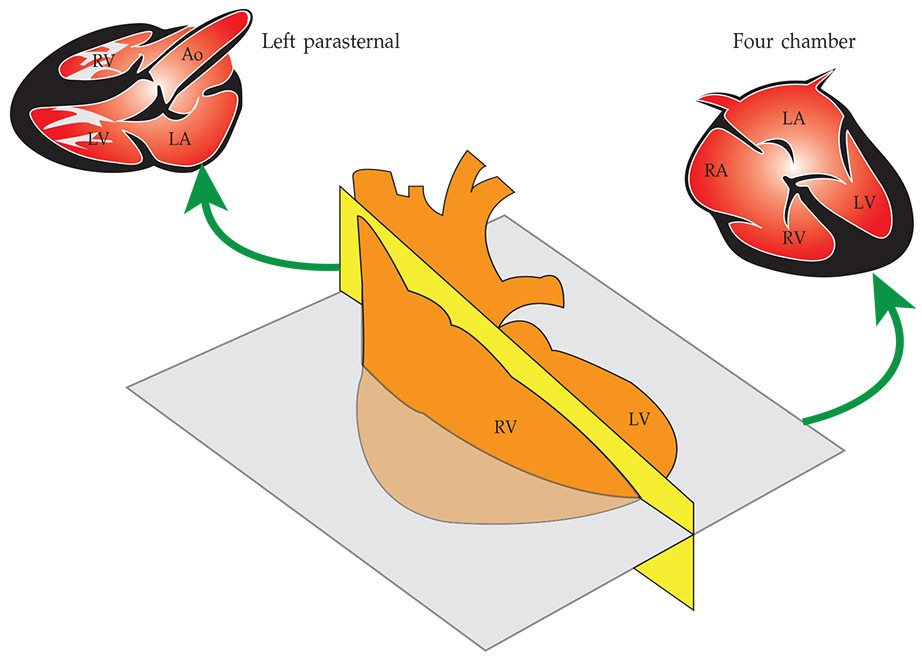
รูปที่ 1 แนวระนาบในการตรวจ M-mode ในวิว four chamber และ left parasternal. RA=right atrium; RV=right ventricle; LA=left atrium; LV=left ventricle และ Ao=aorta (ดัดแปลงจาก DeVore GR, Siassi B, Platt LD. Fetal Echocardiography I. Normal anatomy as determined by real-time-directed by M-mode ultrasound. Am J Obstet Gynecol 1982 Oct 1;144(3):249-60)
หลักสำคัญของการตรวจด้วย M-mode อยู่ที่การวาง M-line ให้ถูกต้องตามตำแหน่งและต้องตั้งฉากกับส่วนที่ต้องการตรวจ เช่น ถ้าต้องการตรวจในวิว four chamber ควรวางเส้นให้ตั้งฉากกับ interventricular septum ที่ระดับของ mitral และ tricuspid valve และที่สำคัญอีกอย่างคือ ต้องวัดในจังหวะ end-systole ซึ่งผนังจะบีบตัวและยื่นเข้ามาใน chamber มากที่สุด และ จังหวะ end-diastole ที่จะเห็นการปิดของ atrioventricular valves และผนังจะคลายตัวออกห่างจาก chamber มากที่สุด ส่วนวิว left parasternal ก็คล้ายกัน คือ ต้องวาง M line ให้ตั้งฉากกับสิ่งที่ต้องการตรวจ เช่น วางเส้นให้ตั้งฉากกับ right ventricle, aorta และ left atrium และวัดในจังหวะ end-systole โดย aorta จะขยายกว้างมากที่สุด ภาพการแสดงผลของ M-mode จะเห็นเป็นแนวเส้นของผนังโครงสร้างที่ M line ตัดผ่าน ในแนวแกน x เป็นเวลา ส่วนแกน y เป็นระยะทาง โดยจะเห็นเป็นแนวคลื่น ตามจังหวะการเต้นของหัวใจ ตำแหน่งที่สำคัญคือจังหวะ end-systole (Sy) และ end-diastole (Di) ดังรูปที่ 10-2
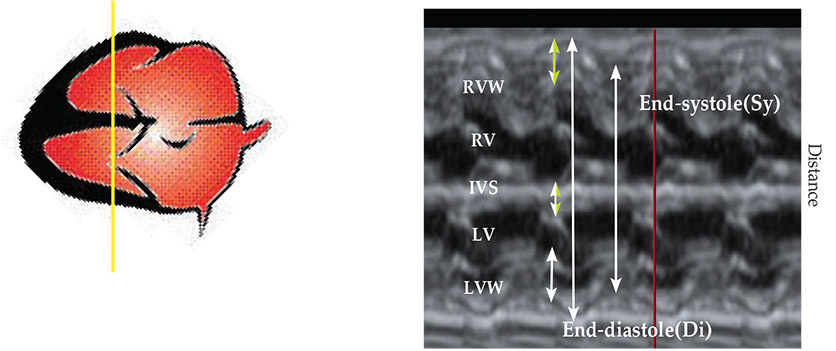
รูปที่ 10-2 ภาพ M-mode แสดง จังหวะ end-diastole หมายถึง จุดที่ tricuspid และ mitral valves ปิด, จังหวะ End-systole หมายถึง จุดที่ผนัง ventricle บีบตัวเข้ามาด้านในมากที่สุด (RVW = right ventricular wall, RV = right ventricle, IVS = interventricular septum, LV = left vetnricle, LVW = left ventricular wall)
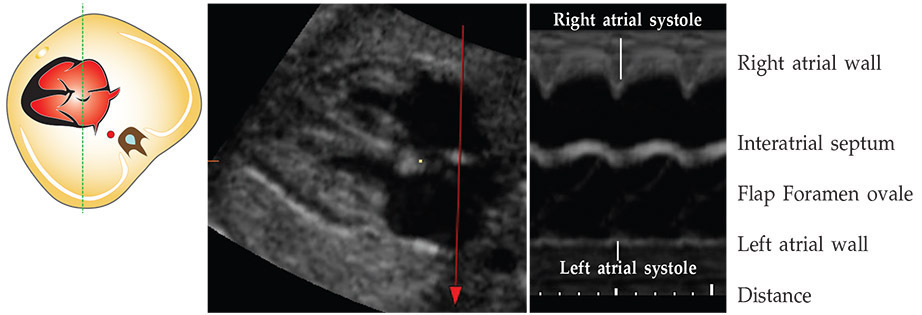
รูปที 10-3 ภาพ M-mode ตัดผ่าน atrium ทั้งสองข้าง และ flap foramen ovale ที่จะเปิดเข้าไปใน left atrium รวมถึงตำแหน่งที่เกิด atrial systole ของแต่ละข้าง
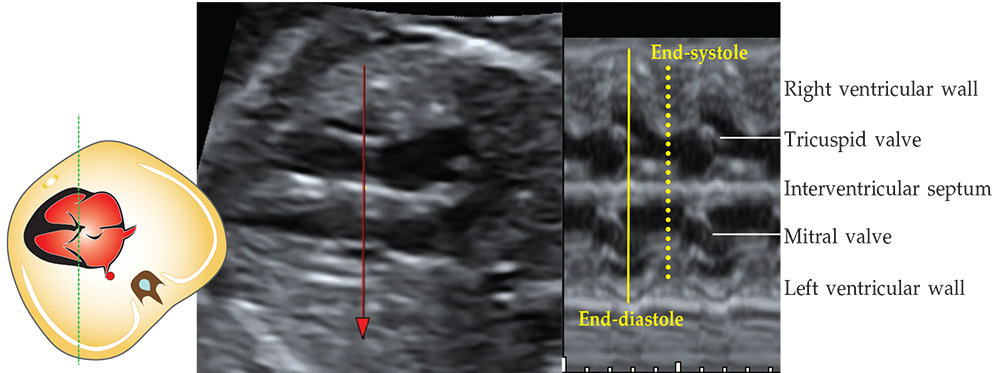
รูปที่ 10-4 ภาพ M-mode ตัดผ่านระดับ atrioventricular valves แสดงจังหวะ diastole และ systole
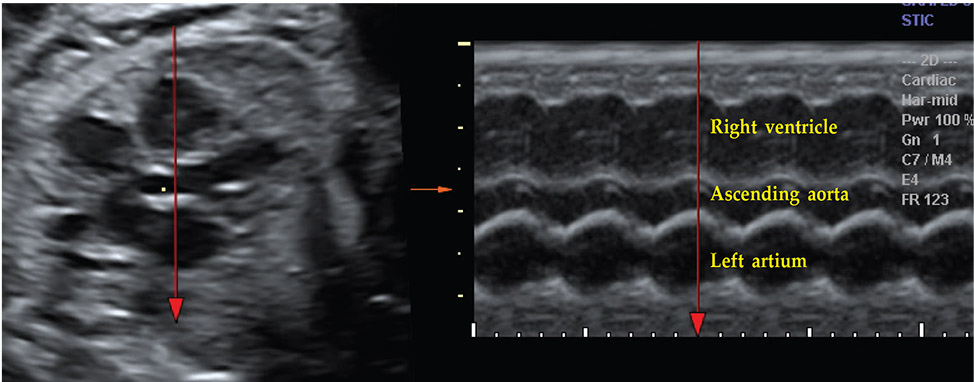
รูปที 10-5 ภาพ M-mode ในวิว left parasternal แสดง right ventricle, aorta และ left atrium
Four chamber view
ใน Plane นี้ การตรวจขึ้นกับว่า ต้องการดูอะไร ถ้าต้องการดู atrium ทั้ง 2 ข้าง ให้วาง m line ผ่าน atrium ทั้งสองข้าง และ interatrial septum ดังภาพ
จากรูปที่ 2 m mode ด้านบน คือ right atrium ด้านล่างคือ left atrium ตรงกลางตัดผ่าน flap foramen ovale ที่เปิดและปิดเข้ามาทาง left atrium ซึ่ง foramen ovale จะเปิดตลอด cardiac cycle และจะเบนออกไปจากแนวกลางมากที่สุดในตอนเริ่มมี atrial diatole ซึ่งในจังหวะนี้จะเริ่มมีเลือดไหลเข้ามาใน atrium ทั้งสองข้าง และ vavle จะเปิดออกเต็มที่จนเห็นขนานกับ interatrial septum และจะเริ่มเคลื่อนกลับมายงตำแหน่งเดิมเมื่อเริ่มมี atrial systole ของข้างซ้าย แต่ถ้าวางแนว m line ผ่าน atrioventricular valve ทั้งสองข้าง จะสามารถวัดขนาดและประเมินการทำงานของ Av valves และ ventricle ได้
- AV valves จาก รูปที่ 3 จุด D เริ่มมีการเปิดของ valve
จุด E จุดที่ valve ยื่นออกไปมากที่สุดทั้ง posterior และ anterior leaflets
ระยะ D-E rapid filling time ของ ventricle
จุด F จุดที่ anterior และ posterior leaflets มาชนกัน
ระยะ F-A ช่วงเวลาที่จะเกิด atrial systole ทำให้ valve เปิดอีกครั้ง
จุด C จุดที่ valve ปิดอีกครั้งตอนเริ่มเข้าสู่ ventricular systole
- ventricles จากรูปที่ 4 ในช่วงทีมี ventricular systole จะเห็นว่าแนวที่แสดง ventricular wall จะเข้ามาชิดแนวกลางที่เป็น interventricular septum ตำแหน่งที่เข้ามาชิดแนวกลางมากที่สุด หรือ peak แสดงถึง end systole และจะค่อย ๆ ห่างออกมาในจังหวะ diastole ซึ่งจะเห็นพร้อมกับการที่ valve เริ่มเปิด ส่วน interventricular septum จะหนาขึ้นในจังหวะ systole
-
วัดขนาดโครงสร้างของหัวใจ
การวัดขนาดของหัวใจนั้น ถ้าทำด้วย m mode จะได้ค่าที่ถูกต้องมากกว่าใช้ B mode ธรรมดา เพราะสามารถปรับเลื่อนไปยังภาพที่ต้องการได้ แต่ข้อจำกัดคือ ต้องทำในภาพที่เหมาะสมเท่านั้น ซึ่งในบางครั้งก็ไม่สามารถทำได้เพราะการเคลื่อนไหวของทารก
การวัดขนาดของ atrium และ ventricle รวมถึงขนาดของผนังกั้นห้องหัวใจ (septal and left ventricular free wall thickness) ต้องทำใน short axis view ของ left ventricle ในระดับที่ต่ำกว่า mitral valve และวาง m line ให้ตั้งฉากกับผนังของ ventricle การประเมินขณะหัวใจบีบตัว (systole) ให้ดูจากความหนาของ ผนังห้องหัวใจและ ผนังกั้นห้อง โดยจะเห็นว่า ผนังห้องหัวใจจะเคลื่อนเข้าใกล้ interventricular septum มากที่สุดในจังหวะบีบตัว แต่ในช่วงคลายตัวจะอยู่ห่างออกมา ลักษณะคล้ายลูกคลื่น
การวัดขนาด ventricle (1)
ส่วนใหญ่จะวัดได้จาก Four chamber view ของจังหวะ end diastole โดยวัดค่าต่าง ๆ ดังนี้ (รูปที่ 10-6)
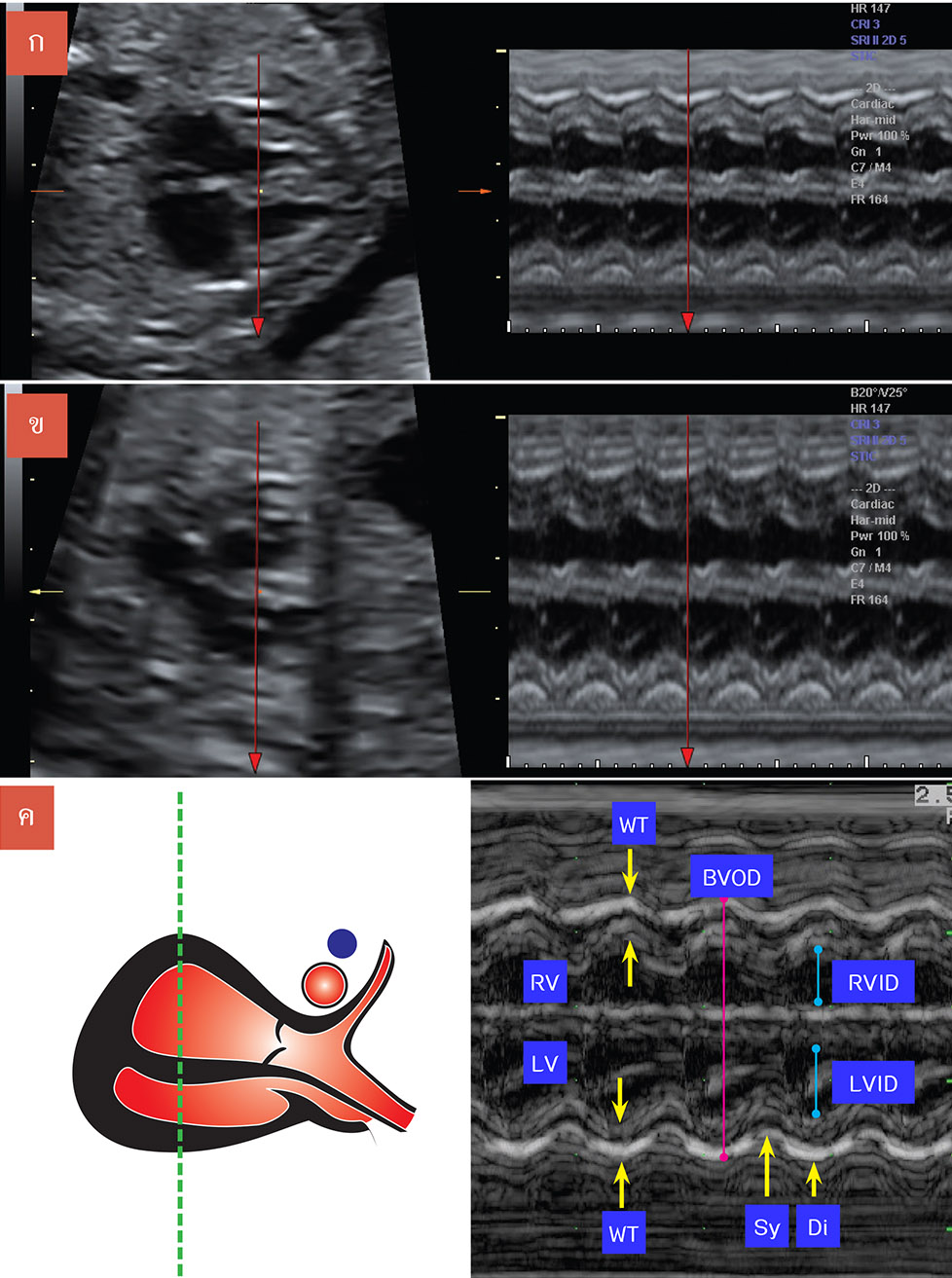
รูปที่ 10-6 ภาพ M mode ใน long axis (ก) และ short axis view (ข) ของ ventricle แสดงการวัดค่าต่าง ๆ (ค) ; BVOD = biventricular outer dimension, RVID = right ventricular inner dimension, LVID = left ventricular inner dimension, WT = wall thickness, RV = right ventricle, LV = left ventricle, Sy = end-systole, and Di = end-diastole.
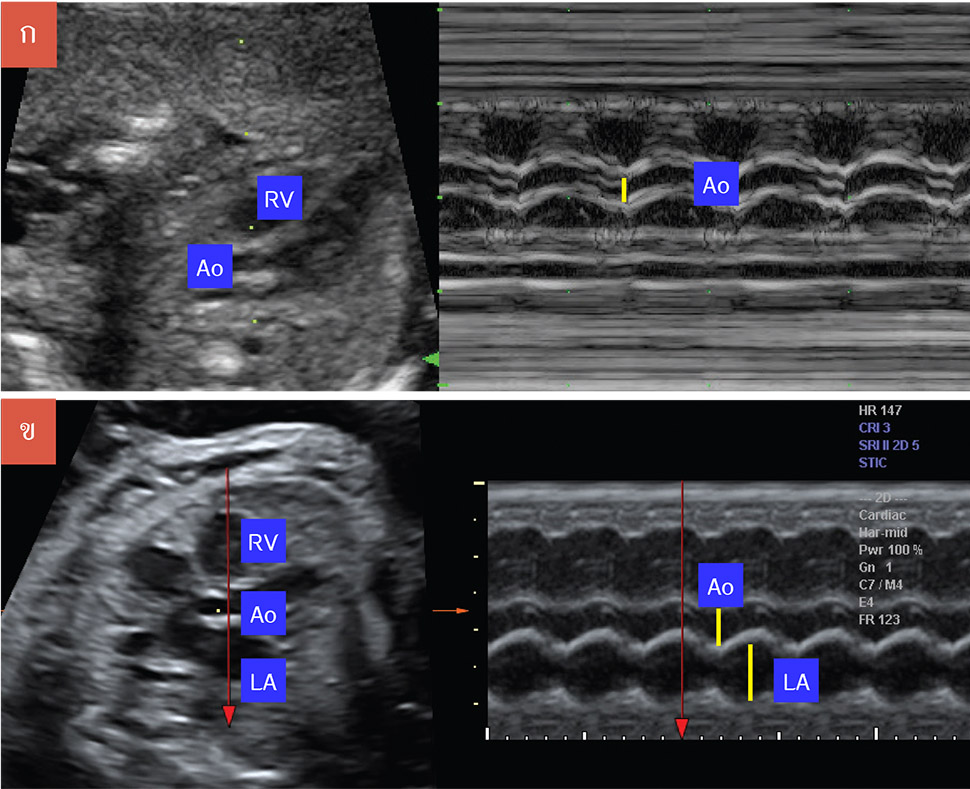
รูปที่ 10-7 ภาพ M mode ในระดับ five chamber view แสดงการวัดขนาด aortic root (Ao) และ left atrium (LA) ใน long axis view (RV = right ventricle)
- Right ventricle (RV)
ลากเส้นจากขอบที่เป็นผนังด้านในของ ventricle หรือ แนว endocardium มายัง แนว endocardium ของ ventricle ด้านที่ติดกับ interventricular septum
- Left ventricle (LV)
ลากเส้นจากขอบที่เป็นผนังด้านในของ ventricle หรือ แนว endocardium มายัง แนว endocardium ของ ventricle ด้านที่ติดกับ interventricular septum เหมือนกับใน right ventricle
จากการศึกษาของ DeVore, GR. ในปี 1984(1) พบว่า เมื่อคำนวณอัตราส่วนระหว่าง ขนาดของ right/left ventricles เมื่อเทียบกับอายุครรภ์ที่อ้างอิงจาก biparietal diameter(BPD) พบว่า จะมีอัตราส่วนพอ ๆ กัน (1:1) คงที่ตลอดการตั้งครรภ์
- Biventricular outer dimension (BVOD)
คือ ขนาดของหัวใจที่วัดจากขอบนอกของ ventricle ทั้งสองข้าง ให้วัดจากแนวเส้นที่เป็น epicardiumของ left ventricle ไปยัง epicardium ของ right ventricle โดยจะเป็นการวัดขนาดจาก ผนังกล้ามเนื้อของ ventricle ทั้งสองข้าง ผนังกั้นห้อง และขนาดห้องหัวใจ ในจังหวะ diastole
- Inner dimension (ID)
จะเป็นส่วนที่กว้างที่สุดของ หัวใจห้องล่าง ซึ่งวัดจาก endocardium ของห้องหัวใจของแต่ละข้างมายัง ขอบด้านในของ interventricular septum ในด้านนั้นๆ และนำมาคำนวณหาสัดส่วนของ right ventricular inner dimension (RVID) ต่อ left ventricular inner dimension(LVID) ในช่วง end-diastole เพื่อดูว่าหัวใจสองข้างมีขนาดได้สัดส่วนกันหรือไม่ (cardiac disproportion)
- Ventricular wall thickness
ในการวัดค่าความหนาโดยรวมของผนังกล้ามเนื้อหัวใจทั้งหมด ซึ่งประกอบไปด้วย ความหนาของผนังห้องหัวใจด้านล่างซ้าย, ขวาและผนังกั้นห้องหัวใจ อาจใช้วิธีการคำนวณจากค่า End diastolic biventricular outer dimension ลบด้วยค่า right และ left end diastolic inner dimensions ซึ่งทำได้ง่ายและนิยมใช้กันมากกว่าอีกวิธีที่วัดความหนาของผนังแต่ละด้านในช่วง end diastolic แยกกันไปเลย
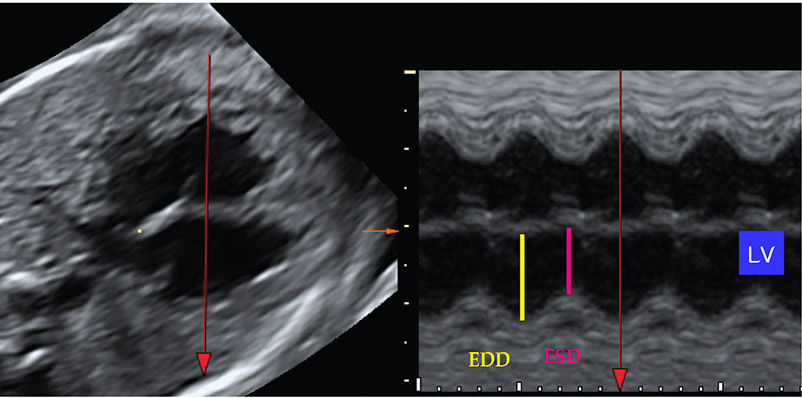
รูปที่ 10-8 ภาพ M mode ในระดับ four chamber view แสดงการวัดค่าshortening fraction; EDD = End diastolic dimension; ESD = End systolic dimension และ LV = left ventricle
- การวัดระยะเคลื่อนไหวของ mitral และ tricuspid valves(2)
เป็นการวัดระยะทางที่ valve สามารถเคลื่อนไหวไปได้ ทำโดยวาง m line ผ่านตัว valve โดยตรง
และวัดขนาดหรือระยะทางที่ valve สามารถขยับไปถึง ให้วัดขนาดของ valves หลังจากที่ valves เปิด ในจังหวะ diastole
การวัดขนาดของ aortic root และ left atrium(3)
การวัดขนาดของเส้นเลือด aorta ให้เริ่มจาก long axis view ของ aorta ใน five chamber view วาง m line ให้ตั้งฉากกับ right ventricle ผนังของ aorta ที่ระดับของ aortic valve และ left atrium ในจังหวะ systole จะเห็น aortic root โป่งออก ควรวัดขนาดของ aortic root ใน plane นี้ เพื่อให้ได้ค่าที่ถูกต้อง
-
ประเมินการทำงานของหัวใจ (4)
สามารถประเมินการทำงานของหัวใจโดยเฉพาะ left ventricle ที่จะบ่งบอกถึง การทำงานในจังหวะบีบตัวของหัวใจ โดยตรวจจาก m mode ของ short axis view ของ left ventricle คำนวณจากค่าที่ได้จากการวัดขนาดของ ventricle ซึ่งวัดจากแนวขอบด้านในของ left ventricle ไปยังขอบของ ventricular septum ในจังหวะ end diastole จะได้ค่า End diastolic dimension (EDD) ซึ่งเป็น diameter ที่กว้างที่สุด และในจังหวะ end systole จะได้ค่า End systolic dimension (ESD)ที่เป็น diameter ที่เล็กที่สุด และนำมาคำนวณหาค่า systolic function จากสูตร
Shortening fraction (SF) = End diastolic dimension (EDD)- End systolic dimension (ESD) / End diastolic dimension (EDD)
นอกจากนี้ยังมีสูตรการคำนวณ
Mean circumferential shortening = End diastolic dimension (EDD)- End systolic dimension (ESD) / (Ejection time x End diastolic dimension (EDD)
ค่า shortening fraction ของทารกในครรภ์ปกติจะอยู่ระหว่าง ร้อยละ 28 – 40 โดยจะคงที่ตลอดการตั้งครรภ์ ตั้งแต่อายุครรภ์ 18-40 สัปดาห์ เหมือนกับค่า mean circumferential shortening และถ้ามีความผิดปกติในการทำงานของหัวใจ เช่น right side heart failure ค่า shortening fraction และ mean circumferential shortening จะน้อยกว่า 5 centile
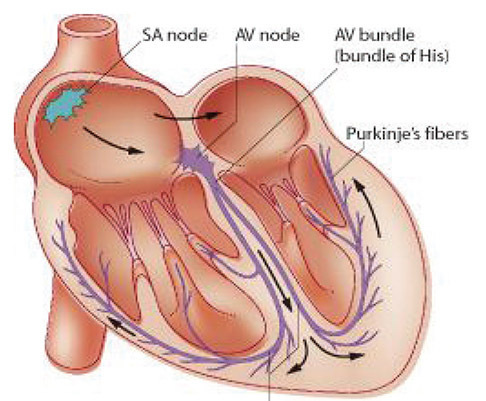
รูปที่ 10-9 ภาพแสดงการนำไฟฟ้าภายในหัวใจ (SA = sinoatrial node และ AV node = atrioventricular node) (นำมาจาก medical-dictionary.thefreedictionary.com)
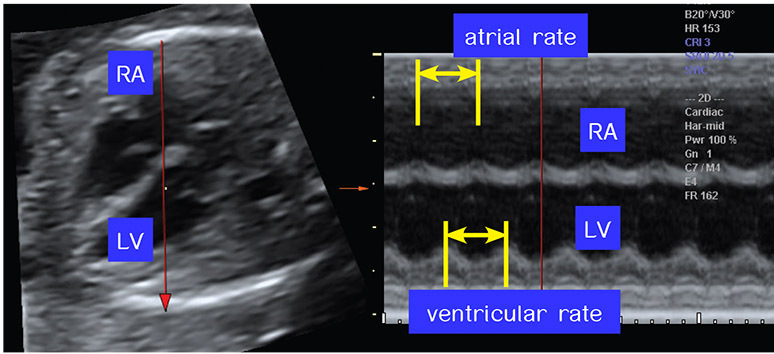
รูปที่ 10-10 ภาพ M mode ในระดับ four chamber view แสดงการวาง M line ผ่าน right atrium (RA) และ left ventricle (LV)
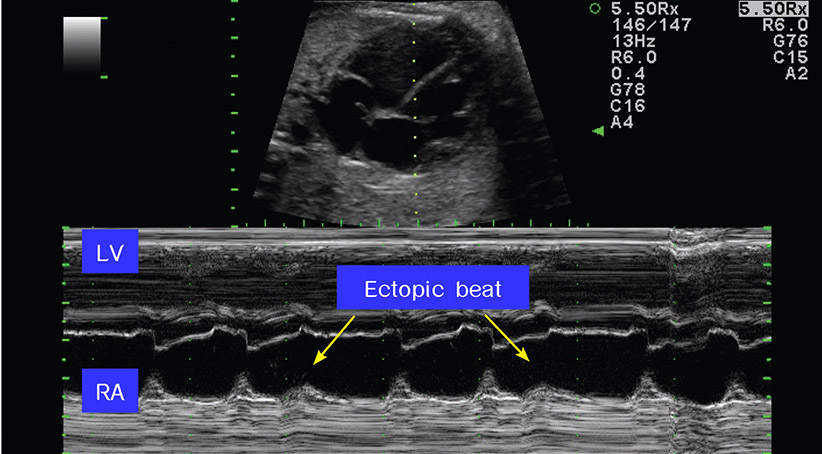
รูปที่ 10-11 ภาพ M mode ในระดับ four chamber view แสดงการวาง M line ผ่าน right atrium (RA) และ left ventricle (LV) จะเห็น ectopic beat ใน right atrium ทืีี่มาเร็วกว่าปกติ โดยที่ไม่มี ventricular contraction ตามหลัง
ตารางที่ 1 แสดงค่าการทำงานของหัวใจที่วัดได้จากการตรวจด้วย m mode(1)
| 5th percentile | Mean | 95th percentile | SD | |
Right ventricle
|
0.25
0.95 |
0.32
1.30 |
0.40
1.65 |
0.038
0.18 |
Left ventricle
|
0.26
0.92 |
0.33
1.34 |
0.41
1.77 |
0.038
0.21 |
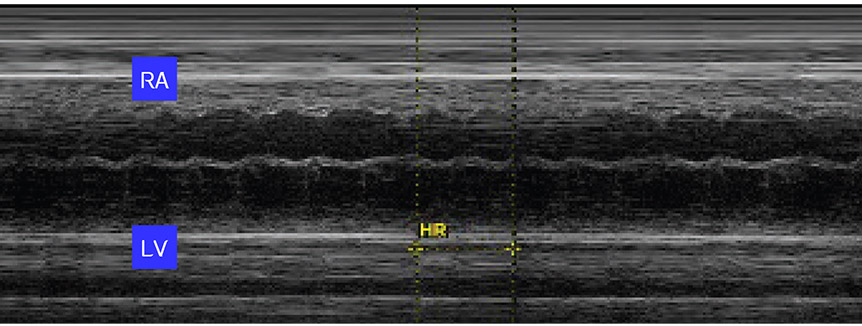
รูปที่ 10-12 Supraventricular tachycardia: ภาพ M mode ในระดับ four chamber view วาง M line ผ่าน right atrium (RA) และ left ventricle (LV) วัดอัตราการเต้นของหัวใจได้ 226 ครั้งต่อนาที และอัตราส่วน atrium : ventricle เป็น 1 : 1
รูปที่ 10-13 ภาพ M mode ในระดับ four chamber view ในรายที่เป็น atrial flutter แสดงการวาง M line ผ่าน right atrium (RA) และ left ventricle (LV) อัตราส่วน atrium : ventricle เป็น 2 : 1, atrial rate = 510 bpm และ ventricular rate = 255 bpm
-
ประเมินจังหวะการทำงานของ atrium และ ventricle(5;6)
ในการตรวจจังหวะการเต้นของหัวใจนั้น ควรตรวจใน four chamber view หรือ short axis view ที่สามารถเห็นได้ทั้งใน atrium และ ventricle โดยวาง m line ให้ผ่านผนัง atrium และ ventricle ที่เห็นได้ชัดเจน จะทำให้ง่ายต่อการแปลผล หรือ อาจวางใน plane ที่เห็น atrium กับ aortic valve ก็ได้ ในจังหวะการเต้นของหัวใจตามปกติแล้ว จะเกิดจากกระแสไฟฟ้ากระตุ้นผ่านไปยัง SA node ที่ atrium และจึงส่งต่อไปยัง ventricle ตาม Bundle of his ทำให้จังหวะการบีบตัวของ atrium จะนำมาก่อน การบีบตัวของ ventricle โดยเฉลี่ยใช้เวลาประมาณ 80-120 ms สำหรับการเต้นของหัวใจในอัตรา 140 ครั้งต่อนาที ช่วงเวลาระหว่าง การบีบตัวของ atrium ก่อนจะไปถึงการบีบตัวของ ventricle ทำได้โดยการวัด PR interval จาก Doppler mode
จังหวะการเต้นของหัวใจผิดปกติ(arrthmia) อาจแบ่งออกได้เป็น 3 กลุ่มใหญ่ ๆ ได้แก่ irregular rhythms, tachyarrhytmia, bradyarrhythmia ส่วนใหญ่สามารถเห็นได้ชัดเจนจากภาพ 2 D แต่การทำ M-mode หรือ pulse-wave Doppler อาจสามารถให้ข้อมูลเพิ่มเติมได้เกี่ยวกับสาเหตุของการเกิด arrhythmia ในการตรวจทารกที่มีจังหวะการเต้นหัวใจผิดปกติ ต้องประเมินก่อนว่ามีความผิดปกติทางโครงสร้างร่วมด้วยหรือไม่ และต้องดูว่าจังหวะการเต้นหัวใจที่ผิดปกตินั้น regular หรือ irregular และ การเต้นของหัวใจห้องบน (atrium) กับหัวใจห้องล่าง (ventricle) มีลักษณะ synchrony หรือ asynchrony
Irregular rhythm or Ectopic beat
เป็นภาวะที่พบบ่อย ส่วนใหญ่เกิดในช่วงอายุครรภ์ 28-32 สัปดาห์ สาเหตุมักเกิดจาก Premature atrial contractions (PACs) หรือ atrial ectopic beat ส่วนใหญ่เกิดขึ้นเอง ส่วน ventricular ectopic beat ก็เกิดขึ้นได้เหมือนกันแต่ไม่บ่อย หรือ intermittent type ของ 2-degree AV block และมักเป็นเพียงช่วงระยะเวลาสั้น ๆ มักไม่ก่อให้เกิดปัญหาต่อทารกในครรภ์ แต่ในบางรายอาจชักนำให้เกิดภาวะ supraventricular tachycardia (SVT) ได้
Tachyarrhythmia
หมายถึงภาวะที่หัวใจทารกเต้นเร็วกว่า 180 ครั้งต่อนาที ร้อยละ 66-90 เกิดจากภาวะ SVT และร้อยละ 10-30 เกิดจาก atrial flutter
Supraventricular tachycardia (SVT) เป็นภาวะที่หัวใจทารกเต้นเร็วโดยมีอัตราการเต้นของ atrium และ ventricle เท่ากัน เป็นสัดส่วน 1:1 โดยทั่วไปจะมีอัตราการเต้นของหัวใจประมาณ 240-260 ครั้งต่อนาที ในขณะที่ atrial flutter จะพบว่า atrium มีอัตราการเต้นเร็วกว่า ventricle อัตราการเต้นประมาณ 300-500 ครั้งต่อนาที ในขณะที่ventricle เต้นช้ากว่าประมาณครึ่งหนึ่ง (240-250 ครั้งต่อนาที) ซึ่งเป็นผลมาจาก conduction delay อัตราการเต้นของ atrium และ ventricle เป็น 2:1 หรือ 3:1 ภาวะ atrial flutter มักสัมพันธ์กับความพิการแต่กำเนิดของหัวใจหรือโครโมโซมทารกผิดปกติหรือภาวะอื่น ๆ ได้สูงถึงร้อยละ 30
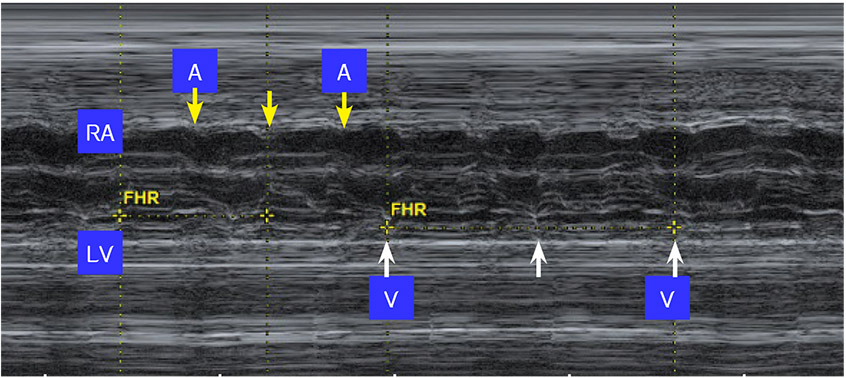
รูปที่ 10-14 ภาพ M mode ในระดับ four chamber view ในรายที่เป็น heart block วาง M line ผ่าน right atrium (RA) และ left ventricle (LV) อัตราส่วน atrium : ventricle เป็น 1 : 2, atrial rate = 143 bpm และ ventricular rate = 73 bpm
Sinus tachycardia พบได้น้อย อาจมีสาเหตุจากการมารดามีไข้ มีการติดเชื้อ มีภาวะช็อค หรือจากยาบางอย่าง โดยทั่วไปอัตราการเต้นของหัวใจทารกในภาวะนี้มักไม่เกิน 180 ครั้งต่อนาที
Bradyarrhythmia หมายถึงภาวะที่หัวใจทารกเต้นช้ากว่า 100 ครั้งต่อนาที สาเหตุส่วนใหญ่เกิดจาก blocked PACs, atrioventicular block, และ sinus bradycardia ส่วนหัวใจทารกเต้นช้าเป็นระยะเวลาสั้น ๆ พบได้บ่อยและมักสัมพันธ์กับ vagal stimulation อันเนื่องมาจากหน้าท้องมารดาถูกกด (จากหัวตรวจอัลตราซาวด์) หรือเกิดจากสายสะดือทารกถูกกดชั่วคราว
Atrioventricular (AV) block เป็นสาเหตุที่สำคัญของการเกิด bradycardia ในกรณีที่เป็น second degree heart block จะพบว่า atrial beat บางตัวเท่านั้นที่จะส่งกระแสไฟฟ้าผ่าน AV node ไปยังหัวใจห้องล่างได้ เช่น หากเป็น 2:1 heart block ก็จะพบว่าการเต้นของหัวใจห้องล่างจะช้าเป็นครึ่งหนึ่งของอัตราการเต้นของหัวใจห้องบน สำหรับภาวะ complete AV block การเต้นของหัวใจห้องบนและห้องล่างจะไม่สัมพันธ์กัน โดยที่อัตราการเต้นของหัวใจห้องบนยังคงสม่ำเสมอดีอยู่ (regular atrial rate) แต่ไม่สามารถส่งกระแสไฟฟ้าผ่าน atrioventricular node ไปได้ หัวใจห้องล่างจึงเต้นช้า (ประมาณ 40-90 ครั้งต่อนาที) มักพบในกรณีทารกมีหัวใจพิการแต่กำเนิดหรือสัมพันธ์กับโรคทาง autoimmine ในมารดา เช่น systemic lupus erythematosus หรือ Sjogren syndrome เป็นต้น ภาวะนี้ต้องแยกจาก blocked PACs ซึ่งเป็นภาวะที่มักจะไม่มีอันตรายและหายได้เอง โดยภาวะ blocked PACs เกิดจาก atrial bigeminy ซึ่งเป็นการเต้นผิดปกติของหัวใจห้องบน ทำให้จังหวะที่หัวใจห้องบนมีการเต้นผิดปกตินั้นกระแสไฟฟ้าจะถูก block ไว้โดย AV node
Sinus bradycardia หัวใจห้องบนและห้องล่างจะเต้นเป็นจังหวะช้า ๆ สม่ำเสมอสัมพันธ์กันโดยมีอัตราการเต้นของหัวใจห้องบนและห้องล่างเป็นสัดส่วน 1:1 ส่วนใหญ่จะเต้นประมาณ 80-120 ครั้งต่อนาที สาเหตุอาจเกิดจากหัวใจพิการแต่กำเนิด (เช่น left atrial isomerism), prolonged QT syndrome, หรือ fetal distress
โดยสรุป
การตรวจหัวใจทารกในครรภ์ด้วย m mode ในปัจจุบันมีที่ใช้ค่อนข้างน้อย แต่ก็ยังมีประโยชน์ที่ใช้อยู่ คือ ประเมินการทำงานของหัวใจด้วย shortening fraction และการตรวจหาความผิดปกติของอัตราการเต้นของหัวใจหรือหัวใจเต้นผิดจังหวะ
เอกสารอ้างอิง
(1) DeVore GR, Siassi B, Platt LD. Fetal echocardiography. IV. M-mode assessment of ventricular size and contractility during the second and third trimesters of pregnancy in the normal fetus. Am J Obstet Gynecol 1984 Dec 15;150(8):981-8.
(2) De Vore GR, Siassi B, Platt LD. Use of femur length as a means of assessing M-mode ventricular dimensions during second and third trimesters of pregnancy in normal fetus. J Clin Ultrasound 1985 Nov;13(9):619-25.
(3) DeVore GR, Siassi B, Platt LD. Fetal echocardiography. V. M-mode measurements of the aortic root and aortic valve in second- and third-trimester normal human fetuses. Am J Obstet Gynecol 1985 Jul 1;152(5):543-50.
(4) DeVore GR. Assessing fetal cardiac ventricular function. Semin Fetal Neonatal Med 2005 Dec;10(6):515-41.
(5) Allan LD, Cook AC, Huggon IC. Fetal Echocardiography: A Practical Guide. Cambridge University Press; 2009.
(6) Drose JA. Fetal Echocardiography. Saunders; 2010.

