การดูแลผู้ป่วยมะเร็งระยะใกล้เสียชีวิต
การดูแลผู้ป่วยมะเร็งระยะใกล้เสียชีวิต
The ultimate care for dying cancer patient
นพ.นาวิน ศักดาเดช
อาจารย์ที่ปรึกษา ผศ.นพ.ฉลอง ชีวเกรียงไกร
บทนำ
การดูแลรักษาแบบประคับประคอง (Palliative Care) เป็นวิธีการดูแลผู้ป่วยที่เป็นโรคที่รักษาไม่หาย โดยให้การป้องกัน บรรเทาอาการ ตลอดจนการบรรเทาความทุกข์ทรมานด้านต่าง ๆ ที่อาจเกิดขึ้น(1) เป็นการดูแลให้ผู้ป่วยมีคุณภาพชีวิตดีที่สุด ดูแลในทุกมิติแบบองค์รวมและอย่างต่อเนื่อง รวมถึงช่วยผู้ป่วยและครอบครัวเข้าใจภาวะโรคและช่วยในการวางแผนการดูแลล่วงหน้า(2) ในแต่ละปีทั่วโลกจะมีผู้ป่วยระยะสุดท้ายราว ๆ 40 ล้านคน ที่ต้องการการดูแลแบบประคับประคอง แต่มีเพียง 14% เท่านั้น ที่ได้รับการดูแลแบบประคับประคอง พบว่า ส่วนใหญ่เป็นโรคหัวใจและหลอดเลือด 38.5% รองลงมาคือโรคมะเร็ง 34%(1)
สำหรับการดูแลแบบประคับประคองในผู้ป่วยมะเร็งเพื่อให้ผู้ป่วยมีคุณภาพชีวิตที่ดี ลดอาการที่สัมพันธ์กับมะเร็ง เช่น คลื่นไส้อาเจียน ลดอาการปวดจากมะเร็ง เป็นต้น(3) ผู้ป่วยมะเร็งส่วนใหญ่เสียชีวิตพร้อมกับอาการที่ทำให้ทุกข์ทรมานทั้งตัวผู้ป่วยเองและครอบครัว โดยพบว่าแพทย์จำนวนมากไม่มีความรู้ในการดูแลผู้ป่วยใกล้เสียชีวิต ซึ่งอาจทำให้ผู้ป่วยและครอบครัวปฏิเสธการรักษา(4)
การสื่อสารที่สำคัญในการดูแลผู้ป่วยระยะท้าย (Communication in palliative care)
หลักการทั่วไปของการสื่อสารในผู้ป่วยระยะท้าย
(Basic principles of communication in palliative care) (2, 5)
การสื่อสารในผู้ป่วยระยะท้ายนั้นควรจะเน้นเป้าประสงค์หลักคือ “การสื่อสารเพื่อการเยียวยา” (communication for healing) เป็นสำคัญ วิธีการสื่อภาษาที่ใช้ทั้งวจนภาษาและอวจนภาษาไม่แข็งกระด้าง ผู้สื่อสารเกิดความเข้าอกเข้าใจ เห็นใจ และมีความต้องการดูแลความรู้สึกของผู้ฟัง โดยมีหลักการดังนี้
- เตรียมความพร้อมด้านข้อมูลของผู้ป่วย ก่อนจะพบผู้ป่วยและครอบครัว
- ประเมินความสามารถ ความปรารถนา อารมณ์ ความรู้สึก ความเข้าใจ ความกลัว ความคาดหวังของผู้ป่วยและครอบครัว
- ตระหนักถึงความสำคัญของบริบท ได้แก่ สถานที่ เวลา สิ่งแวดล้อม ณ ขณะนั้น
- ใช้ภาษาให้เหมาะสม ไม่กำกวม กระชับ ไม่เยิ่นเย้อ
- ประเมินสภาพการณ์โดยทั่วไปของผู้ป่วยและญาติว่าเปลี่ยนแปลงไปอย่างไร
- มีบทสรุปการสนทนาที่มีทางออก หรือวิธีแก้ไขสถานการณ์ให้ดีกว่าเดิม
การแจ้งข่าวร้าย (breaking the bad news)
การแจ้งข่าวร้ายเป็นการสื่อสารแบบหนึ่งแต่มีอารมณ์และความรู้สึกของผู้รับสารร่วมด้วยอย่างมาก สำหรับการแจ้งข่าวร้ายในผู้ป่วยระยะท้ายอาจจะทำหลายครั้ง ตั้งแต่เริ่มวินิจฉัย การรักษาไม่ได้ผล ตัวโรค แย่ลง หรือเข้าสู่ระยะก่อนเสียชีวิต (dying patient) ซึ่งในระยะนี้แพทย์ต้องเข้าใจความสำคัญของการพูดถึงความตาย แพทย์ต้องให้ข้อมูลที่ชัดเจน แต่ต้องระมัดระวังเนื่องจากเป็นประเด็นที่อ่อนไหว โดยเทคนิคที่นิยมใช้ คือ “SPIKES”(5, 6)
- S (Setting up) – การเตรียมพร้อม สถานที่ ข้อมูลประวัติผู้ป่วย อาจเตรียมกระดาษทิชชูเผื่อไว้
- P (Patient perception) – ประเมินว่าผู้ป่วยและญาติ พอทราบอะไรมาแล้วบ้าง
- I (Invitation) – การเชื้อเชิญ ตระเตรียมให้ผู้ป่วยและญาติทราบว่าแพทย์กำลังจะบอกข่าวร้าย
- K (Knowledge) – การให้ข่าวร้าย
- E (Emotion) – ประเมินและรับมือกับอารมณ์ของผู้ป่วยและญาติ
- S (Strategy and summary) – การวางแผนและสรุป
การสนทนาเป้าหมายและแผนการรักษา (Goal setting)
เป็นการสนทนาแลกเปลี่ยนระหว่างทีมรักษาและผู้ป่วยกับครอบครัว เป็นข้อมูลที่เกี่ยวข้องทั้งหมด ตั้งแต่การวินิจฉัย พยากรณ์โรค ความหมายของโรคต่อผู้ป่วยและครอบครัว เป้าหมายการรักษาจะแปรเปลี่ยนไปตามระยะของโรค ภาวะแทรกซ้อน เป็นต้น โดยต้องให้เวลาที่เหมาะสม ยิ่งในระยะหลังของโรค อาจจะเหลือเพียงการดูแลอาการและอาการแสดงเพื่อไม่ให้ผู้ป่วยทุกข์ทรมาน โดยต้องมีการทบทวนการรักษาขณะนั้นว่ามีความจำเป็นมากน้อยเพียงใด และตรงกับเป้าหมายที่วางไว้ทั้งหมด ไม่ควรพูดว่า “ไม่มีอะไรที่สามารถทำได้แล้ว” แต่ควรให้เห็นความสำคัญของการมีคุณภาพชีวิตที่ดี ความสุขสบาย ครอบครัวและบ้าน ซึ่งเป็นเป้าหมายการรักษาที่แท้จริง เทคนิคที่นิยมใช้ขณะสนทนา ได้แก่ “FIFE” (Function, Ideas, Feelings, Expectation)(2, 5)
การประชุมครอบครัว (Family meeting)(2, 5)
จะทำเมื่อไหร่ก็ได้ตามที่ทีมรักษาเห็นสมควร เช่น หลังการวินิจฉัย, ทุกครั้งที่มีการเปลี่ยนแปลงของโรคที่สำคัญ, การวางแผนจำหน่ายผู้ป่วย, การสนทนาเรื่องการจัดการวาระสุดท้าย เป็นต้น โดยอาจจะสนทนาถึงความเข้าใจเกี่ยวกับตัวโรคของผู้ป่วย เป้าหมายของการรักษา ผู้ดูแลหลัก สมาชิกในครอบครัวแต่ละคนมีหน้าที่อะไรบ้าง เครือข่ายดูแลผู้ป่วย หากจะนำผู้ป่วยกลับไปดูแลที่บ้านต้องมีการเตรียมอะไรบ้าง(2, 5)
การสนทนาวางแผนล่วงหน้า (advance care planning)
เป็นการพูดคุยระหว่างแพทย์ ผู้ป่วย และญาติ ถึงแผนในอนาคตเมื่อถึงจุดหนึ่งที่ไม่สามารถตัดสินใจในเรื่องต่าง ๆ ได้เอง เช่น การรักษาในระยะท้ายของโรค การดูแลอาการต่าง ๆ การใส่ท่อช่วยหายใจ การปั๊มหัวใจ เป็นต้น ซึ่งเป็นการวางแผนการจากไปอย่างมีศักดิ์ศรี(2, 6)
โดยทั่วไปแล้วควรคุยให้เร็วที่สุด แต่ก็ไม่ควรเร็วเกิน ซึ่งเวลาในการคุยแตกต่างกันไปตามการดำเนินโรคซึ่งมี 3 แบบ คือ ก. แบบผู้ป่วยมะเร็ง อาการจะดีมาตลอด จนถึงระยะที่ 4 อาการจะทรุดลงอย่างรวดเร็ว, ข. แบบผู้ป่วยอวัยวะล้มเหลว เช่น หัวใจล้มเหลว ไตวาย ถุงลมโป่งพอง ผู้ป่วยจะมีอาการทรุดลงเป็นครั้งคราวจากอาการกำเริบ, ค. ผู้ป่วยโรคทางระบบประสาท จะมีคุณภาพชีวิตต่ำตั้งแต่ต้น
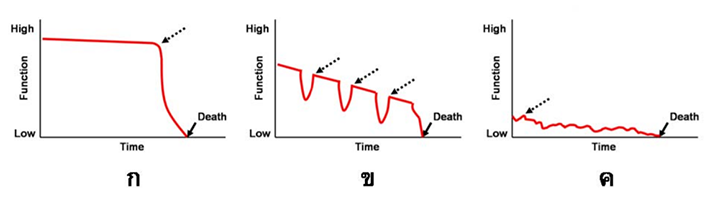
ดังนั้นเวลาที่ควรเริ่มคุย advance care planning ได้แก่ 1. เมื่อโรคดำเนินมาถึงจุดที่จะเริ่มทรุดลง 2. หลังจากผู้ป่วยพ้นจากวิกฤตมาได้ 3. เมื่อผู้ป่วยถามแพทย์เอง 4. เมื่อผู้ป่วยพูดถึงเงื่อนงำบางอย่าง 5. พูดโดยไม่ต้องมีโอกาสหรือจังหวะเวลาพิเศษ
ประเด็นที่ควรคุย ได้แก่ ผู้ตัดสินใจเรื่องต่าง ๆ แทนผู้ป่วย, การใส่ท่อช่วยหายใจ ปั๊มหัวใจ ฟอกเลือด ให้ยา ให้สารน้ำ, การเข้าไอซียู, การอยู่โรงพยาบาลหรือกลับบ้าน การบริจาคอวัยวะ เป็นต้น(6)
ความปรารถนาในวาระสุดท้าย (Living will)
เป็นการเขียนหนังสือแสดงความปรารถนาเมื่อวาระสุดท้ายของชีวิตมาถึง เช่น เขียนเรื่องการปั๊มหัวใจ การใส่ท่อช่วยหายใจ ใส่สายให้อาหาร การให้เลือด การให้ยาปฏิชีวนะ เป็นต้น ซึ่งการเขียนหนังสือไว้เป็นลายลักษณ์อักษรจะทำให้ทีมรักษา และญาติทราบความต้องการของผู้ป่วย ช่วยลดความขัดแย้งระหว่างแพทย์กับญาติในการวางแผนการรักษา ในขณะที่ผู้ป่วยไม่สามารถตัดสินใจได้แล้ว(7)
ควรหยุดรักษาผู้ป่วยระยะท้ายเมื่อไหร่ (Withholding or withdrawing treatment)
เป็นอีกหนึ่งประเด็นที่ทีมรักษา ผู้ป่วย และญาติจะต้องร่วมกันตัดสินใจก่อนผู้ป่วยเข้าสู่ระยะใกล้เสียชีวิต เนื่องจากการรักษาอาจจะไม่มีประโยชน์กับผู้ป่วย เช่น ในผู้ป่วยมะเร็งระยะสุดท้าย การให้ยาเคมีบำบัดในขณะที่ตัวโรคอาจจะแย่ลง หรือ มีผลข้างเคียงจากยา และอาการของผู้ป่วยไม่ดีขึ้น ซึ่งการรักษาในกรณีนี้อาจจะมีโทษมากกว่าประโยชน์ สิ่งเหล่านี้จึงเป็นข้อมูลที่ช่วยในการพิจารณาหยุดการรักษา(5)
การตัดสินใจหยุดการรักษาไม่ได้หมายถึงการหยุดรักษาอาการของผู้ป่วย เพียงแต่หยุดการรักษาที่คิดว่าไม่มีประโยชน์ ยังมีการดูแลอาการต่าง ๆ ที่เกิดขึ้น รวมถึงดูแลด้านจิตใจ เพื่อให้ผู้ป่วยระยะท้ายมีความสุขสบายที่สุด มีคุณภาพชีวิตที่ดีที่สุด ซึ่งการหยุดการรักษามีหลายระดับ ดังนี้(4, 8)
- ระดับ 1 ให้ยาเดิมต่อโดยที่ไม่เพิ่มยาอื่นหรือตรวจทางห้องปฏิบัติการเพิ่ม
- ระดับ 2 ให้ยาเดิมต่อและพิจารณาหยุดเมื่อไม่มีประโยชน์
- ระดับ 3 หยุดยาทั้งหมดที่คิดว่าไม่มีประโยชน์ต่อผู้ป่วย
- ระดับ 4 หยุดทุกอย่าง เหลือแค่การดูแลให้ผู้ป่วยสุขสบาย เช่น ไม่วัดสัญญาณชีพ ไม่วัดออกซิเจน
อาการแสดงของผู้ป่วยใกล้เสียชีวิต (Signs of impending death)(5, 9-11)
- เหนื่อยและอ่อนเพลียตลอดเวลา
- หายใจหอบเหนื่อยมากขึ้น หรือ หยุดหายใจเป็นจังหวะ (Cheyne-Stokes breathing)
- ไม่สามารถรับประทานอาหารหรือยาได้ กลืนลำบาก
- ซึม สับสน อาการหลอน การรับรู้และสติสัมปชัญญะลดลง
- นอนติดเตียง หลับนานหรือหลับทั้งวัน
- ควบคุมการอุจจาระปัสสาวะไม่ได้ ปัสสาวะออกน้อยลง
- ตัวเย็น มีจ้ำเลือดตามฝ่ามือ ฝ่าเท้า แขนขา
- ชีพจรเร็วเบา ความดันโลหิตลดลง
- มีสารคัดหลั่งในทางเดินหายใจค่อนข้างมาก (death rattle)
อาการสำคัญของผู้ป่วยระยะท้ายและการดูแลรักษา (Common symptom and treatment)
ในที่นี้จะขอกล่าวถึงเฉพาะอาการสำคัญในผู้ป่วยที่ใกล้เสียชีวิต (Symptoms in the last days of life)
1. สารคัดหลั่งในทางเดินหายใจ (Airway secretion) (7, 10)
เป็นเสียงเสมหะหรือสารคัดหลั่งในลำคอ ต้องอธิบายให้ญาติเข้าใจว่าสามารถเกิดขึ้นได้ และอาจจะมีไปตลอด แต่ผู้ป่วยจะยังสามารถหายใจได้อยู่
การดูแลรักษา
- จัดท่าผู้ป่วยนอนตะแคง หรือ อาจให้นอนหัวต่ำเล็กน้อย (semiprone) จะทำให้ลิ้นออกมาข้างหน้าและทางเดินหายใจจะเปิดออก สารคัดหลั่งจะสามารถออกมาได้
- ดูดเสมหะเท่าที่จำเป็น หลีกเลี่ยงกรณีผู้ป่วยรู้สึกตัว
- ยาที่ใช้ : Hyoscine hydrobromide (Scopolamine) 0.4 มก. ใต้ผิวหนัง ทุก 4 ชม., Hyoscine butylbromide (buscopan) 20-40 มก. ใต้ผิวหนังทุก 4-6 ชม., Atropine 0.4 มก. ใต้ผิวหนัง ทุก 4-6 ชม., 1%ophthalmic solotion 1-2 หยด ใต้ลิ้น ทุก 4 ชม.
2. หอบเหนื่อย (Dyspnea)(2, 9, 12)
เป็นอาการหนึ่งที่พบบ่อยที่สุดในผู้ป่วยที่ได้รับการดูแลแบบประคับประคอง พบได้ร้อยละ 70 ของผู้ป่วยมะเร็งที่ใกล้เสียชีวิต และจะพบมากขึ้นในสัปดาห์สุดท้ายของชีวิต เกิดได้จากหลายสาเหตุ เช่น จากตัวโรคที่ปอด ความผิดปกติของหัวใจและหลอดเลือด ระบบประสาท ความผิดปกติทางจิตใจ หรือ ผู้ป่วยที่ใกล้เสียชีวิต โดยจะต้องรักษาภาวะที่สามารถแก้ไขได้ ให้ข้อมูลกับญาติถึงอาการ พยากรณ์โรค และแนวทางการรักษา
การรักษาด้วยยา :
- Morphine 2.5-10 มก. รับประทาน ทุก 2 ชม. เวลามีอาการ กรณีไม่เคยได้ยามาก่อน หากเคยได้รับยามาก่อน (opioid tolerance) ให้เพิ่มยาร้อยละ 25-50 แต่ถ้าผู้ป่วยไม่สามารถรับประทานยาได้ ให้ฉีดยาใต้ผิวหนังโดยลดขนาดยาลง 50%
- Midazolam 2.5-5 มก. ใต้ผิวหนัง เวลามีอาการ
- Lorazepam 0.5-1 มก. รับประทานหรืออมใต้ลิ้นทุก 4 ชม.
การรักษาโดยไม่ใช้ยา :
- ให้ออกซิเจนเท่าที่จำเป็น กรณีผู้ป่วยขาดออกซิเจน
- ฝึกหายใจ เช่น การหายใจแบบห่อริมฝีปาก (Pursed lip)
- จัดสิ่งแวดล้อมในห้องให้เย็น ปราศจากฝุ่นควัน
- การดูแลด้านจิตใจ ดนตรีบำบัด
3. อาการปวด (Pain)(2, 5)
ความปวดเป็นอาการที่ทำให้ทุกข์ทรมานอย่างมาก โดยเฉพาะในผู้ป่วยมะเร็งระยะลุกลาม ซึ่งการประเมินในผู้ป่วยที่การรับรู้เปลี่ยนไป เช่น สภาวะสับสนซึ่งพบมากในผู้ป่วยมะเร็งระยะสุดท้าย การประเมินทำได้ค่อนข้างยาก อาจประเมินจากอาการแสดงที่เป็นสิ่งบ่งบอกถึงความปวด เช่น อัตราหายใจที่เร็วขึ้น อัตราชีพจรที่เร็วขึ้น หรือดูจากอาการที่แสดงถึงความไม่สุขสบาย เช่น การนิ่วหน้า ร้องคราง ดังนั้นการตรวจร่างกายทุกระบบ รวมถึงระบบประสาทจึงเป็นสิ่งจำเป็นในการวินิจฉัยความปวด
วิธีการรักษาความปวด
เพื่อมุ่งหวังให้ผู้ป่วยมีคุณภาพชีวิตที่ดี ไม่ทรมาน การรักษาความปวดมีหลายวิธี เช่น การใช้ยา การแพทย์แบบผสมผสาน ดนตรีบำบัด ฝังเข็ม ในผู้ป่วยที่ใกล้เสียชีวิตหลักการสำคัญในการดูแลผู้ป่วย คือ 1.ประเมินความปวด 2. ให้ขนาดยาที่เหมาะสม 3. ประเมินช่องทางการบริหารยาที่เหมาะสม 4. ไม่หยุดยาทันทีในผู้ป่วยที่ไม่รู้สึกตัว(4)
หลักการการระงับปวดจากมะเร็งขององค์การอนามัยโลก คือ การให้ยาตามความรุนแรงของความปวดเป็นขั้นบันได
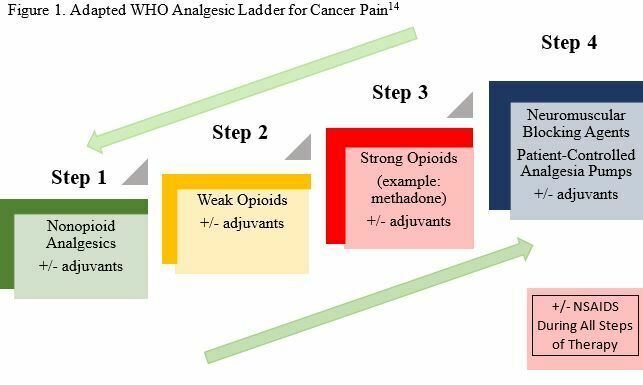
การรักษาความปวดของผู้ป่วยมะเร็งในช่วงท้ายของชีวิต ยาที่นิยมใช้ ได้แก่ ยากลุ่ม opioid ส่วนใหญ่แนะนำให้รับประทานก่อน แต่ถ้าผู้ป่วยกินไม่ได้ ให้ใช้ฉีดใต้ผิวหนัง ฉีดทางหลอดเลือดดำ หรือแบบแปะผิวหนัง ซึ่งมีวิธีใช้ ดังนี้
- morphine syrup (10 มก./5 มล.) เริ่มขนาด 2.5-5 มก. รับประทานทุก 4-6 ชม. แต่กรณีที่ผู้ป่วยเคยได้รับยาแบบฉีดมาก่อน ให้คำนวณจากขนาดยาฉีดใน 24 ชม. แล้วเพิ่มยาเป็น 3 เท่า
- MST 10 มก. รับประทานทุก 8 ชม. + Morphine(IR) 5 มก. รับประทานเพิ่มเวลาปวด ทุก 2 ชม.
- Morphine(IR) 5 มก. รับประทานทุก 4 ชม. + Morphine(IR) 5 มก. รับประทานเพิ่มเวลาปวด ทุก 2 ชม.
- Morphine ฉีดใต้ผิวหนัง ให้ลดขนาดยาลงจากแบบรับประทาน 2 เท่า
- Morphine ฉีดเข้าหลอดเลือดดำ ให้ลดขนาดยาลงจากแบบรับประทาน 3 เท่า
- Fentanyl ชนิดแผ่นแปะ เหมาะสำหรับความปวดที่มีความรุนแรงค่อนข้างคงที่ กรณีที่ผู้ป่วยได้อยู่แล้ว สามารถให้ต่อได้
4. อาการสับสน (Terminal delirium and agitation)(2, 7, 10, 12)
อาการสับสนเป็นอาการที่พบได้บ่อยในผู้ป่วยระยะสุดท้าย ประมาณร้อยละ 20-40 แต่ในช่วงสัปดาห์สุดท้ายก่อนเสียชีวิตอาจพบได้ถึงร้อยละ 88 โดยผู้ป่วยจะมีอาการกระสับกระส่าย ความรู้สึกตัวเปลี่ยนแปลง อาจมีอาการหลอน ซึ่งสาเหตุเกิดได้จากหลายอย่าง เช่น ยากลุ่ม opioid, การขาดน้ำ, มะเร็งที่แพร่กระจายไปสมอง, เกลือแร่ผิดปกติ, ติดเชื้อ เป็นต้น
การดูแลรักษา
- อธิบายอาการให้ญาติเข้าใจถึงอาการที่ผู้ป่วยเป็น พร้อมแนวทางการดูแลรักษา
- แก้ไขสาเหตุที่สามารถแก้ไขได้ เช่น ลดขนาดยาลงกรณีที่ตับหรือไตเสื่อม, ตรวจร่างกายว่ามีท้องผูกหรือปัสสาวะไม่ออก ซึ่งอาจเป็นสาเหตุได้ ปรับขนาดยานอนหลับให้เหมาะสม
- ยาที่นิยมใช้ ได้แก่ Lorazepam 0.5-1 มก. อมใต้ลิ้น, midazolam 2-5 มก. ใต้ผิวหนังทุก 4 ชม., Haloperidol 0.5-5 มก. รับประทานหรือฉีดใต้ผิวหนัง, chlorpromazine 25-100 มก. รับประทานหรือเหน็บทวารหรือฉีดทางหลอดเลือดดำทุก 4 ชม. เวลามีอาการ
5. อาการคลื่นไส้อาเจียน (Nausea and vomiting)(2, 5, 7)
อาการคลื่นไส้อาเจียนพบได้บ่อยในผู้ป่วยระยะท้าย ในผู้ป่วยมะเร็งระยะลุกลามพบได้ถึงร้อยละ 30-60 อาการคลื่นไส้อาเจียนเกิดได้จากหลายสาเหตุ ดังนี้
- impaired gastric emptying จากยาแก้ปวดกลุ่ม opioid การกดเบียดจากก้อนมะเร็ง ภาวะท้องมาน
- เกลือแร่ผิดปกติ เช่น แคลเซียมในเลือดสูง, โซเดียมต่ำ, ของเสียคั่งในเลือด
- เพิ่มความดันในกะโหลกศีรษะ เช่น มะเร็งที่สมอง, รอยโรคที่เยื่อหุ้มสมอง
- สาเหตุของโรคทางเดินอาหาร เช่น peritoneal carcinomatosis, Malignant bowel obstruction
- Vestibular dysfunction เช่น มะเร็งที่เกี่ยวข้องกับระบบการทรงตัว
การดูแลรักษา
- แก้ไขสาเหตุที่สามารถแก้ไขได้ เช่น เกลือแร่ผิดปกติ
- ยาที่นิยมใช้ ได้แก่ metoclopramide 10 มก. รับประทานหรือฉีดใต้ผิวหนัง, Haloperidol 1.25-2.5 มก. ฉีดใต้ผิวหนังเวลามีอาการ, dimenhydrinate 50 มก. ฉีดเข้าหลอดเลือดดำ, Ondansetron 4-8 มก. รับประทานหรือฉีดเข้าหลอดเลือดดำ ทุก 6 ชม., Dexamethasone 4-8 มก. รับประทาน พิจารณาให้ได้(12)
- กรณี malignant bowel obstruction พิจารณารักษาด้วยยา หลีกเลี่ยงยาที่ทำให้ลำไส้บีบตัวมากขึ้น พิจารณาใส่สายระบายกรณีที่วิธีอื่น ๆ ไม่สามารถลดอาการอาเจียนได้(12)
6. การนอนผิดปกติ (sleep/wake disturbance)(12)
เป็นอาการที่สามารถพบได้ในระยะที่ผู้ป่วยใกล้เสียชีวิต
การดูแลรักษา
- ให้ข้อมูลกับญาติผู้ป่วย อธิบายแนวทางการรักษา
- หาสาเหตุที่สามารถแก้ไขได้ เช่น อาการปวดที่ยังรักษาไม่เหมาะสม, อาการข้างเคียงจากยา เช่น ยาแก้ปวด ยากันชัก ยานอนหลับ เป็นต้น
- ยาที่ใช้รักษา เช่น Trazodone 25-100 มก. รับประทานก่อนนอน, Olanzapine 2.5-5 มก. รับประทานก่อนนอน, Chlorpromazine 25-50 มก. รับประทานก่อนนอน, Lorazepam 0.5-1 มก. รับประทานก่อนนอน
การดูแลให้ผู้ป่วยสุขสบายในช่วงท้ายของชีวิต (Comfort care)
การดูแลในช่วงไม่กี่ชั่วโมงหรือวันสุดท้ายก่อนเสียชีวิตของผู้ป่วย เป็นช่วงเวลาที่สำคัญมาก ทั้งต่อผู้ป่วยเองและครอบครัว การดูแลรักษาจะต้องครอบคลุมทางด้านร่างกาย สภาพจิตใจ อารมณ์ รวมถึงศาสนาและความเชื่อของผู้ป่วยและครอบครัว(2) การดูแลระยะนี้จะเน้นให้ผู้ป่วยมีความสุขสบายมากที่สุด ไม่ทำหัตถการที่ทำให้ผู้ป่วยทรมาน ครอบครัวจึงมีความสำคัญมากที่จะช่วยให้ผู้ป่วยมีความสุขสบายก่อนที่จะเสียชีวิต(13)
การดูแลผู้ป่วย
- ดูแลช่องปาก (oral care) เนื่องจากในระยะนี้ช่องปากจะแห้ง อาจจะใช้สำลีนุ่มๆ ชุบน้ำ เช็ดริมฝีปาก เหงือก ลิ้น เพดาน ทุก ½ – 1 ชั่วโมง(7)
- ดูแลผิวหนัง (skin care) ผิวหนังของผู้ป่วยบาดเจ็บได้ง่าย ในระยะนี้อาจลดความถี่ในการเปลี่ยนท่าผู้ป่วย เช่น พลิกตัวทุก 6-8 ชั่วโมง ที่รองนอนควรนุ่มเพื่อลดแรงกดทับ ส่วนท้ายของเตียงควรยกสูงเล็กน้อยหรือใช้หมอนข้างรองใต้ขาเพื่อลดการเคลื่อนตัวของผู้ป่วยป้องกันการบาดเจ็บของผิวหนังบริเวณก้น(7)
- ดูแลตา (eye care) ใส่สารหรือยาป้ายตา เพื่อป้องกันตาแห้ง เนื่องจากในระยะนี้ผู้ป่วยอาจจะไม่กระพริบตา หรือ ลืมตาตลอด(7)
- ใช้พัดลมเป่าบริเวณใบหน้า ช่วยในเรื่องอาการหอบเหนื่อย(4)
- ตรวจร่างกายเท่าที่จำเป็น เช่น บริเวณที่อาจจะเกิดความเจ็บปวด หรือ ทำให้ไม่สุขสบาย(9, 10)
- เปลี่ยนช่องทางการบริหารยาที่จำเป็น เช่น ยาแก้ปวด ยาแก้อาเจียน กรณีที่ผู้ป่วยไม่สามารถกลืนได้ เปลี่ยนเป็นฉีดใต้ผิวหนัง แปะผิวหนัง อมใต้ลิ้น หรือเหน็บทางทวารหนักแทน(9, 10)
สิ่งที่ควรหยุดทำ (10)
- การให้ยาและสารน้ำที่ไม่จำเป็น
- การมอนิเตอร์สัญญาณชีพ
- การตรวจทางห้องปฏิบัติการ เช่น เจาะเลือด เจาะน้ำตาล
- การให้ออกซิเจน กรณีไม่จำเป็น
ความเสียใจจากการพรากจาก (Grief and bereavement)
การสูญเสียสิ่งใดสิ่งหนึ่งไปไม่ว่าจะเป็นสิ่งของ หรือ คนใกล้ชิด (bereavement) เป็นปัจจัยสำคัญที่ทำให้เกิดความทุกข์ต่อคนที่เกี่ยวข้อง (grief) ซึ่งความรู้สึกเสียใจจากการพรากจากเป็นปฏิกิริยาปกติโดยธรรมชาติ อาจใช้เวลาเป็นเดือน เป็นปี กว่าจะกลับสู่ภาวะปกติ หรืออาจจะนำไปสู่โรคซึมเศร้า แต่หากมีการเตรียมเรื่อง grief and bereavement care ไว้ล่วงหน้าก่อนที่ผู้ป่วยจะเสียชีวิต จะสามารถป้องกันปัญหาอุปสรรคต่าง ๆ ได้ สามารถวางแผนการใช้ชีวิตในอนาคตได้ดียิ่งขึ้น(2)
ปัจจัยที่ทำให้เกิดความเสียใจแบบซับซ้อน (complicated grief)(4, 5)
- พ่อแม่ที่สูญเสียบุตร
- ความสัมพันธ์แบบต้องพึ่งพาผู้เสียชีวิต
- ประวัติการสูญเสียแบบซ้ำ ๆ
- มีโรคทางจิตเวช หรือ มีการรับมือกับปัญหาได้ค่อนข้างต่ำ
- มีคนดูแลทางสังคมน้อย
- การตอบสนองหรือการแก้ไขปัญหาที่ไม่ดีในอดีต
- ต้องแบกรับกับความเศร้าเสียใจมาเป็นเวลานาน
การดูแลช่วยเหลือ(5, 12)
- รับฟังในสิ่งที่ญาติต้องการระบาย แสดงความเสียใจกับการเสียชีวิตของผู้ป่วย
- อธิบายในสิ่งที่ญาติอาจยังไม่เข้าใจ เช่น การวินิจฉัย การพยากรณ์โรค
- มองหาสมาชิกในครอบครัวที่มีโอกาสกลายเป็นโรคซึมเศร้า
- ช่วยให้ญาติเข้าใจถึงธรรมชาติของการพลัดพราก ให้เข้าถึงมิติทางจิตวิญญาณว่าความตายเป็น สัจธรรมที่ทุกคนต้องพบเจอ และช่วยหาทางออกร่วมกัน เช่น หากิจกรรมที่ชอบทำ ออกกำลังกาย พักผ่อน
- คอยช่วยเหลือเมื่อถึงช่วงเวลาสำคัญ เช่น วันเกิด วันครบรอบต่าง ๆ
- ให้คำแนะนำและช่วยเหลือด้านสุขภาพ
เอกสารอ้างอิง
- WHO. Palliative care: Global Health Observatory; 2018 [2020 Jul 4]. Available from: https://www.who.int/news-room/fact-sheets/detail/palliative-care.
- กิติพล นาควิโรจน์. การดูแลผู้ป่วยระยะท้ายและครอบครัว. กรุงเทพฯ: สมาคมบริบาลผู้ป่วยระยะท้าย; 2559.
- Hoskin P, Makin W. Oncology for palliative medicine. 2 ed: Oxford University Press; 2003. p. 1-6.
- Nelson KA, Walsh D, Behrens C, Zhukovsky DS, Lipnickey V, Brady D. The Dying Cancer Patient. Seminars in Oncology. 2000;27(1):84-9.
- Jose L, Pereira. The pallium palliative pocketbook. Pallium Canada: Ottawa; 2008.
- สุพจน์ พงศ์ประสบชัย. ทักษะการสื่อสารใน palliative care: คณะแพทยศาสตร์ศิริราชพยาบาล; 2561 [9 Jul 2020]. Available from: http://www.sirirajgrad.com/wp-content/uploads/2018/01/Communication-Skills-in-Palliative-Care.pdf.
- Davis MP, Feyer PC, Ortner P, Zimmermann C. Supportive oncology. United States: ELSEVIER, Saunders; 2011.
- Gallagher R. Explaining withholding treatment, withdrawing treatment and palliative sedation: Canadian Virtual Hospice; 2019 [2020 Jul 10]. Available from: https://www.virtualhospice.ca/en_US.
- ศูนย์การุณรักษ์ โรงพยาบาลศรีนครินทร์ คณะแพทยศาสตร์ มหาวิทยาลัยขอนแก่น. Handbook for palliative Guidelines. ของแก่น: โรงพิมพ์คลังนานาวิทยา; 2560.
- Watson M, Lucas C, Hoy A, Wells J. Oxford handbook of palliative care. 2 ed. Oxford: Oxford medical publications; 2009.
- Hui D, dos Santos R, Chisholm G, Bansal S, Silva TB, Kilgore K, et al. Clinical signs of impending death in cancer patients. Oncologist. 2014;19(6):681-7.
- Palliative care. NCCN clinical practice guidelines in oncology. 2020.
- Care through the final days: American Society of Clinical Oncology; 2020 [2020 Jul 11]. Available from: https://www.cancer.net.



