Fetal Surveillance
Fetal Surveillance
ผู้จัดทำ พ.ญ. วรุณสิริ หงส์ลดารมภ์
อาจารย์ที่ปรึกษา ผศ.พญ.สุพัตรา ศิริโชติยะกุล
จุดประสงค์หลักของการตรวจสุขภาพของทารกในครรภ์ คือ ค้นหาทารกในครรภ์ที่มี ที่มีความเสี่ยงต่อการเกิด การบาดเจ็บ ต่อระบบประสาทในครรภ์ (neurologic injury) และการเสียชีวิต ซึ่งถ้าเป็นภาวะที่สามารถป้องกันได้ จะได้เฝ้าระวังมิให้เกิดขึ้น ในการตั้งครรภ์ที่มีความเสี่ยงสูงทารกจะมีการปรับตัวเพื่อตอบสนองต่อภาวะขาด อ็อกซิเจนและภาวะเลือดเป็นกรด ซึ่งเป็น Physiologic change ที่สามารถตรวจพบได้
การปรับตัวของทารกที่ตอบสนองต่อภาวะขาดอ๊อกซิเจน
- เลือดไปเลี้ยงสมอง หัวใจและต่อมหมวกไต (Vital organ) มากขึ้น ทำให้มีการลดลงของเลือดที่ไปเลี้ยงไต
- ทำให้ปัสสาวะทารกออกลดลง — > ปริมาณน้ำคร่ำลดลง นำหลักการนี้มาใช้ Fetal surveillance โดยประเมินปริมาณน้ำคร่ำ
- ทารกลดการใช้พลังงานโดยการดิ้นลดลง ดังนั้นถ้ามารดารู้สึกทารกดิ้นน้อยลง อาจบอกถึงภาวะ fetal Hypoxia ได้
- Chemoreceptor ตอบสนองต่อ ภาวะขาดอ๊อกซิเจนโดย เกิด Vagally-mediated reflex ทำให้ FHR ช้าลงเกิด เป็น Late deceleration ที่สัมพันธ์กับการหดรัดตัวของมดลูก
Intrapratum Fetal heart Rate Assessment 1
การประเมินสุขภาพของทารกในครรภ์ในระยะคลอด เป็นงานที่ท้าทาย สาเหตุที่จำเป็นจะต้องมีการติดเครื่องมอนิเตอร์การเต้นของหัวใจทารกในครรภ์ (FHR) คือ ลักษณะการเต้นของหัวใจ เป็นเครื่องมือหนึ่ง (indirect marker) ที่บอกถึง การทำงานของหัวใจและการทำงานของสมองส่วน medulla ที่ตอบสนองต่อการเปลี่ยนแปลง ปริมาณเลือดที่ไปเลี้ยงร่างกายของทารก ภาวะเลือดเป็นกรด และการขาดอ็อกซิเจน
มีการศึกษาที่เปรียบเทียบระหว่างการฟัง FHR เป็นระยะๆกับการติดเป็น monitor เลยพบว่า ทั้งสองวิธีสามารถ ลดอัตราการเสียชีวิตของทารกในครรภ์ได้ ไม่แตกต่างกัน แต่ยังไม่มีการศึกษาที่เปรียบเทียบระหว่างการ monitor กับ ไม่ monitor เลย แต่ทั้งสองวิธีช่วยลด mortality rate ได้แน่นอน
ความสำคัญของการตรวจสุขภาพทารกในครรภ์ในช่วง Intrapartum
Primary Goal : เพื่อเฝ้าระวังภาวะขาดอ๊อกซิเจน และเลือดเป็นกรดในทารก จะได้สามารถ ให้การ ช่วยเหลือได้ทัน เพื่อป้องกันการเสียชีวิต
Secondary Goal : เพื่อหลีกเลี่ยงการเกิดบาดเจ็บต่อระบบประสาทของทารกในครรภ์
ในหญิงตั้งครรภ์ความเสี่ยงต่ำอาจจะไม่มีความจำเป็นต้องติดเครื่องมอนิเตอร์อัตราการเต้นของหัวใจ
แนะนำให้ฟังเป็นระยะ ซึ่งในการตั้งครรภ์ความเสี่ยงต่ำไม่ว่าจะใช้วิธีไหนก็ไม่แตกต่างกันทั้งในด้านการลด การเสียชีวิตของทารกใน ครรภ์ APGAR Score และ ผลกระทบต่อระบบประสาทของทารก ซึ่งการติด มอร์นิเตอร์สร้างความรำคาญให้ผู้ป่วย ได้มากกว่า
แต่ในหญิงตั้งครรภ์ความเสี่ยงสูง(High risk pregnancy)ควรจะได้รับการมอนิเตอร์อย่างต่อเนื่องในช่วงระยะคลอด
เครื่องมือที่ใช้ในการตรวจสุขภาพทารกในครรภ์ในช่วงระยะคลอด (Intrapartum FHR monitoring) 2
1. Intermittent auscultation ใช้เครื่องมือที่เรียกว่า Doppler Ultrasound หรือ fetal stethoscope
ในหญิงตั้งครรภ์ความเสี่ยงต่ำ แนะนำ
- ช่วงการคลอดระยะที่ 1 (active phase 1st stage of labor) : แนะนำให้ฟังทุก 30 นาที
- ช่วงการคลอดระยะที่ 2 (second stage of labor) : แนะนำให้ฟังทุก 15 นาที
โดยการฟังครั้งละ 1-2 นาที ทั้งช่วงก่อนการบีบรัดตัวของมดลูก ระหว่างและหลัง การบีบรัดตัว จะทำให้ทราบ pattern ได้ ของการเปลี่ยนแปลง FHR ได้ ถ้ามีการลดลงของ FHR ตามหลังการหดรัดของมดลูก อาจนึกถึง Late deceleration จำเป็นต้องมอร์นิเตอร์แบบต่อเนื่องต่อ
2. Electronic FHR monitoring
External monitoring : มีความน่าเชื่อถือพอๆกับ Internal monitoring และเป็นทางเลือกแรกที่จะใช้ก่อน ยกเวันแต่เมื่อไม่สามารถแปลผลได้โดยพยายาม เปลี่ยนท่าทางแล้ว เฝ้าอย่างใกล้ชิดแล้ว จึงจะพิจารณาเปลี่ยนเป็น Internal monitoring
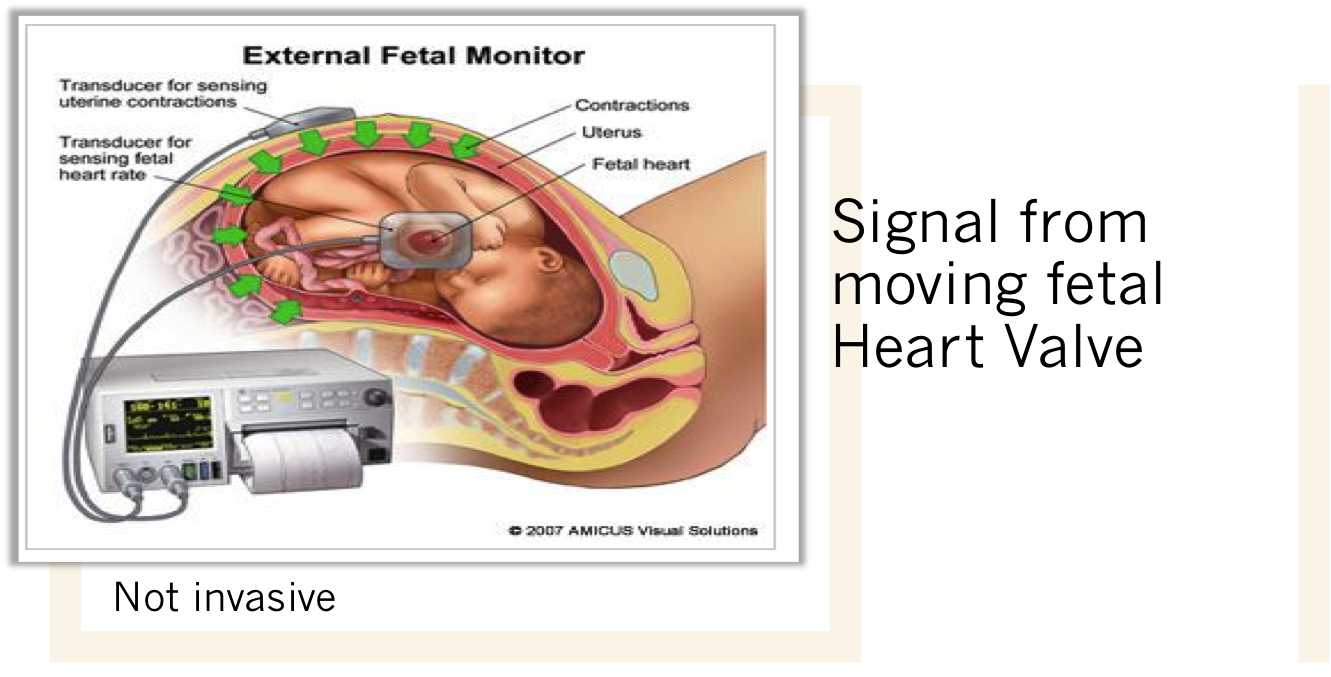
Internal monitoring : เป็นเครื่องมือที่ค่อนข้าง รบกวนต่อความสะดวกสบายของคนไข้ (invasive) จะใช้เฉพาะระยะคลอดเท่านั้น เนื่องจากต้องเจาะถุงน้ำคร่ำ (Amniotomy) เพื่อ ใส่ Bipolar spiral electrode ผ่านทางช่องคลอด ไปติดกับศรีษะเด็ก โดยเครื่องมือจะตรวจจับคลื่นไฟฟ้าหัวใจของทารกในครรภ์ (EKG) และ แปลผลด้วยใช้ความห่างระหว่าง R wave
ข้อดี ของวิธีนี้ คือแปลผลได้ชัดกว่า แต่ค่อนข้าง invasive จึงใช้เฉพาะในรายที่ไม่สามารถแปลผลโดยใช้ External monitoring ข้อบ่งห้าม ห้ามใช้ในสตรีที่มีความเสี่ยงต่อการติดเชื้อได้ง่าย มารดาติดเชื้อ HIV
มารดาติดเชื้อไวรัสตับอักเสบบี และซี
การแปลผล FHR ตามแบบ tracing National Institute of Child Health and Human Development
ซึ่งได้รับการรับรองโดย American College of OB and Gyn (ACOG)3-4
การอ่าน External fetal monitoring ประกอบด้วย
- การ Identify ชื่อผู้ป่วย วันที่และเวลา
- ความเร็วของกระดาษ แบบ 1 cm ต่อ นาที และแบบ 3 cm ต่อ นาที
- ดูลักษณะของ Uterine contracton ทั้งคุณภาพ ระยะห่าง และ เวลาที่มีการหดรัดตัวแต่ละครั้ง
- FHR Baseline
- variability
- acceleration
- deceleration
- จากนั้นนำมาจัดแบ่งเป็น Category เพื่อการ manage ได้อย่างเหมาะสม
1.Variability คือ อัตราการเต้นของหัวใจทารกที่มีการเปลี่ยนแปลง (fluctuate) ที่ไม่สม่ำเสมอ ทั้ง amplitude และ ความถี่ (frequency)
Absent : ไม่เห็นการเปลี่ยนแปลงของ amplitude
Minimal :มีการเปลี่ยนแปลง 0 ถึง 5 beat / min
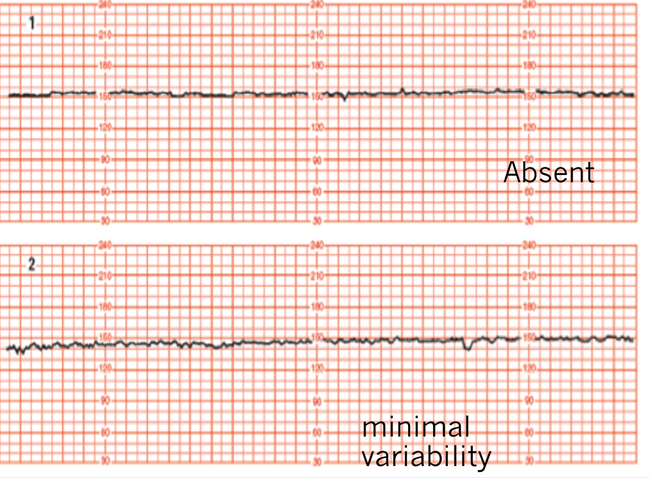
Moderate : มีการเปลี่ยนแปลง 6 ถึง 25 beat/min
Marked : มีการเปลี่ยนแปลงมากกว่า 25 beat/min

2. Baseline rate : ค่าเฉลี่ยของอัตราการเต้นของหัวใจทารก มีการเปลี่ยนแปลง 0 – 5 bpm ในระยะเวลา 10 นาที ไม่รวม การเปลี่ยนแปลงแบบชั่วคราว การเปลี่ยนแปลงที่มีลักษณะของ mark variability หรือช่วงระยะเวลาที่มีความแตกต่างกัน มากกว่า 25 bpm โดย baseline คงอยู่อย่างน้อย 10 นาที
- Bradycardia : อัตราการเต้นของหัวใจทารก น้อยกว่า 110 ครั้งต่อนาที
- Normal : อัตราการเต้นของหัวใจอยู่ระหว่าง 110 ถึง 160 ครั้งต่อนาที
- Tachycardia : อัตราการเต้นของหัวใจมากกว่า 160 ครั้งต่อนาที
3. Acceleration : การเพิ่มขึ้นของ FHR แบบทันที
ก่อนอายุครรภ์ 32 สัปดาห์ FHR สูงจาก baseline มากกว่า 10 bpm เป็นเวลามากกว่า 10 วินาที
หลังอายุครรภ์ 32 สัปดาห์ FHR สูงจาก baseline มากกว่า 15 bpm เป็นเวลามากกว่า 15 วินาที
Prolong acceleration สูงจาก baseline เดิมเป็นเวลามากกว่า 2 นาที แต่น้อยกว่า 10 นาที ถ้ามากกว่า 10 นาที อาจจะ เป็นการเปลี่ยน baseline
4.Late Deceleration : FHR ค่อยๆลดลงและกลับเข้าสู่ Baseline สัมพันธ์กับการหดรัดตัวของมดลูก โดยช่วงที่ต่ำที่สุด เกิดขึ้นตามหลังกับการหดรัดตัวของมดลูกที่สูงที่สุด Uteroplacental insufficiency , มารดามีความดันโลหิตที่ต่ำลง ทำให้ปริมาณเลือดที่ไปเลี้ยงมดลูกไม่พอ ทารกขาดออกซิเจนในเลือด , Uterine hyperactivity
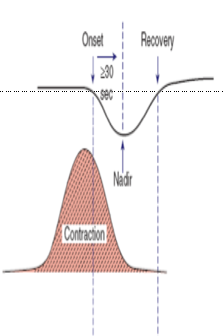
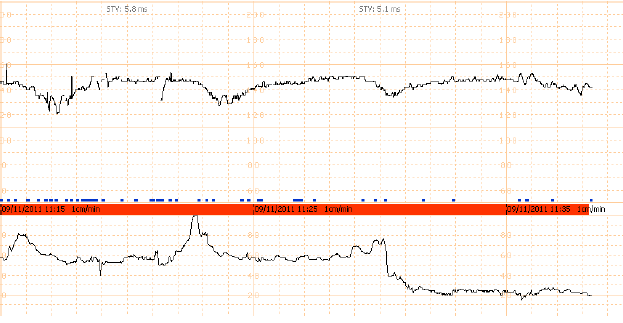
5. Early Deceleration : ค่อยๆลดลงและกลับเข้าสู่ Baseline สัมพันธ์กับการหดรัดตัวของมดลูกโดยช่วงที่ต่ำ ที่สุดเกิดขึ้นพร้อมกับการหดรัดตัวของมดลูกที่สูงที่สุดสาเหตุ ส่วนใหญ่เกิดจาก เป็นการเปลี่ยนแปลงแบบ Physiologic change ศรีษะของทารกถูกกด ส่วนใหญ่จะเกิดในช่วงที่มีการเปิดของปากมดลูก 4 ถึง 7 เซนติเมตร
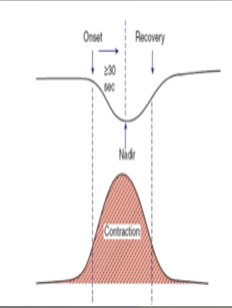
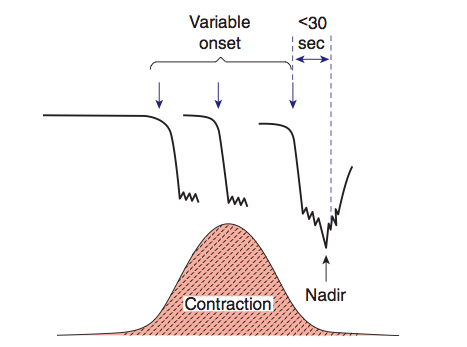
6. Variable deceleration : มีการลดลงของ FHR ต่ำกว่า baseline โดย ลดลงมากกว่า 15 bpm เป็นเวลามากกว่า 15 วินาทีแต่น้อยกว่า 2 นาที โดย onset , ความลึก และระยะเวลา ไม่สัมพันธ์กับการหดรัดตัวของมดลูก สัมพันธ์กับภาวะที่สายสะดือของทารกถูกกด
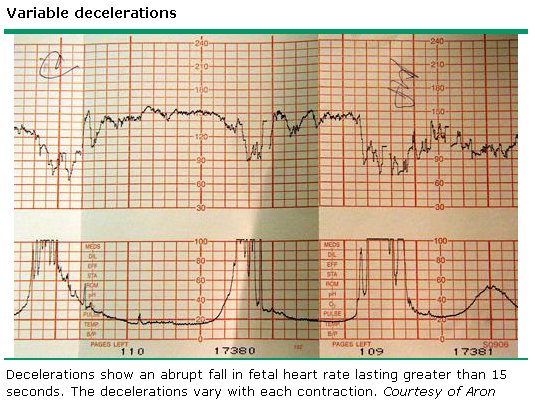
7. Prolong deceleration : มีการลดลงของ FHS ต่ำกว่า baseline อย่างน้อย 15 bpm และเป็นเวลาอย่างน้อย 2 นาที แต่ไม่ถึง 10 นาที นับตั้งแต่เริ่มต่ำลงจนถึง กลับเข้าสู่ rate ปกติ
การแปลผล ถ้าแบ่งแบบ The 2008 National Institute of Child Health and Human development Workshop
1. Category I : บ่งบอกว่ามีโอกาสที่ทารกจะมีภาวะเลือดเป็นกรดน้อยมาก ในช่วงระยะเวลานั้น
(AT That point in Time )แต่ไม่สามารถบอกถึงอนาคตได้ จัดเป็น Category I ประกอบด้วย6
- FHR baseline อยู่ระหว่าง 110 ถึง 160 bpm
- ไม่พบลักษณะของ variable หรือ Late FHR deceleration
- Moderate FHR variability (6 ถึง 25 bpm)
- อายุครรภ์สัมพันธ์กับ FHR accerleration
- Early deceleration : เนื่องจากศรีษะทารกถูกกดทำให้เกิด vagally effect โดย FHR ต่ำประมาณ 100 – 110 bpm
ซึ่ง FHR acceleration และ moderate variability เป็น important finding คู่กัน ที่บ่งบอกถึง การทำงานของหัวใจและหลอดเลือดยังอยู่ในภาวะที่ปกติอยุ่ ณ เวลานั้น
2. Category III: สัมพันธ์กับสภาวะเลือดเป็นกรดของทารกในครรภ์ในช่วงเวลานั้น ควรได้รับการประเมิน สาเหตุที่สามารถแก้ไขได้ และ เพิ่มปริมาณเลือด และอ็อกซิเจน ที่ไปเลี้ยงมดลูกและรก (uteroplacental perfusion) จัดเป็น Category III ประกอบด้วย
• Absent หรือ Minimal variability with deceleration หรือBradycardia : การที่ไม่มี
variability บ่งบอกถึง ทารกในครรภ์มีภาวะสมองขาดอ็อกซิเจน (cerebral hypoxia) และบ่ง
บอกถึงการที่ทารกไม่สามารถ compensate ภาวะ Hypoxia แล้วตามด้วย7
ความผิดปกติของ FHR Pattern ดังต่อไปนี้ บ่งบอกถึงความผิดปกติของ ภาวะ กรด และด่างในร่างกายทารก
Recurrent Late deceleration คือ ลักษณะของFHR tracing ที่มีลักษณะของ Late deceleration มากกว่า 50% ของ Contraction เกิดจาก reflex ของระบบประสาทส่วนกลางที่ตอบสนองต่อภาวะ Hypoxiaและ ภาวะเลือดเป็นกรด
Recurrent variable deceleration คือ เกิดขึ้นเมื่อสายสะดือของทารกถูกกด ในกรณีที่มีน้ำคร่ำ น้อย มีภาวะ nuchal cord , หรือ umbilical vein มีผนังบางทำให้ง่ายต่อการถูกกด ภาวะที่สายสะดือถูกกด
เป็นครั้งคราว ทารกสามารถทนต่อภาวะนี้ได้ แต่ถ้าถูกกดบ่อยขึ้นและนานขึ้นอาจกลายเป็น Metabolic acidosis ได้
Bradycardia : FHR น้อยกว่า 110 bpm และ ไม่มี variability อาจทำให้ tissue perfusion ไม่เพียงพอต่อ ทารก สาเหตุเกิดจาก ภาวะ Hypothermia , การได้รับยาบางอย่าง เช่น β adrenergic blocker
Sinusoidal heart rate pattern : รูปแบบการเต้นของหัวใจทารกมีลักษณะแบบมี variability ที่สม่ำเสมอ โดยมี period ประมาณ 3-5 รอบต่อนาที แบบ pattern ซ้ำๆ และมี amplitude 5 -40 bpm ไม่มีลักษณะของ deceleration และ acceleration ที่ตอบสนองต่อการดิ้นของทารก pattern แบบนี้สัมพันธ์กับ Fetal anemia ซึ่งทำให้เกิด fetal hypoxia FHR แบบนี้เชื่อกันว่าเป็น preterminal แต่ในระยะหลัง ถ้า pattern กลับสู่ปกติ เชื่อว่าอาจเกี่ยวข้องกับ physiologic change ของ peripheral arterial resistance ของทารก , fetal sucking movement , มารดาได้รับยาประเภท narcotic ถ้าพบ sinusoidal pattern ควรหาสาเหตุที่แก้ไขได้ก่อน ควรหาสาเหตุของ fetal anemia
- Fetomaternal Hemorrhage
- Iatrogenic fetal bleeding
- Fetal bleeding from vasa previa , placental abruption
- Fetal Bart Hydrop
การทำ Ultrasound ช่วยแยกสาเหตุดังกล่าวข้างต้นได้ หรือ droppler Ultrasound อาจช่วยบอกภาวะ severe anemia ได้ sinusoidal pattern สามารถกลับสู่ปกติได้ แต่ถ้าแย่ลง อาจจะต้องพิจารณาให้คลอดทันที
3. Category II : คือลักษณะที่ไม่เข้าเกณฑ์ ทั้ง CAT I และ CAT II
- Intermittent Variable deceleration (< 50 % )
- Recurrent variable deceleration
- Recurrent late deceleration
- Fetal tachycardia
- Bradycardia
- Prolong deceleration
- Minimal variability
- Tachysystole
Three tier Approach
Category I เป็น normal tracing แสดงถึง ภาวะสมดุลของกรดและด่าง ในร่างกายของทารก ณ ขณะนั้น
Category II เป็น tracing ที่ยังไม่เข้าเกณฑ์ที่ผิดปกติชัดเจน ยังไม่สามารถบ่งบอกถีงภาวะผิดปกติของความเป็นกรดด่างได้ จำเป็นต้องได้รับการประเมินต่อไป
Category III เป็น tracing แสดงถึงความผิดปกติ ของสมดุลกรดและด่างในร่างกายทารก เมื่อเกิดภาวะนี้ขึ้น จำเป็นจะต้องประเมินหาสาเหตุ และ Intrauterine resuscitation เพื่อเพิ่มปริมาณ O2 ให้ทารกและ เพิ่มการไหลเวียนของเลือดที่รก (Uteroplacental insufficiency) โดย
- เพิ่มปริมาณอ๊อกซิเจน แก่มารดา On O2 canular
- เปลี่ยนท่ามารดา เพื่อเพิ่มปริมาณ O2 ที่ไปเลี้ยงทารก
- ให้ IV Fluid เพื่อ เพิ่มปริมาณเลือดที่ไปยังมดลูก
- หยุดการให้ Oxytocin ชั่วคราว
แต่ถ้าไม่ดีขึ้นหลังจากนี้ ควรพิจารณาให้คลอดเลย
สรุป การตรวจสุขภาพของทารกในครรภ์ คือ ค้นหาทารกในครรภ์ที่มี ที่มีความเสี่ยงต่อการเกิด การบาดเจ็บต่อระบบ ประสาทในครรภ์ (neurologic injury) และการเสียชีวิต ซึ่งถ้าเป็นภาวะที่สามารถป้องกันได้ จะได้เฝ้าระวังมิให้เกิดขึ้น ดังนั้น แพทย์ผู้ตรวจจำเป็นต้องทาราบว่ามารดา คนใดมีความเสี่ยงสูง จะได้สามารถเฝ้าระวัง และให้การช่วยเหลือก่อนที่จะ มีความพิการเกิดขึ้น
Reference
- Alfirevic Z, Devane D, Gyte GM. Continuous cardiotocography (CTG) as a form of electronic fetal monitoring (EFM) for fetal assessment during labour. Cochrane Database Syst Rev 2006; 3:CD006066.
- American College of Obstetricians and Gynecologists. ACOG Practice Bulletin No. 106: Intrapartum fetal heart rate monitoring: nomenclature, interpretation, and general management principles. Obstet Gynecol 2009; 114:192.
- Electronic fetal heart rate monitoring: research guidelines for interpretation. National Institute of Child Health and Human Development Research Planning Workshop. Am J Obstet Gynecol 1997; 177:1385.
- Macones GA, Hankins GD, Spong CY, et al. The 2008 National Institute of Child Health and Human Development workshop report on electronic fetal monitoring: update on definitions, interpretation, and research guidelines. Obstet Gynecol 2008; 112:661.
- F.Gary Cunningham, Kenneth J.Leveno, Steven L.Bloom, John C.Hauth, Dwight J.Rouse, Catherine Y.Spong. Intrapartum assessment In: F.Gary Cunningham, Kenneth J.Leveno, Steven L.Bloom, John C.Hauth, Dwight J.Rouse, Catherine Y.Spong, editors. Williams Obstetrics. 23 ed. Mc Graw Hill; 2010. p. 374-409.
- Krebs, HB, Petres, RE, Dunn, LJ, et al. Intrapartum fetal heart rate monitoring. I. Classification and prognosis of fetal heart rate patterns. Am J Obstet Gynecol 1979; 133:762.
- Electronic fetal heart rate monitoring: research guidelines for interpretation. National Institute of Child Health and Human Development Research Planning Workshop. Am J Obstet Gynecol 1997; 177:1385.



