การระงับปวดจากการคลอด
พ.ญ. กมลนัทธ์ ประพันธ์วัฒนะ
อ.ที่ปรึกษา: ศ.น.พ. ธีระ ทองสง
การระงับปวดโดยไม่ใช้ยาและการใช้ยาสูดดม
a) วิธีธรรมชาติ
i) การช่วยเหลือปลอบโยน
การมีสามีหรือผู้ใกล้ชิดอยู่ใกล้ ทำให้ผู้ป่วยไม่รู้สึกว่าถูกทอดทิ้ง มีผลต่อความต้องการยาระงับปวด ลดการใช้ oxytocin หรือการใช้เครื่องมือช่วยคลอด แม้ว่าจะขาดการศึกษายืนยันที่น่าเชื่อถือ แต่การมีผู้ดูแลใกล้ชิดย่อมน่าจะเป็นผลดีต่อผู้ป่วยมากกว่า
ii) การสัมผัสและการนวด
ยังมีการศึกษาไม่มากนัก แต่ไม่เป็นอันตรายต่อผู้ป่วยและมักเป็นที่พอใจของผู้ป่วย
iii) การประคบร้อน
การประคบร้อนบริเวณหลังหรือบริเวณอื่นๆที่ผู้ป่วยต้องการ ทำให้เกิดความพึงพอใจและไม่ทำอันตราย แม้ว่าจะยังไม่มีผลการศึกษามารองรับก็ตาม
iv) การใช้น้ำ
หมายถึงการอาบน้ำด้วยฝักบัว การแช่ในอ่างธรรมดาหรืออ่างน้ำวน เชื่อว่าจะทำให้รู้สึกผ่อนคลายและลดความปวดได้ Arid et al เคยทำการศึกษาถึงวิธีการคลอดในน้ำพบว่าทำให้ระยะการคลอดสั้นลง ลดความต้องการยาระงับปวด และเจ็บแผลฝีเย็บน้อยกว่า และอัตราการผ่าตัดคลอดมีน้อยกว่าด้วย
v) การฝึกผ่อนคลาย
b) การฝังเข็ม (acupuncture)
เป็นวิธีที่มีการใช้กันมายาวนานแต่ไม่ใช่เพื่อวัตถุประสงค์ในการระงับปวดจากการคลอด เชื่อว่ากลไกคือการกระตุ้นให้มีการหลั่ง endorphins ขึ้นในร่างกาย ปัจจุบันยังไม่มีการศึกษาวิจัยออกมารองรับอย่างเพียงพอ และมีปัญหาเรื่องความชำนาญของผู้ฝังเข็มและการยอมรับของผู้ป่วยทำให้ยังไม่เป็นที่นิยมใช้แพร่หลาย
c) การกระตุ้นปลายประสาท (Transcutaneous Electrical nerve stimulation TENS)
อาศัยทฤษฎี gate control theory of pain โดยกระตุ้นเส้นประสาทขนาดโตด้วยการใช้กระแสไฟฟ้าขนาดอ่อนๆกระตุ้นผ่านทาง electrode ที่ติดทางผิวหนังของผู้ป่วย แต่ Carroll et al ได้รายงานไว้ว่าการกระตุ้นปลายประสาทได้ผลในการควบคุมความเจ็บปวดไม่ต่างกับในกลุ่มควบคุม
d) การสะกดจิต (hypnosis)
วิธีนี้ใช้ได้ในผู้ป่วยที่สะกดจิตได้เท่านั้น กลไกของวิธีนี้เชื่อว่าเป็นการกระตุ้นระบบประสาทที่ทำหน้าที่กดระบบประสาทที่ทำหน้าที่เกี่ยวกับการระงับปวด มีข้อห้ามใช้ในผู้ป่วยที่เป็นโรคจิต หรือโรคประสาท
e) การใช้ยาสูดดม
การใช้สารระเหยเพื่อลดความเจ็บปวดจากการคลอดเริ่มมีใช้ตั้งแต่ปี ค.ศ.1847 แต่เริ่มเป็นที่รู้จักในวงกว้างเมื่อมีการนำอีเทอร์มาใช้ในการระงับปวดถวายแด่พระราชินีวิคตอเรียในการประสูติเจ้าชายลีโอโปล์ดในปี ค.ศ.1853 ปัจจุบันการใช้ยาสูดดมเพื่อระงับปวดจากการคลอดไม่ค่อยเป็นที่นิยมมากนักเนื่องจากมีข้อขัดข้องหลายๆประการ ดังนี้ 1) ก่อให้เกิดมลภาวะจากการที่มีก๊าซหรือสารระเหยฟุ้งกระจายในห้องคลอด 2) จำเป็นต้องมีเครื่องมือเฉพาะ 3) ประสิทธิภาพอาจไม่ดีพอ 4) ผู้ป่วยจะมึนงง จำเหตุการณ์ต่างๆไม่ได้ 5) ผู้ป่วยอาจมีโอกาสหลับลึก หมดสติ และสำลักได้
Nitrous oxide : ปัจจุบันก็ยังมีการนำ nitrous oxide มาใช้ในการสูดดมเพื่อระงับปวด เนื่องจากสามารถระงับปวดได้ดีและไม่ทำให้หลับลึก โดยใช้nitrous oxide ความเข้มข้นห้าสิบเปอร์เซ็นต์ผสมในออกซิเจน จากการศึกษาพบว่าไม่ทำให้ทารกเกิด diffusion hypoxia , ไม่มีผลต่อการหดรัดตัวของมดลูก และไม่มีผลต่อออกซิเจนในเลือดของมารดา
Methoxyflurane (Pentrane) : สามารถระงับปวดได้ดีกว่าnitrous oxide แต่ไม่เป็นที่นิยมใช้แล้วเนื่องจากมี metaboliteที่เป็นพิษต่อตับและไต คือ inorganic fluoride
Enflurane (Ethrane), Isoflurane (Forane),Desflurane : ผลระงับปวดไม่ต่างจาก nitrous oxide และผลต่อทารกแรกคลอดก็ไม่ต่างกัน
การระงับปวดโดยใช้ยาฉีด
Anxiolytics เช่น Diazepam, Midazolam, Lorazepam ยากลุ่มนี้เมื่อให้ในขนาดน้อยๆจะทำให้ผู้ป่วยสงบ เมื่อให้ในขนาดสูงขึ้นจะทำให้ผู้ป่วยหลับได้ สามารถบริหารยาได้ทั้งการกินและทางหลอดเลือดดำ ออกฤทธิ์โดยการเสริมฤทธิ์ของ GABA ช่วยยับยั้งการทำงานของระบบประสาทได้ ยาจะถูกทำลายได้ที่ตับ ปกติมีพิษค่อนข้างน้อย แต่สามารถเกิดการเสริมฤทธิ์กับยาที่ออกฤทธิ์ต่อระบบประสาทส่วนกลางอื่นๆได้ มียาที่ช่วยแก้ฤทธ์ของ BDZคือ Flumazinilโดยจะไปแย่งจับกับ BDZ receptor แบบ competitive antagonist
Diazepam (Valium) ขนาดที่ใช้ 0.3-0.6 mg/kg ออกฤทธิ์ภายใน 2-3นาที มีค่าครึ่งชีวิต 21-37 ชั่วโมง แต่มี active metabolite ที่ออกฤทธิ์นาน 48-96 ชั่วโมง สามารถผ่านรกได้อย่างรวดเร็ว จนความเข้มข้นของยาในทารกอาจสูงได้
Midazolam (Dormicum) ขนาดที่ใช้ 0.15-0.4 mg/kg ออกฤทธิ์ภายใน 3นาที มีค่าครึ่งชีวิต 1-4 ชั่วโมง มีความแรงกว่า กiazepam ประมาณสามสี่เท่า แต่ metabolite ออกฤทธิ์สั้น ผู้ป่วยจึงตื่นได้เร็วกว่า และหลังจากตื่นจะจำเหตุการไม่ได้ สามารถผ่านรกได้แต่น้อยกว่า diazepam
Opioids (อนุพันธ์ของมอร์ฟีน) ยากลุ่มนี้ส่วนใหญ่เป็นยาที่สังเคราะห์ขึ้นเพื่อเลียนแบบ opioid peptides โดยยาจะออกฤทธิ์ที่ opioid receptor ช่วยลดการเจ็บปวด ผู้ป่วยมักมีอาการเคลิ้มหลับ สงบ แต่ยามีฤทธิ์กดการหายใจ ทำให้คลื่นไส้ อาเจียน และท้องผูกได้ การใช้ติดต่อกันเป็นเวลานานทำให้ดื้อยา และเสพย์ติดได้
การใช้ยาในกลุ่มนี้กับมารดาระยะเจ็บครรภ์เริ่มแรก อาจมีผลทำให้กล้ามเนื้อของมดลูกหย่อยตัวและปากมดลูกขยายตัวช้าลงได้ นอกจากนี้ยายังผ่านรกได้อย่างรวดเร็วและกดการหายใจของทารกได้ใน 2-3 ชั่วโมง
Morphine เป็นยาต้นแบบของยาในกลุ่มนี้ แต่นิยมใช้น้อยในทางสูติกรรมเนื่องจากสามารถกดการหายใจของทารกได้มากกว่ายาอื่นๆในกลุ่มเดียวกัน มีฤทธิ์แก้ปวดโดยเพิ่ม pain tolerance ที่ limbic system และเพิ่ม pain threshold ที่ thalamus นอกจากนี้การใช้ในขนาดที่สูงจะทำให้กดการหายใจและกดกล้ามเนื้อหัวใจโดยตรง ที่ประสาทส่วนปลายยังลดการทำงานของระบบทางเดินอาหารและเพิ่มการหลั่ง histamine ทำให้เกิดอาการแพ้ได้
Meperidine (Pethidine) เป็นยาแก้ปวดที่นิยมใช้ในทางสูติกรรม ออกฤทธิ์ได้เร็วกว่า morphine แต่ออกฤทธิ์น้อยกว่าประมาณสิบเท่า ยาถูกทำลายที่ตับ ขับออกทางไต สามารถผ่านรกได้อย่างรวดเร็วและมีความเข้มข้นยาสูงกว่าในมารดา แต่กดการหายใจของทารกน้อยกว่า morphine ถ้าให้ภายในหนึ่งชั่วโมงก่อนการคลอด พบว่าไม่มีผลต่อการกดการหายใจของทารก ยาสามารถกระตุ้นการหลั่ง Histamine ในขนาดสูงได้
Fentanyl (Sublimaze) ออกฤทธิ์แรงกว่า morphine 50-100 เท่า สามารถผ่านรกได้อย่างรวดเร็ว แต่มีผลต่อการบีบตัวของมดลูกและมีผลกดการหายใจของทารกน้อยมาก
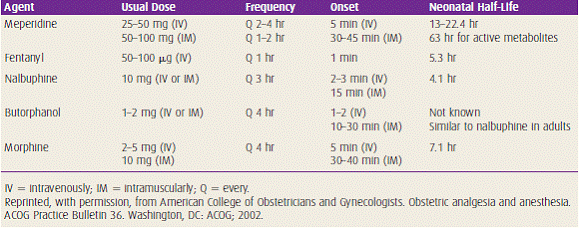
ตารางจาก William Obstetrics ฉบับพิมพ์ครั้งที่23 หน้า 446
Opioid antagonist
Naloxone (Narcan) ออกฤทธิ์ที่ opioid receptor ใช้ในขนาด 0.2-2 mg ในผู้ใหญ่ และ 10-20 ug/kg ในเด็ก ออกฤทธิ์เร็วใน 1-2 นาที และอยู่นานประมาณ 1-4 ชั่วโมง ยามีฤทธิ์สั้นกว่ายาในกลุ่ม morphine ดังนั้นการใช้ naloxone เพื่อแก้ฤทธิ์จึงต้องระวังการเกิด renarcotilization
การระงับปวดโดยใช้ยาชาเฉพาะที่
ยาชาที่เหมาะสมสำหรับใช้ในการระงับปวดจากการคลอด คือ ยาชาที่ออกฤทธิ์เร็ว มีผลต่อพลังของกล้ามเนื้อน้อยและออกฤทธิ์อยู่ได้นานกว่า
Bupivacaine : เป็นยาชาในกลุ่มamine นิยมใช้ในการระงับปวดจากการคลอด เนื่องจากออกฤทธิ์เร็วโดยมีผลหย่อนกล้ามเนื้อน้อย ให้ในขนาดความเข้มข้น 0.0625%bupivacaine เมื่ออยู่ในช่วงแรกของการเจ็บครรภ์ หรือ 0.125%bupivacaine เมื่อเข้าสู่ช่วงหลังของการเจ็บครรภ์โดยนิยมใช้ร่วมกับ narcotics เช่น fentanyl
Lidocaine : อย่ในกลุ่ม amide ออกฤทธิ์สั้นกว่า bupivacaine มีผลต่อทารกไม่ต่างกับ bupivacaine
Chloroprocaine : อยู่ในกลุ่ม ester ออกฤทธิ์เร็วแต่สั้น ถูกทำลายในร่างกายมารดาอย่างรวดเร็ว มีโอกาสผ่านไปสู่ทารกน้อยมาก
Ropivacaine : กลุ่ม amide มีโครงสร้างใกล้เคียง bupivacaine แต่มีผลต่อการหย่อนตัวของกล้ามเนื้อ มีผลต่อระบบการไหลเวียนของเลือดน้อยกว่า ให้ผลในการชาไม่ต่างกับ bupivacaine
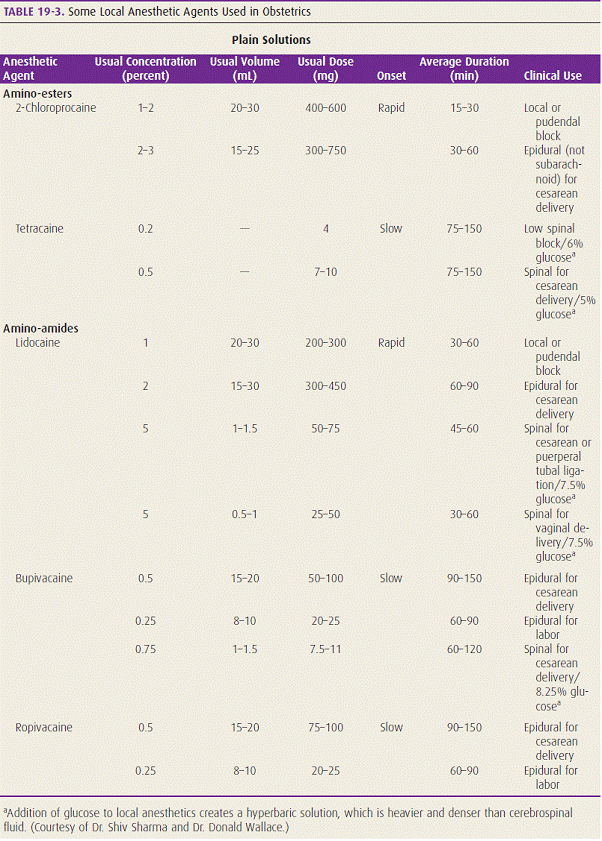
ตารางจาก William Obstetrics ฉบับพิมพ์ครั้งที่23 หน้า 448
ยอมรับกันว่าเป็นวิธีที่มีประสิทธิภาพมากที่สุด สามารถหลีกเลี่ยงการใช้ยาระงับปวดที่ฉีดเข้าทางหลอดเลือดดำหรือทางกล้ามเนื้อได้ และยังสามารถใช้ต่อหากต้องการผ่าตัดคลอดหรือทำหมันหลังคลอด
การออกฤทธิ์ คือ ออกฤทธิ์ระงับประสาท sympathetic ที่ออกจากมดลูกเข้าสู่ช่วงไขสันหลังระดับ T10-L1 ซึ่งรับความรู้สึกจากการหดรัดตัวของมดลูกและการขยายตัวของปากมดลูกในช่วงระยะที่หนึ่งของการคลอด และระดับ S2-3-4 ที่รับความปวดจากการกดทับอุ้งเชิงกรานของศีรษะทารกในช่วงระยะที่สองของการคลอด
ข้อบ่งชี้ เพื่อใช้ระงับอาการปวดจากการคลอดที่สำคัญคือ เมื่อมารดามีความรู้สึกปวดและต้องการระงับปวด โดยจะเริ่มใช้เมื่อเข้าสู่การเจ็บครรภ์จริง มีการบีบตัวของมดลูกสม่ำเสมอ และศีรษะทารกเข้าสู่ช่องเชิงกรานแล้ว หรือเมื่อปากมดลูกเปิด 4-5 ซม.ในครรภ์แรก และ 3-4 ซม.ในครรภ์ที่สอง
การใช้ epidural analgesia ยังช่วยให้การคลอดในกลุ่มที่ทารกมีปัญหาเป็นไปได้อย่างง่ายขึ้น เช่น ครรภ์แฝด ทารกท่าก้นและสามารถควบคุมความดันเลือดในผู้ป่วยครรภ์เป็นพิษ หรือควบคุมชีพจรที่เร็วจากความปวดในผู้ป่วยโรคหัวใจชนิด mitral valve ได้
ข้อห้าม
- ผู้ป่วยปฏิเสธ
- ขาดบุคลาการ/เครื่องมือที่เหมาะสม
- มีการติดเชื้อบริเวณตำแหน่งฉีดยาชา หรือติดเชื้อในกระแสเลือด
- มีปัญหาเกี่ยวกับการแข็งตัวของเลือด
- มีความผิดปกติของไขสันหลัง
ขั้นตอนการทำ

ตารางจาก William Obstetrics ฉบับพิมพ์ครั้งที่23 หน้า 455
ปัญหาต่างๆ
- ผู้ป่วยชาข้างเดียว : ให้ผู้ป่วยนอนตะแคงเอาข้างที่ชาน้อยลงแล้วเติมยาชาเท่าๆกับที่ให้ครั้งแรก
- ผู้ป่วยไม่หายเจ็บแม้ว่าระดับการชาจะเกิน T10-L1 : ความเข้มข้นของยาชาอาจไม่เหมาะสม ให้เพิ่มปริมาณและความเข้มข้นของยาชามากกว่าเดิม
- เติมยาชาแล้วยังไม่หายเจ็บ : ตรวจว่าสายไม่ได้เข้าไปในหลอดเลือด ลองเปลี่ยนชนิดยาชา หรือลองเปลี่ยนสาย
- ระดับการชาขึ้นสูงมาก : ตรวจว่าสายไม่ได้เข้าไปใน subarachnoid ถ้าได้น้ำไขสันหลังให้เปลี่ยนให้ยาทาง spinal ถ้าไม่ได้ให้ลดปริมาณยาหรือใส่สายใหม่
- ผู้ป่วยเบ่งได้ไม่ดีในระยะเบ่งคลอด : ไม่ควรหยุดการให้ยาชา
- ความดันเลือดตก : หมายถึงความดันเลือดลดลงร้อยละ 25 ของความดันเลือดเดิม อาจทำให้เลือดไปเลี้ยงรกน้อยลง ต้องตรวจสอบการเต้นของหัวใจทารกให้ดี สามารถป้องกันได้โดยการให้สารน้ำก่อนการฉีดยาชา 500ml หรือแก้ไขด้วยการให้ ephedrine 5-10 mg IV
- ฉีดยาชาเข้าหลอดเลือด
- แทงเข็มทะลุเยื่อ Dura : ทำให้มีอาการปวดศีรษะได้
- ฉีดยาชาเข้าช่อง spinal/subdural : ทำให้เกิด total spinal block ได้ เนื่องจากปริมาณยาชาที่ได้จะมากเกินไปกว่าปกติถึง 5 เท่า ผู้ป่วยจะหมดสติ ถึงหยุดหายใจได้ สามารถป้องกันได้ด้วยการตรวจสอบสายก่อนฉีดยาชา และการใช้ยาชาtest dose ก่อน หากเกิดขึ้นแล้วสามารถใส่ท่อช่วยหายใจและให้ยาช่วยการหดรัดตัวของหลอดเลือดได้ทัน ผลของมารดาและทารกจะออกมาเป็นที่น่าพอใจ
- การมีอุณหภูมิกายสูงขึ้น
- กล้ามเนื้ออ่อนแรงมากเกินไป
- ปัสสาวะคั่ง
- การชาหรือกล้ามเนื้ออ่อนแรงนานผิดปกติ
ผลของการฉีดยาชาทาง epidural ต่อกระบวนการคลอด
ไม่มีผลต่อการคลอดในระยะที่หนึ่ง แต่จะเพิ่มระยะเวลาในการคลอดระยะที่สองเล็กน้อย รวมถึงไม่มีผลต่อการเพิ่มอัตราการผ่าตัดคลอดหรือการทำหัตถการช่วยคลอด และไม่พบว่ามีผลต่อทารกในช่วงหลังคลอด
- Spinal block (subarachnoid)
การให้ยาชาทาง spinal เพียงอย่างเดียวนั้น มีข้อด้อยที่ระยะเวลาการออกฤทธิ์สั้นเกินไปเพียงแค่สองชั่วโมง ไม่เพียงพอต่อกระบวนการคลอด แต่ข้อดีคือ เป็นวิธีที่ทำได้ง่าย และดูแลได้ง่ายกว่า epidural เพียงแต่ต้องระวังเรื่องความดันเลือดตกมากในช่วง 15-20นาทีแรก
พบว่ามีผลทำให้ระยะเวลาในการคลอดยาวนานขึ้น เพิ่มอัตราการช่วยคลอดด้วยเครื่องมือ แต่ไม่พบว่าเพิ่มอัตราการผ่าตัดคลอด
เพื่อระงับความปวดที่ส่งผ่านจากมดลูก ปากมดลูก และช่องคลอดส่วนบนที่ผ่านมายัง paracervical ganglion (Frankenhauser’s ganglion) ก่อนที่จะออกไปสู่ sympathetic chain ที่ระดับ L2-3 เพื่อเข้าสู่ไขสันหลังระดับ T10-L1 การฉีดยาชาตำแหน่งนี้สามารถระงับความเจ็บปวดได้ในระยะที่หนึ่งของการคลอดเท่านั้น แต่ก็เป็นวิธีระงับปวดที่ง่าย ออกฤทธิ์เร็ว ไม่มีผลรบกวนต่อกระบวนการคลอดและระบบไหลเวียนเลือดของมารดา
ทำได้โดยการฉีด 1%lidocaine 5-10ซีซี บริเวณด้านข้างของปากมดลูกที่ตำแหน่งสามและเก้านาฬิกา โดยระมัดระวังไม่ให้ฉีดยาเข้าสู่ศีรษะเด็ก และเฝ้าระวังการเกิดหัวใจทารกเต้นช้าลง ซึ่งเชื่อว่าเกิดจากการหดรัดตัวของ uterine artery หลังจากการฉีดยาชา
- Lumbar sympathetic nerve block
ออกฤทธิ์เช่นเดียวกับการทำ paracervical nerve block แต่ทำที่ต่างตำแหน่งกัน ใช้ระงับปวดในช่วงระยะที่หนึ่งของการคลอดเช่นเดียวกัน เพียงแต่ไม่นิยมใช้ เนื่องจากทำได้ยากและขั้นตอนการทำจะเจ็บ
นิยมใช้ในช่วงระยะที่สองของการคลอดเพื่อให้เกิดการชาของช่องคลอดส่วนล่างและฝีเย็บ โดยเฉพาะอย่างยิ่งเมื่อต้องการทำหัตถการช่วยคลอดต่างๆ ทำได้โดยการใช้เข็มนำ เช่น Iowa trumpet เพื่อฉีดยาชา ( 1%lidocaine หรือเทียบเท่า) โดยแทงเข็มผ่าน sacrospinous ligament (อยู่ทางด้านในและหลังต่อ ischeal spine) เพื่อเข้าสู่ pudendal canal ที่มี pudendal nerve ทอดผ่านอยู่ หลังการทำหัตถการที่สำเร็จการชาจะเกิดขึ้นภายในสามถึงสี่นาที วิธีนี้ภาวะแทรกซ้อนมีน้อยทั้งต่อมารดาและทารก ข้อควรระวังคือการฉีดยาเข้าสู่หลอดเลือด
การฉีดยาชาบริเวณฝีเย็บ ได้ผลเพียงแค่เพื่อการตัดฝีเย็บ (episiotomy) และการเย็บซ่อมแซมเท่านั้น ในการฉีดยาชาควรระวังการฉีดเข้าศีรษะทารก และให้ใช้ปริมาณยาที่น้อยที่สุด
เพื่อระงับความเจ็บปวดในระยะที่สองของการคลอดเช่นเดียวกับการทำ pudendal nerve block
การดมยาสลบเพื่อการผ่าตัดคลอด
การดมยาสลบเพื่อการผ่าตัดคลอดมักถูกเลือกใช้ในรายที่ด่วนมากๆ เช่น fetal distress, prolapsed cord หรือภาวะที่มีการเสียเลือดมากๆ เช่น placenta abruption หรือ placenta previa หรือภาวะที่มีข้อห้ามต่อการฉีดยาชาเฉพาะส่วนอื่นๆ ในกรณีที่สงสัยว่าจะใส่ท่อช่วยหายใจลำบากสามารถเลือกใช้ spinal anesthesia ได้โดยรวดเร็วพอกัน
ในกรณีที่ตั้งครรภ์ตั้งแต่ 24 สัปดาห์ขึ้นไปจะต้องคมยาสลบด้วยวิธี rapid sequence induction ซึ่งมีขั้นตอน ดังนี้
- ให้ออกซิเจนสูดดมตั้งแต่ย้ายขึ้นเตียงผ่าตัด
- ใช้ผ้าหนุนสะโพกขวาให้มดลูกเอียงไปทางซ้าย
- ตรวจดูทางเดินหายใจส่วนบนว่ามีปัญหาในการใส่ท่อช่วยหายใจหรือไม่
- ตรวจวัดความดันเลือด คลื่นไฟฟ้าหัวใจ และระดับออกซิเจนในเลือด
- ดื่ม 0.3 M sodium citrate 30ml (สามารถเลือกเป็น Metoclopramide, Ranitidine หรือ Omeprazole)
- ให้ยานำสลบ เช่น Thiopental, Ketamine หรืออื่นๆ
- ผู้ช่วยกดกระดูกอ่อน cricoids ลงบนกระดูกสันหลังส่วนคอที่ 6 (Sellick’s maneuver)
- ให้ยาหย่อนกล้ามเนื้อที่ออกฤทธิ์เร็ว เช่น Succinylcholine 1-2 mg/kg โดยไม่ช่วยหายใจโดยการบีบลมเข้าปอด
- เมื่อกล้ามเนื้อหย่อนตัวดีแล้ว ให้ใส่ท่อช่วยหายใจขนาด 6.5-7.0 mm เป่าลมเข้า cuff ตรวจสอบตำแหน่งท่อช่วยหายใจ หากอยู่ในตำแหน่งดี ผู้ช่วยสามารถปล่อยมือจากกระดูกcricoids ได้
- ให้ดมสลบด้วย nitrous oxide 50% ในออกซิเจน ให้สารระเหยดมสลบ เช่น Halothane, Isoflurane, Enflurane
- ให้ยาหย่อนกล้ามเนื้อชนิด nondepolarizing ที่ออกฤทธิ์สั้น เช่น atracurium หรือ pancuronium
- เมื่อผ่าตัดเสร็จแล้วรอให้หายใจดี ตื่นดีก่อนจึงถอดท่อช่วยหายใจออก
ยาที่ใช้ในการดมยาสลบ
Thiopental : ปกติให้ในขนาด 4 mg IV ปลอดภัยและมีผลข้างเคียงน้อย แม้ว่าจะมีผลกดการทำงานของหัวใจและมีผลขยายหลอดเลือด ควรระวังในผู้ป่วยโรคหัวใจ หรือขาดน้ำ สามารถผ่านรกได้รวดเร็วถึง umbilical vein ใน 30 วินาที มีผลกดทารกน้อยถ้าให้ไม่เกิน 8 mg/kg
Ketamine : มีผลเพิ่มการหดรัดตัวของหลอดเลือด เพิ่มการขยายของหลอดลม ทำให้เหมาะในผู้เป็นหอบหืด หรือมีภาวะขาดน้ำ ข้อเสียคือ มักมีอาการประสาทหลอนได้ ผลต่อทารกไม่ต่างกับใน thiopental
Propofol : ออกฤทธิ์เร็วและตื่นเร็วเนื่องจากถูกทำลายเร็วที่ตับ สามารถผ่านรกได้ ให้ผลต่อ APGAR ไม่ต่างจาก thiopental
Etomidate : มีผลต่อการไหลเวียนโลหิตน้อย นิยมนำมาใช้ในกรณีที่ไม่ต้องการผลกระทบต่อการทำงานของระบบไหลเวียนโลหิต เช่นในผู้ป่วยโรคหัวใจ มีผลกดทารกน้อยกว่า thiopental
Midazolam : มีผลรบกวนระบบไหลเวียนโลหิตไม่มาก แต่สามารถผ่านรกได้รวดเร็ว
Succinylcholine (depolaizing muscle relaxant) : ผ่านรกได้น้อยมาก ไม่มีผลต่อกล้ามเนื้อของทารก
Nonepolaring muscle relaxant : มีโมเลกุลขนาดใหญ่ ผ่านรกได้น้อยมาก ไม่ผลต่อทารก
ยาดมสลบ ปัจจุบันที่นิยมใช้กัน ได้แก่ sevoflurane, desflurane, isoflurane โดยปกติใช้ในขนาดต่ำๆร่วมกับ nitrous oxide หากใช้ในขนาดสูงๆมีผลให้เกิดการหย่อนตัวของกล้ามเนื้อมดลูกได้มาก
การเลือกวิธีระงับความรู้สึกสำหรับการผ่าตัดคลอด
การเลือกวิธีระงับความรู้สึกสำหรับการผ่าตัดคลอดขึ้นอยู่กับความฉุกเฉินของการผ่าตัด ความพอใจของผู้ป่วย วิจารณญาณของวิสัญญีแพทย์และสูติแพทย์
- การระงับความรู้สึกเฉพาะส่วน
ข้อดี
- หลีกเลี่ยงการสำลัก
- หลีกเลี่ยงการใส่ท่อช่วยหายใจ
- มารดามีส่วนร่วมในการคลอด
- สะดวก หากเป็นวิธีที่ผู้ป่วยได้รับอยู่แล้ว
- สามารถเปลี่ยนแปลงได้
- วิธีทำง่ายกว่า
- สามารถให้การระงับปวดหลังการผ่าตัดต่อได้
- เหมาะสมกับมารดาที่มีโรคหรือความผิดปกติบางชนิด เช่น เบาหวานม ครรภ์แฝด หรือ มีความผิดปกติของระบบไหลเวียนเลือดระหว่างมดลูกกับรก (uteroplacental insufficiency)
- ต้นทุนต่ำกว่า
ข้อเสีย
- การเปลี่ยนแปลงของความดันเลือด
- ความพึงพอใจของผู้ป่วย
- การชาไม่เพียงพอ หรือหมดฤทธิ์เร็ว
- Post dural puncture headache
- อาการแทรกซ้อนทางระบบประสาท
- อาการแทรกซ้อน
- ความล้มเหลวในการใส่สายcatheter
- การระงับความรู้สึกแบบทั่วไป
ข้อดี
- สามารถระงับความรู้สึกผู้ป่วยพร้อมรับการผ่าตัดได้เร็ว
- ไม่ทำให้ความดันเลือดตก
- ใช้ในรายที่มีการแข็งตัวของเลือดผิดปกติ
- สามารถให้ออกซิเจนความเข้มข้นสูง
ข้อเสีย
- เสี่ยงต่อการสำลัก
- เสี่ยงต่อการใส่ท่อช่วยหายใจยากหรือใส่ไม่ได้เลย
- ใช้ยาหลายชนิด
- เสียเลือดมากกว่า
- อัตราตายสูงกว่า
- ผลต่อทารก
อาจกล่าวได้ว่ายังไม่มีวิธีระงับความรู้สึกใดที่ดีพร้อมสำหรับการผ่าตัดคลอดทุกราย จึงต้องมีวิธีการเลือกตามข้อดีข้อเสียที่อาจเกิดขึ้นกับผู้ป่วยเป็นรายๆไป โดยมีหลักการ ดังนี้
- ควรเป็นวิธีที่มารดาปลอดภัยและพึงใจ
- ควรเป็นวิธีที่ไม่มีผลเสียต่อทารก
- ควรเป็นวิธีที่สูติแพทย์สามารถผ่าตัดได้สะดวก
- ควรเป็นวิธีที่วิสัญญีแพทย์มีความรู้ความชำนาญเพียงพอ
References
- Braveman F. Obstetric and Gynecologic anesthesia. Hines R, editor.: Elsevier Mosby; 2006.
- Eltzschig H, Lieberman E, Camann W. Regional Anesthesia and Analgesia for Labor and Delivery. The New England Journal of Medicine. 2003 january 23, 2003;348(4).
- Pharmacologic management of pain during labor and delivery [database on the Internet]. 2011 [cited. Available from: www.uptodate.com.
- Anesthesia for cesarean delivery [database on the Internet]. 2011 [cited. Available from: www.uptodate.com.
- Hawkins J. Epidural Analgesia for Labor and Delivery. The New England journal of medicine. 2010 april 22, 2010;362(16).
- Preparation for labor and childbirth [database on the Internet]. 2011 [cited. Available from: www.uptodate.com.
- Nonpharmacological approaches to management of labor pain [database on the Internet]. 2010 [cited. Available from: www.uptodate.com.
- Pudendal and paracervical block [database on the Internet]. 2009 [cited. Available from: www.uptodate.com.
- พิศลยบุตร ช, วิจิตรเวชไพศาล พ. ตำราวิสัญญีวิทยาทางสูติกรรม. 1 ed.: P.A. living; 2543.
 วันจันทร์ที่ 7 และ 14 พฤศจิกายน 2554 มีการสอบแพทย์ประจำบ้านสูติศาสตร์ 13.00-16.00 วันจันทร์ที่ 7 สอบ MCQ โดย computer-based ที่ห้องคอมพิวเตอร์ชั้นสอง อาคารราชนครินทร์
วันจันทร์ที่ 7 และ 14 พฤศจิกายน 2554 มีการสอบแพทย์ประจำบ้านสูติศาสตร์ 13.00-16.00 วันจันทร์ที่ 7 สอบ MCQ โดย computer-based ที่ห้องคอมพิวเตอร์ชั้นสอง อาคารราชนครินทร์



