ฉลองปีใหม่ 2563
ภาควิชาจัดงานเลี้ยงส่งท้ายปีเก่าต้อนรับปีใหม่ 2563 วันที่ 25 ธันวาคม 2563 ณ ระเบียง ชั้น 2 อาคารเรียนรวม คณะแพทยศาสตร์ มช. พร้อมทั้งมีกิจกรรมลุ้นโชค แจกรางวัลมากมาย
ภาควิชาจัดงานเลี้ยงส่งท้ายปีเก่าต้อนรับปีใหม่ 2563 วันที่ 25 ธันวาคม 2563 ณ ระเบียง ชั้น 2 อาคารเรียนรวม คณะแพทยศาสตร์ มช. พร้อมทั้งมีกิจกรรมลุ้นโชค แจกรางวัลมากมาย
การประชุมวิชาการเครือข่ายโภชนาการช่วงแรกของชีวิต (Early Life Nutrition Network) เรื่อง “เบาหวานในมารดา โภชนาการในช่วงแรกของชีวิต” โดยประธานเครือข่าย รศ.นพ.วิทยา ฐิถาพันธ์ ณ ห้องประชุมชั้น 2 อาคารเรียนรวม คณะแพทยศาสตร์ มหาวิทยาลัยเชียงใหม่
สัมมนาประจำปี 2563 ภาควิชาสูติศาสตร์และนรีเวชวิทยา คณะแพทยศาสตร์ มหาวิทยาลัยเชียงใหม่ ณ สวนสัตน์ เชียงใหม่ วันอาทิตย์ ที่ 16 สิงหาคม 2563 ในหัวข้อ”2020 IWISH : OKRs” เพื่อสร้างความรู้ ความเข้าใจและสามารถนำแผนกลยุทธ์แผนปฏิบัติการ เป้าหมายและตัวชี้วัดสำคัญ ไปปรับใช้ในการดำเนินการของภาควิชา เพื่อให้สอดคล้องไปกับการดำเนินการของคณะแพทยศาสตร์ได้ วิทยากรโดย ผศ.นพ.มนัสวี มะโนปัญญา หัวข้อ “OKRs คืออะไร” และ อ.พญ.ณัฐนิตา มัทวานนท์ หัวข้อ “OBGLA (OBGYN learn anywhere)” และ ผศ.นพ.ฉลอง ชีวเกรียงไกร หัวข้อ “Healthy program”
การประชุมวิชาการประจำปี 2563 ของหน่วยเวชศาสตร์มารดาและทารก เรื่อง “Update in Maternal Fetal Medicine” ภาพกิจกรรมเมื่อวันที่ 18 ธันวาคม 2563 ณ ห้องประชุมชั้น 2 อาคารเรียนรวม คณะแพทยศาสตร์ มหาวิทยาลัยเชียงใหม่
สวัสดีปีใหม่ 2564
|

ขอให้ประสบความสำเร็จ
ในทุกความปรารถนาที่ดีงาม
Happpy New Year 2021
ปานประหนึ่งว่าเราเกิดมาเพื่อสิ่งนี้
เต็มใจไป (ไปใช้ชีวิต) ไม่ใช่จำใจไป (ไปใช้กรรม) นี่คือเคล็ดลับสำคัญที่สุดของการออกโอพีดี วันนี้ ตั้งใจไปเลยว่าจะทำให้ดีที่สุด ผู้ป่วยวันนี้โชคดีเหลือเกินที่มาเจอเรา นาทีนี้ไป เราจะลืมเรื่องอื่น ๆ ให้สิ้น ปิดมือถือ ปิดความคิดอ่านอื่น ๆ ที่ค้างคาใจ ผู้ป่วยรายนี้ต้องการสมองของหมอที่แจ่มใสสุดสุด กับหัวใจของหมอที่ใส่ใจสุดขีด คนไข้คือโจทย์ที่ท้าทาย ให้เรามีความสุขในการวินิจฉัย เป็นชีวิตชีวาในการค้นหาและบำบัด ซักประวัติตรวจร่างกาย.. ไม่มี part ไหนที่ทำไปเพียงให้เสร็จ ๆ เพราะศรัทธาและเต็มใจ สมองจะแตกฉาน สองมือจะเชี่ยวชาญ ผลงานจะสุดยอด สิ่งที่มีความหมายสูงสุดในวันนี้ คือความเต็มใจ (ความชอบ) เพราะมันคือความสุข ความสุขเท่านั้นที่ทำให้สมองทำงานสมบูรณ์ ถ้าฝืนใจทำ ฮอร์โมนความเครียดจะ shutdown สมอง วินิจฉัยผิด ๆ ถูก ๆ ความสุขไม่ได้อยู่ที่ได้ทำในสิ่งที่ชอบ หากแต่อยู่ที่เราชอบในสิ่งที่เราทำ ดังนั้นเมื่อเราต้องทำ เราต้องชอบมันให้ได้ นี่คือความท้าทายขั้นสูงสุด ความชอบศรัทธาเป็นสิ่งแรกที่ต้องมีของผู้ประสบความสำเร็จ ถ้าไม่มี ก็ต้องสร้างมันขึ้นมา อย่าฝืนใจ เพราะมันลิมิตศักยภาพ หมอก็เจ็บ การรักษาด้อยคุณภาพ คนไข้ก็พลอยซวย ผู้ช่วยก็อึดอัด แต่ความเต็มใจทำให้ศักยภาพแสดงออกเต็มที่ การวินิจฉัยแยกโรคจะรอบคอบรอบด้าน ออกโอพีดีวันนี้ เป็นการมอบสิ่งดี ๆ ให้กับใครบางคน เพราะเต็มใจจึงเป็นการพักผ่อนจริง ๆ สมองผ่องใส จิตใจผ่องแผ้ว ความสุข เกิดขึ้นในหัวใจของผู้ให้เสมอมา ไม่ว่าใครจะรับรู้หรือไม่ มันจบตรงนั้น จากกันวันนี้ ไม่ต้องมีใครจดจำ ดีก็คือดี ไม่ต้องมีคนเซ็นรับรอง ไม่ต้องมีคนกดไลค์ ไม่ต้องมีใครแชร์
ฮั่นโกโจ ปฐมกษัตริย์แห่งราชวงศ์ฮั่น เคยกล่าวไว้ว่า
“พูดถึงการวางแผน ข้าสู้จางเหลียงมิได้
จางเหลียงนั่งวางแผนอยู่ในกอง บัญชาการ แต่สามารถกำหนดชัยชนะไกลนับพันลี้
พูดถึงการปกครองประเทศชาติให้ร่มเย็นเป็นสุข ข้าสู้เซียวเหอมิได้
เซี่ยวเหอรู้จักเอาใจใส่ประชาราษฎร์สนองเสบียงกรังไม่สิ้น
พูดถึงการสู้รบ ข้าสู้หันซิ่นมิได้
หันซิ่นสามารถนำทหารนับหมื่นออกสู้รบอย่างกล้าหาญ รบคราใด ชนะครานั้น
บุคคลทั้งสามล้วนเป็นยอดคน แต่ข้าสามารถใช้งานคนทั้งสามได้
นี่คือเคล็ดลับในการได้บัลลังก์ของข้า”
หลวงพ่อกล่าวตอน admit ด้วยโรคของผู้สูงวัย
“เรื่องทางกายเป็นปัญหาของหมอ แต่เรื่องทางใจเป็นหน้าที่ของเรา” (หลวงตาสมเกียรติ)
ภารกิจของชีวิตคือรักษาใจให้ผ่องแผ้ว ส่วนโรคกายปล่อยให้เป็นหน้าที่ของหมอ
ความเหมือนความต่างระหว่างพระอรหันต์กับปุถุชน คืออะไร
คนทั่วไปต้องโดนลูกศรสองดอก… ดอกหนึ่งปักกาย ดอกหนึ่งปักใจ
ดอกหนึ่งทิ่มแทงกายให้เจ็บแสบและแตกดับ
ดอกหนึ่งทิ่มแทงใจให้เจ็บช้ำ ผิดหวัง โลภ แค้นแสนสาหัส
แต่อริยะทั้งหลายโดนแค่ศรปักกาย แม้เสื่อมสลายก็ไม่เจ็บใจ ปักกายแต่ไม่ปักใจ
นี่คือที่สุดของชีวิตแล้ว… แม้ร่างกายล่มสลายใจก็ยังสงบเย็น (Ref. พระไตรปิฏก)
ยอมรับความเห็นต่าง อยู่อย่างไม่ต้องคิดเหมือนกันให้ได้
แต่หลายครั้งใจมันไม่ยอม ชอบสำคัญตนว่าเป็นคนถูกเสมอ
แต่เป็นชนวนของความขัดแย้งในโลกโซเชียล
ในห้อง conference ที่เห็นต่างทางวิชาการ
หรือแม้แต่ในบ้านที่เห็นต่างทางการเมือง
ผูกใจเจ็บต่อคนเห็นต่าง อ่านซ้ำ ๆ กับถ้อยคำที่สะใจเรา
เสพแต่ข่าวที่เข้าข้าง ยิ่งเสพนับวันยิ่งแค้น แม้กับคนที่ไม่เคยรู้จัก
เหตุผลที่สรรหาเพียงเพื่อแสดงว่าตนถูก มากกว่าหาข้อเท็จจริง
ลึก ๆ ก็แค่อัตตามันหาทางข่มกัน เพื่อความสะใจ
แต่การผูกใจเจ็บ หวังให้เขาเจ็บ กลับเจ็บใจตน
ดั่งตนกินยาพิษ แล้วรอคอยให้เขาตาย สุดท้ายคนตายก็คือตน
ลองเปิดใจกว้าง ลดตนลง ยอมรับความเห็นต่างอย่างจริงใจ
Save คำหลวงปู่ ให้อยู่ในใจ
แก้ตัว…ช่วยอะไรไม่ได้ แก้ไข…ช่วยได้ทุกอย่าง
แก้แค้นที่ดีที่สุด คือหยุด! ก่อเวรกรรม
โกรธเขา… เราทุกข์ อภัยเขา… เราสุข
และที่สุดของที่สุด “ไม่ว่าอะไรจะเกิดขึ้น ไม่ว่าอะไรจะตั้งอยู่ ไม่ว่าอะไรจะดับไป ให้เห็นเป็นธรรมดา”
(คำสอนหลวงปู่แหวน สุจิณโณ: วัดดอยแม่ปั๋ง)
อาภรณ์ที่มีเสน่ห์สูงสุดคือรอยยิ้ม
หลักประกันชีวิตที่มั่นคงที่สุดคือ สติ
สิ่งที่ต้องจับตาให้มากที่สุดคือ ความคิด
สิ่งที่ต้องควบคุมให้อยู่มือ คืออารมณ์
สิ่งที่ต้องระวังขั้นระดับเตือนภัย คือคำพูด
สิ่งที่ต้องถนอมไว้อย่างสุดขีด คือน้ำใจ
สิ่งที่ต้องพัฒนาให้ถึงที่สุด คือนิสัย
สมบัติอันล้ำค่าที่สุดของชีวิต คือปัญญา
แสวงหาหรือรักษาให้ได้สักข้อ
ทุกข้อทีเหลือก็มักจะตามมาด้วย
ขอแสดงความยินดีกับทีมแพทย์ประจำบ้านล้านนา (เรสซิเดนท์ 1) ที่สามารถสอบบอร์ด basic science 2020 ผ่านยกทีม (นุ๊กนิก เกล เต้ย แทน นับ แพน อีฟ มิลค์ ข้าวปุ้น แพร) หลายคนได้คะแนนลำดับต้น ๆ นับเป็นผลงานที่ยอดเยี่ยมอีกครั้งหนึ่ง ภาควิชาขอขอบคุณทุกความพากเพียรที่ส่งผลสู่ความสำเร็จนี้
18 ธันวาคม 2563 ณ ห้องประชุมอาคารเรียนรวม ชั้น 2 คณะแพทยศาสตร์ มหาวิทยาลัยเชียงใหม่ คึกคัก ในรูปแบบ New normal รักษาห่างทางสังคม มีผู้เข้าร่วมประชุมราว 300 คน เป็น reunion ของสูติฯเชียงใหม่ พยาบาล แพทย์ทั่วไป ที่ทำงานด้านสูติกรรม พร้อมกับฟื้นฟูวิชาการ update ความรู้ในรอบปีที่ผ่านมาอย่างเต็มเปี่ยม เช่น Covid-19 in pregnancy ฯลฯ

18 ธันวาคม 2563 ณ ห้องประชุมอาคารเรียนรวม ชั้น 2 คณะแพทยศาสตร์ มหาวิทยาลัยเชียงใหม่ คึกคัก ในรูปแบบ New normal รักษาห่างทางสังคม มีผู้เข้าร่วมประชุมราว 300 คน เป็น reunion ของสูติฯเชียงใหม่ พยาบาล แพทย์ทั่วไป ที่ทำงานด้านสูติกรรม พร้อมกับฟื้นฟูวิชาการ update ความรู้ในรอบปีที่ผ่านมาอย่างเต็มเปี่ยม เช่น Covid-19 in pregnancy ฯลฯ
โรคตับและระบบทางเดินน้ำดีเป็นภาวะแทรกซ้อนที่พบไม่บ่อย อุบัติการณ์ของโรคตับในสตรีตั้งครรภ์ทั้งหมดประมาณร้อยละ 3 [1] แต่เป็นภาวะที่มีความสำคัญอย่างหนึ่งในขณะตั้งครรภ์ เนื่องจากทำให้เกิดปัญหาที่อันตรายจนอาจถึงแก่ชีวิตได้ทั้งกับมารดาและทารก การวินิจฉัยและรักษาภาวะนี้ค่อนข้างยาก เนื่องจากต้องพิจารณาถึงการเปลี่ยนแปลงทางสรีรวิทยาระหว่างการตั้งครรภ์ ซึ่งจะทำให้มีการเปลี่ยนแปลงทั้งทางกายวิภาคและค่าการทำงานของตับต่างๆ รวมถึงการรักษานั้นจะต้องคำนึงถึงทั้งสตรีตั้งครรภ์และทารกด้วย
การจะสามารถแยกโรคและให้การวินิจฉัยเกี่ยวกับโรคตับและระบบทางเดินน้ำดีได้ จะต้องทราบถึงการเปลี่ยนแปลงทางสรีรวิทยาและระดับสารชีวเคมีของระบบตับและทางเดินน้ำดีในสตรีตั้งครรภ์ปกติเสียก่อน
– ขนาดของตับปกติ มีการเพิ่มขึ้นของการไหลเวียนระบบหลอดเลือดแดงและดำ เนื่องจากปริมาตรของพลาสมาขณะตั้งครรภ์เพิ่มขึ้น ประมาณร้อยละ 30 จากปกติ [2]
– ค่าการทำงานของตับ
ตารางที่ 1 ค่าการทำงานของตับในระหว่างตั้งครรภ์ [3]
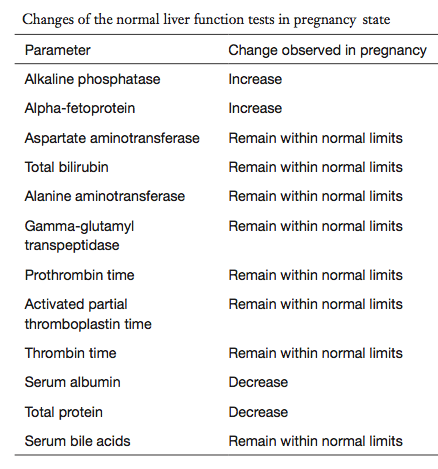
มีการเพิ่มขึ้นของค่า Alkaline phosphatase (ALP) จากการสร้างของรก และ Alpha-fetoprotein (AFP) สร้างจากตับของทารก ขณะตั้งครรภ์เป็นภาวะ hypercoagulable state มีค่า clotting factors และ fibrinogen เพิ่มขึ้น Total protein และ albumin จะลดลง เนื่องจากมี hemodilution ขณะตั้งครรภ์และมีการส่งผ่านรกไปยังทารก ส่วนค่า Serum transaminase, ค่าการแข็งตัวของเลือดและ total bilirubin และ bile acid ไม่เปลี่ยนแปลง [3-4] (ตารางที่ 1)
ขั้นแรกในการประเมินสตรีตั้งครรภ์ที่มีค่าตับผิดปกติ หรือสงสัยภาวะผิดปกติของตับและทางเดินน้ำดี เริ่มจากการซักประวัติ ทั้งประวัติก่อนและขณะตั้งครรภ์ที่สำคัญ ร่วมกับการตรวจร่างกายที่สัมพันธ์อย่างครบถ้วน และผลการตรวจเพิ่มเติมทางห้องปฏิบัติการเบื้องต้น ข้อมูลทั้งหมดจะช่วยนำไปสู่การวินิจฉัยแยกโรค
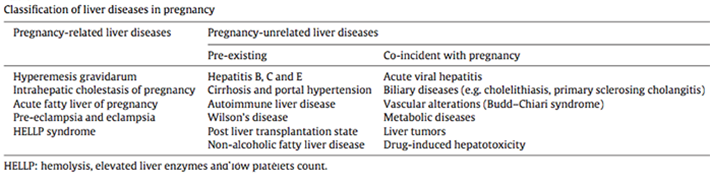
การแบ่งประเภทของโรคตับและทางเดินน้ำดีในขณะตั้งครรภ์ (Classification of hepatobiliary disease during pregnancy) สามารถแบ่งได้เป็น 2 ประเภทหลัก (ตารางที่ 2)ได้แก่
1. โรคที่เกี่ยวข้องอย่างเฉพาะเจาะจงกับการตั้งครรภ์ (Specifically Pregnancy-related diseases) เช่น Intrahepatic cholestasis of pregnancy, Acute fatty liver of pregnancy รวมถึงโรคที่เกี่ยวข้องหลายระบบโดยมีการแสดงออกของความผิดปกติของตับร่วมด้วย เช่น Preeclampsia, HELLP นอกจากนี้ยังมีภาวะที่มักพบความผิดปกติของตับร่วมด้วยได้บ่อย เช่น Hyperemesis gravidarum ซี่งภาวะเหล่านี้มักจะหายได้เองหรือดีขึ้นเองหลังคลอด
2. โรคที่ไม่เกี่ยวข้องกับการตั้งครรภ์ (Pregnancy-unrelated liver diseases)
2.1) โรคที่มีอยู่ก่อนตั้งครรภ์ (Preexisting Pregnancy-unrelated diseases) เช่น ภาวะตับอักเสบเรื้อรัง ภาวะตับแข็ง หรือ ภาวะหลอดเลือดโป่งพองในหลอดอาหาร เป็นต้น
2.2) โรคที่พบร่วมกับการตั้งครรภ์ (Co-incident with pregnancy diseases) เช่น ภาวะตับอักเสบเฉียบพลัน ที่อาจจะพบเริ่มแสดงออกช่วงตั้งครรภ์ หรือภาวะที่การเปลี่ยนแปลงในขณะตั้งครรภ์อาจเป็นสาเหตุหรือเป็นปัจจัยทำให้ตัวโรครุนแรงขึ้น เช่น ภาวะนิ่วในถุงน้ำดี หรือ การอุดตันของหลอดเลือดตับ เป็นต้น
ตารางที่ 2 การแบ่งประเภทของโรคตับและทางเดินน้ำดีในขณะตั้งครรภ์ [1]
โรคที่เกี่ยวข้องอย่างเฉพาะเจาะจงกับการตั้งครรภ์ (Specifically Pregnancy-related diseases)
1.) ภาวะแพ้ท้องอย่างรุนแรง (Hyperemesis gravidarum, HG)
พบได้ร้อยละ 0.3-2 ของหญิงตั้งครรภ์ [5,6] มักใช้นิยามภาวะคลื่นไส้อาเจียนรุนแรง ไม่สัมพันธ์กับสาเหตุอื่น
พยาธิสรีรวิทยา (Pathogenesis)
ลักษณะทางคลินิก (Clinical presentation)
ผลกระทบต่อการตั้งครรภ์ (Pregnancy outcomes)
เพิ่มอัตราการเกิดภาวะทารกน้ำหนักต่ำกว่าเกณฑ์ (low birth weight) ภาวะคลอดก่อนกำหนด แต่ผลลัพธ์การตั้งครรภ์โดยรวมค่อนข้างดี
การดูแลรักษา (Management)
รักษาแบบประคับประคอง ให้สารน้ำ ร่วมกับให้ยาบรรเทาอาการคลื่นไส้อาเจียน (รูปที่ 1) และติดตามผลเลือดที่ผิดปกติ ซึ่งมักจะกลับมาระดับปกติหลังจากอาการคลื่นไส้อาเจียนดีขึ้น ไม่ทำให้เกิดผลเสียต่อตับในระยะยาว
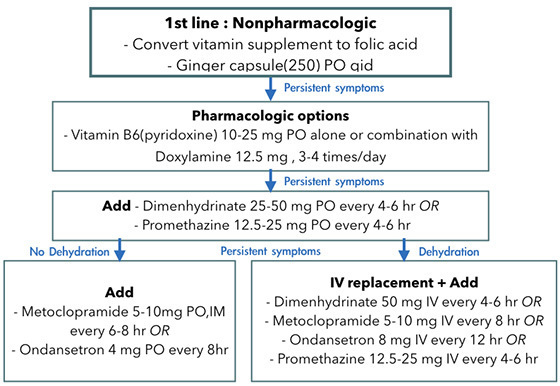
รูปที่ 1 แนวทางการรักษาภาวะคลื่นไส้อาเจียนในหญิงตั้งครรภ์
ดัดแปลงจากดัดแปลงจาก ACOG Practice Bulletin No. 189: Nausea And Vomiting Of Pregnancy. Obstet Gynecol, 2018 [7]
หรืออาจเรียก Recurrent jaundice of pregnancy, cholestasis hepatosis หรือ icterus gravidarum เป็นโรคตับที่พบบ่อยที่สุดในสตรีตั้งครรภ์ อุบัติการณ์อยู่ที่ประมาณร้อยละ 0.3-5.6 [5] พบบ่อยมากขึ้นในครรภ์แฝด
พยาธิสรีรวิทยา (Pathogenesis)
ลักษณะทางคลินิก (Clinical presentation)
การวินิจฉัย (Diagnosis)
ผลกระทบต่อการตั้งครรภ์ (Pregnancy outcomes)
การดูแลรักษา (Management)
เป็นสาเหตุที่พบมากที่สุดของภาวะตับล้มเหลวเฉียบพลันขณะตั้งครรภ์ อุบัติการณ์พบได้น้อยมาก ประมาณ 1 ใน 7,000-20,000 ของการตั้งครรภ์ แต่เป็นภาวะทางสูติศาสตร์ที่มีความฉุกเฉินและอันตรายถึงชีวิต
พยาธิสรีรวิทยา (Pathogenesis) [8,9]
ลักษณะทางคลินิก (Clinical presentation)
การวินิจฉัย (Diagnosis)
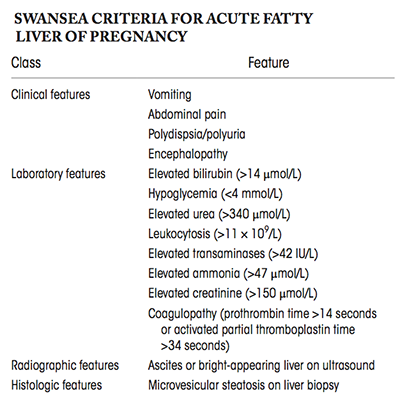
การวินิจฉัยอาศัยลักษณะสำคัญทางคลินิกเป็นสำคัญ โดยผลทางห้องปฏิบัติการจะเป็นตัวช่วยสนับสนุน การส่งตรวจทางรังสี ทั้ง Ultrasound, CT scan หรือ MRI เพื่อดูลักษณะของตับ อาจช่วยวินิจฉัยได้ แต่ยังมีข้อกำจัดอยู่มาก sensitivity ยังไม่มาก Swansea criteria เป็นเครื่องมือหนึ่งที่ใช้ช่วยในการวินิจฉัยภาวะ AFLP จากการศึกษาก่อนหน้านี้ ถ้ามีลักษณะตาม criteria ตั้งแต่ 6 ข้อขึ้นไป โดยไม่มีสาเหตุ จะมี Positive predictive value ร้อยละ 85 และ Negative predictive value ร้อยละ 100 [6] (ตารางที่ 3 รูปที่4)
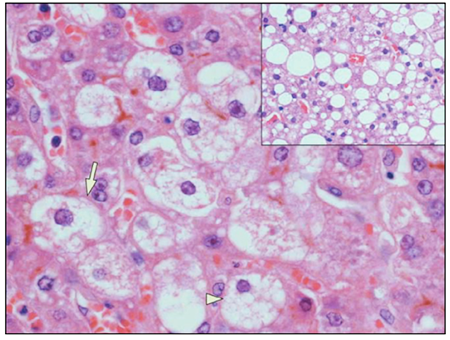
รูปที่ 2 Liver biopsy of a patient with acute fatty liver disease of pregnancy [2]
การดูแลรักษา (Management)
การยุติการตั้งครรภ์ และการรักษาประคับประคองตามอาการอย่างใกล้ชิด เป็นหลักการสำคัญในการดูแลภาวะ AFLP การให้คลอดโดยเร็ว จะเป็นประโยชน์อย่างมากทั้งกับมารดาและทารก เนื่องจากหลังคลอดกระบวนการของโรคจะดีขึ้นอย่างรวดเร็ว ทางด้านทารกเอง ก็ลดโอกาสที่จะเกิดภาวะเครียดในครรภ์ ช่องทางการคลอดสามารถเลือกได้ทั้งทางช่องคลอดและผ่าตัดคลอด ขึ้นกับภาวะของมารดาและทารก ถ้าหากแนวโน้มของการเร่งคลอดจนสำเร็จต้องใช้เวลานาน หรือการดำเนินโรคแย่ลงค่อนข้างเร็ว การผ่าตัดคลอดอาจมีประโยชน์มากกว่า อย่างไรก็ตามการผ่าตัด มีความเสี่ยงมากในรายที่มีภาวะ coagulopathy ร่วมด้วย จะต้องเตรียมความพร้อมและแก้ไขก่อนการผ่าตัด
หลังคลอด การทำงานของตับจะค่อยๆดีขึ้น และกลับเป็นปกติภายในช่วงสัปดาห์แรก ภาวะที่พบได้บ่อยในช่วงนี้คือ Transient diabetes insipidus และ Acute pancreatitis อาการต่างๆมักหายได้ด้วยการรักษาแบบประคับประคอง
Maternal and perinatal outcome
อัตราการเสียชีวิตของมารดาและทารกลดลงมากในปัจจุบัน สาเหตุที่ทำให้มารดาเสียชีวิตส่วนมาก ได้แก่ การเสียเลือด ไตล้มเหลว การติดเชื้อในกระแสเลือด ส่วนสาเหตุของการเสียชีวิตในทารก มักเป็นผลสืบเนื่องจากภาวะที่แย่ลงของมารดา หรืออาจเกิดจากผลของการคลอดก่อนกำหนด โอกาสเกิดเป็นซ้ำของภาวะนี้ยังไม่ทราบแน่ชัดแต่มีโอกาสเกิดได้
ลักษณะอาการหนึ่งของครรภ์เป็นพิษแบบรุนแรง คือ ภาวะตับทำงานบกพร่อง พบได้ไม่บ่อย ซึ่งการเกิด hepatocellular injury นั้นเกิดจากกลไก vasoconstriction และ endothelial dysfunction จากกลไกความผิดปกติของ preeclampsia
ลักษณะทางคลินิก (Clinical presentation)
อาจแสดงอาการจุกแน่นใต้ลิ้นปี่ ปวดท้องบริเวณขวาบน หรืออาจไม่มีอาการ แต่ตรวจเจอจากการทำงานของตับที่ผิดปกติ ซึ่งค่า AST และ ALT จะสูงขึ้น มักไม่เกิน 500 U/L บางรายอาจพบ hyperbilirubinemia ได้ แต่ค่า bilirubin จะไม่สูงมากนัก
ภาวะตับบกพร่องใน preeclampsia /eclampsia ประมาณร้อยละ 20 พบว่าเป็นส่วนหนึ่งของกลุ่มอาการ HELLP syndrome ซึ่งเป็น preeclampsia ที่รุนแรงชนิดหนึ่ง การวินิจฉัยประกอบด้วย
พบบ่อยขึ้นในกลุ่มที่อายุมาก ครรภ์แรก ครรภ์แฝด บางรายอาจไม่พบภาวะความดันโลหิตสูง หรือโปรตีนรั่วในปัสสาวะได้ การดำเนินโรคค่อนข้างเร็ว เพิ่มการเกิดทารกโตช้าในครรภ์ คลอดก่อนกำหนด หรือรกลอกตัวก่อนกำหนด
การดูแลรักษา (Management)
ดูแลตามแนวทางของภาวะ preeclampsia ซึ่งส่วนใหญ่มักพบในกลุ่มที่เป็นที่เป็น preeclampsia ที่รุนแรง จึงเป็นข้อบ่งชี้ในการยุติการตั้งครรภ์อยู่แล้ว หลังคลอดอาการจะค่อยๆดีขึ้นและค่าผลทางห้องปฏิบัติการที่ผิดปกติ มักจะกลับมาปกติในช่วง 48 ชั่วโมง ภาวะแทรกซ้อนที่ต้องเฝ้าระวัง คือ ภาวะตับขาดเลือด มีเลือดออกบริเวณตับ หรือมีก้อนเลือดคั่งใต้แคปซูลของตับ แนะนำให้เติมเกล็ดเลือดให้มากกว่า 40,000 /mm3ก่อนทำหัตถการที่รุกล้ำ เช่น ผ่าตัดคลอด
1.) ภาวะตับอักเสบจากเชื้อไวรัส (Viral hepatitis)
1.1) Hepatitis A
ปัจจุบันพบอุบัติการณ์น้อยลงมาก เนื่องจากมีการใช้วัคซีนที่มีประสิทธิภาพ มักติดต่อทาง fecal-oral route ระยะฟักตัวประมาณ 4 สัปดาห์ ตรวจพบเชื้อส่วนมากในอุจจาระและตรวจพบได้ในเลือด
ลักษณะทางคลินิก (Clinical presentation) และการดำเนินโรค
อาการนำมักเกิด 1-2 สัปดาห์ก่อนระยะเหลือง โดยมีอาการอ่อนเพลีย เบื่ออาหาร ปวดเมื่อยเนื้อตัว คลื่นไส้ อาเจียน หรือมีอาการคล้ายไข้หวัด ค่า AST และ ALT มักเพิ่มขึ้นสูงสุดตั้งแต่เริ่มมีอาการตัวเหลือง อาจเพิ่มถึง 1,000-2,000 U/L และลดลงอย่างรวดเร็ว มักมีภาวะ cholestasis และพบค่า Alkaline phosphatase สูงขึ้นร่วมด้วย อาการมักจะหายไปใน 4-8 สัปดาห์ มีจำนวนน้อยมากที่พบกลายเป็นตับวายชนิดรุนแรง (fulminant) โดยทั่วไปจะหายอย่างสมบูรณ์ ไม่มีภาวะเรื้อรัง และไม่เป็นพาหะ การวินิจฉัยจะอาศัยลักษณะทางคลินิกร่วมกับการตรวจค่าการทำงานตับและ anti-HAV IgM ซึ่งจะขึ้นในช่วงแรกและค่อยๆลดลงใน 2-3 เดือน ส่วน IgG จะขึ้นช้ากว่าแต่จะอยู่นานและเป็นภูมิคุ้มกันต่อไป
ผลต่อการตั้งครรภ์ เชื้อส่งผ่านทางรกได้น้อยมาก และไม่ก่อให้เกิดความพิการ อาจพบการติดเชื้อไปยังทารกในช่วงคลอดได้ เพิ่มอัตราการตายของมารดาและการตายปริกำเนิดของทารกในกลุ่มที่เศรษฐานะต่ำ ถ้าเป็นรุนแรงอาจะเพิ่มการคลอดก่อนกำหนดและทารกมีภาวะน้ำดีคั่งได้ ไม่พบการติดต่อโรคทางน้ำนม
การดูแลรักษา (Management) สามารถหายได้เอง จึงเป็นการรักษาแบบประคับประคองเป็นหลัก เช่น ให้น้ำอย่างเพียงพอ งดยาที่มีผลต่อตับ หลีกเลี่ยงกิจกรรมที่ต้องออกแรงมาก การให้ passive immunization พิจารณาให้ในหญิงตั้งครรภ์ที่มีคนใกล้ชิดหรือมีคู่นอนเป็นไวรัสตับอักเสบ A โดยจะให้ immune serum globulin 0.02 ml/kg
1.2) Hepatitis B
เป็นสาเหตุสำคัญของการเกิดตับอับเสบเฉียบพลัน ที่ทำให้เกิดภาวะตับอักเสบเรื้อรัง ตับแข็งและมะเร็งตับตามมาได้ อุบัติการณ์ในสตรีตั้งครรภ์แตกต่างกันตามกลุ่มประชากร ในไทยมีการรายงานการติดเชื้อถึงประมาณร้อยละ 8 ที่รพ.มหาราชนครเชียงใหม่ ปี 2562 พบมารดา HBsAg positive ประมาณร้อยละ 3.5 การติดต่อได้ทั้งทางเลือด เพศสัมพันธ์ หรือการถ่ายทอดจากมารดาไปยังทารกในครรภ์ เวลาฟักตัวประมาณ 4-12 สัปดาห์
ลักษณะทางคลินิก (Clinical presentation) และการดำเนินโรค แบ่งออกเป็น
1. ระยะเฉียบพลัน คือ ช่วงระยะท้ายของการฟักตัวและระยะแรกที่มีอาการ
2. ระยะเรื้อรัง คือ การติดเชื้อเป็นระยะเวลามากกว่า 6 เดือน แบ่งเป็น
ส่วนใหญ่มักไม่มีอาการ ถ้ามีอาการแสดง จะคล้าย Hepatitis A แต่ระยะ prodrome นานกว่า อาการค่อยเป็นค่อยไป พบเป็นตับวายชนิดรุนแรง (fulminant) ได้ไม่บ่อย
การวินิจฉัย (Diagnosis) อาศัยลักษณะทางคลินิก ค่าการทำงานของตับและ ค่า markers ของไวรัสตับอักเสบ B
Hepatitis B markers ที่สำคัญ (รูปที่ 3)
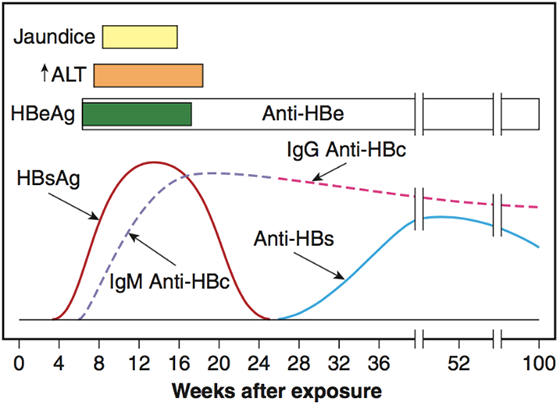
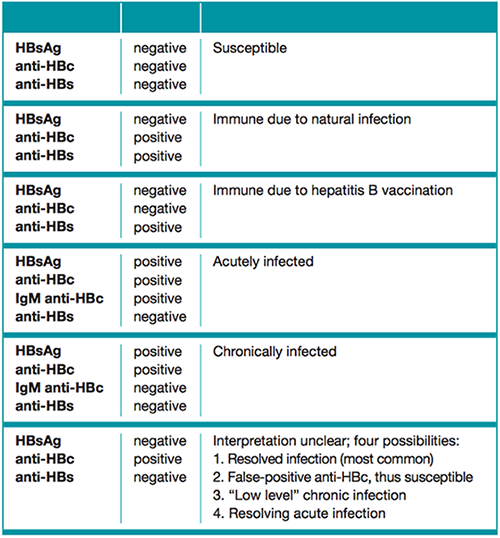
การแปลผล Hepatitis B markers (ตารางที่ 4)
ผลต่อการตั้งครรภ์
ความสัมพันธ์กับภาวะแทรกซ้อนจากการตั้งครรภ์ยังไม่ชัดเจน อาจเพิ่มการคลอดก่อนกำหนดได้
การติดเชื้อจากแม่สู่ลูก (Vertical transmission) :
เป็นวิธีการแพร่เชื้อที่สำคัญที่สุด เนื่องจากการติดเชื้อในครรภ์หรือระหว่างคลอดเป็นสาเหตุของการเกิดการติดเชื้อเรื้อรังได้มากกว่าสาเหตุอื่น คือประมาณร้อยละ 90 เพราะฉะนั้นจึงมีการค้นหาการติดเชื้อในสตรีตั้งครรภ์ทุกคน เพื่อดูแลป้องกันไม่ให้เกิดการติดเชื้อสู่ทารก
การติดเชื้อไปยังทารก ได้ 3 ทาง คือ 1. ผ่านทางรก (Congenital) พบได้น้อยมาก 2. การติดเชื้อขณะคลอด (Perinatal) ผ่านทางการสัมผัสเลือดหรือสารคัดหลั่งของมารดา พบมากที่สุด 3. การติดเชื้อหลังคลอด อาจติดผ่านน้ำนม
ปัจจัยที่มีผลต่อการติดเชื้อจากแม่สู่ลูก
การดูแลสตรีตั้งครรภ์ที่ติดเชื้อ Hepatitis B (Management) [10] (รูปที่ 4)
การรักษาในระยะเฉียบพลันไม่ต่างจากการติดเชื้อ hepatitis A ถ้าอยู่ในระยะรุนแรง แนะนำให้อยู่ในการดูแลของอายุรแพทย์ ร่วมกับจะต้องมีแนวทางป้องกันการติดเชื้อไปยังทารก
การให้ยาต้านไวรัสมารดาในกลุ่มทีมีความเสี่ยงสูง ซึ่งได้แก่มารดาที่มีระดับไวรัสสูงกว่า 106 copies/ml หรือ 200,000 U/ml สามารถช่วยลดการติดเชื้อไปยังทารกได้มากขึ้น เวลาในการเริ่มยาและหยุดยายังคงมีคำแนะนำที่แตกต่างกัน องค์กรส่วนใหญ่แนะนำให้เริ่มยาที่อายุครรภ์ 24-32 สัปดาห์ ส่วนเวลาในการหยุดยา มีคำแนะนำทั้งหยุดยาทันทีหลังคลอด หยุดที่ 4 , 8 หรือ12 สัปดาห์คลอด พิจารณาขึ้นกับความเสี่ยงของการเกิด hepatitis flare ที่เพิ่มขึ้นหลังคลอดและความเสี่ยงที่จะมียาต้านไวรัสขับออกทางน้ำนมซึ่งมีเพียงเล็กน้อย ซึ่งยาตัวแรกที่แนะนำ คือ Tenofovir เป็นยาที่มีประสิทธิภาพสูง ปลอดภัยต่อทารกในครรภ์ โอกาสดื้อยาต่ำ ยาตัวอื่นๆ ได้แก่ Lamivudine และ Telbivudine ประสิทธิภาพดีแต่ด้อยกว่า tenofovir และอัตราการดื้อยาสูงกว่า
หลังคลอด เฝ้าระวังภาวะตับอักเสบเฉียบพลัน ตรวจติดตามค่าการทำงานของตับ ทุก 1 – 3 เดือน จนครบ 6 เดือน และติดตามภาวะแทรกซ้อนในระยะยาว
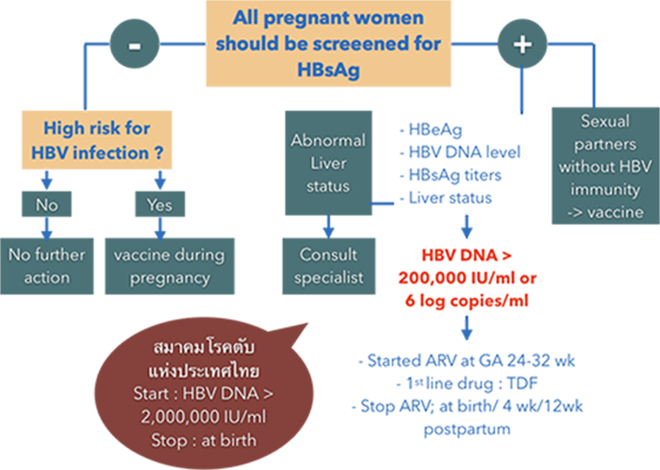
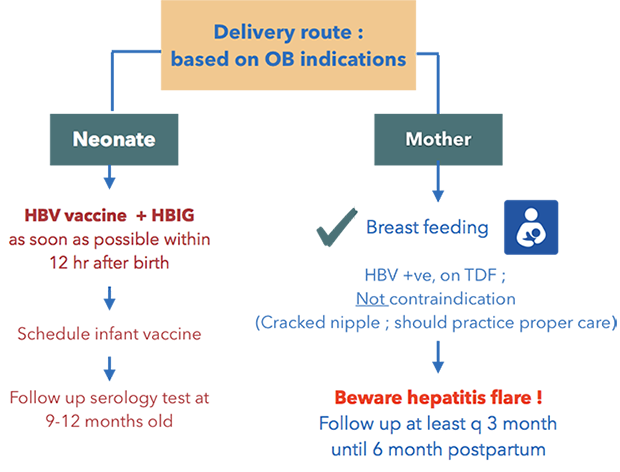
รูปที่ 4 แผนผังการตรวจคัดกรองและการจัดการภาวะไวรัสตับเสบบีในสตรีตั้งครรภ์ ดัดแปลงจาก www.cdc.gov/hepatitis และสมาคมโรคตับแห่งประเทศไหยปี 2558
1.3) Hepatitis C
พบประมาณร้อยละ 5 ของการเกิดตับอับเสบทั้งหมด มักติดต่อจากการรับเลือด ฉีดยาเสพติดเข้าเส้น พบบ่อยขึ้นในผู้ป่วยที่ติดเชื้อ HIV ระยะฟักตัวประมาณ 15-160 วัน อาการระยะเฉียบพลันคล้ายกับตับอักเสบชนิดอื่น ส่วนใหญ่มักไม่มีอาการ ประมาณร้อยละ 80-90 กลายเป็นการติดเชื้อเรื้อรัง และร้อยละ 20 มีภาวะตับแข็งเกิดตามมาภายใน 20- 30 ปี
ผลต่อการตั้งครรภ์ยังไม่ชัดเจน อาจเพิ่มทารกน้ำหนักน้อย คลอดก่อนกำหนดได้ การถ่ายทอดจากแม่สู่ลูก พบได้ประมาณร้อยละ 7 สัมพันธ์กับ viremia ยังไม่มีวัคซีนใช้ในขณะนี้ และผลของการใช้อิมมูโนโกลบูลินยังไม่แน่ชัด การผ่าตัดคลอดและการให้นมบุตรไม่สัมพันธ์กับการติดเชื้อไปยังทารก
เป็นโรคตับเรื้อรังระยะสุดท้าย เซลล์ตับจำนวนมากถูกทำลายอย่างถาวรและถูกแทนที่ด้วย fibrous connective tissue เกิดได้จากหลายสาเหตุ เช่น จากแอลกอฮอล์ ติดเชื้อไวรัสตับอักเสบบีหรือซี โรคตับที่ไม่ได้เกิดจากแอลกอฮอล์ เป็นต้น
ลักษณะทางคลินิก (Clinical presentation)
อาการและอาการแสดง ได้แก่ ภาวะเหลือง บวม ท้องมานน้ำ การแข็งตัวของเลือดผิดปกติ ภาวะความดันสูงในหลอดเลือดดำตับ (Portal hypertension) ทำให้มีภาวะเส้นเลือดโป่งพองในหลอดอาหาร (Esophageal varices) ตับโต ม้ามโตได้
ผลการตั้งครรภ์ต่อโรค และผลของโรคต่อการตั้งครรภ์
ในผู้ป่วยที่มีอาการ มักจะมีบุตรยาก แต่หากตั้งครรภ์ พยากรณ์โรคจะไม่ค่อยดี การตั้งครรภ์จะทำให้ ภาวะ portal hypertension รุนแรงมากขึ้น ทำให้เกิดการแตกของ Esophageal varices ได้บ่อย เกิดเลือดออกถึงขั้นเสียชีวิตได้ ผลของโรคต่อการตั้งครรภ์ เพิ่มอัตราการคลอดก่อนกำหนด ภาวะทารกโตช้าในครรภ์และการตายปริกำเนิด
การดูแลรักษา (Management)
การรักษาเหมือนผู้ป่วยที่ไม่ตั้งครรภ์ ป้องกันภาวะแทรกซ้อนต่างๆ ในรายที่มี Esophageal varices แนะนำให้ทำ portal caval shunt ก่อนตั้งครรภ์ ในรายที่มีเลือดออกขณะตั้งครรภ์ อาจใช้ endoscopic band ligation ร่วมกับให้ยา Octreotide หรือ Somatostatin ทางเส้นเลือดดำ ถ้าไม่ตอบสนองหรือเป็นรุนแรง อาจใช้ balloon tamponade หรือ Transjugular intrahepatic portosystemic stent shunting
นิ่วในถุงน้ำดีมีแนวโน้มพบได้บ่อยขึ้นขณะตั้งครรภ์ เนื่องจากการเปลี่ยนแปลงการทำงานของถุงน้ำดี ทำให้มีการเพิ่มของคอเลสเตอรอลในน้ำดีมากขึ้น อุบัติการณ์ของภาวะนิ่วแบบไม่มีอาการในหญิงตั้งครรภ์ประมาณร้อยละ 2-12 หลังคลอดมีแนวโน้มที่นิ่วจะเล็กลงหรือหายไปได้ ภาวะแทรกซ้อนที่พบได้คือ ภาวะถุงน้ำดีอักเสบ นิ่วในทางเดินน้ำดี และภาวะตับอ่อนอักเสบ ซึ่งพบได้น้อย
การรักษาภาวะนิ่วในถุงน้ำดีแบบมีอาการ มักให้การรักษาเบื้องต้นแบบประคับประคองเหมือนในคนที่ไม่ตั้งครรภ์ แต่อาจมีโอกาสกลับเป็นซ้ำอีกได้ภายหลัง ส่วนภาวะถุงน้ำดีอักเสบ ในปัจจุบันการรักษาโดยการผ่าตัดเป็นที่นิยมมากขึ้น เนื่องจากโอกาสกลับเป็นซ้ำหลังให้การรักษาด้วยยาค่อนข้างสูง และหากเป็นรุนแรงจนต้องผ่าตัดในอายุครรภ์ที่มากขึ้น จะยิ่งเพิ่มโอกาสเกิดการคลอดก่อนกำหนดและผ่าตัดได้ยากมากขึ้นด้วย จึงแนะนำให้ผ่าตัดถุงน้ำดีโดยเร็ว และถ้าหากสงสัยภาวะนิ่วในทางเดินน้ำดี ภาวะตับอ่อนอักเสบจากนิ่ว หรือภาวะท่อน้ำดีอักเสบ แนะนำให้ทำเป็น Endoscopic retrograde cholangiopancreatography (ERCP) โดยลดปริมาณรังสีที่ทารกอาจจะได้รับด้วยการใส่อุปกรณ์ป้องกัน และทำโดยใช้เวลาในการให้เหมาะสม [6,8,11]
ตารางที่ 5 สรุปลักษณะเด่นของโรคตับและระบบทางเดินน้ำดีที่พบบ่อยในสตรีตั้งครรภ์ [1 ]
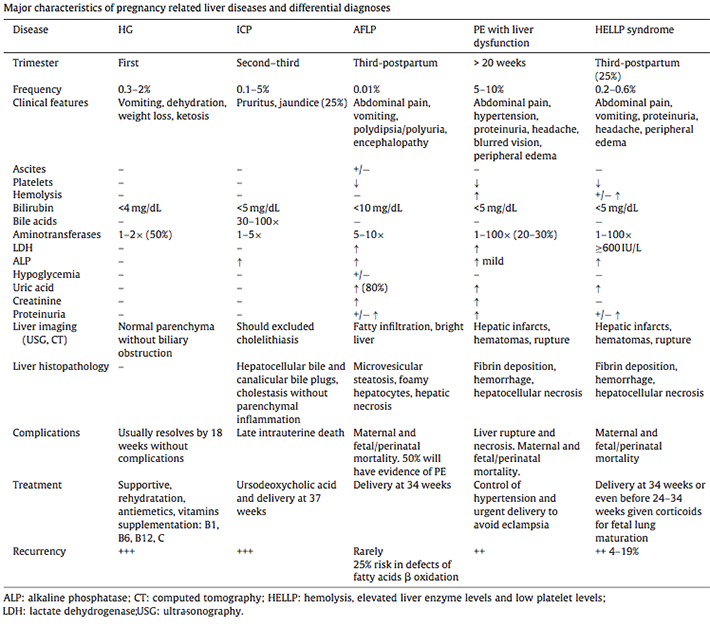
โดยสรุปโรคตับและระบบทางเดินน้ำดีในหญิงตั้งครรภ์ แบ่งออกได้เป็น 2 ประเภทหลัก ได้แก่ โรคที่เกี่ยวข้องอย่างเฉพาะเจาะจงกับการตั้งครรภ์ และโรคที่ไม่เกี่ยวข้องกับการตั้งครรภ์ ซึ่งอาจเป็นอยู่ก่อนการตั้งครรภ์ หรืออาจพบร่วมกับการตั้งครรภ์ การวินิจฉัยมักอาศัยอาการและอาการแสดงเป็นหลัก โดยมีผลเลือดที่แสดงค่าการทำงานของตับและอื่นๆประกอบการช่วยวินิจฉัยแยกโรค จากสถิติโรคกลุ่มนี้พบได้ไม่บ่อย แต่มีความสำคัญที่จะต้องรู้วิธีการวินิจฉัยและการรักษาที่เหมาะสม เพื่อลดโอกาสเกิดภาวะแทรกซ้อนต่อการตั้งครรภ์ทั้งในมารดาและทารก
การเตรียมลำไส้ก่อนการผ่าตัดทางนรีเวชวิทยาจัดเป็นกระบวนการที่สําคัญก่อนการผ่าตัดโดยเฉพาะผู้ป่วยที่มีความเสี่ยงต่อการได้รับบาดเจ็บต่อลำไส้ขณะผ่าตัดจุดมุ่งหมายเพื่อ ทําให้ลําไส้ปราศจากอุจจาระและเพิ่มทัศนวิสัยในการทำหัตถการ หลักการของการเตรียมลําไส้ ที่ดีคือง่าย สะดวก และเกิดผลข้างเคียงน้อยที่สุด
ปี ค.ศ. 1877 William Sir เริ่มนำ Mechanical bowel preparation มาใช้ในผู้ป่วยที่เข้า รับการผ่าตัดลำไส้ใหญ่ พบว่าสามารถช่วยลดภาวะแทรกซ้อนจากการติดเชื้อที่แผลผ่าตัดและ
ลดการรั่วซึมของแผลผ่าตัดได้โดยลดปริมาณอุจจาระและเชื้อแบคทีเรียในลำไส้ที่จะผ่านบริเวณ ตำแหน่งที่ผ่าตัดและเพิ่มทัศนวิสัยในการผ่าตัดดีขึ้น ต่อมาได้มีการนำหลักการนี้ไปใช้กันอย่าง
แพร่หลายมากขึ้น และได้นำมาใช้ในผู้ป่วยที่เข้ารับการผ่าตัดทางนรีเวชวิทยาในปี ค.ศ. 1930 โดยมีข้อบ่งชี้ในกลุ่มเสี่ยงที่อาจได้รับบาดเจ็บต่อลำไส้จากการทำหัตถการรวมไปถึงการประยุกต์ใช้ร่วมกับการให้ยาปฏิชีวนะก่อนการผ่าตัดด้วย
ปัจจุบันมีการศึกษาเกี่ยวกับยาที่ใชัเตรียมลําไส้ใหญ่ออกมาเป็นจํานวนมากโดยเฉพาะ
ชนิดรับประทาน ผลิตภัณฑ์สําเร็จรูปเหล่านี้มีข้อบ่งชี้และข้อห้าม ดังนั้นควรมีความรู้ความเข้าใจ
หลักการในการเลือกใช้ยาแต่ละชนิดให้เหมาะสมกับผู้ป่วยแต่ละราย
การเตรียมลําไส้ใหญ่แบ่งได้เป็น 2 วิธี ได้แก่
1. Whole Gut lavage
ไม่แนะนำในผู้ป่วยที่สงสัยภาวะลำไส้อุดตัน อาจพิจารณาใช้ในผู้ป่วยนรีเวชวิทยา กรณีมะเร็งรังไข่ที่มีภาวะลำไส้อุดตันไม่สมบูรณ์ได้
ข้อดี
ข้อเสีย
ผู้ป่วยอาจทนต่อการรับยาไม่ได้และอาจพิจารณาให้ทางสายให้ทางกระเพาะอาหารแทน (Nasogastric intubation)
2. Traditional multiple day cathartics and enemas
โดยทั่วไปใช้เวลาเตรียมลำไส้ประมาณ 3 วัน ร่วมกับการควบคุมอาหารสำหรับผู้ป่วยได้เฉพาะของเหลว (Clear liquid fluid)
การควบคุมอาหาร หรือ Diet control ร่วมด้วยนั้นมีจุดมุงหมายเพื่อลดปริมาณอุจจาระในลําไสใหญ่โดยให้ผู้ป่วยดื่ม Clear liquid ได้แก่ น้ํา น้ําซุปใส กาแฟหรือชาที่ปราศจากนม น้ําแข็งและน้ําผลไม้ ควรหลีกเลี่ยงน้ําที่มีสีแดงเพราะอาจสับสนกับเลือด หรืออาหารที่มีกากน้อย (Low-residue diet or low-fiber diet) โดยหลีกเลี่ยงอาหารประเภทธัญพืช (whole grains) ผลไม้และผัก ก่อนหน้าจะทําการผ่าตัดอย่างน้อย 1 วัน มักใช้ร่วมกับยาระบายและงดดื่มน้ําหรืออาหารก่อนทําการตรวจ 4 ถึง 8 ชั่วโมง ผู้ป่วยจะได้รับยาระบาย ยกตัวอย่าง เช่น Magnesium citrate, Sodium sulfate เป็นต้น ซึ่งวิธีนี้มีผลต่อสมดุลของเกลือแร่ในร่างกาย จึงควรมีการ ติดตามระดับเกลือแร่ในเลือดก่อนการผ่าตัด
ยาที่ใช้
การรับประทานยาเตรียมลําไส้ หรือ Oral preparation เป็นวิธีที่ใช้กันอย่างแพร่หลาย แบ่งได้เป็น 3 กลุ่ม(1) ได้แก่
Emollient ทำให้อุจจาระนิ่ม ได้แก่ Ducosate
ออกฤทธิ์โดยการเพิ่มปริมาณน้ําในลําไสใหญโดยดึงน้ําจาก extracellular fluid ผ่านผนังลําไส้ และคงปริมาณน้ําดื่ม เข้าไปให้อยูในช่องว่างในลําไส้ (lumen)
Osmolar Agent ได้แก่ sodium or magnesium preparations, polyethylene glycol (PEG), lactulose, sorbitol, glycerine
PEG เป็น high-molecular-weight non-absorbable macrogol polymer ในสารละลาย เจือจางของเกลือแร่(dilute electrolyte solution) มีผลให้เกิด osmotic effect ดึงน้ําจากผนัง ลําไส้เข้าสู่ช่องว่างของลําไส้ และ ตัว polymer จะทําหน้าที่คงน้ําไว้ในช่องว่างของลําไส้ โดย จํากัดการแลกเปลี่ยน โดยมีการใช้อย่างแพร่หลาย มีสองแบบ
ก่อนการผ่าตัดนิยมใช้สารที่มีชื่อว่า Polyethylene glycol โดยมีอัตราการสวนล้างอยู่ที่ 1-4 ลิตรต่อชั่วโมง ต่อเนื่องเป็นระยะเวลา 3-4 ชั่วโมในกรณีผู้ป่วยบางรายที่ไม่สามารถกลืนทาง ปากได้ สามารถให้ยาผ่านสายให้อาหารทางกระเพาะได้
Stimulant กระตุ้นการบีบตัวของลำไส้ ได้แก่ casanthranol, senokot, bisacodyl, and castor oil
วิธีการใช้ยา

อาการไม่พึงประสงค์จากการเตรียมลำไส้ (Adverse effects) (2)
จนกระทั่งปี ค.ศ.2007 การศึกษาในผู้ป่วยและการใช้ Mechanical Bowel Preparation ที่เข้ารับการผ่าตัดลำไส้(3) สรุปผลไม่แตกต่างกันเมื่อเปรียบเทียบกับกลุ่มที่ไม่ได้ใช้ ในเรื่องการช่วยลดภาวะแทรกซ้อนจากการติดเชื้อ เช่น Surgical site infection และ anastomosis leakage รวมไปถึงทำให้รู้สึกคลื่นไส้และทำให้การทำงานของลำไส้กลับมาช้าลง (Delayed gastric emptying time) โดยการศึกษาส่วนใหญ่อ้างอิงจากการศึกษาในผู้ป่วยที่เข้ารับการผ่าตัด ลำไส้ (4, 5)ต่อมาจึงได้มีการศึกษาอีกมากมายเกี่ยวกับบทบาทของ Mechanical bowel preparation ในผู้ป่วยที่เข้าการผ่าตัดทางนรีเวชวิทยามากขึ้น(6-9) จนกระทั่งมีผลการศึกษาของ Jing Zhang cochrane review (2)เปรียบเทียบการเตรียมลำไส้ในผู้ป่วยที่เข้ารับการผ่าตัดทาง นรีเวชวิทยา พบว่า Mechanical bowel preparation มีประโยชน์ไม่แตกต่างกับการไม่เตรียมลำไส้ เช่น Surgical visualization quality, small an large bowel preparation, bowel handling, length of stay, surgical time รวมไปถึงภาวะแทรกซ้อนหลังการผ่าตัด แต่พบว่าใน กลุ่มผู้ป่วยที่ได้รับการเตรียมลำไส้มีอาการทางระบบทางเดินอาหาร เช่น ปวดท้อง ท้องอืด คลื่นไส้มากกว่า (10)
การศึกษาเปรียบเทียบการเตรียมลำไส้ก่อนการผ่าตัดทางนรีเวชวิทยา333 คน ที่โรงพยาบาลมหาราชนครเชียงใหม่พบว่าผู้ป่วยที่ไม่ได้เตรียมลำไส้ก่อนการผ่าตัด ไม่แตกต่างกันในด้าน surgeon perspective, ease of surgery, efficacy of bowel packinล, surgery visualization และ quality อย่างมีนัยยะสำคัญ แต่มีความแตกต่างกันในด้านคุณภาพ ชีวิตของผู้ป่วย ซึ่งผู้ป่วยที่ไม่ได้รับการเตรียมลำไส้มีความพึงพอใจมากกว่า(11)
ในการผ่าตัดทางนรีเวชทั่วไปไม่มีความจำเป็นต้องเตรียมลำไส้ แต่ในบางกรณี การผ่าตัดอาจเกิดการบาดเจ็บต่อลำไส้ได้จึงมีการแนะนำให้เตรียมลำไส้ในผู้ป่วยที่มีความเสี่ยงดังกล่าว(6, 12) เช่น
อย่างไรก็ตาม หลักฐานถึงประโยชน์ทางการเตรียมลำไส้ในผู้ป่วยนรีเวชยังมีค่อนข้างน้อย ดังนั้นจึงใช้หลักการเตรียมลำไส้จากกการศึกษาใน colorectal surgery เป็นส่วนใหญ่ ซึ่งแต่ก่อน เคยเชื่อว่าการเตรียมลำไส้สามารถลดภาวะแทรกซ้อนเรื่องไข้หลังผ่าตัดได้ อย่างไรก็ตาม ในปัจจุบันมี meta-analysis พบว่า mechanical bowel preparation ไม่มีประโยชน์ อีกทั้งยังอาจเกิดผลเสียคือทำให้เกิด Spillage of bowel contents ซึ่งเพิ่มการติดเชื้อตามมา ดังนั้นการเตรียมลำไส้ก่อนผ่าตัดอาจไม่จำเป็นในการผ่าตัดทางนรีเวช รวมไปถึงผู้ป่วยมะเร็งด้วย
สำหรับยาปฏิชีวนะแบบรับประทานได้มีเริ่มมีการนำมาใช้ในการเตรียมลำไส้ก่อนการ
ผ่าตัดลำไส้ในปี ค.ศ.1940(13-16) ต่อมาได้มีการใช้อย่างแพร่หลายมากขึ้นในปี ค.ศ. 1970 ด้วย Nichol preparation* โดยมีหลักฐานแนะนำว่าช่วยอัตราการติดเชื้อที่แผลและการรั่วซึมของ แผลได้ การศึกษาเปรียบที่ผ่านมาในผู้ป่วยที่เข้ารับการผ่าตัดทางนรีเวชวิทยาด้วยเทคนิคผ่าเปิด หน้าท้อง การผ่าตัดผ่านทางช่องคลอดและการผ่าตัดส่องกล้องจำนวน 1,792 คน พบว่ามีภาวะ แทรกซ้อนจากการแผลผ่าตัดติดเชื้อและการบาดเจ็บของลำไส้ร้อยละ 0.79 และ 0.3 ตามลำดับ(17)
*Nichol preparation with Condon prep
1g oral neomycin at 2pm ,3 pm and 10 pm and 1g erythromycin base at 2pm, 3 pm and 10 pm (or Metronidazole 500 mg แทน erythromycin for better tolerate cover anaerobic activity, enterohepatic circulation, clinical effective)
ตำรับยาปฏิชีวนะที่แนะนำ

การศึกษาเปรียบเทียบระหว่างการไม่เตรียมลำไส้กับการเตรียมลำไส้โดยใช้ยาปฏิชีวนะ แบบรับประทานร่วมกับ Mechanical bowel preparation (Combined preparation) ในผู้ป่วย มะเร็งนรีเวชที่เข้ารับการผ่าตัดพบว่าการเตรียมลำไส้ลดการติดเชื้อที่แผลผ่าตัดอย่างมีนัยยะสำคัญและได้มีการศึกษาเกี่ยวกับความสัมพันธ์ของการใช้ยาปฏิชีวนะและการติดเชื้อ Clostridium Difficile พบว่าการศึกษาส่วนใหญ่ยาปฏิชีวนะมีประสิทธิภาพในการลดการติดเชื้อนี้ได้(4, 18, 19) บางการศึกษาพบว่าช่วยเพิ่มภูมิต้านทานต่อเชื้อ Clostridium Difficile อีกด้วย(20) อย่างไรก็ตามยังไม่มีการศึกษาเกี่ยวกับผลลัพธ์ของการใช้เฉพาะยาปฏิชีวนะเปรียบเทียบกับการ ไม่เตรียมลำไส้ ซึ่งตั้งแต่ปีค.ศ. 1990 การเตรียมลำไส้ก่อนการผ่าตัดด้วยวิธี Combinded preparation มีการใช้อย่างแพร่หลาย จนกระทั่งในปี ค.ศ. 2000 การใช้ยาฏิชีวนะโดยการฉีดเข้า ทางหลอดเลือดเป็นที่นิยมมากกว่า ยาปฏิชีวนะแบบรับประทานจึงถูกพักการใช้งานไป(21)